Опухоли и опухолевидные образования яичников — это самая частая локализация новообразований гениталий у детей и подростков. Встречаются кистомы (цилиоэпителиальные и псевдомуцинозные), зрелые тератомы (дермоидные кисты), незрелые тератомы (тератобластомы), дисгерминомы, гормонпродуцирующие опухоли яичников (гранулезоклеточные, текомы, арренобластомы). В этой статье мы подробно расскажем про опухоли яичников у маленьких детей.
Какие бывают опухоли яичников у детей?
Кисты — это истинные доброкачественные опухоли, растущие за счет пролиферации клеток эпителия и накопления экссудата в кистозной полости. Цилиоэпителиальная кистома выстлана реснитчатым эпителием. Как правило, у малышей и подростков она гладкостенная, без сосочковых выростов, растет быстро, бессимптомно. Псевдомуцинозная кистома — эпителиальная опухоль овоидной формы с гладкой капсулой, как правило, многокамерная со слизеобразным содержимым встречается редко. Выстилающий эпителий однорядный, похож на эпителий канала шейки матки.
Какие могут диагностировать опухоли яичников у детей?
Герминогенные опухоли. В детском возрасте чаще встречаются — тератомы и дисгерминомы. Как правило, зрелая тератома односторонняя опухоль. Среди ее компонентов обнаруживаются продукты дифференцировки всех трех зародышевых листков: волосы, зубы, кожа, жир, челюсти, зачатки глаз, нервная ткань и т. д. Опухоль округлой формы, плотно-эластической консистенции, редко превышает в диаметре 10 см.
Тератобластома является злокачественной опухолью, быстро прорастает капсулу, дает метастазы в забрюшинные лимфатические узлы, в головной мозг, печень, легкие.
Дисгерминома (семинома) встречается редко, чаще протекает злокачественно, развивается как в женской, так и в мужской гонаде из недифференцированных клеток на ранних стадиях развития гонад. Величина опухоли различная, быстро растет. Гормональная активность не свойственная опухоли, но иногда опухоль может продуцировать андрогены, что обусловливает признаки задержки полового развития: недоразвитие наружных гениталий, задержку развития вторичных половых признаков, позднее наступление менархе. Опухоль часто рецидивирует и рано дает метастазы в отдаленные органы.
Гормонпродуцирующие опухоли яичников в зависимости от характера гормональной активности эти опухоли могут быть феминизирующими и омужествляющими.
Феминизирующие опухоли (гранулезоклеточная опухоль яичника и текома) бывают различных размеров, иногда достигают значительных (8 — 15 кг). Чаще протекают доброкачественно. Клетки опухоли обладают способностью вырабатывать эстрогены, что определяет клинические симптомы ППС девочек по изосексуальному (женскому) тину. До периода полового созревания характерно появление кровянистых выделений из матки, увеличение ее при незначительном развитии молочных желез и оволосении на лобке. После удаления опухоли симптомы ППС исчезают.
Омужествляющая опухоль (адренобластома) возникает крайне редко из эмбрионального зачатка мужского компонента женской половой железы — из недоразвитых семенных канальцев. Опухоль часто озлокачествляется. Выделение клетками опухоли андрогенов приводит к дефеминизации и маскулинизации. Дефеминизация выражается в утрате женственности, возникновении аменореи, уменьшении молочных желез. Маскулинизация проявляется оволосением по мужскому типу на лице и теле (гирсутизм), в огрубении голоса, гипертрофии клитора.
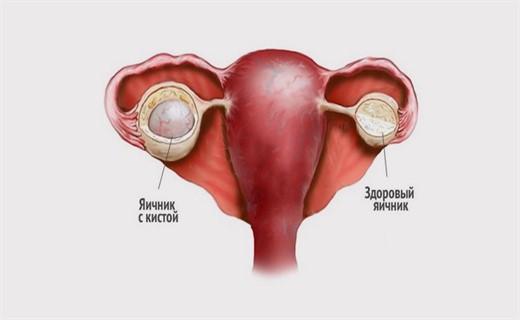
Опухолевидные образования яичников или ретенционные кисты не являются истинными опухолями. Они возникают вследствие задержки выделения жидкости фолликула. Нередко так называемые фолликулярные, или лютеиновые, кисты возникают у детей и подростков как следствие нарушения функции гипоталамо-гипофизарной области. Кисты яичников представляют собой тонкие и гладкостенные образования, диаметр которых не превышает 3 — 4 см.
Параовариальная киста яичника
Это тонкостенные однокамерные образования из надъяичникового придатка (эмбриональный остаток первичной почки). Они располагаются между листками широкой связки, достигают диаметра 15 — 20 см. Содержимое светлое, прозрачное. Протекают бессимптомно.
Диагностика опухоли и опухолевидных образований яичников
Распознавание нередко затруднено; характерных симптомов не существует, исключая гормонпродуцирующие опухоли, а течение их весьма разнообразно. Затрудняют диагностику и топографические особенности матки и придатков у малышей (до 4 — 6 лет эти органы располагаются в брюшной полости). Опухоль может находиться довольно высоко, выходя за пределы малого таза. Опыт показывает, что новообразования часто не диагностируются еще и потому, что врач забывает о возможности их развития у детей и подростков. Жалобы на боли внизу живота, изменение поведения девочки в любом возрасте требуют ректоабдоминального исследования (после очистительной клизмы и опорожнения мочевого пузыря). В сомнительных случаях исследование проводят под наркозом. Иногда при наличии опухоли яичника устанавливается ошибочный диагноз беременности и девочка попадает в тяжелую психологическую ситуацию. Осмотр детского гинеколога уточняет диагноз.
Надо помнить, что из-за высокого расположения опухоли в брюшной полости и большой подвижности детей может происходить перекрут ножки кисты или кистомы с развитием картины острого живота.
Кроме общепринятых методов, в диагностике опухолей яичника применяют ультразвуковое исследование, газовую рентгенопельвиографию и лапароскопию.
Лечение опухоли и опухолевидных образований яичников
Каждая опухоль яичника должна быть удалена. Объем оперативного вмешательства зависит от характера опухоли. При полной уверенности в доброкачественности опухоли надо максимально бережно относиться к яичниковой ткани. Следует помнить, что дальнейшая функция репродуктивной системы женщины в очень большой степени зависит 6т объема оперативного вмешательства.
Новообразования яичников и матки у девочек
К новообразованиям яичников и матки относят доброкачественные и злокачественные опухоли, растущие из ткани яичника и матки. К опухолевидным образованиям или кистам яичников – образования, образующиеся за счет накопления жидкости в полости.
В структуре гинекологической заболеваемости детей и подростков удельный вес опухолей и опухолевидных образований яичников и матки колеблется от 1 до 4,6%. При этом опухоли и кистозные образования яичников составляют около 40% от числа новообразований органов брюшной полости, уступая по частоте лишь опухолям печени. По частоте встречаемости первое место занимают опухолевидные образования яичников (40-50% случаев), второе и далее ― истинные доброкачественные образования яичников (ДОЯ) (герминогенные, эпителиальные, гонадобластомы).

Новообразования яичников встречаются у детей всех возрастов, однако процент их выявления увеличивается в период полового созревания (10–14 лет), что подтверждает роль гипофизарной стимуляции в этиологии этих новообразований.
Чаще всего пациентки предъявляют жалобы на боль в нижних отделах живота различного характера и интенсивности. У пациенток могут быть нарушение менструального цикла вплоть до прекращения менструаций, либо по типу нерегулярных и/или болезненных менструаций, кровотечений. Однако необходимо учесть, что примерно у 20% девочек опухоли и опухолевидные образования яичников протекают без каких-либо клинических проявлений и бывают случайной диагностической находкой. В связи с частым бессимптомным течением заболевания, профилактические осмотры гинекологом детского и юношеского возраста являются эффективным способом выявления опухолей яичников и матки у девочек на ранних стадиях.
Гормональноактивные опухоли яичников могут проявляться преждевременным половым созреванием.
Диагностика объемных образований яичников и матки у девочек основана на оценке клинико-анамнестических данных, ректоабдоминального обследования, УЗИ органов малого таза с проведением ЦДК с оценкой кровотока в матке и придатках, при необходимости – МРТ органов малого таза, определения уровня онкомаркеров и гормонов.
Функциональные кисты яичника часто подвергаются обратному развитию в течение 3 — 4 месяцев и подлежат консервативному ведению.
Богданова Е. А., Кондриков Н. И., Киселева И. А., Волков Н. И., Мартыш Н. С.
Научный центр акушерства, гинекологии и перинатологии РАМН (дир. — акад. РАМН, проф. Кулаков В. И.), Москва
В структуре гинекологической заболеваемости детского и юношеского возраста удельный вес опухолей и опухолевидных образований яичников, по данным различных авторов, колеблется от 1 до 4,6% [1 — 3]. Н. В. Кобозева и соавт. [4] указывают, что наиболее часто яичниковые образования встречаются в пубертатном возрасте, однако M. Darte (1960) считает, что опухоли яичников у детей чаще встречаются в возрасте от 0 до 3 лет и от 10 до 12 лет.
У девочек чаще, чем у взрослых женщин, имеет место бессимптомное течение заболевания [5]. Отсутствие болевого синдрома способствует позднему обращению к специалисту, когда опухоль яичника достигает больших размеров и может определяться при пальпации живота. Ультразвуковое исследование позволяет диагностировать яичниковые образования малых размеров и проводить динамическое наблюдение за их развитием. По данным М. М. Умахановой и соавт. [6], информативность динамической эхографии составляет 86,9%. Немаловажны и дополнительные, позволяющие уточнить характер образования, методы исследования, такие как определение онкомаркеров, рентгенологическое исследование желудка и кишечника, лимфография.
Определение опухолевых маркеров довольно широко используется у больных с овариальными образованиями [7, 8]. Овариальный антиген СА-125 является моноклональным антителом. Он присутствует в большинстве овариальных карцином, особенно специфичен для дисгерминомы. Альфа-фето-протеин синтезируют незрелые герминогенные опухоли, такие как эмбриональная карцинома, незрелая тератома, смешанная герминогенная опухоль. Злокачественные образования яичников обладают высокой активностью синтеза щелочной фосфатазы и лактатдегидрогеназы, которые особенно часто бывают повышены при дисгерминоме [8]. При злокачественных образованиях яичников также наблюдается повышенный уровень кальция в крови. Тем не менее ряд авторов отмечают, что значительное повышение сывороточного уровня маркеров, в том числе и СА-125, характерно для поздней стадии рака яичника, а при I — II стадиях их уровень близок к норме. Полагают, что определение онкомаркеров в динамике показано после операции для выявления рецидива злокачественного образования [9].
По данным А. П. Богуша (1979) и Н. Д. Селезневой, Б. И. Железнова [5], наиболее часто в детском и подростковом возрасте встречаются герминогенные опухоли и ретенционные кисты яичников. S. Dixneuf (1979), напротив, отмечает, что наиболее часто опухоли яичников у девочек и молодых женщин относятся к эпителиальным образованиям.
Изучая отдаленные результаты операций на яичниках у детей и подростков, ряд авторов отмечают, что оперативное вмешательство, проведенное перед менархе (в возрасте 12 — 14 лет), оказывает неблагоприятное влияние на дальнейшую менструальную функцию [10], а степень нарушения функциональной активности яичников находится в прямой зависимости от объема произведенной операции и стороны поражения [4, 5].
Тем не менее в литературе последних лет мы не встретили обобщенных данных о тактике ведения послеоперационного периода у девочек, оперированных в связи с яичниковыми образованиями.
Нами были проведены и оценены результаты профилактических осмотров 976 000 девочек в возрасте от 5 до 18 лет в 30 регионах России, а также рассмотрены данные гинекологической заболеваемости детского населения данных регионов по обращаемости к гинекологу. Кроме того, проанализированы клиника, диагностика, патоморфологическая структура и отдаленные результаты терапии яичниковых образований у 139 девочек до 18 лет, находившихся на лечении в НЦАГ и П РАМН. При оперативном вмешательстве предпочтение отдавалось максимально щадящему яичники методу удаления яичниковых образований лапаротомическим или лапароскопическим (у 44 девочек) путем.
Анализ структуры гинекологической заболеваемости девочек, по данным обследования 976 000 здоровых девочек и по данным обращаемости к гинекологу, показал, что частота опухолей яичников у девочек составляет 1,7% в популяции.
Число больных с новообразованиями яичников заметно увеличивается у девочек в период полового созревания. Так, 91,8% девочек с яичниковыми образованиями находились в возрасте от 12 до 16 лет.
По морфологическому строению опухоли и опухолевидные образования яичников распределялись следующим образом.
Эпителиальные опухоли были выявлены у 28 (29,2%) девочек, из них у 22 — серозные цистаденомы (у 3 — с поверхностным папилломатозом, у 1 девочки — с развитием аденокарциномы), у 6 — муцинозные (у 5 — цистаденомы и у 1 — аденокарцинома). Опухоли стромы полового тяжа обнаружены у 5 (3,6%) больных, из них у 3 диагностирована андробластома, у 2 — гранулезоклеточная опухоль. Герминогенные опухоли найдены у 36 (25,9%) больных, из них диагностирована андробластома, у 2 — гранулезоклеточная опухоль. Герминогенные опухоли найдены у 36 (25,9%) больных. В основном (у 30) это были зрелые тератомы, у 1 — незрелая тератома, у 5 — дисгерминомы. Гонадобластома диагностирована у 15 (10,8%) больных, из них у 3 — в сочетании с дисгерминомой. Опухолевидные образования обнаружены у 55 (39,5) пациенток, а именно: параовариальная киста — у 22 больных, фолликулярная киста — у 13, киста желтого тела — у 5, эндометриоидная киста — у 4, воспалительные образования с вовлечением яичника — у 5.
Частота встречаемости этих образований резко возрастала в пубертатном возрасте (рис. 1) и продолжала увеличиваться во второй фазе пубертатного периода, в то время как доброкачественные образования яичников, резко возрастая по частоте встречаемости в возрасте 12 — 15 лет, в дальнейшем наблюдались реже (рис. 2, 3).
Рис. 1. Частота встречаемости дисгермином и гонадобластом в зависимости от возраста пациенток.
Рис. 2. Частота встречаемости тератом и дисгермином в зависимости от возраста пациенток.
Рис. 3. Частота встречаемости фолликулярных кист и кист желтого тела яичников в зависимости от возраста пациенток.
Как известно, клинические проявления при доброкачественных опухолях яичников у детей имеют свои особенности (рис. 4). Наиболее частой жалобой (37%) являлись боли в нижних отделах живота различного характера и интенсивности. Бессимптомное течение заболевания отмечено у 19,6% девочек, у 35% больных наблюдалось нарушение менструальной функции: из них у 12% — нерегулярные менструации, у 23% — аменорея.
Рис. 4. Клинические проявления при опухолях и опухолевидных образованиях яичников у детей.
Характер нарушения менструальной функции иногда может указывать на структуру образования. Аменорея чаще наблюдалась у девочек с гонадобластомой или дисгерминомой, нерегулярные менструации были характерны для больных с ретенционными кистами яичников, причем при фолликулярных кистах чаще (25%) наблюдались кровотечения после задержки очередной менструации на 2 — 4 мес.
Размеры яичниковых образований колебались от 1,5 до 35 см. Наибольших размеров достигали цистаденомы, наименьший диаметр был характерен для фолликулярных кист и гонадобластом (от 1,5 до 5 см).
Следует отметить отсутствие четкой связи между размерами образования и степенью клинических проявлений, хотя образования более 3 см в диаметре чаще вызывали болезненные ощущения. В то же время мы наблюдали бессимптомное течение заболевания у пациенток при наличии у них объемных образований более 7 см в диаметре. В табл. 1 приведены результаты оценки степени клинических проявлений заболевания в зависимости от размеров образования у 44 больных, подвергшихся лапароскопической цистэктомии.
Таблица 1. Клинические проявления заболевания в зависимости от диаметра яичникового образования
| Диаметр образования (см) | Боли в нижних отделах живота | Нарушение менструального цикла | Боли и нарушение менструального цикла | Бессимптомное течение | Всего |
|---|---|---|---|---|---|
| 1,5-2 | 3 | 3 | 1 | — | 7 |
| 3-5 | 8 | 1 | 2 | 1 | 12 |
| 5-7 | 7 | 4 | 2 | 1 | 14 |
| 7-10 | 2 | 2 | — | 2 | 6 |
| > 10 | 4 | — | — | 1 | 5 |
При диагностике объемных образований в полости малого таза у детей и подростков помимо анализа клинико-анамнестических данных производится ректоабдоминальное исследование, позволяющее определить консистенцию, характер поверхности образования, степень его подвижности и чувствительность, однако данный метод исследования не позволяет выявить кисты яичников малых размеров. Поэтому одно из ведущих мест в диагностике объемных образований в полости малого таза занимает ультразвуковое исследование (УЗИ), посредством которого можно обнаружить яичниковое образование малых размеров и наблюдать за динамикой развития или регресса ретенционных кист яичников. Так, ряду девочек с подозрением на наличие фолликулярной кисты или кисты желтого тела производилось УЗИ в динамике, ежемесячно 2 — 3 мес подряд. У большинства из них яичниковое образование за это время исчезло, что со всей очевидностью указывало на его ретенционный характер и позволило избежать необоснованного оперативного вмешательства. В ряде случаев УЗИ позволяет оценить и характер образования. В нашем исследовании информативность эхографии составила 68,2%, так что расхождение предоперационного диагноза с хирургическим имело место в 31,8% случаев. Неточность диагностики в основном относилась к неверной трактовке характера образований. Например, эхографическая картина ретенционной кисты расценивалась как картина эндометриоидной, дермоидной или параовариальной кисты, дермоидной кисты — как цистаденомы.
Следующим этапом диагностики яичниковых образований у девочек следует считать лапароскопию. Последняя удачно сочетает в себе как возможности более детальной диагностики характера и местоположения образования, так и возможности удаления его эндоскопическим путем.
Нами предложен следующий алгоритм обследования девочек с яичниковыми образованиями.
Алгоритм обследования девочек с яичниковыми образованиями
Сбор семейного анамнеза, оценка жалоб и менструальной функции
Общеклиническое и ректоабдоминальное обследование
УЗИ органов малого таза Определение онкомаркеров, в том числе СА-125 (при недостаточной подвижности образования, его плотной консистенции и увеличении размеров второго яичника)
Лапароскопия с оперативным вылущением кисты яичника или резекцией яичника в пределах здоровых тканей. При подозрении на злокачественность процесса — взятие внутрибрюшной жидкости на цитологию, брыжеечного лимфоузла на биопсию, удаление пораженного яичника, резекция сальника.
Всем пациенткам эндохирургическое вмешательство производилось только при отсутствии подозрений на наличие онкологического процесса. В сомнительных случаях перед операцией определялся онкомаркер СА-125. Все операции выполнялись типичным путем. Определенные технические трудности возникали при эвакуации из брюшной полости образований более 10 см в диаметре, а также при наличии у больных спаечного процесса III-IV степени в брюшной полости и малом тазу.
Из прооперированных лапароскопическим доступом 44 пациенток у двух мы наблюдали перекрут яичникового образования с частичным нарушением питания.
У пациентки 15 лет с жалобами на периодические схваткообразные боли в нижних отделах живота в течение 3 мес при лапароскопии был выявлен старый перекрут левого яичника на 1260o (в 3,5 раза) при наличии в нем кисты желтого тела. Отечный, синюшного цвета яичник занимал собой все позадиматочное пространство. После разделения спаек, удаления кисты и восстановления нормального анатомического положения была произведена овариопексия к задней стенке матки. В раннем послеоперационном периоде проводилась антибактериальная терапия, начатая во время операции, дезинтоксикационная терапия, включавшая в себя 5 сеансов плазмофереза. При последующем наблюдении отмечено постепенное уменьшение размеров яичника, по данным динамического эхографического исследования, и достижение им нормального объема спустя 2 мес после операции. В течение последующих 8 мес боли не возобновлялись, нарушений менструального цикла отмечено не было.
У пациентки 12 лет при наличии двусторонних зрелых кистозных тератом имелся перекрут левого яичника с кистой 14 см в диаметре на 360o и отек левой маточной трубы. Операция была проведена аналогично вышеописанной: деторзия яичника, удаление кисты и овариопексия. Короткий срок наблюдения не позволил оценить течение позднего послеоперационного периода у данной пациентки.
Отдаленные результаты операций проанализированы у 58 пациенток. Короткий срок наблюдения за 5 девушками не позволил сделать выводы о состоянии их репродуктивной системы. Через 0,5 — 4 года после операции клиническое выздоровление отмечено у 45 (77,6%) девушек, нарушение менструального цикла наблюдалось у 4 (6,9%) больных, что потребовало проведения регулирующей менструальный цикл терапии. У 11 (19%) пациенток в первые 6 мес после операции наблюдалось возобновление болей в нижних отделах живота и при контрольном обследовании выявлен воспалительный процесс в придатках матки. Этим девушкам, как правило, было достаточно проведения одного курса противовоспалительной терапии для купирования клинической симптоматики заболевания. Ретроспективная оценка истории заболевания этих девушек показала, что рецидив болей внизу живота наиболее часто наблюдался у пациенток с опухолевидными процессами в полости малого таза (ретенционными кистами и тубовариальными воспалительными образованиями). В отдельной терапии нуждаются пациентки эндометриоидными кистами яичников.
Удаление зрелых тератом, как правило, ограничивалось резекцией яичников (только у 2 пациенток было произведено одностороннее удаление придатков в связи с большими размерами образования) и не приводило к нарушению менструальной функции. Напротив, у 7 пациенток, имевших нерегулярные менструации до операции, после операции менструальная функция нормализовалась и только у 1 девушки продолжала наблюдаться дисфункция яичников в связи с началом формирования поликистозных яичников.
После удаления цистаденомы ни у одной больной нарушения менструальной функции отмечено не было.
Таким образом, опухоли и опухолевидные образования яичников составляют 1,7% в структуре гинекологической заболеваемости девочек и девушек до 18 лет.
Совершенно очевидно повышение частоты яичниковых новообразований в пубертатном возрасте, причем пик заболеваемости отмечается в возрасте от 12 до 15 лет, т. е. тогда, когда устанавливаются гипоталамо-гипофизарно-яичниковые взаимоотношения и усиливается гонадотропная стимуляция яичников. Видимо, эта гормональная ситуация способствует росту новообразований в яичнике. Причем частота встречаемости дисгермином и гонадобластом резко возрастает в пубертатном возрасте и продолжает увеличиваться во второй фазе пубертатного периода, в то время как доброкачественные образования яичников, резко возрастая по частоте встречаемости в возрасте 12 — 15 лет, в дальнейшем наблюдаются реже. Подобная тенденция свидетельствует о необходимости максимально раннего удаления дисгенетичных гонад из брюшной полости.
Морфологическая структура образований показала преобладание опухолевидных процессов (ретенционные и параовариальные кисты и др.) — 39,5%, достаточную частоту герминогенных опухолей (тератомы и дисгерминомы) — 25,9%. Эпителиальные опухоли в отличие от данных S. Dixneuf (1979) наблюдались несколько реже — 20,2%.
Таким образом, диагностика объемных образований яичников складывается из оценки клинико-анамнестических данных, ректоабдоминального обследования, УЗИ, при необходимости — определения уровня онкомаркеров, лапароскопического исследования. Из всех перечисленных методов исследования лапароскопия является наиболее информативной, позволяя одновременно с диагностикой производить оперативное лечение, а морфологическое исследование удаленного образования устанавливает окончательный диагноз.
Тел.: +7 (727) 222-21-01, e-mail: info@prg.kz, Региональные представительства
Для покупки документа sms доступом необходимо ознакомиться с условиями обслуживания
 |
ВНИМАНИЕ! Услуга для абонентов NEO, Tele2 временно недоступна |
 |
ВНИМАНИЕ! Услуга для абонентов Beeline, NEO, Tele2 временно недоступна |
Стоимость услуги — тенге с учетом комиссии.
Опухоли и опухолевидные образования яичников у детей и подростков
Опухоли яичника — это объёмные образования, растущие из ткани яичника. Опухолевидные образования, или ложные опухоли, кисты яичника это не истинные опухоли, а образования, которые возникают за счёт накопления (ретенции) жидкости в полости.
Киста яичника, ДОЯ.
D27 Доброкачественное новообразование яичника.
D39 Новообразования неопределённого или неизвестного характера женских половых органов.
D39.1 Новообразования неопределённого или неизвестного характера яичника.
N83 Невоспалительные болезни яичника, маточной трубы и широкой связки матки.
N83.0 Фолликулярная киста яичника.
N83.1 Киста жёлтого тела.
N83.2 Другие и неуточнённые кисты яичника.
C56 Злокачественное новообразование яичника.
C79.6 Вторичное злокачественное новообразование яичника.
Q50.1 Кистозная аномалия развития яичника.
В структуре гинекологической заболеваемости детского и юношеского возраста удельный вес опухолей и опухолевидных образований яичников, по данным различных авторов, колеблется от 1 до 4,6%. При этом по частоте встречаемости первое место занимают опухолевидные образования яичников (40-50% случаев), второе и далее — истинные ДОЯ (герминогенные, эпителиальные, гонадобластомы). Злокачественные опухоли у детей наблюдают редко.
Опухолевые и опухолевидные процессы яичников могут возникать в любом возрасте женщины: от периода внутриутробного развития плода до глубокой старости, однако у детей наиболее часто эти образования выявляют в пубертатном периоде. Это связано с усилением в этот период гонадотропной стимуляции, которая не всегда бывает адекватной, и, соответственно, с началом активного функционирования яичников. По данным А.А. Гумерова (1997), новообразования яичников выявляют у детей всех возрастов: в период новорожденности — в 1,2% случаев, от 1 мес до 3 лет — в 2,9%, от 3 до 7 лет — в 8,7%, от 7 до 9 лет — в 14,5%, от 9 до 12 лет — в 16,9%, от 12 до 15 лет новообразования яичников наблюдают наиболее часто — в 55,8% случаев.
Большинство объёмных образований яичников, встречающихся в неонатальном периоде и в детском возрасте, имеют герминогенную или фолликулярную природу. В периоде полового созревания каждое третье новообразование яичников бывает представлено опухолевидным образованием (фолликулярные кисты, параовариальные кисты и кисты желтого тела). Часто выявляют герминогенные опухоли, в 3 раза реже наблюдают эпителиальные опухоли. Гонадобластомы и опухоли стромы полового тяжа, как правило, выявляют у девочек подростков с пороками развития яичников.
detector
