Воспалительный процесс эпителиальных клеток шейки матки, или цервицит, имеет довольно много разновидностей. Среди прочих выделяют атрофический цервицит, который имеет ряд особенностей, но в то же время развивается и по общим для цервицита принципам. Среди множества причин заболевания есть специфичные именно для развития атрофического процесса, но в то же время существуют и общие причины, характерные для всех видов патологии.

Причиной атрофического цервицита могут стать воспалительные заболевания мочеполовой системы, такие как воспаление придатков, эндометрит, кольпит, цистит, эрозия шейки матки.
Также спровоцировать развитие атрофического цервицита может незащищенный половой акт, если он служит причиной проникновения в организм возбудителей различных заболеваний, передающихся половым путем. К инфекционным агентам можно отнести трихомониаз, микоплазмоз, гонорею, кандидоз, хламидиоз и вирусные заболевания. Причиной заболевания могут быть и неспецифические инфекции, возбудители которых находятся в кишечнике, в том числе стрептококки и стафилококки.
Атрофический цервицит развивается также на поврежденном участке слизистой шейки матки, причиной травмы при этом могут быть аборт, выскабливание с диагностической целью, разрыв шейки матки во время родовой деятельности.
Кроме механического повреждения тканей, спровоцировать цервицит может опущение влагалища и шейки матки.
Снижение защитных сил организма не только служит одним из неблагоприятных факторов в развитии заболевания, но и утяжеляет течение болезни.
Если оценивать факторы риска развития атрофического цервицита, то в группу женщин, у которых вероятность постановки подобного диагноза резко возрастает, можно отнести пациенток детородного возраста, имеющих в анамнезе нескольких партнеров и беспорядочные половые связи. Кроме того, на гинекологическом здоровье женщины может неблагоприятно сказаться частое использование спермицидов и гормональные сбои, в том числе и в климактерическом периоде.
Так, в период наступления менопаузы резко падает концентрация эстрогенов в крови, что способствует развитию атрофического цервицита. Заболевание приводит к истончению слизистой оболочки, которая становится достаточно ранимой, а изменение структуры ткани делает её уязвимой для размножения микроорганизмов.
При лечении атрофического цервицита используются исключительно гормональные лекарственные средства, содержащие эстрогены, которые позволяют нормализовать структуру эпителиальных клеток в области влагалища и шейки матки. Кроме того, препараты помогают восстановить кислотность и физиологическую микрофлору во влагалище.
К мерам профилактики относят регулярное посещение гинеколога – как минимум два раза в год. Также важно заранее позаботиться об оказании квалифицированной помощи во время родовой деятельности, особенно если существует опасность нарушения целостности оболочек шейки матки, исключить аборты, грамотно подобрать метод контрацепции, соблюдать требования личной гигиены,

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Общие сведения
Хронические цервициты — одни из самых частых гинекологических заболеваний. Из-за бессимптомного течения их истинную распространенность установить крайне сложно. Обычно воспаление эндоцервикса выявляют при плановых профосмотрах или при обращении по поводу других болезней репродуктивной сферы. Наиболее подвержены заболеванию женщины детородного возраста (до 70% пациенток с установленным диагнозом), несколько реже цервицит встречается в перименопаузе и в исключительных случаях — у девочек до наступления менархе.
Профилактика эндоцервицита
Профилактические мероприятия включают в себя, прежде всего, соблюдение гигиены в период менструаций: отказ от спринцеваний, своевременная смена белья и тампонов и др. Также в этот период следует исключить занятия сексом. Немаловажными являются правильно подобранная контрацепция, а также только один половой партнер. Особое внимание следует уделить профилактике опущений стенок влагалища — для этих целей существуют специальные упражнения для укрепления мышц влагалища, прямой кишки и тазового дна. Для своевременного распознавания и лечения нужно проходить регулярные профилактические осмотры — не реже двух раз в год. Это поможет вовремя выявить болезни, протекающие бессимптомно.
Беременность
В настоящее время, к большому сожалению, наступление беременности мало кто планирует. Чаще всего беременность становиться неожиданностью, как для женщины, так и для ее партнера. В тех случаях, когда беременность планируется женщина проходит все необходимые обследования и лабораторные исследования, поэтому исключит сочетание беременности и цервицита не составляет труда.
Однако, в практике гинекологи часто сталкиваются с проблемой заболевания эндоцервицит при беременности на ранних сроках. Это может повлечь за собой ряд последствий и осложнений в течении беременности. По причине множества противопоказаний, лечение эндоцервицита при беременности затрудненно.
Лечение не зависимо от сроков гестации проводится этиотропное, не прибегая к радикальным мерам. Перенесенный эндоцервицит или его хроническая форма могут спровоцировать остановку развития плода, преждевременные роды, задержку развития плода, а так же внутриутробное инфицирование.
Кроме того, эндоцервицит несет большую угрозу для матери и ребенка во время родов. Таким образом, при прохождении родовых путей ребенок может инфицироваться, а у матери развивается эндометрит.
Симптомы
Симптоматика этого заболевания довольно скудная. При остром эндоцервиците женщин беспокоят:
- слизистые или гнойные выделения из половых путей, иногда зуд и дискомфортные ощущения;
- кровомазанье, связанное с половым актом;
- скудные кровотечения между менструациями.
Редко женщина испытывает тупые тянущие боли внизу живота. Более яркая клиническая картина может возникать при имеющихся сопутствующих заболеваниях: при уретрите, эндометрите и др., а также при болезни гонорейной этиологии. При хронической форме больную беспокоят лишь слизистые выделения, наличие которых зачастую и вынуждает женщину обратиться к врачу.
Патогенез
При хроническом течении эндоцервицита в очаге инфекции постоянно поддерживается вялотекущее воспаление, проникающее в парабазальный и базальный слой эпителия. При этом непосредственная повреждающая роль микроорганизмов уменьшается, а ведущими становятся снижение местного иммунитета и метапластические процессы.
Это приводит к развитию сложной сосудисто-мезенхимальной реакции, замещению части цилиндрического эпителия плоским, инфильтрации и уплотнению мышечной и соединительной ткани. Секреторная активность эпителиальных клеток остается повышенной, что при перекрытии устьев цервикальных желез способствует формированию наботовых кист.
Основой развития заболевания является поэтапный воспалительный процесс. Сначала наблюдается проникновение патогенной и влагалищной микрофлоры в крипты эндоцервикса. Поражается и слоится цилиндрический эпителий, что приводит к обнажению базального слоя и разрыхлению тканей.
Без надлежащего лечения патология переходит в хроническую форму, развитие воспаления в инфекционных очагах протекает вяло, проникая при этом в парабазальный и базальный эпителиальный слой. Основной урон организму наносят уже не столько патогенные микроорганизмы, сколько снижение иммунитета на местном уровне и метапластические процессы.
С последующим прогрессированием заболевания развиваются сложные сосудисто-мезенхимальные реакции, а цилиндрический эпителий частично замещается плоским, происходит инфильтрация и уплотнение мышечной и соединительной ткани. Повышается секреция эпителиальных клеток, что в сочетании с перекрытием устьев цервикальных желез приводит к тому, что формируются наботовы кисты.
Эпителоциты обновляются намного быстрее, при этом замедляется их дифференцировка, прогрессирует ухудшение процесса программируемой клеточной гибели, начинает изменяться клеточная структура.
Описание экзоцервицита выраженного в умеренной степени
Чтобы выявить умеренную форму заболевания, проводят специальный анализ – цитограмму. При помощи такого исследования можно распознать недуг на ранней стадии.
Цитограмма – это надежный способ выявления и контроля ряда отклонений в организме
Данный анализ позволяет:
- определить присутствие новообразований онкологического характера;
- обнаружить лейкоплакию;
- увидеть изменения в тканях;
- рассмотреть увеличение полипов;
- уточнить количество эозинофилов, лейкоцитов и прочих клеток крови.
Отзывы
Каждая женщина любит себя и заботится о своем здоровье, но иногда все-таки болезнь одолевает. В таких ситуациях возникает масса вопросов, на которые женщины пытается найти ответы самостоятельно. Наиболее важным является, как же лечиться такое заболевание (эндоцервицит). Отзывы женщин, которые столкнулись с данной проблемой, являются ценной информацией.
Для того, чтобы женщины могли пообщаться друг с другом обменяться опытом пройденного лечения создаются форумы. На форумах достаточно много информации о клиниках, занимающихся такими вопросами. Так же схема лечения для каждой женщины подбирается индивидуально, поэтому можно узнать сразу о нескольких методах.
В большинстве случаев консервативная терапия имеет определенную схему. Как правило, препараты подбираются согласно полученным результатам о выявлении причины воспалительного процесса. Так же многие женщины лестно отзываются о радикальных мерах, таких как лазерная вапоризация и радиоволновая терапия.
Особенности лечения
Курс терапевтического лечения подбирается непосредственно во время диагностики и составляется строго гинекологом в индивидуальном порядке. Именно такой подход поможет одновременно воздействовать на очаг поражения и выявлять возбудителя. После проведения бактериологического исследования женщине назначается наиболее эффективный антибактериальный препарат.
Помимо этого женщинам, страдающим от эндоцервицита, назначаются средства с местным действием. К примеру, суппозитории и таблетированные средства, которые вводятся внутрь влагалища. Лекарственные препараты, обладающие широким спектром действия, используются чаще всего. К этой группе лекарственных средств можно отнести Гиналгин, Тержинан, Бетадин и т.д. После завершения курса лекарственной терапии женщина на протяжении определенного периода должна будет использовать противогрибковые средства, и способствовать заселению влагалищной флоры, т.к. ее уничтожение является побочным действием антибиотиков.
ВАЖНО! Большинство женщин после курсового приема антибактериальных суппозиториев попросту не считают должным предотвращать развитие кандидоза. Последствием такой безответственности является недолеченный эндоцервицит и фоновые грибковые патологии.
Последним этапом терапии является подбор иммуномодулирующих средств. Именно эффект этих лекарственных средств борется за предотвращение рецидивов заболевания. К наиболее действенным относятся Левамизол, Тимолин, Интерферон и т.д.
Осложнения
Многие женщины не уделяют должного внимания собственному здоровью и не посещают гинеколога в профилактических целях, по этой причине очень часто эндоцервицит диагностируется очень поздно, когда патология оказывает пагубное влияние на другие органы половой сферы.
При хроническом течении формируется инфекционный очаг, дальнейшее развитие которого не сопровождается проявлением абсолютно никаких симптомов. Поэтому, выявить недуг очень сложно, что приводит к непоправимым последствиям для репродуктивной системы.
Перечислим, чем опасен эндоцервицит и какие заболевания в теле женщины он провоцирует:
- патологическое разрастание тканей матки и ее шейки;
- эктопия шейки матки;
- воспаление придатков;
- кисты;
- эндометрит;
- деформирование эндоцервикса;
- сложности с проходимостью маточного канала вследствие развития спаечных процессов;
- снижение эластичности матки и ее способности к растяжению из-за гиперпластических процессов в ее соединительных тканях и вследствие уплотнения маточных стенок;
- нарушение питания тканей;
- формирование новообразований.
Если у женщины хроническая форма патологии, то во время беременности могут возникнуть следующие осложнения, которые опасны как для матери, так и для плода:
- повышается тонус матки;
- кислородное голодание эмбриона;
- могут разрыхлиться плодные оболочки, что приведет к преждевременному оттоку околоплодных вод;
- нарушается развитие эмбриона;
- преждевременные роды и самопроизвольные аборты.
Также хронический эндоцервицит является одной из основных причин осложненных родов.
Из-за снижения защитных свойств слизистой пробки и наличия постоянного очага воспаления повышается риск развития эндометрита, сальпингита, аднексита с отдаленными последствиями в виде бесплодия и невынашивания беременности. В двух третях случаев хронический эндоцервицит сопровождается эктопией шейки матки.
По мнению специалистов в сфере гинекологии, при этом заболевании существенно возрастает вероятность малигнизации тканей. Воспаление эндоцервикса играет роль в развитии акушерской патологии с внутриутробным инфицированием плода и его оболочек, преждевременным излитием околоплодных вод, послеродовыми гнойно-септическими осложнениями.
Этиология заболевания
Согласно действующей международной классификации болезней, принято разделять три группы этиологических факторов, влияющих на развитие эндоцервицита:
- воспаление шейки матки;
- гонококковый цервицит;
- хламидиозный цервицит.
Как правило, первый тип заболевания развитие на фоне проведенных акушерских манипуляций (диагностическое выскабливание, медицинский аборт, зондирование шейки матки, разрыв ее стенок и т.д.). Однако эндоцервицит также может развиться не фоне других заболеваний половой системы женщины. К примеру, кольпит, эндометрит и эктопия шейки матки.
Методы диагностики
Когда женщина обращается к гинекологу с жалобой или в профилактических целях, первое, что делает врач, опрашивает пациентку, а затем проводит осмотр шейки матки в зеркалах. Подозрение на эндоцервицит будет, если визуализируются типичные для воспаления признаки:
- краснота и отечность слизистой маточной шейки;
- эрозированные участки на шейке;
- обильные гнойно-слизистые выделения из эндоцервикса, при хроническом течении количество слизи снижается и мутнеет;
- на шейке матки возникают мелкие петехии, из которых идут кровянистые выделения;
- дополнительные признаки наличия вагинита.
Если обнаруживаются визуальные признаки патологии, пациенткам назначается ряд дополнительных обследований, одним из которых является кольпоскопия.
В ходе кольпоскопии специальным аппаратом увеличивается пораженный участок шейки матки, благодаря чему можно более детально его изучить. Если имеет место рассматриваемая патология, очень часто в ходе кольпоскопии на шейке обнаруживаются серо-желтые круглые кисты. Это наботовы железы с закупоренными протоками, они образуются вследствие активизации регенеративных процессов в слизистой в ответ на агрессивные действия инфекции. Клетки слизистой активно размножаются и преграждают путь секрету, вытекаемому из наботовых желез.
Если для установки диагноза кольпоскопии достаточно, то для определения причины развития патологии необходимо провести еще ряд дополнительных исследований.
УЗИ с использованием вагинального датчика позволяет определить наличие сопутствующих патологий и болезнетворных процессов в матке и ее придатках. Если в результатах данного исследования указано, что есть эхопризнаки эндоцервицита, это означает, что слизистая цервикального канала утолщена и неоднородна, а также есть наботовы кисты, но это еще не диагноз. Чтобы его подтвердить, нужно пройти ряд лабораторных исследований.
Самым простым методом лабораторных исследований является мазок на флору, материал для его проведения забирается во время гинекологического осмотра. Таким материалом является содержимое влагалища, выделения из цервикального и мочеиспускательного каналов.
Для выявления специфических возбудителей назначается специальная ПЦР-диагностика, в ходе которой могут быть выявлены такие инфекции как хламидии, трихомонады, грибы кандида, микоплазмы, ВПЧ и т.д. Дополнительно может быть назначено исследование венозной крови на предмет наличия ВИЧ и сифилиса.
В каждом случае набор диагностических исследований может отличаться. Чаще всего поиск причины заболевания начинается с самых простых диагностических мероприятий и переходит к более сложным до тех пор, пока не будет обнаружен возбудитель. Кроме перечисленных лабораторных анализов могут быть назначены и другие методы исследований:
- цитологическое исследование или цитограмма воспаления позволяет оценить структуру и уровень поражения тканей на клеточном уровне, а также определить эффективность лечения в динамике;
- бакпосев из эндоцервикса. Его делают для того чтобы выявить конкретного возбудителя и его чувствительность к антибиотикам;
- биопсия шейки матки. Проводится при подозрении на малигнизацию воспалительного процесса.
Из-за неспецифичности симптоматики при постановке диагноза основное значение имеют данные физикальных, инструментальных и лабораторных исследований. Пациентке с подозрением на хронический эндоцервицит проводится:
- Осмотр на кресле. При исследовании в зеркалах наружный зев цервикального канала гиперемирован, шейка матки отечна. Могут выявляться участки повышенной кровоточивости, слизистые и гнойно-слизистые выделения.
- Расширенная кольпоскопия. Сосуды эпителиального слоя шейки матки расширены, выявляются очаги с сосудистыми петлями. Слизистая оболочка выглядит отечной. Могут определяться другие патологические процессы (псевдоэрозия, эрозия и др.).
- Лабораторные исследования. Для определения возбудителя заболевания проводят микроскопию и посев мазка (с антибиотикограммой), ПЦР-диагностику, специальные серологические методы (РИФ, ИФА).
- Цитология мазка из цервикального канала. Позволяет оценить степень вовлеченности в воспаление клеток эндоцервикса. Анализ эффективен для раннего выявления дистрофических, диспластических процессов, атипии и возможного озлокачествления.
- УЗИ шейки матки. Шейка матки увеличена в размерах, утолщена. В ее структуре присутствуют гипоэхогенные включения (наботовы кисты). Метод позволяет исключить или своевременно выявить сочетанный рак шейки матки.
Дифференциальная диагностика производится с эктопией и раком шейки матки, туберкулезным поражением. В сложных случаях назначают консультации онкогинеколога, фтизиатра.
Причины
Основными причинами эндоцервицита являются:
- нарушение нормального биологического соотношения бактериальной флоры влагалища – бактериальные вагинозы;
- условно-патогенные возбудители, безвредные для здоровой женщины, но под действием неблагоприятных факторов способные привести к заболеванию неспецифического вида: стрептококки, стафилококки, кишечная палочка и др.;
- урогенитальные инфекции: трихомониаз, гонорея, кандидамикоз, микоплазмоз, хламидиоз — возбудители специфической формы болезни.
- вирусы: папилломавирус, герпес;
К неблагоприятным факторам, которые способны привести к развитию заболевания, относятся:
- травматические повреждения шейки матки после абортов, родов, лечебных манипуляций на шейке матки;
- эрозивные и диспластические заболевания шейки матки: эрозия, эктропион, эктопия;
- гормональные нарушения;
- опущение стенок влагалища;
- атрофические изменения, связанные с возрастом;
- частые аднекситы, метроэндометриты, циститы;
- снижение иммунитета;
- нерациональное применение противозачаточных методов, особенно барьерных средств: таблетки, свечи, презервативы, многочисленные спринцевания;
- частая смена половых партнеров.
Народная терапия
При диагнозе эндоцервицит лечение народными средствами применяется как вспомогательный консервативный метод. Его можно использовать после применения медикаментозных способов для закрепления полученных результатов. Заниматься самолечением нельзя. Каждый шаг в терапии должен согласоваться с врачом.
Вылечить эндоцервицит в домашних условиях поможет выполнение следующих процедур:
- Марлевый тампон, смоченный облепиховым маслом, устанавливается во влагалище на ночь. Рекомендуется 10-дневный курс процедур.
- Тампон со смесью аптечных настоек прополиса, календулы (по 20 г) и ланолина (60 г), выполняется 10 процедур.
- В качестве действующего вещества для пропитки тампонов используют мумие: 2 г средства растворить в 1/2 стакана воды (10 процедур).
Для устранения эндоцервицита в качестве спринцеваний используют следующие настои:
- зверобоя (4 ст. л. на 2 л кипятка);
- коры вяза (1 ст. л. на 1 стакан воды);
- розмарина, шалфея (по 1 ст. л.), тысячелистника (2 ст. л.) и дубовой коры (3 ст. л.) на 1 л воды;
- цветов ромашки (2 ст. л.), цветов календулы, шалфея, травы сушеницы, листьев березы, коры дуба (по 1 ст. л.) на 1 л кипятка.
Травы заваривают кипятком, дают настояться 20 мин на водяной бане или в термосе, остужают, применяют для вечерних спринцеваний в теплом виде, курс продолжается от 7 до 10 дней.
Для применения внутрь используют мумие (0,3 г ежедневно) и настойку пиона уклоняющегося аптечного или домашнего приготовления (5 ст. л. измельченного корня настоять в 0,5 л водки 1 месяц), которую принимают 3 раз в день перед едой по 1 ч. л. в течение 40 дней.
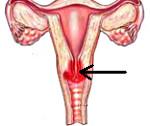
Эндоцервицит — это воспаление слизистой цервикального канала, вызванное условно-патогенной микрофлорой или возбудителями ИППП. Основным клиническим проявлением заболевания являются обильные влагалищные выделения, которые могут сочетаться с болью внизу живота и спины, возникающими в покое или во время секса. Для диагностики используют осмотр в зеркалах, исследования цервикального мазка, расширенную кольпоскопию, УЗИ органов малого таза. Этиопатогенетическое лечение основано на использовании противомикробных препаратов и средств, нормализующих микрофлору влагалища, иммунитет и гормональный фон.
МКБ-10

Общие сведения
Эндоцервицит — одно из наиболее распространенных гинекологических заболеваний, выявляемых у пациенток репродуктивного возраста (от 20 до 40 лет). Согласно статистическим данным (PubMed, 2012 г.), воспаление слизистой цервикального канала хотя бы раз в жизни наблюдалось у половины женщин. При этом более чем у 2/3 пациенток воспалительный процесс является неспецифическим. Высокий уровень заболеваемости цервицитом связан с общей тенденцией к росту частоты воспаления женских половых органов (кольпита, эндометрита и т. п.), а также повышением распространенности иммунных и гормональных расстройств.

Причины эндоцервицита
Основная причина воспаления эндоцервикса — поражение слизистой оболочки цервикального канала различными инфекционными агентами. Возбудителями воспаления служат как условно-патогенные микроорганизмы (коринебактерии, стафилококки, стрептококки, бактероиды, кишечная палочка и т. п.), так и агенты ИППП (вирусы генитального герпеса, хламидии, трихомонады, уреа- и микоплазмы, гонококки и пр.). В развитии эндоцервицита не меньшую роль, чем инфекция, играют предрасполагающие факторы:
- Воспалительные процессы в органах малого таза — вульвовагиниты, эндометрит, аднексит, цистит.
- Травматическое повреждение цервикального канала во время инвазивных диагностических процедур, искусственного прерывания беременности, родов.
- Аллергические реакции или раздражение эндоцервикса из-за установленной ВМС, использования химических спермицидов, презервативов из некачественного латекса, цервикальных колпачков и диафрагм, спринцевания кислотами.
- Атрофические изменения из-за снижения уровня эстрогенов при климаксе.
- Нарушение расположения внутренних женских половых органов при опущении влагалища и шейки матки.
- Общее ослабление иммунитета на фоне соматических, инфекционных, эндокринных заболеваний, при употреблении иммуносупрессивных препаратов.
- Беспорядочная половая жизнь без использования барьерных контрацептивов.
Патогенез
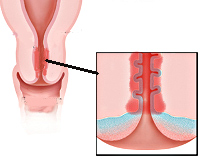
Основа развития эндоцервицита — поэтапное воспаление. Сначала микроорганизмы проникают в ветвящиеся крипты цервикального канала. При этом повреждается и отслаивается цилиндрический эпителий, обнажается базальная мембрана, из желез выделяется слизистый секрет. Ткани разрыхляются, активизируются макрофаги, лимфоциты, фибробласты и другие клетки, обеспечивающие иммунный ответ и регенерацию. На завершающем этапе ткани восстанавливаются, однако при этом вследствие перекрытия устьев цервикальных желез в ряде случаев формируются наботовы кисты.
Поскольку шейка матки составляет единую анатомо-физиологическую систему с влагалищем, аналогичные процессы могут происходить в слизистой вагины и влагалищной части шейки матки (экзоцервиксе). При хроническом течении эндоцервицита возможна метаплазия эпителия с частичным замещением цилиндрических клеток плоскими.
Классификация
Классификация заболевания основана на особенностях течения, выраженности клинических проявлений, степени распространения процесса и типе возбудителя, вызвавшем воспаление эндоцервикса. В практической гинекологии различают следующие виды эндоцервицита:
- Острый: с четким началом, выраженной симптоматикой и видимыми воспалительными изменения, выявляемыми при гинекологическом осмотре;
- Хронический: со стертой клинической картиной, незначительными выделениями и небольшой отечностью шейки матки при осмотре.
- Очаговый (макулезный): с отдельными участками воспаления в цервикальном канале;
- Диффузный: с вовлечением в воспалительный процесс всего эндоцервикса.
- Неспецифический: вызванный условно-патогенной микрофлорой (чаще всего влагалищной);
- Специфический: являющийся результатом заражения инфекциями, передающимися половым путем (ИППП).
Отдельным видом заболевания является атрофический эндоцервицит, который наблюдается в климактерическом периоде и проявляется, кроме воспаления, истончением слизистой цервикального канала.
Симптомы эндоцервицита
Заболевание не имеет специфической симптоматики. Признаков общей интоксикации (слабости, повышения температуры) обычно нет. Основное нарушение при остром цервиците — изменение количества и характера выделений. В начале заболевания бели выделяются обильно, мутнеют, белеют, желтеют, становятся жидкими или тягучими. В зависимости от возбудителя выделения могут приобрести неприятный запах. Иногда женщина ощущает дискомфорт в малом тазу, незначительные либо умеренные боли в нижней части живота или спины, наблюдаемые в покое или во время полового акта. При сопутствующем вульвовагините могут беспокоить жжение, зуд и покраснение наружных половых органов.
Более острая картина наблюдается при некоторых видах специфического эндоцервицита. Так, воспалительная реакция особенно выражена при гонорейном поражении эндоцервикса, сопровождающемся формированием множественных перигландулярных инфильтратов и микроабсцессов.
При несвоевременной диагностике или неправильном лечении острого эндоцервицита процесс может приобрести хронический характер. При этом клинические признаки сглаживаются или исчезают. Воспаление распространяется глубже на соединительную ткань и мышечные волокна. Шейка матки сначала выглядит отечной, а со временем гипертрофируется и уплотняется. На ее влагалищной части под действием постоянных патологических выделений из цервикального канала может формироваться псевдоэрозия.
Осложнения
Наиболее распространенное осложнение острого эндоцервицита — хронизация заболевания с меньшей клинической симптоматикой, но более глубоким поражением тканей и возможностью возникновения псевдоэрозии шейки матки. Из-за постоянного присутствия патогенной микрофлоры (особенно при специфическом воспалении, вызванном гонококками и хламидиями) процесс может распространяться на матку, маточные трубы и яичники с последующим развитием спаечного процесса в малом тазу.
В результате у некоторых пациенток нарушается репродуктивная функция, что проявляется затрудненным наступлением беременности, повышенной вероятностью выкидыша, внематочной беременности, осложненных родов и послеродовых инфекций. При хроническом эндоцервиците возрастает риск возникновения рака шейки матки.
Диагностика
Поскольку клиническая симптоматика при эндоцервиците является неспецифической, для подтверждения диагноза назначается комплекс специальных обследований. Обычно пациенткам с подозрением на воспалительное поражение эндоцервикса рекомендованы:
- Гинекологический осмотр(в зеркалах). Выявляет отечность и гиперемию в области наружного отверстия канала шейки матки, наличие точечных (петехиальных) кровоизлияний, обильные выделения, в более тяжелых случаях — эрозированную поверхность.
- Расширенная кольпоскопия. Позволяет рассмотреть расширенные сосуды, которые распространяются из канала шейки матки, уточнить данные визуального осмотра.
- Микроскопия цервикального мазка. В препарате обычно содержится много (до 50 и больше) лейкоцитов и могут быть выявлены возбудители эндоцервицита.
- Цитологическое исследование. Позволяет провести оценку структуры и уровня клеточного повреждения тканей, эффективности терапии в динамике.
- Биопсия шейки матки. Гистологический анализ биоптата направлен на исключение малигнизации воспалительного процесса.
- Бактериологический посев цервикального мазка. Проводится для выявления не только конкретного микроорганизма, но и его чувствительности к антибактериальным препаратам.
- Специальная лабораторная диагностика (ПЦР, ИФА, IST и др.). Необходима для обнаружения специфических инфекционных возбудителей.
- УЗИ органов малого таза. Подтверждает деформацию шейки матки, увеличение размеров и толщины, наличие гипоэхогенных включений (наботовых кист), а также позволяет исключить сочетанный онкопроцесс.

В ходе обследования выполняется дифференциальная диагностика эндоцервицита с другими поражениями шейки матки — эктопией, раком, туберкулезом, сифилисом. При этом пациентку, кроме акушера-гинеколога, могут консультировать дерматовенеролог, онкогинеколог, фтизиогинеколог.
Лечение эндоцервицита
Целями терапии являются купирование воспаления, уменьшение или устранение действия предрасполагающих факторов и лечение сопутствующей патологии. Основная схема лечения, как правило, представлена следующими этапами:
- Этиотропная терапия, предполагающая пероральное, внутримышечное, внутривенное и местное применение специальных противомикробных препаратов, к которым чувствителен конкретный возбудитель. Пациенткам назначают антибиотики, противогрибковые, антипаразитарные средства и их комбинации. Этиотропными также являются гормональные препараты, восполняющие дефицит эстрогенов при климаксе и менопаузе.
- Восстановление нормальной микрофлоры влагалища с использованием эубиотиков для снижения вероятности рецидивов.
Кроме лекарственных препаратов, направленных на непосредственные причины возникновения эндоцервицита, комплексное лечение включает другие методы терапии. Так, с целью ускорения выздоровления и снижения вероятности осложнений пациентке могут быть назначены:
- Иммунотерапия для повышения общей и местной сопротивляемости различным возбудителям, нормализации иммунного ответа;
- Физиотерапия для улучшения восстановительных процессов и усиления противовоспалительного эффекта специальных препаратов. При остром эндоцервиците особо эффективны УВЧ области матки и УФО трусиковой зоны (по Желоковцеву); при хроническом — ДМВ, низко- и высокочастотная магнитотерапия, диадинамические токи, магний-электрофорез зоны матки, дарсонвализация с использованием вагинального электрода, влагалищное лечение лазером и грязевые тампоны.
При наличии наботовых кист, в которых часто содержатся инфекционные агенты, рекомендована диатермопунктура. Пластика и другие оперативные методы применяются при сочетании эндоцервицита с рубцовой деформацией, элонгацией, дисплазией, раком шейки матки.
Прогноз и профилактика
Прогноз при лечении заболевания благоприятный. Даже в остром периоде трудоспособность сохранена. Поскольку пациентки, перенесшие эндоцервицит, составляют группу риска по онкологическим заболеваниям шейки матки, они должны наблюдаться у гинеколога по месту жительства с периодическим проведением кольпоскопии, цитологического и бактериологического исследования. Для профилактики эффективны соблюдение личной гигиены, использование презервативов во время секса, упорядоченная половая жизнь, отказ от половых контактов во время месячных, проведение внутриматочных вмешательств строго по показаниям.
