1. Холин А. В, Макаров А.Ю., Мазуркевич Е.А. Магнитно-резонансная томография позвоночника и спинного мозга.— СПб.: Институт травматол. и ортопед., 1995.— 135 с.
2. Ахадов Т.А., Панов В.О., Айхофф У. Магнитно-резонансная томография позвоночника и спинного мозга.— М., 2000.— 748 с.
3. Коновалов А.Н., Корниенко В.Н., Пронин И.Н. Нейрорентгенология детского возраста.— М.: Антидор, 2001.— 456 с.
4. Зозуля Ю.А., Слынько Е.И. Спинальные сосудистые опухоли и мальформации.— Киев: УВПК ЭксОб, 2000.- 379 с.
5. BarkovichA.J. Pediatricneororadiology— Philadelphia, NY: Lippinkott-Raven Publishers, 1996.— 668 p.
6. Haaga J.R. Computed tomography and magnetic-resonance imaging of the whole body.— Mosby, 2003.- 2229 p.
Глава 16
ЛУЧЕВАЯ АНАТОМИЯ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
У МУЖЧИН
НОРМАЛЬНАЯ И ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Предстательная железа располагается в нижнепередней трети малого таза под мочевым пузырем между лонным сочленением и прямой кишкой. Имеет форму усеченного конуса. Передняя, несколько вогнутая поверхность железы обращена к симфизу, а задняя, слегка выпуклая,— к прямой кишке. По середине задней поверхности железы проходит вертикальная борозда, разделяющая ее на правую и левую доли, хотя в анатомическом и функциональном отношении она является единым органом. Основание железы обращено к дну мочевого пузыря, верхушка прилежит к мочеполовой диафрагме. Задняя поверхность предстательной железы граничит с прямой кишкой.
Мочеиспускательный канал проходит через предстательную железу от ее основания к верхушке, располагаясь в срединной плоскости, ближе к передней поверхности простаты. Семявыносящие протоки входят в железу у основания, направляются в толщине простаты вниз, медиально и кпереди, открываясь в просвет мочеиспускательного канала (рис. 16.1).
Предстательная железа представляет собой железисто-мышечный орган. Ее функция как железы состоит в выделении секрета в состав спермы, сокращение сфинктера препятствует попаданию мочи в мочеиспускательный канал во время эякуляции. Мощный мышечный компонент охватывает простатическую уретру. Различают следующие фибромускулярные зоны:
1) переднюю фибромышечную зону, покрывающую переднюю часть предстательной железы и являющуюся продолжением детрузора;
2) продольные гладкомышечные волокна уретры;
3) препростатический и постпростатический сфинктеры.
Железистая ткань органа неоднородна и состоит из трех типов эпителиальных клеток, отличающихся друг от друга по гистогенезу и способности к метаплазии. Каждый из типов эпителиальных клеток сконцентрирован в отдельных зонах, расположенных в определенных участках предстательной железы. В зависимости от их расположения по отношению к семявыносящим протокам и просвету мочеиспускательного канала выделяют три железистых зоны (рис. 16.2).

Рис. 16.1. Анатомия мужского таза. Сагиттальный срез.
1— мочевой пузырь; 2 — семенные пузырьки; 3 — препростатический сфинктер; 4 — семявыносящие протоки; 5 — капсула предстательной железы; 6 — прямая кишка; 7 — простатическая уретра; 8 — мочеполовая диафрагма; 9 — бульбоуретраль-ные железы; 10 — мембранозная уретра; 11 — предстательная железа; 12 — передняя фибромаскулярная зона; 13 — перипростатическая клетчатка; 14 — основание предстательной железы; 15 — шейка мочевого пузыря; 16 — лонное сочленение; 17 — стенка мочевого пузыря; 18 — дно мочевого пузыря; 19 — устье мочеточника.
Дата добавления: 2015-02-03 ; просмотров: 698 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ТАЗА
ФАСЦИИ И КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА ТАЗА
Клетчаточные пространства таза
1). Пристеночное пространство – нах-ся в боковых отделах таза, по сбе стороны от париетального листка тазовой фасции. Содержит: латерально – нервы крестцового сплетения, медиально – a.v. iliacae int. Сообщается ч-з for.infrapiriforme c ягодичной областью, ч-з canalis obturatorius – с клетчаткой ложа аддукторов бедра.
2). Предпузырное пространство (sp.prevesicale = ретциево пр-во) – нах-ся м-ду поперечной фасцией и предпузырной фасцией (к-рая покрывает передню пов-ть М.П.), последняя отделяет это пр-во от следующего (к-рое расположено выше):
3). Предбрюшинное пространство – нах-ся м-ду предпузырной фасцией (снизу) и брюшиной.
4). Околопузырное пространство – нах-ся по бокам от М.П. Сообщается с 2 предыдушими.
5). Позадипрямокишечное пр-во – нах-ся м-ду ампулой прямой к-ки и крестцом ,снизу ограничена фасцией, покрывающей m.levator ani. Кверху сообщается с забрюшинным пр-вом.
С боков переходит в параректальную клетчатку, а затем кпереди – в предпрямокишечную. Гной из параректальной кл-ки может спуститься в fossa ischiorectalis.
Содержит срединную и латеральные (верхнюю и нижнюю) крестцовые артерии, венозное сплетение, крестцовые л/у и симпатические стволы.
6). Околоматочное пр-во (у женщин) – сообщается с кл-кой, расположенной м-ду листками шировой св-ки матки, кверху сообщается с забрюшинной кл-кой подвздошной ямки.
7). Позадипузырное пр-во – выражено слабо.
8). Fossa ischiorectalis – нах-ся в нижнем этаже полости таза м-ду седалищным бугром и прямой кишкой. Сообщается по ходу a.v.pudendae ext. с кл-кой среднего этажа.
ТАЗОВАЯ НОВОКАИНОВАЯ БЛОКАДА
ТОПОГРАФИЯ МОЧЕВОГО ПУЗЫРЯ
Проецируется в полости малого таза..
Спереди — лобковый симфиз и верхние ветви лобковых костей,. сзади – прямая кишка,. мочеточники,. семенные пузырьки,. Ампулы семявыносящих протоков,. сверху и сзади — петли тонкой кишки,. снизу — предстательная железа..
Спереди лобковый симфиз и верхние ветви лобковых костей,. сзади — матка и влагалище,. снизу –мочеполовая диафрагма,. сверху и с боков петли тонкой кишки.
Через белую линию живота на 2 см выше лобка, .кожу сместить вверх и проколоть все слои ( игла строго перпендткулярно коже).
Высокое сечение мочевого пузыря..
Показание — инородные тела,. камни,. чрезпузырный доступ к простате.. По срединной линии выше лона рассечь брюшную стенку до передней стенки мочевого пузыря,. которую разрезают вдоль между двумя швами-держалками..
По срединной линии выше лона рассечь брюшную стенку до передней стенки мочевого пузыря,. которую разрезают вдоль между двумя швами-держалками,. в
полость ввести до основания трубку диаметром 5см,. которую фиксируют
узловыми швами или кисетом,. производят цистопексию ( подшивание
стенки пузыря к брюшной стенке),. трубку помещают в сосуд с антисептиком.
ТОПОГРАФИЯ ПРЯМОЙ КИШКИ. Лечение гемороя
Спереди — задняя стенка мочевого пузыря,. ампулы семявыносящих протоков,. конечные отделы
мочеточников,. семенные пузырьки,. сзади — крестец,. спереди снизу – простата.. Спереди — матка,. влагалище,. петли тонкой кишки,. сзади — крестец.. Операции при гемморое:. Перевязка геммороидальных узлов -наружный сфинктер прямой кишки растягивают пальцами обеих рук введенным! в задний проход,. окончатыми зажимами захватывают
геммороидальные узлы и на границе с ними надсекают слизистую оболочку,. основание каждого узла под зажимом перевязывают в обе стороны,. зажимы снимают,. лигатурные нити срезают,. омертвевшие геммороидальные узлы отторгаются на 6-7 день.
ТОПОГРАФИЯ ПРЯМОЙ КИШКИ. Выпадение прямой кишки
Выпадение прямой кишки..
•. Операция в области ануса .- способ Тирша — через два разреза с боков от ануса под контролем пальца введенного в прямую кишку в подкожной клетчатке с помощью иглы Дешана проводят и закрепляют вокруг ануса серебряную прослойку или полоску из широкой фасции бедра,. затянуть не туго и не слабо..
•. Операции на прямой кишке. — способ Рен-Делорма — удаляют всю слизистую выпавшей части,. а на мышечный слой накладывают гофрирующие швы,. края отсеченой слизистой сшивают с кожей..
•. Операции на диафрагме таза -Напалков,. Брайцев,. Алферов. — разрез в области промежности от одного седалищного бугра до другого, вправляют прямую кишку и подшивают ее к мышце,. поднимающей задний проход..
•. Операции на брюшной полости. -нижняя срединная лапаротомия,. отслаивают брюшину в области позвоночника,. подтягивают прямую кишку и подшивают ее к передней связке позвоночника,. а затем сшивают края брюшины над кишкой..
Релаксация по Кюммелю-Зеренину – в обл мыса на 2-3 см вправо от ректус делают клюшкообразный разрез. Им рассекают париет брюшину, мобилизуем прямую кишку по рпавой боковой и задней стенке до уровня м-ц, поднимающих задний проход. На переднюю пов-ть крестца с захватом надкостницы через 1,5-2 см наклад 3-4 лавсановых шва. Захватыв ректус до уровня мобилизации- разворот кишки слева на право –фиксация и укорочение кишки.
ТОПОГРАФИЯ МУЖСКОЙ УРЕТРЫ
Топография:. длина — 20-22 см, части:. простатическая,. перепончатая,. губчатая. 3 сужения:. перепончатая часть (произвольный сфинктер),. у внутреннего отверстия (непроизвольный сфинктер),. у наружного отверстия уретры,. .2 изгиба: верхний подлонный — при переходе перепончатой части в пещеристую,. нижний предлонный — при переходе фиксированной части уретры в подвижную,. при отведении полового члена к передней брюшной стенке оба изгиба переходят в один общий изгиб обращенный вогнутостью вперед и вверх.
Катетеризация.. Катетер располагают параллельно левой паховой складке,. сдвигают крайнюю плоть,. вводят клюв катетера в наружное отверстие и надвигают половой член на катетер пока клюв не окажется у нижнего края симфиза,. затем инструмент перемещают в положение по срединной линии и продолжают движение до ощущения препятствия (мочеполовая диафрагма),. после чего переводят катетер вниз на 180гр ( ликвидируется подлонный изгиб уретры) и проходят в пузырь через перепончатую часть уретры..
ТОПОГРАФИЯ МАТКИ И ЕЕ ПРИДАТКОВ
Топография: .спереди — мочевой пузырь,. сзади — прямая кишка,. отделенная от матки брюшинно-промежностной
фасцией,. сверху — петли тонкой кишки.. Яичник — непосредственно к другим органам таза не прилежит,. кнаружи стенка малого таза,. спереди и медиально — матка,. сзади и медиально — прямая кишка,. сверху и спереди — маточная труба..
Влагалище — спереди — дно мочевого пузыря,. сзади — прямая кишка,. сверху -матка..
Во влагалище вводят зеркала,. заднюю губу шейки матки фиксируют пулевыми щипцами,. зеркала извлекают ,. шейку матки отводят к симфизу,. длинной иглой на сухом шприце производят вкол несколько кзади от границы между сводом и шейкой матки,. иглу направляют параллельно оси таза на глубину 2-3см..
ТОПОГРАФИЯ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Простата — проецируется в малом тазу.. Сверху — семенные пузырьки,. ампулы семявыносящих протоков и мочевой пузырь (дно),. с боков — мышцы поднимающие задний проход,. снизу -мочеполовая диафрагма.. спереди -лобковый симфиз,. сзади — прямая кишка и брюшинно-промежностная фасция.. Аденамэктомия. — внебрюшинная чрезпузырная по Фрейеру .- заполняют мочевой пузырь антисептиком,.
производят высокое сечение его,. пальцем вылущивают аденому,. входя между капсулой и аденомой,. затем отсекают вместе с уретрой,. останавливают кровотечение,. через уретру вводят катетер,. мочевой пузырь ушивают двухрядным швом кетгутом,. не захватывая слизистую,. в предпузырное пространство вводят дренаж..
ВОДЯНКА ОБОЛОЧЕК ЯИЧКА
•. Наружная семеная фасция.
•. Фасция мышцы подвешивающей яичко.
•. Мышца подвешивающая яичко.
•. Внутренняя семенная фасция.
•. Влагалищная оболочка яичка.
Водянка оболочек яичка:
•. По Винкельману — через разрез над паховой складкой в рану выводят и рассекают вдоль водяночный мешок (влагалищную оболочку брюшины),. выворачивают его наизнанку и сшивают его края над семенным канатиком,. после чего яичко помещают в мошонку..
•. По Бергману — через разрез над паховой складкой в рану выводят и рассекают вдоль водяночный мешок (париетальный листок влагалищной оболочки яичка),. который иссекают у придатка,. после чего яичко помещают в мошонку.
• По Лорду — наклад 3 гофрирующих шва с каждой стороны от яичка- связ их- наружная оболочка собралась.
•. По Соколову-Гроссу-Емельянову -вскрыв паховый канал обнажают яичко,. пересекают у верхнего полюса влагалищный отросток брюшины,. тупо раздвигают клетчатку пустой половины мошонки и за лигатуру наложенную на влагалищную оболочку низводят яичко на дно мошонки,. концы лигатуры через резиновое кольцо фиксируют к гипсовой лонгете на бедре
Строение:состоит из двух долей (правой и левой) и соединяющего их перешейка. Основание предстательной железы сращено с шейкой мочевого пузыря. Через толщу железы косо проходит мочеиспускательный канал. Предстательная железа окружена плотным фасциальным листком, образующим капсулу (Пирогова-Ретция), соединенную с лобковыми костями посредством лобково-предстательной связки.
Синтопия: к основанию прилегают мочевой пузырь, нижние отделы семенных пузырьков; кпереди – лобковый симфиз; задняя поверхность направлена к прямой кишке, от которой железа отделена прямокишечно-пузырной перегородкой, а также слоем клетчатки.
Кровоснабжение: нижние мочепузырные и средние прямокишечные артерии. Отток венозной крови происходит в мочепузырное и предстательное венозные сплетения.
Лимфооттокв крестцовые лимфатические узлы, а также в узлы по ходу подвздошных артерий.
Иннервация: ветви подчревного сплетения, образующие сплетение предстательной железы.
Операции на предстательной железе чаще всего выполняются по поводу доброкачественной гиперплазии предстательной железы и рака. Известны следующие методы аденомэктомии:
1. Чреспузырная аденомэктомия – рассекается циркулярным разрезом слизистая мочевого пузыря и капсула предстательной железы вокруг внутреннего отверстия уретры, указательным пальцем правой руки вылущивается аденома из капсулы железы (указательным пальцем левой руки через прямую кишку поддают железу в мочевой пузырь), которая обычно удаляется вместе с простатической частью уретры.
Промежностная аденомэктомия.
Позадилобковая внепузырная аденомэктомия.
Промежностный и позадилобковый доступы не нашли практического применения как сложные и травматичные.
4. Трансуретральная резекция аденомы простаты – петлёй электрорезектоскопа под контролем зрения последовательно срезается ткань аденомы без повреждения стенки мочевого пузыря.
При раке предстательной железы выполняют радикальную простатэктомию: удаляют предстательную железу вместе с капсулой, семенные пузырьки, простатическую часть мо-чеиспускательного канала, шейку мочевого пузыря, тазовые лимфатические узлы с окружающей их клетчаткой.
Основные методы обследования простаты
Пальцевое обследование простаты
Уролог проводит его через стенки прямой кишки. В результате пальпации доктор может определить положение простаты, каких она приблизительно размеров, какова ее структура, наличие уплотнения или размягчения. Такие действия играют большую роль в процессе диагностики рака простаты. Но на начальной стадии определить заболевание при помощи этого метода не удается.
Исследование крови на наличие простат — специфического антигена
Проводится в лабораторных условиях. При патологиях простаты содержание антигена в крови увеличивается, но это не указывает, что у больного — именно рак.
УЗИ простаты В основном происходит УЗИ простаты трансректальным способом. Такое обследование простаты дает возможность получить достаточное количество информации, что позволяет отличать воспалительные заболевания от опухолевых и определять в структуре кальцинаты. Желательно провести УЗИ всех органов малого таза, а не только УЗИ простаты. Это позволит выявить сопутствующие патологии, а если дело касается рака, то и очаги метастаз.
Пункционная биопсия Для анализа берутся ткани простаты, которые впоследствии подвергаются гистологическим исследованиям. Такой метод является самым достоверным, но отличается рядом недостатков: инвазивность (когда происходит вмешательство в тело пациента), возможные осложнения, которые проявляются в виде кровотечений или воспалений. Иногда в пункцию могут попасть не раковые, а здоровые клетки, что приведет к недостоверному результату. Поэтому очень важно чтобы для обследования был выбран нужный участок.
Правила усечения пальцев кисти. Ампутация и экзартикуляция в межфаланговых и пястно-фаланговых суставах. Аутотрансплантация пальца стопы на кисть.
Ампутация фаланг
Операцию производят, стремясь сохранить возможно больше тканей, в том числе обязательно кости. Удалять можно только явно нежизнеспособные ткани. При наличии скальпированной раны кожи и мягких тканей и целости кости следует применить кожную пластику свободным лоскутом или лоскутом на ножке.
На кисти, которая находится в положении пронации, скальпелем выкраивают два закругленных лоскута — ладонный и тыльный. Ладонный лоскут по возможности должен быть большей длины с тем, чтобы рубец располагался на тыльной поверхности пальца. Оба лоскута включают в себя всю толщу мягких тканей до кости. Дистальную часть фаланги, подлежащую удалению, перепиливают пилкой или откусывают костными кусачками. Кусачками нужно пользоваться осторожно, чтобы не расколоть оставшуюся часть фаланги. Сглаживают костные выступы. Рану зашивают 2—3 шелковыми швами. Накладывают давящую повязку.
Вычленение (экзартикуляция) фаланг
Операцию начинают с определения проекции линии межфалангового сустава при максимальном сгибании пальца (рис. 181). Линия сустава находится для концевой фаланги на 2 мм, для средней — на 4 мм и для основной на 8 мм дистальнее угла, образуемого на тыле пальца при сгибании соответствующей фаланги. Кроме того, проекция сустава при согнутом в суставах пальце соответствует линии, проводимой продольно через середину ширины боковой поверхности оставляемой фаланги. На тыле пальца по проекции межфалангового сустава проводят разрез мягких тканей и проникают ножом в полость сустава. Пересекают его боковые связки и проводят скальпель за фалангу, стараясь не удалять его от кости. Следуя ножом по ладонной поверхности фаланги, выкраивают закругленный ладонный лоскут. Активно кровоточащие пальцевые артерий, особенно лучше развитые ладонные, перевязывают. Суставной хрящ удалять не следует (С. Ф. Годунов), так как после этого возможно развитие остеомиелита. Кожный лоскут пришивают шелковыми швами. Вычленение (экзартикуляция) пальцев кисти Операция осуществляется с образованием лоскутов, которыми укрывают головки пястных костей. Кожные лоскуты выкраивают с таким расчетом, чтобы рубцы не располагались на рабочей поверхности. Для I, III и IV пальцев рабочей поверхностью является, ладонная, для II пальца — лучевая и ладонная, для V пальца — локтевая и ладонная
выделение трансплантата на стопе;
подготовка реципиентной зоны на кисти;
перенос трансплантата в позицию планируемого для реконструкции сегмента;
шов сосудов, сухожилий, нервов;
ушивание донорской раны на стопе.
Эти этапы могут выполняться последовательно, либо двумя бригадами одновременно. В качестве трансплантата использовали второй или блок 2–3 пальцев стопы, либо комбинации указанных трансплантатов, взятых на обеих стопах. На кисти можно реконструировать от одного до четырех сегментов. В настоящее время придерживаемся тактики, при которой максимальное количество пальцев для одномоментной пересадки не должно превышать трех; в случаях, при которых необходимо восстановление четырех сегментов, желательно разбить лечение на два этапа и выполнять реконструкции с интервалом в 3–4 месяца. Это снижает риск лечения.
Не нашли то, что искали? Воспользуйтесь поиском:
Простата состоит из 30—50 железок, образующих substantia glandularis, и мышечного вещества, substantia muscularis, представляющего строму железы. Железки посредством ductuli prostatici открываются в предстательную часть мочеиспускательного канала. Простата расположена в подбрюшинном этаже малого таза. Она имеет конусовидную форму и направлена вершиной книзу, к мочеполовой диафрагме. Основание простаты расположено под дном мочевого пузыря. В простате различают две доли и перешеек. Простата имеет висцеральную фасциальную капсулу, capsula prostatica (Пирогова—Ретция), от которой к лобковым костям идут mm. (ligg.) puboprostatica.
Синтопия простаты.
Над простатой находятся дно мочевого пузыря, семенные железы и ампулы семявыносящих протоков. Снизу находится мочеполовая диафрагма, спереди — задняя поверхность лобкового симфиза, сзади — fascia rectoprostatica Денонвиллье—Салищева и ампула прямой кишки. Простату легко прощупать через прямую кишку.
Кровоснабжение простаты осуществляется ветвями из аа. vesicales inferiores и аа. rectales mediae (из a. iliaca interna). Вены образуют венозное сплетение, plexus prostaticus, которое сливается с plexus vesicalis; далее кровь оттекает в v. iliaca interna.
Иннервацию осуществляют ветви нижнего подчревного сплетения.
Отток лимфы от простаты осуществляется в лимфатические узлы, расположенные по ходу a. iliaca interna, a. iliaca externa и на тазовой поверхности крестца.
Топография семявыносящего протока.
Тазовый отдел семявыносящего протока расположен в подбрюшинном этаже малого таза, делится на пристеночную, промежуточную, и пузырную. Эта часть располагается в позадипузырном клетчаточном пространстве.
Выйдя из глубокого пахового кольца, семявыносящий проток сначала в сопровождении одноименной артерии, а затем покидая ее, огибает снаружи внутрь и вниз a. epigastrica inferior. Обогнув a. et v. iliacae externae, семявыносящий проток направляется медиально и назад в боковое пространство таза. Здесь он пересекает запирательный сосудисто-нервный пучок, пупочную артерию и верхние пузырные артерии.
Располагаясь кнутри от этих сосудов, семявыносящий проток достигает боковой стенки мочевого пузыря, затем проходит между мочеточником и задней поверхностью пузыря, образуя ампулу семявыносяшего протока, ampulla ductus deferentis. На задней стенке мочевого пузыря ампула располагается кнутри от мочеточника и семенной железы.
Проток ампулы, сливаясь с протоком семенной железы, ductus excretorius, образует семявыбрасывающий проток, ductus ejaculatorius, который пронизывает простату и открывается на семенном бугорке в предстательную часть уретры. Семявыносящие протоки снабжаются кровью из a. ductus deferentis.
Топография семенных желез.
Представляют собой мешковидные выпячивания снаружи от терминальных отделов ductus deferens. Они окружены висцеральной фасцией и располагаются между задней стенкой мочевого пузыря и передней стенкой ampulla recti.
Синтопия семенных желез.
Спереди от желез находятся задняя стенка мочевого пузыря и конечный отдел мочеточников. Медиально к ним прилежат семявыносящие протоки с ампулами. Нижние отделы желез лежат на основании простаты, а верхнемедиальные отделы покрыты брюшиной, через которую они соприкасаются с петлями кишечника.
Кровоснабжение семенных желез осуществляется за счет аа. vesicalis inferior et rectalis media. Вены вливаются в plexus vesicalis.
Иннервируются нижними подчревными сплетениями.
Лимфоотток от семенных желез идет через лимфатические сосуды мочевого пузыря в лимфатические узлы, расположенные по ходу подвздошных артерий и на крестце.
Детские особенности.
У мальчиков предстательная железа и семенные пузырьки также расположены относительно высоко сравнительно с положением их у взрослых.
Топография прямой кишки.
Прямая кишка (rectum) является продолжением сигмовидной кишки и располагается в пределах малого таза у передней поверхности крестца.
Rectum заканчивается на уровне диафрагмы таза (m. levator ani), где переходит в canalis analis. Длина прямой кишки — 10—12 см.
В прямой кишке выделяют надампулярную часть и ампулу. Надампулярная часть и верхняя половина ампулы располагаются в верхнем, брюшинном этаже малого таза. Нижняя половина ампулы прямой кишки располагается в подбрюшинном этаже таза и вместо брюшины покрыта висцеральной фасцией (капсула Амюсса).
Тазовая часть прямой кишки сообразно искривлению крестца и копчика образует изгиб, направленный выпуклостью назад, nexura sacralis. При переходе в canalis analis конечный отдел прямой кишки отклоняется вниз и назад, образуя второй изгиб, анальнопрямокишечный, flexura anorectalis (flexura perinealis), обращенный выпуклостью вперед.
Прямая кишка делает три изгиба и во фронтальной плоскости. К их числу относятся верхнеправый латеральный изгиб, flexura superodextra lateralis, промежуточный левый латеральный изгиб, flexura intermediosinistra lateralis, нижнеправый латеральный изгиб, flexura inferodextra lateralis.
Слои прямой кишки — мышечная оболочка (состоит из наружного продольного, stratum longitudinale, и внутреннего циркулярного, stratum circulare, слоев).
На уровне диафрагмы таза над волокнами наружного сфинктера, m. sphincter ani externus, в мышцы прямой кишки вплетаются волокна m. levator ani, в частности m. puboanalis и т. puborectalis.
Слизистая оболочка верхнего отдела ампулы прямой кишки образует 2—4 не исчезающие при наполнении прямой кишки поперечные складки, plicae transversae
recti, имеющие винтообразный ход. В ампулярной части имеются одна складка на правой стенке, две — на левой.
Синтопия прямой кишки.
В подбрюшинном этаже кпереди от прямой кишки располагаются не покрытая брюшиной задняя стенка мочевого пузыря, простата, ампулы семявыносящих протоков, семенные железы (пузырьки) и конечные отделы мочеточников. Прямая кишка отделена от них fascia rectoprostatica Денонвиллье—Салищева (septum rectovesicale). По бокам от ампулы располагаются ветви внутренних подвздошных сосудов и нервы plexus hypogastricus inferior. Сзади прямая кишка примыкает к крестцу. .
Кровоснабжение: a. rectalis superior (непарная — конечная ветвь нижней брыжеечной артерии) и а. rectalis media (парная, из a. iliaca interna). .
Венозный отток:вены образуют в стенке прямой кишки венозное сплетение, plexus venosus rectalis, в котором выделяют подслизистую и подфасциальную части. От верхних отделов кровь оттекает через v. rectalis superior, являющуюся началом v. mesenterica inferior (система воротной вены). Все вены широко анастомозируют между собой и с венами других органов таза. Таким образом, здесь имеется один из портокавальных анастомозов.
В иннервации принимают участие нижнебрыжеечное, верхнее и нижние подчревные сплетения и тазовые внутренностные нервы. В составе крестцовых спинномозговых нервов проходят чувствительные нервы, передающие чувство наполнения прямой кишки.
Отток лимфы от надампулярной части прямой кишки и частично от верхнего отдела ампулы осуществляется через nodi pararectales по ходу верхней прямокишечной артерии в nodi rectales superiores и далее в nodi mesenterici inferiores. Это объясняет возможность распространения метастазов рака вдоль прямой кишки. От подбрюшинного отдела прямой кишки лимфа оттекает к внутренним подвздошным и крестцовым лимфатическим узлам.
Детские особенности.
Прямая кишка у новорожденных расположена высоко, расширена и изгибы ее выражены слабо. Она прилежит к мочеточникам, мочевому пузырю и влагалищу (у девочек), предстательной железе и семенным пузырькам (у мальчиков). С ростом и развитием ребенка топографо-анатомические отношения прямой кишки приближаются к таковым у взрослых.
Топографическая анатомия
Простата своим основанием срастается со стенкой мочевого пузыря (кроме области, где к железе прилегают семенные пузырьки). Позади органа располагается пара семенных пузырьков, а также передняя стенка прямой кишки.
От прямой кишки железу отделяет тонкая прослойка жировой ткани и соединительнотканная перегородка, вплетающаяся в структуру тазовой диафрагмы. Спереди от предстательной железы мужчин находится лонное сочленение.
Простата соединяется с симфизом при помощи связки. Между этими структурами залегает венозное сплетение, клетчатка.
Снизу и с боков простата граничит с поперечнополосатыми мышцами, поднимающими задний проход. Своей верхушкой орган прилежит к тазовой диафрагме. Сквозь предстательную железу проходит начальный участок уретры (простатическая часть мочеиспускательного канала), длина которого составляет около 30 мм.
Нормальная анатомия
Нормальная простата легко определяется при пальпаторном исследовании, осуществляемом специалистом через прямую кишку. Уролог без труда нащупывает фронтальную борозду органа, две симметричные относительной друг друга доли (они слегка вдаются в стенку прямой кишки), соединенные третьей долей (перешейком).
Консистенция органа характеризуется как плотно-эластическая, ткань его имеет однородную структуру. Паренхима органа образуется железистой тканью.
Соединительная ткань формирует капсулу органа. В этой капсуле содержатся и гладкомышечные волокна, необходимые для сокращения во время эякуляции и обеспечения адекватной эвакуации простатического сока.
От капсулы, покрывающей орган, внутрь отходят отроги – перегородки.
Строение предстательной железы
В предстательной железе различают основание, basisprostatae, которое прилежит к дну мочевого пузыря, семенным пузырькам и ампулам семявыносящих протоков, а также переднюю, заднюю, нижнебоковые поверхности и верхушку железы.
Передняя поверхность, facesanterior, обращена к лобковому симфизу, к которому от предстательной железы идут боковые и срединная лобково-предстатель-ные связки, ligg. puboprostdticae, и лобково-предстательная мышца, т. puboprostdticus.
Задняя поверхность, facesposterior, направлена к ампуле прямой кишки и отделена от нее соединительнотканной пластинкой — прямокишечно-пузырной перегородкой, septumrectovesicdle.
Нижнелатеральная поверхность, facesinferolateralis, обращена к мышце, поднимающей задний проход.
Верхушка предстательной железы, apexprostatae, обращена вниз и прилежит к мочеполовой диафрагме.
Возрастная анатомия органа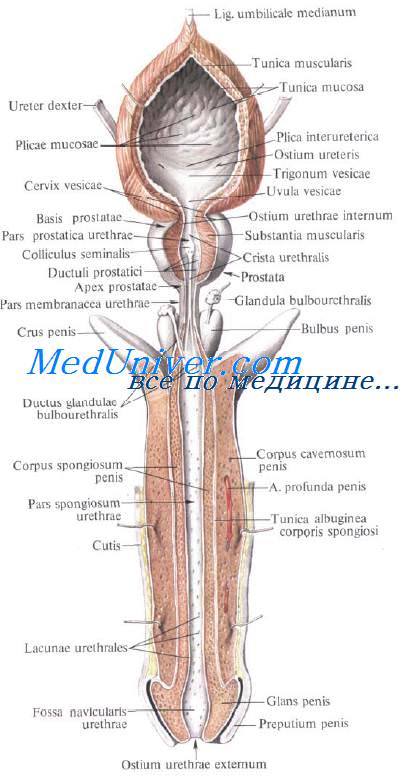
Анатомия предстательной железы зависит от возраста мужчин. У новорожденных железистая ткань слабо выражена, в структуре преобладает соединительная и гладкомышечная ткани.
Масса предстательной железы менее 1 г, визуально она практически неразличима. Первый заметный скачок роста случается у мальчиков в возрасте 6-10 лет, когда происходит удвоение массы предстательной железы.
К 10 годам протоки предстательной железы имеют неветвящуюся структуру, их эпителиальные клетки способны продуцировать специфический простатический секрет.
У мальчиков 12 лет на фоне изменений гормонального фона, характерных для пубертатного периода, происходит разветвление протоков органа и усиление их секреторной активности. Ближе к окончанию подросткового возраста происходит открытие протоков простатических железок и уплотнение консистенции органа.
У молодых мужчин (возраст около 30 лет) масса предстательной железы превышает таковую у новорожденных мальчиков в 20 раз и составляет около 16 г. Фронтальный размер органа 40 мм, вертикальный – 30 мм, сагиттальный – 20 мм.
У мужчин зрелого возраста (старше 45 лет) начинается процесс атрофии как железистых, так и гладкомышечных структур органа. Спустя 15-20 лет (к 60-65 годам) ткань простаты практически полностью замещена соединительной.
У предстательной железы выделяют две доли: правую, lobusdexter, и левую, lobussinister. Участок железы, выступающий на задней поверхности основания и ограниченный мочеиспускательным каналом спереди и семя-выбрасывающими протоками сзади, называют перешейком предстательной железы, isthmusprostatae, или средней долей железы, lobusmedius.
Снаружи предстательная железа покрыта капсулой, cdpsulaprostatica, Капсула состоит из железистой ткани, образующей железистую паренхиму, parenchyma, а также из гладкой мышечной ткани, составляющей мышечное вещество, substdntiamusculdris.
Сосуды и нервы предстательной железы
Парасимпатические, симпатические и чувствительные волокна формируют нервы, берущие начало в нижнем подчревном сплетении. Эти нервы образуют сплетение предстательной железы. Окончания чувствительных волокон находятся в строме простаты.
Кровоснабжение предстательной железы осуществляется многочисленными мелкими артериальными ветвями, отходящими от нижних мочепузырных и средних прямокишечных артерий (из системы внутренних подвздошных артерий).
Венозная кровь от предстательной железы оттекает в венозное сплетение простаты, из него — в нижние мочепузырные вены, которые впадают в правую и левую внутренние подвздошные вены. Лимфатические сосуды предстательной железы впадают во внутренние подвздошные лимфатические узлы.
Нервы предстательной железы происходят из простатического сплетения, в которое из нижнего подчревного сплетения поступают симпатические (из симпатических стволов) и парасимпатические (из тазовых внутренностных нервов) волокна.
