Здоровый человек редко задумывается о болезнях. Однако в любом организме может произойти сбой, который будет сопровождаться нарушениями в системах жизнеобеспечения. Эту вероятность полностью исключить нельзя. Если на приеме у врача прозвучало такое слово, как «малигнизация» (что это означает, расскажем чуточку позже), то человек, далекий от медицины, вряд ли поймет, о чем идет речь. Представляет ли это опасность для жизни? Какие причины вызывают осложнение? Какими симптомами сопровождается процесс малигнизации и как диагностируется? Именно на эти вопросы можно найти ответы в данной статье.
Малигнизация – что это?
Здоровый организм человека работает как часы. В нем постоянно зарождаются и развиваются клетки, которые участвуют в важных процессах. Однако при отклонениях в них происходят патологические изменения структуры. Это приводит к появлению тканевого материала. Такое явление в медицине называют малигнизацией. В процессе его развития происходит изменение генетической программы. Размножение клеток путем деления приводит к быстрому разрастанию тканей.
Данный процесс является прогрессирующим. При его активизации в организме образуются опухоли доброкачественного или злокачественного характера. На начальной стадии диагностировать малигнизацию клеток довольно трудно. Этот период протекает бессимптомно. Больной не ощущает боли и дискомфорта, поэтому даже не догадывается о развитии заболевания.
Если в организме уже запущен процесс перерождения клеток злокачественного характера, то остановить его или регулировать каким-либо образом не представляется возможным. Медики считают его необратимым. К сожалению, в этом случае новые очаги (метастазы) появляются очень быстро, поражая разные органы. Именно их стремительный рост чаще всего приводит к летальному исходу.
Малигнизация клеток может быть вызвана разными факторами, причем как внутренними, так и внешними. Также данное явление может иметь генетические причины. При диагностике на ранних стадиях и купировании стремительного разрастания клеток можно рассчитывать на благоприятный прогноз.
Причины
- Воспалительные хронические процессы.
- Нарушения функционирования иммунной системы.
- Патология щитовидной железы.
- Грибковые и вирусные заболевания.
- Нервные расстройства, стрессы.
- Хроническое чувство переутомления и усталости, вызванное нарушениями функционирования вегетативной системы.
- Наследственная предрасположенность.
- Нестабильное психическое состояние.
- Гормональный дисбаланс.
К внешним причинам, способным спровоцировать малигнизацию, относят:
- Облучение рентгеновским оборудованием (доза, в разы превышающая норму).
- Проблемы экологии, загрязнения окружающей среды.
- Злоупотребление вредной пищей, содержащей большое количество красителей, канцерогенов и прочих элементов.
- Воздействие на организм солнечной радиации (инсоляция).
- Отравление химически активными веществами.
Признаки
Чаще всего симптомы, которыми сопровождается данный процесс, меняются в зависимости от того, где наличествует патология. Однако ученые выделили некоторые общие признаки малигнизации, наблюдающиеся при всех видах заболеваний.
- Изменение клеток и появление отклонений их развития.
- Образование метастазов.
- Сбой генетически заложенной программы, приводящий к изменениям строения и функциональности клетки.
- Активизация способности к делению и быстрое разрастание.
- Образование различных раковых клеток.
- Ярко выраженые противоречивые свойства.
Диагностика
Итак, малигнизация – что это, приговор или призыв к борьбе? Многие люди, узнав о своем диагнозе, опускают руки. И это неправильно. Если обнаружить малигнизацию на ранних стадиях, то у больного значительно повышаются шансы на длительную ремиссию. Конечно же, гарантировать такой результат при запущенной форме недуга никто не сможет, поэтому рекомендуется регулярно проходить осмотры у врачей.
Для того чтобы распознать начало патологического процесса, пациенту назначается комплексное обследование, в которое входят:
- Осмотр специалиста узкого профиля.
- Расспросы больного о симптомах и состоянии здоровья, сбор прочих сведений (анамнез).
- Анализ биологического материала (биопсия).
- ЭКГ.
- Обследование органов пищеварения (позволяет определить малигнизацию язвы, хронические и воспалительные процессы).
- Бактериологическое исследование.
- Общий анализ мочи, крови и кала. Последний также исследуют на скрытую кровь.
- Если у врача появляется подозрение на рак кожи, то назначается эпилюминесцентная микроскопия.
- Рентгенография.
- УЗИ.
- Мазок.
- Полная компьютерная диагностика. К сожалению, обходится она довольно дорого, поэтому назначается редко.
- Гистероскопия (при подозрениях патологии органов малого таза).
- Лапароскопия.
Симптоматика
Выделить общие симптомы, которые вызывают подозрение на малигнизацию, невозможно из-за того, что патология может локализоваться в разных участках, поражая всевозможные органы, поэтому диагностические критерии будут разниться. Рассмотрим симптоматику на конкретных примерах.
Папилломы и родинки (невус):
- Образование не имеет четких границ, наблюдается размытость и сглаживание.
- Основание родинки значительно уплотняется.
- Изменение оттенка, вплоть до появления новых цветов.
- У больного появилось чувство дискомфорта в районе новообразования.
- В процессе малигнизации ощущаются жжение и зуд.
- Появляются кровянистые или водянистые выделения.
- Сопровождается постоянными болевыми ощущениями.
- Больной стремительно теряет в весе.
- В положении лежа боль распространяется на область спины, становится более интенсивной.
- Снижение аппетита или полное его отсутствие.
- Появляется слабость и быстрая утомляемость.
- Анемия.
- Боль при пальпации нелокальная.
- Нарушение менструального цикла у женщин.
- У больных могут наблюдаться гнойные выделения.
- Появление дискомфорта внизу живота и поясничной области.
- Болевые ощущения носят ноющий характер.
- Возникает чувство распирания.
- Появляются частые позывы к опорожнению мочевого пузыря.
- Отечность ног.
- Запор или диарея.
- В области гортани появляются болевые ощущения.
- Увеличение щитовидки в размерах.
- Нарушение работы сердечно-сосудистой системы.
- Резкое повышение/снижение веса.
- В шейной области наблюдается воспаление лимфатических узлов.
- Появляются нервные расстройства, выраженные постоянной тревогой.
- Нарушается сон.
- Повышенное артериальное давление.
Полипы
Малигнизация полипа представляет собой изменение эпителиальных клеток, которое приводит к тому, что новообразование доброкачественного характера приобретает злокачественную форму (аденокарцином). Поражаются любые органы, имеющие слизистую оболочку. К ним относят:
- ротовую и носовую полости;
- матку;
- мочевой пузырь;
- анус и др.
Органы поражаются как единичными полипами, так и конгломератами с большой численностью. В первом случае вероятность озлокачествления составляет не более 7 %, во втором может достигать 95 %. В основном на это влияет место локализации.
Диагностика образования осуществляется несколькими способами. Иногда у больного могут иссечь полип прямо в поликлинике и провести гистологический анализ. В других случаях при обширных поражениях назначается полостная операция.
Для того чтобы исключить переход доброкачественного образования в раковую опухоль, врачи рекомендуют на начальной стадии удалить полипы эндоскопическим путем (полипэктомия).
Язва желудка
Малигнизация язвы желудка встречается нередко. По статистике, приблизительно у 15 % больных патология имеет способность перерождения в раковую опухоль. Почему это происходит? Врачи до сих пор не могут дать однозначного ответа. С большей долей вероятности причинами, которые приводят к малигнизации, является неправильное (несбалансированное) питание. Риск значительно повышается, если больной пренебрегает фруктами и овощами, злоупотребляет копчеными и жареными блюдами. Также врачи не исключают наследственной предрасположенности.
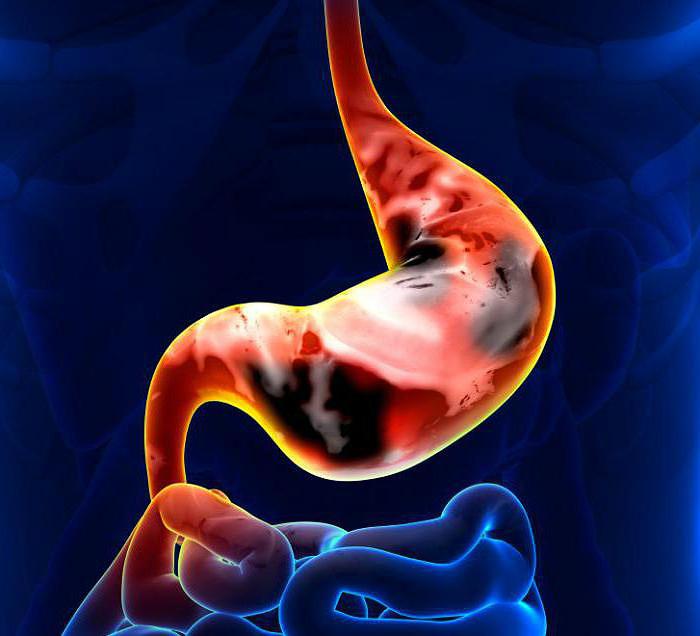
Клиническая картина
Малигнизация желудка имеет следующую клиническую картину:
- Снижение активности.
- Отказ от мясной пищи.
- Снижение аппетита.
- Интенсивность боли в верхней части живота значительно увеличивается.
- Организм перестает реагировать на спазмолитики.
- Непрекращающееся чувство тошноты, часто сопровождается рвотой.
- Во время отрыжки появляется неприятный запах.
- Кожные покровы бледнеют.
- Наблюдается сильное истощение.
- Появляется чувство тяжести в желудке.
- Возникновение болевых ощущений уже не зависит от приема пищи.
Аденома
Малигнизация аденомы представляет большую опасность для жизни человека. Опухоль может развиваться на разных органах. Вероятность озлокачествления достигает 75 %. Если у больных раком желудка имеется аденома, то риск начала малигнизации составляет 50-60 %. Во многом все будет зависеть от размера самого образования. Перерождению наиболее подвержены те, диаметр которых более 2 см.
При обнаружении аденомы рекомендуется регулярно посещать врача. Лечение больному может быть назначено как хирургическое, так и комплексное. Все будет зависеть от стадии заболевания.
Папиллома
Вирус папилломы человека имеет около 70 разновидностей. Некоторые из них предрасположены к озлокачествлению, поэтому у больного значительно повышается риск малигнизации. При определенных условиях данный вирус может спровоцировать рак кожи. Врачи диагностируют онкогенез папилломы намного реже, чем в случаях с другими новообразованиями. О начале процесса малигнизации свидетельствуют следующие симптомы:
- Изменение формы и размеров (стремительный рост).
- Верхний слой нарушен.
- Появились выделения.
- Образование изменилось в цвете.
- Ощущается сильный зуд и жжение.
Активизировать процесс перерождения папилломы могут воспалительные процессы, которые уже перешли в хроническую форму, дисбаланс гормонов и снижение иммунитета. При выявлении вышеописанных симптомов рекомендуется сразу обратиться к врачу. Только он сможет определить малигнизацию образования. Пациенту назначается обследование, в ходе которого определяют вероятность наличия раковых клеток. Лечение назначается после подтверждения диагноза врачом-онкологом. Чаще всего папилломы с патологией и доброкачественные удаляются.
Миома
Доброкачественная опухоль миома состоит из соединительных тканей и мышечных волокон. Ее размеры варьируются от нескольких миллиметров до 10-15 см. Культивируется на матке (слизистой оболочке). Врачами малигнизация опухоли диагностируется в редких случаях – озлокачествлению подвергается не более 1 %. Миома по структуре неоднородна. Какие причины могут спровоцировать ее развитие?
- Наследственность.
- Аборты.
- Сахарный диабет.
- Нарушения эндокринной системы.
- Прием гормональных препаратов.
- Избыточный вес.
- Нервное напряжение.
- Вредные привычки.
- Нарушение менструального цикла.
В группу риска входят нерожавшие женщины и те, которые нарушают правила применения средств контрацепции.
Лечение
Из-за того, что малигнизация клеток может произойти в любом органе, однозначной схемы лечения нет. Терапия будет зависеть от определенных факторов:
- степень и область поражения;
- форма и тип заболевания.
Большое количество людей живет, имея родинки или папилломы, которые не нуждаются в лечении. Только в том случае, если клетки начали перерождаться, рекомендуется удалить их для исключения вероятности развития онкогенеза. В этих целях врачи могут предложить провести электрокоагуляцию, лазерную терапию или криодеструкцию.
Когда речь идет о лечении малигнизации, то врач подбирает методику в зависимости от того, какой орган поврежден. Чаще всего назначается лечение комплексное, в которое входит хирургическое удаление, радио-, химио- и лучевая терапия.

Прогноз
Малигнизация не всегда имеет благоприятный прогноз. В настоящее время современные методы диагностики позволяют выявить патологию на ранних стадиях. Благодаря этому врачи добиваются стойкой ремиссии. На прогноз влияют следующие факторы:
- локализация;
- стадия патологии;
- степень злокачественности;
- возраст больного;
- правильное лечение.
Например, при малигнизации язвы врачи дают не самый оптимистичный прогноз. А вот при перерождении родинки или папилломы достаточно просто удалить ее — и человек сможет полноценно прожить до старости. Главное — понимать, что избежать летального исхода поможет только своевременная диагностика патологии и правильно назначенное лечение.

Причины малигнизации
Достоверная причина данного патологического процесса неизвестна, однако, существуют факторы риска, которые повышают вероятность его возникновения, к ним относят:
- влияние химических, физических канцерогенных факторов;
- воздействие солнечного излучения;
- проникновение в организм человека некоторых вирусных возбудителей;
- влияние промышленных факторов;
- расстройства гормонального фона;
- неблагоприятные условия окружающей среды;
- курение, употребление алкогольных напитков и наркотических веществ;
- нерациональное питание;
- генетическая предрасположенность.
Симптомы и признаки малигнизации
Данный патологический процесс может возникать в виде осложнения различных заболеваний. В зависимости от первичной нозологии, будут различаться клинические признаки:
- малигнизация язвы желудка – снижение аппетита, болевой синдром, тошнота и рвота, изменение вкусовых предпочтений, отрыжка с неприятных запахом;
- малигнизация полипа – чем больше полипозных образований, скопленных в одном месте, тем выше вероятность их перерождения. Этот процесс может стать результатом появления аденокарциномы;
- малигнизация невуса – повышенный риск патологического изминения клеток связан с тем, что невусы находятся в месте постоянного контактного трения с одеждой или обувью, их повреждения. Более подвержены данному процессу родинки, выступающие над поверхностью кожи, особенно, при их большом количестве.
Также может диагностироваться малигнизация пищевода, молочной железы, простаты, кисты почки, опухоли липомы, кисты яичника, кишечника, остеохондромы. Существуют отличительные черты измененных тканей от доброкачественных, они выглядят следующим образом:
- возможность проростать в соседние органы или сдавливать их;
- выработка токсических веществ;
- повышенное кровоснабжение;
- отсутствие иммунной реакции на размножение злокачественных клеток;
- низкая дифференциация;
- полиморфизм, то есть, различные размеры, формы, свойства клеток;
- проникновение ракового очага в другие органы – такие новообразования называются метастазами;
- склонность к мутационным дефектам;
- быстрые темпы роста и размножения.
Диагностика малигнизации
В ходе обнаружения патологического перерождения клеток и тканей, помимо жалоб пациента и сбора анамнеза жизни и данного заболевания, назначаются дополнительные лабораторно-инструментальные методы обследования, в ряд которых входит:
- определение показателей крови, кала и мочи;
- биопсия – взятие пораженных тканей путем пункции для выявления раковых клеток;
- гистологическое исследование – в ходе которого могут быть выявлены морфологически измененные ткани;
- микроскопическое обследование.
Также могут применяться ультразвуковые, рентгенологические, эндоскопические обследования. Их выбор напрямую зависит от локализации злокачественного перерождения. К примеру, если выявлена малигнизация в толстой кишке, может понадобиться проведение колоноскопии или ректоскопии.
Лечение малигнизации
При выявлении данного патологического процесса, измененные ткани подлежат радикальному удалению для предупреждения развития осложнений. Терапевтическая тактика может иметь разные направления – ее выбор зависит от локализации злокачественных клеток, первоначального заболевания, его стадии и течения, основной симптоматики, индивидуальных особенностей организма пациента. Может быть выбран один из ниже перечисленных подходов:
- выжигание – проводится при подозрении или обнаружении патологии, может проводиться с применением лазерного излучения, воздействия низких температур, электрокоагуляции;
- операционное вмешательство – в ходе него могут быть удалены полипы, язвенные элементы желудка, участок желудка и другие анатомо-физиологические структуры, это зависит от локализации патологии. иссеченный тканевой фрагмент отправляют на гистологическое исследование. если результаты показывают наличие раковых клеток, необходимо назначение противоопухолевого лечения;
- лучевая терапия – характеризуется длительным воздействием ионизирующего излучения на очаг поражения;
- химиотерапия — подразумевает применение цитостатических медикаментов, которые останавливают рост и размножение раковых клеток, а также их токсическое воздействие;
- радиохирургия – сочетает в себе два терапевтических метода: операционное вмешательство и воздействие излучения.
Комплексно могут назначаться медикаментозные препараты, к примеру, стимуляторы иммунной системы, поливитаминные комплексы, гормональные средства.
Для того, чтобы предупредить злокачественное перерождение, необходимо соблюдать ряд рекомендаций, они выглядят следующим образом:
- рационально питаться;
- вести здоровый способ жизни, делать физкультуру и спортивные упражнения;
- отказаться от вредных привычек таких, как курение, алкоголизм, наркомания;
- рационально распределять часы работы и отдыха;
- принимать медикаменты строго по назначениям врача, не прибегать к самолечению в домашних условиях;
- минимизировать воздействие радиационного, ультрафиолетового излучения;
- вовремя лечить заболевания любого генеза;
- регулярно посещать профилактические медицинские осмотры.
Малигнизация – процесс трансформации доброкачественных клеток в злокачественные. Может происходить в любых нормальных тканях или тканях доброкачественных опухолей. Сопровождается снижением уровня дифференцировки, изменением морфологических свойств, нарушением функции и бурным размножением клеток, прогрессирующим ростом новообразования и развитием отдаленных метастазов. Малигнизацию подтверждают на основании клинических данных, результатов лабораторных и инструментальных исследований. В процессе лечения опухоли обычно применяют хирургические вмешательства, химиотерапию и радиотерапию. Возможно использование гормонов, иммуностимуляторов и других препаратов.
Общие сведения
Малигнизация (озлокачествление, злокачественное перерождение) – сложный патоморфологический процесс, в ходе которого доброкачественные клетки приобретают свойства злокачественных. Малигнизации могут подвергаться как нормальные клетки, так и уже измененные, но не проявляющие признаков злокачественности. Чаще всего очаги озлокачествления возникают в области язв, полипов и различных доброкачественных опухолей. Причиной малигнизации могут стать генетическая предрасположенность и вредные факторы окружающей среды.
На начальных стадиях малигнизация протекает бессимптомно, поэтому ранняя диагностика злокачественных новообразований сопряжена со значительными затруднениями, однако регулярные профилактические осмотры, использование современных лабораторных и инструментальных методов исследования позволяют частично решить проблему раннего выявления малигнизации. Диагностику и лечение осуществляют специалисты в области онкологии, гастроэнтерологии, пульмонологии, неврологии, дерматологии, отоларингологии, гинекологии, ортопедии и врачи других специальностей (в зависимости от локализации опухоли).
В настоящее время злокачественные опухоли являются второй по распространенности причиной смертности после сердечно-сосудистых заболеваний. В 2012 году от рака умерло более 8 миллионов человек. Вероятность малигнизации увеличивается с возрастом, однако, наряду с людьми преклонных лет, злокачественные опухоли нередко поражают детей и пациентов трудоспособного возраста. Самыми распространенными видами рака являются рак легких, рак желудка, рак молочной железы, рак печени и рак толстого кишечника.
В результате малигнизации в человеческом организме может образовываться примерно 150 видов злокачественных клеток. Около 80% таких клеток имеют эпителиальное происхождение, 15% — соединительнотканное, 5% — гематогенное. По прогнозам специалистов, распространенность малигнизации в ближайшие десятилетия будет расти, что связано с целым рядом факторов, в том числе – с увеличением продолжительности жизни, неблагоприятной экологической обстановкой, вредными привычками, использованием большого количества химикатов, повышением уровня ионизирующего излучения и т. д. Все это обуславливает чрезвычайную важность изучения процессов малигнизации, а также разработки оптимальных алгоритмов выявления таких процессов при проведении массовых осмотров, диагностики и лечения неонкологических заболеваний.

Причины малигнизации
Причиной малигнизации клеток является сочетание нескольких факторов, в числе которых специалисты указывают химические канцерогены, особенности окружающей среды, некоторые вирусы, состояния гормонального дисбаланса, возраст, вредные привычки и неблагоприятную наследственность. При проведении исследований было установлено, что малигнизацию могут провоцировать более 2000 различных химических веществ, однако степень их влияния на процессы злокачественного перерождения клеток может сильно различаться.
В перечень химических соединений, безусловно, вызывающих малигнизацию клеток, входят полициклические ароматические углеводороды (источниками являются транспорт, промышленные предприятия и отопительные системы), нитрозамины (содержатся в сигаретах, некоторых сортах пива и амидопирине), производные гидразина (входят в состав гербицидов и некоторых лекарственных средств), асбест и другие минеральные волокна (источником являются промышленные производства), а также некоторые соединения металлов.
Самым значимым физическим фактором малигнизации является солнечное излучение, от уровня которого напрямую зависит вероятность развития рака кожи. Чем светлее кожа и волосы и чем дольше человек подвергается воздействию солнечных лучей – тем выше риск развития меланомы, базалиомы и плоскоклеточного рака кожи. Кроме того, малигнизацию может стимулировать ионизирующее излучение, провоцирующее возникновение лейкозов, костных опухолей (радиоактивный стронций) и рака щитовидной железы (радиоактивный цезий и йод).
Доказано, что вероятность малигнизации повышается при воздействии на клетки определенных вирусов, в частности – вируса ATLV (вызывает лейкоз), вируса Эпштейна-Барр (провоцирует развитие лимфомы Беркитта), вируса папилломы человека (играет определенную роль в возникновении рака шейки матки) и вируса герпеса II типа. Малигнизации также способствуют нарушения гормонального баланса. Гормоны могут напрямую провоцировать озлокачествление, действовать на клетки опосредованно, стимулируя их пролиферацию, оказывать негативное влияние на иммунитет и изменять метаболизм некоторых канцерогенов.
Существенную роль в процессе малигнизации играет генетическая предрасположенность. Описано множество наследственных заболеваний с высокой вероятностью малигнизации, например, системный полипоз кишечника, при котором у большинства пациентов к 40-50 годам развивается рак толстой кишки, или болезнь Дауна, при которой риск развития лейкоза в 11 раз выше, чем в среднем по популяции. Прослеживается связь между малигнизацией и врожденными пороками развития.
Выявляется зависимость между вероятностью малигнизации тканей определенных органов и полом пациента. Мужчины в 2,4 раза чаще страдают опухолями глаз, в 2,1 раза чаще – новообразованиями желудка, в 2 раза чаще – злокачественными поражениями носоглотки, в 1,7 раза – опухолями костей. У женщин вдвое чаще выявляется малигнизация тканей щитовидной железы. Первое место по распространенности у мужчин занимают опухоли дыхательных путей, у женщин – опухоли половых органов и молочной железы. В большинстве случаев вероятность малигнизации у пациентов обоих полов увеличивается с возрастом, однако некоторые виды новообразований чаще выявляются у детей или молодых людей.
В число привычек, оказывающих наиболее сильное влияние на малигнизацию клеток, входят курение, неправильное питание и прием алкоголя. У курящих рак легких развивается в 11 раз чаще; опухоли полости рта, гортани и глотки – в 7 раз чаще; новообразования мочевого пузыря – в 2,2 раза чаще; опухоли поджелудочной железы – 1,7 раз чаще, чем у некурящих. Основными пищевыми привычками, увеличивающими вероятность малигнизации, являются прием большого количества мясной, жирной, острой и пряной пищи, склонность к пересаливанию и употребление недостаточного количества растительной клетчатки. Алкоголь сам по себе не вызывает малигнизацию, но выступает в роли активатора, усиливая воздействие других факторов.
Стадии и этапы малигнизации
Начальной стадией малигнизации является инициация – мутация клеток под воздействием внутренних или внешних вредных факторов. В геноме клетки появляются клеточные или вирусные онкогены – измененные гены, вызывающие рост и размножение дефектных клеток. В организме человека постоянно образуются дефектные клетки, но в норме процесс малигнизации прерывается на этапе инициации, поскольку такие клетки подвергаются апоптозу – регулируемому процессу клеточной гибели. При одновременном выключении генов, вызывающих апоптоз, и активации генов, препятствующих апоптозу, дефектные клетки не погибают, а продолжают развиваться.
При повторном воздействии на клетки того же или другого вредного фактора наступает вторая стадия малигнизации – промоция. Онкогены активизируются, стимулируя пролиферацию дефектных клеток. Однако, даже этого недостаточно для развития злокачественной опухоли. Рост новообразования становится возможным только после прохождения третьей стадии малигнизации – уклонения дефектных клеток от процесса дифференцировки. Уклонение обычно происходит под влиянием определенных микроРНК.
Кроме того, переход на третью стадию малигнизации может быть обусловлен недостатком цитокининов, способствующих переходу клетки на более высокий уровень дифференцировки. Со временем количество низкодифференцированных клеток увеличивается, возникает микроскопический участок измененной ткани. Клетки с преобладающим набором хромосом формируют так называемую стволовую линию – основу опухоли. Одной из особенностей малигнизации является генетическая нестабильность клеток, из-за которой клеточный состав новообразования постоянно меняется, вместо одной стволовой линии появляются другие.
С точки зрения свойств ткани можно выделить следующие этапы малигнизации: гиперплазия ткани, появление участков очаговой пролиферации, возникновение доброкачественной опухоли, образование участков дисплазии, рак in situ (злокачественная опухоль, не прорастающая окружающие ткани), инвазивное злокачественное новообразование. В ряде случаев этап доброкачественной опухоли может отсутствовать. Этапы очаговой пролиферации, доброкачественной опухоли и дисплазии рассматриваются, как предраковые состояния.
Свойства опухоли после малигнизации
Злокачественные новообразования обладают рядом свойств, отсутствующих у любых нормальных клеток и тканей организма:
Медицинский эксперт статьи

Малигнизация – отклонение развития клетки организма человека, обусловленное обретением тканевого материала нормальной или патологически преобразованной структуры.
В основе этого явления лежит сбой в процессе реализации генетически обусловленной программы формирования специализированного фенотипа клеток, а так же активизация разрастания ткани организма путем размножения клеток делением.

[1], [2], [3], [4]
Причины малигнизации
Несмотря на упорные многолетние исследования, на сегодняшний день лекарства, способного победить рак, не существует. И немалая доля в отсутствии решения приходится на неустановленность причин, по которым происходит дезинтеграция и дедифференцирование здоровых клеток.
Каковы же предполагаемые причины озлокачествления? На сегодняшний день насчитывается множество различных гипотез, но доподлинного подтверждения ни одна из них, пока, не нашла. Ясно только, что наступает определенное сочетание неблагоприятных факторов, которое и запускает процесс перерождения.
Предположительно, причины малигнизации делят по направленности воздействия:
- Внутренние провоцирующие причины:
- Хронические заболевания воспалительного характера.
- Снижение иммунной защиты организма.
- Сбой в работе эндокринной системы.
- Заболевания вирусного и грибкового характера.
- Длительные стрессовые ситуации.
- Синдром хронической усталости.
- Сильнейший психологический кризис.
- Наследственная предрасположенность.
- Дисбаланс гормонов.
- Внешние провоцирующие причины:
- Доза жесткого рентгеновского облучения, превышающая норму.
- Загрязнение окружающей среды.
- Инсоляция.
- Длительное воздействие химически активных веществ на организм человека.
- Не правильное питание: употребление канцерогенов, красителей, стабилизаторов, генетически выведенных продуктов и многое другое.
Естественно, это не полный список предполагаемых причин, из-за которых наблюдается озлокачествление клеток, ведущих за собой такие страшные последствия.

[5], [6], [7], [8], [9], [10], [11]
Малигнизация клеток
Малигнизация клеток – это автономно прогрессирующий процесс появления в человеческом организме раковых новообразований, путем перерождения в них здоровых клеток, либо уже патологически измененных клеток, но доброкачественного характера. Перестройке подвергается вся структура перерождаемой клетки, она активно начинает разрастаться. На начальном этапе больной не испытывает дискомфорта, даже не догадываясь о своем заболевании. На данном этапе затруднена и диагностика патологии.
В большинстве своем, озлокачествлению подвержены структуры, отягощенные эрозиями, язвенными поражениями, а так же полипами и опухолями доброкачественного генезиса. Процесс злокачественного перерождения клеток является нерегулируемым и необратимым, создавая все новые очаги поражения (метастазы), что способствует стремительному росту процента летальных исходов.
Причина такого сбоя может быть как генетического характера, так и связанная с внешними и внутренними факторами. Купирование ранних стадий заболевания, делает дальнейший жизненный прогноз достаточно благоприятным.

[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23]
Признаки малигнизации
Во многом, симптоматика заболевания зависит от места локализации патологии. Раковые клетки, поражающие определенный орган, дают симптоматику поражения данного места. Но существуют признаки малигнизации, которые сродни каждой патологии:
- Нарушение в процессе исполнения генетически заложенной программы, которая отвечает за появление и развитие клеток различного фенотипа, наделенных разной функциональной нагрузкой.
- Активизация делительных способностей клетки.
- Изменение в строении клетки, влекущее за собой сбои в ее функционировании.
- Ярко выраженное стремление клетки к постоянному делению.
- Метастазирование.
- Антагонистические особенности раковых клеток.
- Полиморфизм клеток.
Полипы встречаются единичными или достаточно крупными конгломератами (речь идет о папилломатозе). Малигнизация полипа – достаточно актуальная тема, приводящая клетки полипов к предполагаемому преображению — аденокарциноме. В зависимости от места локализации, наблюдается различный уровень озлокачествления. Он варьируется в достаточно большом диапазоне значений.
Например, при единичных наростах, диагностируемых в толстой кишке, озлокачествление полипа составляет два – семь процентов. В случае скопления полипов, процесс перерождения встречается гораздо чаще и достигает 95%. Если же диагностирован папилломатоз, являющийся симптоматикой синдрома Тюрко, уровень перерождения – 100%. Исходя из этого, врачами выработана своя тактика лечения, которая и зависит от принадлежности полипов к тому или иному типу.
За редким исключением, полипы всех категорий подлежат иссечению и тщательному гистологическому исследованию. Инновационная эндоскопическая аппаратура дает возможность осуществлять данную процедуру быстро и безболезненно, в условиях поликлиники.
В случае обширного поражения папилломатозом (полипозом) кишечника, когда уровень перерождения обозначается как 100%, медиками назначается классическая полосная операция, предполагающая резекцию части пораженного кишечника с последующей восстановительной пластикой.
Мониторинг данного заболевания показывает, что у больных с диагностированными полипами, часто констатируют и рак толстого кишечника. Это дает основание считать полип предраковым новообразованием. В целях профилактики рака, широко применяется полипэктомия — эндоскопическое удаление полипа, ведь образование даже небольшого размера – это все равно опухоль, пусть даже и доброкачественная. Она ведь в любую минуту может начать перерождаться в злокачественную опухоль. Клеточная структура полипа отлична от клеток нормы. Это отличие онкологи именуют дисплазией. Со временем степень дисплазии возрастает, переходя в рак – этот процесс и называют злокачественным перерождением полипа. Поэтому данная патология должна быть удалена.
Не редки случаи (от 3 до 15%) перерождения язвенных патологий желудочного тракта в раковые опухоли – этот процесс и называют малигнизация язвы желудка. На сегодняшний день досконально не известны причины, катализирующие развитие рака, но множественные исследования с большой долей вероятности позволяют констатировать неправильное питание, бедное овощами и фруктами, употребление большого количества жареной, копченой пищи, а так же наследственная предрасположенность.
Симптоматика озлокачествления язвы желудка такова:
- Снижение общего тонуса жизни.
- Изменение вкусовых пристрастий, игнорирование мясных блюд.
- Потеря аппетита.
- Болевые ощущения в области желудка становятся более интенсивными и постоянными, перестают реагировать на привычные лекарства. Больше не просматривается зависимость возникновения боли от приема пищи, как это бывает при язвенном проявлении заболевания.
- Добавляется и другая симптоматика, связанная с желудком:
- Практически не проходящая тошнота.
- Периодические приступы рвоты.
- Отрыжка со зловонным запахом.
- Тяжесть в районе желудка.
- Наблюдается общее истощение организма больного.
- Появляется бледность кожных покровов.
Диагностируют злокачественное перерождение данного органа теми же методами, что и в случае с язвой желудка.
Уже изначально аденому относят к настоящим опухолям. По статистике их раз в 16 реже диагностируют чем, например, констатируют диагноз гиперплазиогенные полипы или фовеолярная гиперплазия. Но озлокачествление аденомы, в зависимости от места ее локализации, встречается в широком процентном диапазоне – от 6 до 75%. Например, у больных, страдающих на рак желудка, озлокачествление аденомы наблюдается в 29 – 59 случаях из ста. Во многом процесс перерождения зависит от размера новообразования.
Наиболее опасными в смысле трансформации являются новообразования диаметром более двух сантиметров. Исходя из этого, можно утверждать, что проведенная эндоскопическая полипэктомия небольших полипов способна снизить процент малигнизированных аденом.
Родинка на лице может придать шарма ее обладателю, а может обезобразить. Но с медицинской точки зрения, обладатель невусов является потенциальным претендентом на развитие меланомы кожи, пожалуй, самого опасного ракового новообразования. Риск перерождения тем больше, чем значительнее количество родинок на теле человека. Во многом злокачественное перерождение невуса зависит и их формы. Риск перерождения больше у тех новообразований, которые имеют выступающую над поверхностью кожного покрова форму.
Катализатором озлокачествления невуса может стать:
- Постоянное трение обуви и одежды в области родинки.
- Однократные или множественные травмы, ссадины и порезы, затрагивающие невус.
Наиболее подвержены озлокачествлению два типа невусов: врожденные и диспластические. При стечении определенных факторов, малигнизация показывает 100% перерождение клеток в злокачественные опухоли, особенно это касается диспластических невусов.
Более склонны к озлокачествлению невусы размером более 2 см, частота трансформации составляет 5-20%. Особую опасность представляют новообразования, располагающиеся на лице. Большему риску получить меланому подвергается человек, обладающий значительным количеством невусов (более 20 штук) — риск перерождения, в этом случае возрастает втрое.
В связи с тем, что в половине случаев меланома перерождается из невусов – их рассматривают как предраковые новообразования. Поэтому онкологи рекомендуют, по возможности, удалить все выпуклые невусы на теле.
На сегодняшний день известно около 70 видов вируса папилломы человека, среди которых наблюдаются и те, которые обладают высокой предрасположенностью к онкологии. Попадая в организм человека, провоцируется малигнизация папилломы. То есть папиллому так же можно назвать предраковым образование, при определенных условиях провоцирующих развитие рака кожи. Хотя онкогенез папилломы и происходит достаточно редко.
Записаться на осмотр к дерматологу должна заставить следующая симптоматика:
- Рост папилломы, изменение ее формы.
- Нарушение целостности ее покрывного слоя.
- Появление кровяных или серозных выделений.
- Изменение оттенка образования, особенно если на его фоне появились небольшие вкрапления.
- Жжение и зуд в области папилломы.
Озлокачествление папилломы связывают с ростом активности вируса папилломы человека. Причинами, провоцирующими эту активизацию, называют гормональные сбои в организме, воспалительные процессы хронического характера, подавление иммунитета. Определить причину патологии сможет только врач. Пройдя необходимое обследование, можно выявить признаки раковых преобразований. Только после этого онколог сможет назначить необходимое лечение. Обычно доктор рекомендует в срочном порядке удалить и доброкачественные и малигнизированные папилломы.
Обнаружение в процессе обследования доброкачественных образований на щитовидной железе побуждает доктора более внимательно относиться к такому пациенту. С этого момента он должен находиться под постоянным медицинским контролем. Ведь такие опухоли могут расти, увеличивая давление на близлежащие органы, что существенно сказывается на их работе. Хоть и незначительна, но существует вероятность озлокачиствления узлов. Озлокачествление узла щитовидной железы выявлена лишь у 5% пациентов, тогда как вообще узлы на щитовидке находят у 95% населения. Но даже такого незначительного процента перерождений достаточно, чтобы не выпускать пациента из поля зрения онкологов, хотя малигнизация узла щитовидной железы большинством оппонентов и отрицается.
Причиной развития миомы у женщины, гинекологи называют:
- Генетическую наследственность.
- Возрастает риск патологии и у женщин, прошедших через аборты или диагностическое выскабливание. При этом риск тем выше, чем больше женщина перенесла таких процедур.
- Избыточный вес.
- Сахарный диабет.
- Сбои в работе эндокринной и обменной системах.
- Высок риск заболевания у нерожавших представительниц прекрасного пола.
- Нарушение менструального цикла.
- Неправильный или длительный прием препаратов на гормональной основе.
- Стрессы.
- Курение.
- Неправильное применение контрацептивов.
В большинстве случаев миома так и остается доброкачественной опухолью, но незначительный процент переходит в предсаркомную фазу – этот путь и называют — злокачественным перерождением миомы.
Структура миомы неоднородна и их патологичность достигает 75 %, но лишь один процент из них подвергается озлокачествлению.
Миому матки относят к доброкачественным новообразованиям. Данное заболевание составляет треть всех гинекологических заболеваний и обнаруживается в основном у женщин от 30 до 45 лет. Морфологическая неоднородность структур миомы делит ее на три формы:
- Доброкачественные миомы мышечной гиперплазии.
- Пролиферирующие миомы. В большинстве своем такие миомы быстрорастущие. Патологические митозы этих узлов составляют не более 25 %.
- Предсаркомы. Самая опасная разновидность, которая является последним этапом к перерождению. Малигнизация миомы матки уже не за горами. Данная патология проявляется множественными очагами разрастания миогенных клеток, имеющих следы атипии. Но истинное озлокачествление происходит менее чем в 1% клинических случаев.
Гипертрофия эндометрия (утолщение) развивается за счет увеличения объемов межклеточных структур, количественного и размерного роста клеточного эпителия железистых и соединительных тканей. Гипертрофические изменения и приводят к гиперплазии эндометрия. Наиболее опасным осложнением развития данной патологии является малигнизация эпителия эндометрия, то ест его озлокачествление.
В зависимости от возраста женщины, тяжести ее анамнеза и темпов развития заболевания, озлокачествление эпителия эндометрия проявляется в 1 до 55 случаев из ста.
К гиперплазии эндометрия могут привести:
- Нарушения гормонального фона (количественный рост эстрогена, и снижение объема прогестерона).
- Рост объемов межклеточной жидкости.
- Активизация процесса деления клетки.
- Дисфункция печени.
- Приближающаяся менопауза.
- Избыточный вес.
- Гипертония.
- Поликистоз яичников.
- Мастопатия.
- Хронический стресс.
Меланома или рак кожи – это результат озлокачествлевания доброкачественного образования (родинки) или малигнизация родинки. Причиной данного процесса считают стремительный неконтролируемый рост меланоцитов в кожных структурах человека. В норме меланоциты производят пигмент меланин, который отвечает за темный оттенок кожи. Под воздействием прямых солнечных лучей выработка этого пигмента усиливается, кожа приобретает темный оттенок (загар). Меланин является защитой организма от солнечного излучения. Превышение меланина в определенном участке кожи и образует родинку.
Раковая меланома – это наиболее тяжелый случай онкологического заболевания кожи. При несвоевременном удалении злокачественной родинки, раковая опухоль начинает очень быстро метастазировать.
Наибольший риск озлокачествления родинки:
Зачастую злокачественная меланома возникает в области родинки (хотя может поразить и любой другой участок кожи). Злокачественное перерождение родинки можно наблюдать и визуально:
- Здоровая родинка симметрична, а уже озлокачествленная имеет размытые ассиметричные формы.
- Границы патологически измененной родинки теряют четкость.
- Края рельефны.
- Родинка приобретает неоднородность цвета, появляются вкрапления.
- Большой размер (более 2,5 см).
- Трансформация поверхностной структуры родинки.
- Может появиться дискомфорт в патологической области, чесотка, болезненные ощущения.
- Особенно опасны мокнущие и кровоточащие родинки.
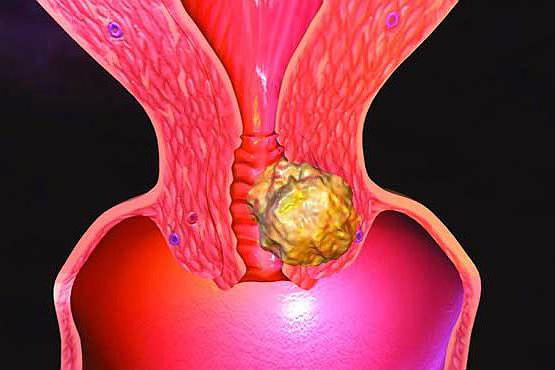
Эндометрий шейки матки – наиболее частая область локализации злокачественных новообразований репродуктивной системы женщины. Малигнизация эпителия шейки матки происходит путем преобразования элементов многослойного плоского эпителия, либо клеток железистой эпителиальной ткани, устилающих полость цервикального канала.
Обычно процессу озлокачествления эпителия шейки матки предшествуют другие болезни органов малого таза:
- Цервициты. Воспаление слизистой шейки матки, вызванное, зачастую, кишечной палочкой, стрептококками, стафилококками и другими.
- Полипы и кисты в матке.
- Эндометриоз. Опухолевидное разрастание эндометриоидной ткани, которая по структуре и функции сходна со слизистой оболочкой матки — эндометрием.
- Лейкоплакия. Болезнь, поражающая слизистую оболочку, вызывает ороговение покровного эпителия различной степени тяжести.
- Эрозия шейки матки.
Все эти заболевания, при сложившихся условиях способны озлокачествливаться, перерождаясь в рак шейки матки.
Диагностика малигнизации
Способы распознания озлокачествления в различных органах человека несколько отличны, но все же существуют какие-то устоявшиеся методики, с помощью которых и ведется диагностика малигнизации.

[24], [25], [26], [27], [28], [29], [30], [31], [32]
Диагностические критерии, вызывающие подозрение на малигнизацию при разной ее локализации несколько разнятся:
