Воспалительные заболевания органов малого таза (ВЗОМТ) характеризуются различными проявлениями в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается вследствие проникновения в половые пути возбудителя (энтерококков, бак
Воспалительные заболевания органов малого таза (ВЗОМТ) характеризуются различными проявлениями в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается вследствие проникновения в половые пути возбудителя (энтерококков, бактероидов, хламидий, микоплазм, уреаплазм, трихомонад) и при наличии благоприятных условий для его развития и размножения. Такие условия создаются в послеродовой или послеабортный период, во время менструаций, при различных внутриматочных манипуляциях (введении ВМК, гистероскопии, гистеросальпингографии, диагностическом выскабливании) [1, 5].
Существующие естественные защитные механизмы, такие, как анатомические особенности, местный иммунитет, кислая среда влагалищного содержимого, отсутствие эндокринных нарушений или серьезных экстрагенитальных заболеваний, способны в подавляющем большинстве случаев предотвратить развитие генитальной инфекции. На инвазию того или иного микроорганизма возникает воспалительный ответ, который, исходя из последних концепций развития септического процесса, принято называть системным воспалительным ответом [16].
Относится к самым частым заболеваниям воспалительной этиологии у женщин. Каждой пятой женщине, перенесшей сальпингоофорит, грозит бесплодие. Аднексит может быть причиной высокого риска внематочной беременности и патологического течения беременности и родов. Первыми поражаются маточные трубы, при этом воспалительным процессом могут быть охвачены все слои слизистой оболочки одной или обеих труб, но чаще поражается только слизистая оболочка трубы, возникает катаральное воспаление слизистой оболочки трубы — эндосальпингит. Воспалительный экссудат, скапливаясь в трубе, нередко вытекает через ампулярное отверстие в брюшную полость, вокруг трубы образуются спайки, и брюшное отверстие трубы закрывается. Развивается мешотчатая опухоль в виде гидросальпинкса с прозрачным серозным содержимым или пиосальпинкса с гнойным содержимым. В дальнейшем серозный экссудат гидросальпинкса в результате лечения рассасывается, а гнойный пиосальпинкс может перфорировать в брюшную полость. Гнойный процесс может захватывать и расплавлять все большие области малого таза, распространяясь на все внутренние гениталии и близлежащие органы [9, 10, 13].
Воспаление яичников (оофорит) как первичное заболевание встречается редко, инфицирование происходит в области лопнувшего фолликула, так как остальная ткань яичника хорошо защищена покрывающим зародышевым эпителием. В острой стадии наблюдаются отек и мелкоклеточная инфильтрация. Иногда в полости фолликула желтого тела или мелких фолликулярных кист образуются гнойники, микроабсцессы, которые, сливаясь, формируют абсцесс яичника, или пиоварий. Диагностировать изолированный воспалительный процесс в яичнике практически невозможно, да в этом и нет необходимости. В настоящее время лишь у 25-30% больных с острым аднекситом отмечается выраженная картина воспаления, у остальных наблюдается переход в хроническую форму, когда терапия прекращается после быстрого стихания клиники.
Острый сальпингоофорит лечится антибиотиками (предпочтительнее фторхинолонами III поколения — ципрофлоксацином, таривидом, абакталом), так как нередко он сопровождается пельвиоперитонитом — воспалением тазовой брюшины.
Острый эндометрит всегда требует антибактериальной терапии. Воспалительным процессом поражается базальный слой эндометрия вследствие инвазии специфических или неспецифических возбудителей. Защитные механизмы эндометрия, врожденные или приобретенные, такие, как агрегаты Т-лимфоцитов и другие элементы клеточного иммунитета, напрямую связаны с действием половых гормонов, особенно эстрадиола. Эти механизмы действуют совместно с популяцией макрофагов и защищают организм от повреждающих факторов. С началом менструации этот барьер на большой поверхности слизистой оболочки исчезает, что делает возможным ее инфицирование. Другой источник защиты в матке — это инфильтрация подлежащих тканей полиморфно-ядерными лейкоцитами и богатое кровоснабжение матки, способствующее адекватной перфузии органа кровью и содержащимися в ее сыворотке неспецифическими гуморальными элементами защиты: трансферрином, лизоцимом, опсонинами [16].
Воспалительный процесс может распространиться и на мышечный слой, вследствие чего возникают метроэндометрит и метротромбофлебит с тяжелым клиническим течением. Воспалительная реакция характеризуется расстройством микроциркуляции в пораженных тканях, выраженной экссудацией, при присоединении анаэробной флоры может возникать некротическая деструкция миометрия [12].
Клинические проявления острого эндометрита: уже на 3-4-й день после занесения инфекции наблюдаются повышение температуры тела, тахикардия, лейкоцитоз и сдвиг в крови, увеличение СОЭ. Умеренное увеличение матки сопровождается болезненностью, особенно по ее ребрам (по ходу кровеносных и лимфатических сосудов). Появляются гнойно-кровянистые выделения. Острая стадия эндометрита продолжается 8-10 дней и требует достаточно серьезного лечения. При правильном лечении процесс заканчивается, реже переходит в подострую и хроническую форму, еще реже, при самостоятельно проводимой беспорядочной терапии антибиотиками, эндометрит может принимать более легкое абортивное течение [5, 12].
Лечение острого эндометрита независимо от тяжести его проявлений начинается с антибактериальной инфузионной, десенсибилизирующей и общеукрепляющей терапии.
Антибиотики лучше всего назначать с учетом чувствительности к ним возбудителя; дозы и длительность применения антибиотиков определяются тяжестью заболевания. В связи с частотой анаэробного инфицирования дополнительно рекомендуется метронидазол. Учитывая очень бурное течение эндометрита, из антибиотиков предпочитают цефалоспорины с аминогликозидами и метронидазолом. Например, цефамандол (или цефуроксим, клафоран) по 1-2 г 3-4 раза в день в/м или в/в капельно + гентамицин по 80 мг 3 раза в сутки в/м + метроджил по 100 мл в/в капельно.
Вместо цефалоспоринов можно использовать полусинтетические пенициллины (при абортивном течении), например ампициллин по 1 г 6 раз в сутки. Длительность такой комбинированной антибактериальной терапии зависит от клиники и лабораторного ответа, но не менее 7-10 дней. Для профилактики дисбактериоза с первых дней лечения антибиотиками используют нистатин по 250 000 ЕД 4 раза в день или дифлюкан по 50 мг в день в течение 1-2 недель внутрь или внутривенно [5].
Дезинтоксикационная инфузионная терапия может включать ряд инфузионных средств, например раствор Рингера-Локка — 500 мл, полиионный раствор — 400 мл, гемодез (или полидез) — 400 мл, 5%-ный раствор глюкозы — 500 мл, 1%-ный раствор хлористого кальция — 200 мл, унитиол с 5%-ным раствором аскорбиновой кислоты по 5 мл 3 раза в сутки. При наличии гипопротеинемии целесообразно проводить инфузии белковых растворов (альбумина, протеина), кровозамещающих растворов, плазмы, эритроцитарной массы или цельной крови, препаратов аминокислот [12].
Физиотерапевтическое лечение занимает одно из ведущих мест в лечении острого эндометрита. Оно не только уменьшает воспалительный процесс в эндометрии, но и стимулирует функцию яичников. При нормализации температурной реакции целесообразно назначать ультразвук малой интенсивности, индуктотермию электромагнитным полем ВЧ или УВЧ, магнитотерапию, лазеротерапию.
Воспаление тазовой брюшины возникает чаще всего вторично в результате проникновения инфекции в брюшную полость из инфицированной матки (при эндометрите, инфицированном аборте, восходящей гонорее), маточных труб, яичников, кишечника, при аппендиците, особенно при тазовом расположении. При этом наблюдается воспалительная реакция брюшины с образованием серозного, серозно-гнойного или гнойного выпота. Состояние больных при пельвиоперитоните остается удовлетворительным либо средней тяжести. Температура повышается, пульс учащается, однако функция сердечно-сосудистой системы почти не нарушается. При пельвиоперитоните, или местном перитоните, кишечник остается не вздутым, пальпация верхней половины органов брюшной полости безболезненна, а симптомы раздражения брюшины определяются лишь над лоном и в подвздошных областях. Тем не менее больные отмечают сильные боли в нижних отделах живота, может быть задержка стула и газов, иногда рвота. Уровень лейкоцитов повышен, сдвиг в формуле влево, СОЭ ускорена. Постепенно нарастающая интоксикация ухудшает состояние больных [14, 15].
Лечение сальпингоофорита с пельвиоперитонитом или без него начинается с обязательного обследования больной на флору и чувствительность к антибиотикам. Самое главное, следует определить этиологию воспаления. На сегодняшний день для лечения специфического гонорейного процесса широко используется бензилпенициллин, хотя предпочтение следует отдавать таким препаратам, как роцефин, цефобид, фортум.
При остром воспалении придатков матки, осложненном пельвиоперитонитом, оральное введение антибиотиков возможно лишь после проведения основного курса терапии и лишь в случае необходимости. Как правило, такой необходимости не возникает, а сохранение прежних клинических симптомов может свидетельствовать о том, что воспаление прогрессирует и, возможно, происходит нагноительный процесс.
Дезинтоксикационная терапия в основном проводится кристаллоидными и дезинтоксикационными растворами в количестве 2-2,5 л с включением растворов гемодеза, реополиглюкина, Рингера-Локка, полиионных растворов — ацессоля и др. Антиоксидантная терапия проводится раствором унитиола 5 мл с 5%-ным раствором аскорбиновой кислоты 3 раза в сутки в/в [14].
В целях нормализации реологических и коагуляционных свойств крови и улучшения микроциркуляции используют аспирин по 0,25 г/сут в течение 7-10 дней, а также в/в введение реополиглюкина по 200 мл (2-3 раза на курс). В дальнейшем применяют комплекс рассасывающей терапии и физиотерапевтического лечения (глюконат кальция, аутогемотерапию, тиосульфат натрия, гумизоль, плазмол, алоэ, ФИБС) [3, 15]. Из физиотерапевтических процедур при остром процессе уместны ультразвук, который обусловливает анальгезирующий, десенсибилизирующий и фибролитический эффекты, а также усиление обменных процессов и трофики тканей, индуктотермия, УВЧ-терапия, магнитотерапия, лазеротерапия, в дальнейшем — санаторно-курортное лечение.
Среди 20-25% пациентов, страдающих воспалительными заболеваниями придатков матки, у 5-9% возникают гнойные осложнения, требующие хирургических вмешательств [9, 13].
Можно выделить следующие положения, касающиеся формирования гнойных тубоовариальных абсцессов:
- хронический сальпингит у больных с тубоовариальными абсцессами наблюдается в 100% случаев и предшествует им;
- распространение инфекции идет преимущественно интраканаликулярным путем от эндометрита (при ВМК, абортах, внутриматочных вмешательствах) к гнойному сальпингиту и оофориту;
- часто имеет место сочетание кистозных преобразований в яичниках и хронического сальпингита;
- наблюдается обязательное сочетание абсцессов яичника с обострением гнойного сальпингита;
- абсцессы яичника (пиовариум) формируются преимущественно из кистозных образований, нередко микроабсцессы сливаются.
Морфологические формы гнойных тубоовариальных образований:
- пиосальпинкс — преимущественное поражение маточной трубы;
- пиовариум — преимущественное поражение яичника;
- тубоовариальная опухоль.
Все остальные сочетания являются осложнениями этих процессов и могут протекать:
- без перфорации;
- с перфорацией гнойников;
- с пельвиоперитонитом;
- с перитонитом (ограниченным, диффузным, серозным, гнойным);
- с тазовым абсцессом;
- с параметритом (задним, передним, боковым);
- со вторичными поражениями смежных органов (сигмоидитом, вторичным аппендицитом, оментитом, межкишечными абсцессами с формированием свищей).
Клинически дифференцировать каждую локализацию практически невозможно и нецелесообразно, так как лечение принципиально одинаково: антибактериальной терапии в этом случае отводится ведущее место как по использованию наиболее активных антибиотиков, так и по длительности их применения. В основе гнойных процессов лежит необратимый характер воспалительного процесса. Его необратимость обусловлена морфологическими изменениями, их глубиной и тяжестью, вызванными нарушением функции почек [3, 9].
Консервативное лечение необратимых изменений придатков матки малоперспективно, так как оно создает предпосылки к возникновению новых рецидивов и усугублению нарушений обменных процессов у больных, увеличивает риск предстоящей операции в плане повреждения смежных органов и невозможности выполнить нужный объем операции [9].
С гнойными тубоовариальными образованиями связаны большие трудности как в диагностическом, так и в клиническом плане. Тем не менее можно выделить ряд характерных для них синдромов:
- интоксикационный;
- болевой;
- инфекционный;
- ранний почечный;
- гемодинамических расстройств;
- воспаления смежных органов;
- метаболических нарушений.
Клинически интоксикационный синдром проявляется явлениями интоксикационной энцефалопатии: головными болями, тяжестью в голове и тяжелым общим состоянием. Отмечаются диспептические расстройства (сухость во рту, тошнота, рвота), тахикардия, иногда гипертензия (или гипотензия при начинающемся септическом шоке, что является одним из ранних его симптомов наряду с цианозом и гиперемией лица на фоне резкой бледности) [4].
Болевой синдром, присутствующий почти у всех больных, носит нарастающий характер, сопровождается ухудшением общего состояния и самочувствия; отмечаются болезненность при специальном исследовании и симптомы раздражения брюшины вокруг пальпируемого образования. Пульсирующая нарастающая боль, сохраняющаяся лихорадка с температурой тела выше 38°С, тенезмы, жидкий стул, отсутствие четких контуров опухоли, отсутствие эффекта от лечения — все это свидетельствует об угрозе перфорации или о наличии ее, что является абсолютным показанием для срочного оперативного лечения. Инфекционный синдром присутствует у всех больных и сопровождается у большинства из них высокой температурой тела (38°С и выше). Тахикардия соответствует лихорадке, так же как и нарастание лейкоцитоза, повышаются СОЭ и лейкоцитарный индекс интоксикации, снижается число лимфоцитов, нарастает сдвиг влево, растет число молекул средней массы, отражающих все увеличивающуюся интоксикацию. Нередко из-за нарушения пассажа мочи возникает нарушение функции почек. Метаболические нарушения проявляются в виде диспротеинемии, ацидоза, электролитных нарушений, сдвигов в антиоксидантной системе.
Стратегия лечения данной группы больных строится на принципах органосохраняющих операций, предусматривающих, тем не менее, радикальное удаление основного очага инфекции. Поэтому для каждой конкретной больной время и объем операции должны подбираться индивидуально. Уточнение диагноза иногда занимает несколько суток, особенно в тех случаях, когда имеется пограничный вариант между нагноением и острым воспалительным процессом или при дифференциальной диагностике онкологического процесса. На каждом этапе лечения требуется антибактериальная терапия [1, 2].
Предоперационная терапия и подготовка к операции включают в себя:
- антибиотики (цефобид 2 г/сут, фортум 2-4 г/сут, рефлин 2 г/сут, аугментин 1,2 г в/в капельно 1 раз в сутки, клиндамицин 2-4 г/сут и др.); их обязательно сочетают с гентамицином по 80 мг в/м 3 раза в сутки и инфузией метраджила по 100 мл в/в 3 раза;
- дезинтоксикационную терапию с инфузионной коррекцией волемических и метаболических нарушений;
- обязательную оценку эффективности лечения по динамике температуры тела, перитонеальных симптомов, общего состояния и показателей крови.
На этапе хирургического вмешательства необходимо продолжать антибактериальную терапию. Особенно важным представляется введение одной суточной дозы антибиотиков еще на операционном столе, сразу по окончании операции. Эта концентрация необходима, так как создает барьер для дальнейшего распространения инфекции: проникновению в зону воспаления уже не препятствуют плотные гнойные капсулы тубоовариальных абсцессов. Хорошо преодолевают эти барьеры беталактамные антибиотики (цефобид, роцефин, фортум, клафоран, тиенам, аугментин).
Послеоперационная терапия подразумевает продолжение антибактериальной терапии теми же антибиотиками в сочетании с антипротозойными, антимикотическими препаратами и уросептиками. Длительность курса лечения зависит от клинической картины и лабораторных данных (не менее 7-10 дней). Отмена антибиотиков проводится в соответствии с их токсическими свойствами, поэтому гентамицин чаще отменяется первым после 5-7 дней терапии или заменяется амикацином.
Инфузионная терапия должна быть направлена на борьбу с гиповолемией, интоксикацией и метаболическими нарушениями. Очень важна нормализация моторики желудочно-кишечного тракта (стимуляция кишечника, ГБО, гемосорбция или плазмаферез, ферменты, перидуральная блокада, промывание желудка и т. д.). Гепатотропная, общеукрепляющая и антианемическая терапия сочетается с иммуностимулирующим лечением (УФО, лазерным облучением крови, иммунокорректорами) [2, 9, 11].
Все больные, перенесшие оперативное вмешательство по поводу гнойных тубоовариальных абсцессов, нуждаются в постгоспитальной реабилитации в целях профилактики рецидивов и восстановления специфических функций организма.
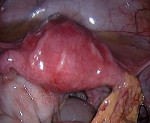
Тубоовариальный абсцесс — острое гнойное инфекционно-воспалительное заболевание придатков матки, при котором происходит их расплавление с формированием осумкованного образования. Проявляется острой односторонней болью внизу живота, тошнотой, рвотой, гипертермией, дизурическими расстройствами. Для диагностики используют влагалищное исследование, трансвагинальное УЗИ, КТ малого таза, лабораторные методы. Схемы медикаментозного лечения предполагают назначение антибиотиков, НПВС, иммуномодуляторов, инфузионной терапии. При тяжелом течении и неэффективности консервативной терапии абсцесс удаляют хирургически.
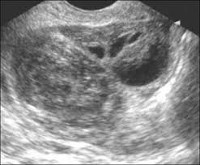
Общие сведения
Тубоовариальный абсцесс (тубоовариальное гнойное образование, воспалительный аднекстумор) — наиболее тяжелая форма гинекологических воспалений. В структуре инфекционно-воспалительных заболеваний тазовых органов у женщин его доля, по данным разных авторов, достигает 6-15%. Патологию выявляют преимущественно у молодых пациенток в возрасте до 20 лет с низким социально-экономическим статусом, что, вероятнее всего, связано с их высокой сексуальной активностью. В последнее десятилетие чаще возникают стертые формы воспаления: почти у трети больных острая клиническая картина развивается на фоне хронически текущего воспалительно-деструктивного процесса.

Причины тубоовариального абсцесса
Формирование объемного гнойно-воспалительного образования в области придатков матки зачастую становится возможным при сочетании нескольких факторов и является осложнением уже существующих гинекологических заболеваний. Первичные абсцессы тубоовариальной области наблюдаются крайне редко. По мнению специалистов в сфере гинекологии, для возникновения заболевания обычно требуется сочетание двух или трех условий:
- Наличие агрессивной ассоциативной флоры. В посеве из очага абсцесса обычно присутствует несколько микроорганизмов. У 25-50% пациенток определяются гонококки, у 25-30% — трихомонады, у 25-60% аэробно-анаэробные ассоциации гарднерелл, бактероидов, пептострептококков, стрептококков, энтеробактерий, мобилункусов, других условно-патогенных инфекционных агентов.
- Спайки в малом тазу. Нагноение придатков чаще выявляют у пациенток с длительно текущими хроническими оофоритами, сальпингитами, аднекситами, наружным генитальным эндометриозом, осложненными спаечным процессом. Наличие межорганных синехий упрощает и ускоряет формирование пиогенной мембраны, которая ограничивает снаружи тубоовариальное образование.
- Ослабление иммунитета. Активизация микрофлоры обычно происходит при снижении защитных сил организма. Причинами иммуносупрессии становятся обострение генитальной и экстрагенитальной патологии, тяжелые простудные заболевания, стрессы, физические нагрузки, длительный прием кортикостероидов, производных ацетилсалициловой кислоты, цитостатиков и др.
Риск развития абсцесса в тубоовариальной области повышен у пациенток, часто меняющих сексуальных партнеров, перенесших бактериальный вагиноз или заболевания, передающиеся половым путем. Вероятность возникновения патологии возрастает после выполнения внутриматочных манипуляций (абортов, раздельных диагностических выскабливаний, установки спирали, экстракорпорального оплодотворения, гистеросальпингографии, удаления полипов эндометрия и др.).
Патогенез
Проникновение инфекции в придатки обычно происходит восходящим (интраканаликулярным) путем из влагалища, шейки и полости матки. В редких случаях воспаление начинается за счет контактного инфицирования с серозного покрова трубы. До окончательного формирования тубоовариального гнойного образования патологический процесс проходит несколько стадий. Сначала в фаллопиевой трубе под действием инфекционных агентов воспаляется слизистая оболочка, в последующем воспаление распространяется на остальные слои стенки ‒ развивается картина острого гнойного сальпингита. Облитерация просвета трубы завершается образованием пиосальпинкса.
Из маточных труб микроорганизмы попадают на поверхность яичника и проникают в его ткани, что приводит к развитию острого гнойного оофорита с образованием множественных гнойных полостей, стенки которых представлены грануляциями и соединительной тканью. В результате слияния абсцессов возникает мешотчатое образование — пиовар. Формирование тубоовариального абсцесса завершается частичным разрушением стенок пиосальпинкса и пиовара со слиянием внутри общей пиогенной соединительнотканной мембраны. Заболевание может протекать хронически с увеличением патологического конгломерата во время обострения, фиброзом и склерозом тканей в ремиссии.
Симптомы тубоовариального абсцесса
Клиническая симптоматика обычно развивается остро. У пациентки возникают сильные приступообразные боли слева или справа в нижней части живота. Болезненные ощущения могут иррадиировать в поясничную область, прямую кишку, внутреннюю поверхность бедра с соответствующей стороны. Женщину беспокоят лихорадка, озноб, возможны тошнота и рвота. Температура обычно повышена до 38°С и более. Типичны беловатые, желтоватые, желто-зеленые гнойные влагалищные бели, болезненность при мочеиспускании, раздражение кишечника в виде частого жидкого стула. За счет общей интоксикации возникают эмоциональная лабильность, слабость, быстрая утомляемость, потеря аппетита, общая заторможенность.
Осложнения
Наиболее грозное последствие тубоовариального абсцесса — разрыв аднекстумора с возникновением клиники острого живота, развитием перитонита, септического шока, полиорганной недостаточности, образованием межкишечных, прямокишечно-влагалищных, уретро-влагалищных, пузырно-влагалищных свищей в отдаленном периоде. Почти у двух третей пациенток выявляются функциональные нарушения мочевыделительной системы, а у половины распространение воспаления на предпузырную и тазовую клетчатку вызывает развитие гидроуретера и гидронефроза. Вовлечение в инфекционный процесс смежных органов сопровождается возникновением вторичного параметрита, аппендицита, сигмоидита, ректита, оментита, тазовых абсцессов и др. В будущем у таких женщин чаще встречаются дисгормональные состояния, внематочная беременность, бесплодие, хронический пельвиоперитонит, хронические тазовые боли, тазовый тромбофлебит, тромбоз вены яичника.
Диагностика
- Осмотр на кресле. Бимануальную пальпацию выполнить сложно из-за интенсивных болей и перитонеальных явлений. Типичным признаком является усиление болезненности при исследовании бокового и задних сводов влагалища, попытках смещения шейки матки. Из цервикального канала выделяются слизь и гной. Иногда удается пропальпировать болезненный конгломерат, расположенный справа или слева от матки.
- Трансвагинальное УЗИ. На стороне поражения определяется многокамерное образование размерами 5-18 см неправильной овоидной формы с признаками воспалительного процесса. Стенки трубы утолщены до 5 мм и более. В отличие от пиосальпинкса скопления гноя расположены за пределами фаллопиевой трубы. Выражен спаечный процесс в полости малого таза. Присутствуют признаки эндометрита. Яичник не визуализируется.
- КТ тазовых органов. Томографически гнойное тубоовариальное образование имеет вид овальной или округлой объемной патологической структуры, примыкающей к матке и смещающей ее. Характерны нечеткость контуров, неоднородность структуры конгломерата с наличием полостей пониженной плотности. Капсула может быть как утолщена, так и истончена. Информативность метода достигает 99-100%.
Инвазивные методы (пункцию заднего свода влагалища, лапароскопию) применяют ограничено из-за распространенного спаечного процесса и риска повредить капсулу тубоовариального абсцесса. Косвенным подтверждением острого воспалительного процесса служат характерные изменения общего анализа крови: увеличение количества лейкоцитов, ускорение СОЭ, сдвиг лейкоцитарной формулы влево. Рекомендовано проведение теста на беременность, микробиологическое исследование мазка на гонорею и хламидиоз. Заболевание дифференцируют с сальпингоофоритом, разрывом кисты яичника или перекрутом ее ножки, внематочной беременностью, септическим абортом, аппендицитом, острым холециститом, дивертикулитом, пиелонефритом, приступом мочекаменной болезни, перитонитом, кишечной непроходимостью, другой острой хирургической патологией. К постановке диагноза привлекают хирурга, уролога, онколога, инфекциониста, анестезиолога-реаниматолога.
Лечение тубоовариального абсцесса
При подозрении на гнойное расплавление маточных придатков показана экстренная госпитализация, обеспечение покоя и постельного режима. При стабильных показателях пульса и давления, размерах конгломерата до 9 см, наличии у пациентки репродуктивных планов показана консервативная терапия, позволяющая в 75% случаев отказаться от проведения операции. Для лечения тубоовариальных гнойных образований рекомендованы:
- Антибиотикотерапия. При выборе препарата желательно учитывать чувствительность возбудителя. Но поскольку заболевание обычно вызвано полимикробной ассоциацией, еще до получения результатов бактериологического посева мазка с антибиотикограммой назначают комбинации цефалоспоринов, полусинтетических тетрациклинов, пенициллинов, линкозамидов, аминогликозидов и др.
- Нестероидные противовоспалительные средства. НПВС за счет ингибирования изоформ фермента циклооксигеназы уменьшают выработку простагландинов, тромбоксана и других медиаторов воспаления. Одновременно с этим препараты оказывают анальгезирующий эффект за счет повышения болевого порога периферических рецепторов. Особенно эффективны в виде ректальных свечей.
С учетом клинической картины и для снижения возможных осложнений основной медикаментозной терапии также используют другие патогенетические и симптоматические средства — эубиотики, иммуномодуляторы, диуретики, инфузионные растворы, седативные препараты, витамины. При отсутствии эффекта от антибактериального лечения в течение 48-72 часов (дальнейшем ухудшении состояния больной, нарастании температуры и лейкоцитоза) рекомендовано хирургическое вмешательство для дренирования абсцесса.
При выборе метода оперативного лечения учитывают распространенность и динамику тубоовариального воспалительного процесса, тяжесть состояния женщины. В более легких случаях гнойник дренируется через прокол брюшной стенки, прямой кишки или влагалища с последующим промыванием полости антимикробными средствами. В случаях распространенных абсцессов и тяжелого течения заболевания выполняется операция по удалению тубоовариального воспалительного конгломерата и иссечению пораженных придатков. Лапароскопический подход оправдан при давности заболевания не более 3-х недель и отсутствии выраженного спаечного процесса. Наличие осумкованного толстостенного абсцесса и хроническое течение расстройства являются показаниями для лапаротомии. Экстирпацию матки и придатков выполняют в наиболее сложных случаях — при выявлении множественных гнойников, свищей, сепсисе, разлитом перитоните. В послеоперационном периоде показаны антибактериальная и дезинтоксикационная терапия.
Прогноз и профилактика
Ранняя диагностика и адекватная терапия тубоовариального абсцесса позволяет сохранить репродуктивную функцию у 70-90% пациенток. Первичная профилактика заболевания предполагает отказ от незащищенного секса со случайными партнерами, обоснованное назначение и технически точное выполнение инвазивных гинекологических манипуляций, регулярное наблюдение у гинеколога, своевременное лечение генитальных инфекций. Для укрепления иммунитета рекомендованы достаточная двигательная активность, рациональное питание, соблюдение режима сна и отдыха, исключение чрезмерных психологических и физических нагрузок, прекращение курения и злоупотребления спиртными напитками.

Тубоовариальная опухоль – это тяжелое воспалительное гинекологическое заболевание, основой которого является осложненный аднексит с формированием гнойной полости в области придатков матки. Чаще всего – это заключительная стадия аднексита и оофорита, при которой развивается спаечный процесс, способствующий накоплению гноя. Заболевание имеет характерную клиническую симптоматику и требует незамедлительного лечения.
К спаечному процессу и формированию тубоовариальной опухоли может привести следующее:
- сальпингоофорит;
- половые инфекции – хламидиоз, трихомониаз, уреаплазмоз и микоплазменная инфекция;
- хирургические операции в брюшной полости и на органах малого таза;
- обострение хронических инфекционных процессов;
- послеоперационные осложнения аппендицита;
- прерывание беременности;
- ЭКО;
- послеродовые осложнения;
- внутриматочные средства контрацепции.
Причинным фактором также может стать переохлаждение на фоне хронического процесса в яичниках, а также занесение инфекционных агентов из внешней среды.
Выделяют 3 основные формы тубоовариального конгломерата:
- Пиосальпинкс.
Характеризуется гнойным процессом только в маточной трубе. - Пиовар– гнойное воспаление, которое затрагивает преимущественно яичник.
- Гнойная тубоовариальная опухоль – поражается яичник, маточная труба и брюшина.
Тубоовариальное образование характеризуется симптомами острого воспаления. На начальной стадии они схожи с проявлениями оофорита и сальпингита. У больной отмечается:
- пульсирующая болезненность в передненижнем и боковом отделе живота;
- тянущие боли в пояснице;
- симптомы интоксикации – повышение температуры тела свыше 38°С, озноб, общая слабость, недомогание;
- диспепсические расстройства – отсутствие аппетита, приступы тошноты, нередко рвота и нарушения стула;
- выделения кровянистого характера из половых путей;
- учащение мочеиспускания;
- боли в мышцах.
При ощупывании живота в области придатков определяется неподвижная припухлость больших размеров и болезненность.
Тубоовариальная опухоль нередко вызывает затруднения в диагностике. Это может быть связано с большим очагом поражения и полиморфизмом клинических проявлений. Диагноз ставится на основании следующих данных:
- ОАК.
Характерно увеличение числа лейкоцитов со смещением лейкоцитарной формулы влево до палочкоядерных форм, ускоренное СОЭ. - ОАМ.
Возможно выявление признаков воспаления мочевых путей. - Развернутой биохимии крови с исследованием кислотно-основного состояния.
- Коагулограммы (исследование проводится перед операцией).
- УЗИ полости живота и тазовых органов, при котором определяются характерные признаки:
- отсутствие дифференциации между придатком и маточной трубой;
- форма образования неправильная без четких контуров;
- кистозная структура с большим количеством перегородок;
- присутствие жидкости и воздушных пузырьков в полости малого таза.
- Компьютерной или магниторезонансной томографии.
- Диагностической лапароскопии.
В процессе диагностики тубоовариальное образование дифференцируют с внематочной беременностью, опухолью придатка и воспалением брюшины. По показаниям могут быть проведены обследования других внутренних органов и систем.

При несвоевременной диагностике и лечении тубоовариальное образование может привести к таким осложнениям:
- перфорации гнойного очага с выходом содержимого в брюшную полость и распространением инфекции на соседние органы;
- перитониту;
- образованию тазового абсцесса;
- параметриту и пельвиоперитониту.
При развитии тяжелых осложнений возрастает риск неблагоприятного исхода.

Лечебные мероприятия направлены на ликвидацию патологического образования, устранение причины патологии и коррекцию имеющихся нарушений. Пациентку обязательно госпитализируют в стационар. Лечение проводится хирургическим путем, первоочередным этапом которого является предоперационная подготовка.
На подготовительном этапе, продолжающемся 6–12 часов, лечение тубоовариальной опухоли начинают лекарственными препаратами. Назначают:
- Инфузионную терапию глюкозо-солевыми растворами с целью дезинтоксикации организма и коррекции метаболических нарушений.
- Антибактериальную терапию двумя препаратами широкого спектра действия. Применяют пенициллиновые антибиотики, макролиды, цефалоспорины, карбапенемы.
- Противопротозойное лечение метрогилом.
- Противовоспалительные средства – индометацин, ибупрофен, ибуфен.
- Обезболивающие препараты.
- Антигистамины.
- Антиоксиданты – вит. С, унитиол.
При возникновении осложнений хирургическое вмешательство осуществляется в экстренном порядке. В остальных случаях оно проводится после предварительной подготовки. Операция чаще всего выполняется лапароскопическим способом, в тяжелых случаях – при обширном спаечном процессе или перитоните – методом лапаротомии.
В процессе операции хирурги осматривают брюшную полость, рассекают и иссекают спайки. Тубоовариальное гнойное образование вскрывают, удаляют нежизнеспособные ткани и гнойное содержимое. Операционную рану промывают антисептическими и антибактериальными растворами, дренируют и послойно ушивают.
Оперативное вмешательство по удалению тубоовариального образования технически очень сложное. Как в процессе самой операции, так и в раннем послеоперационном периоде возможно развитие осложнений:
- травмирование близлежащих органов;
- кровотечение;
- расхождение швов или их нагноение.
В послеоперационном периоде продолжается инфузионная терапия, антибактериальное и симптоматическое лечение.
Женщинам репродуктивного возраста хирурги стараются сохранить яичники в пределах здоровых тканей. В таких случаях детородная функция восстанавливается в течение года у 70 % пациенток. При полном удалении придатков зачатие становится невозможным.
Чтобы предупредить рецидив заболевания важно соблюдать следующие рекомендации:
- своевременно лечить хронические воспалительные заболевания;
- посещать гинеколога для профилактического осмотра не реже, чем 1 раз в полгода;
- избегать переохлаждений;
- не пользоваться внутриматочными средствами контрацепции;
- вести здоровый образ жизни и правильно питаться;
- принимать поливитаминные комплексы для общего укрепления организма.
Тубоовариальная опухоль – опасная патология, которая способна привести к тяжелым осложнениям и бесплодию. При обнаружении характерных симптомов нужно незамедлительно обратиться к специалисту. Своевременная диагностика и лечение заболевания на начальных стадиях значительно снижают вероятность хирургического вмешательства и нежелательных последствий.


Озлокачествление полипов в полости матки происходит редко. Однако при несвоевременно проведенном удалении этого образования при гистологическом исследовании могут выявиться раковые клетки.

Многие женщины озадачиваются вопросом, можно ли перепутать рост миомы и развитие плодного яйца в полости матки. Ошибка может произойти на ранних сроках.

Лечение эндометриоза и полипа матки одновременно проводится в два этапа: 1. Хирургическое вмешательство. 2. Медикаментозное лечение.

Наиболее часто с целью удаления полиповидных образований применяется плановое выскабливание маточной полости. Полученные материалы обязательно отсылаются на патогистологическое исследование.

Без проведения гистологического исследования удаленного полипа невозможно поставить точный диагноз женщине и назначить правильное лечение. Данный метод диагностики позволяет медикам получить ответы на важные вопросы.
