Плоскоклеточная метаплазия. Множественные, реже единичные, мелкие и крупные очаги ее встречают в аденоматозных полипах, очаговом аденоматозе и атипической гиперплазии, чаще, чем в других гиперпластических процессах эндометрия. Изредка обнаруживают плоскоклеточную метаплазию в эндометрии при наличии других его изменений (воспалительные явления и /или очаговый фиброз) у женщин, длительно применяющих внутриматочные контрацептивы. В малоизмененном эндометрии молодых женщин плоскоклеточная метаплазия исключительно редка.
К крайне редким патологическим процессам относится ихтиоз эндометрия, который встречается в пожилом возрасте и проявляется полным замещением слизистой оболочки плоским ороговевающим эпителием. Плоскоклеточная метаплазия может наблюдаться в аденокарциноме (12—14%). Плоскоклеточные структуры происходят из базальных (резервных) клеток, расположенных под железистым эпителием, как результат процесса их непрямой метаплазии.
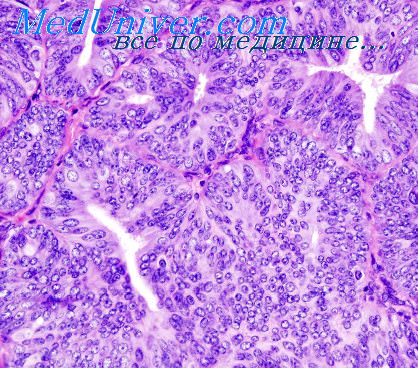
В дифференциально-диагностическом отношении необходимо учитывать возможность сосуществования внутреннего эндометриоза тела матки и аденокарциномы эндометрия с инфильтрирующим ростом раковой ткани в миометрий, наличие оживленной пролиферации и структурной перестройки в очагах эндометриоза железистого компонента по типу выраженной атипической гиперплазии и картину так называемого стромального эндометриоза.
Аденокарцинома образована эпителиальными клетками эндометрия с формированием железисто-подобных структур. Может возникать в любом участке эндометрия, но преимущественно в углах и дне матки, чаше в постменопаузе. В начальных стадиях заболевания слизистая оболочка тела матки внешне мазю отличается от таковой при очаговой или диффузной гиперплазии; при этом аденокарцинома не всегда распространяется в нижележащие отделы функционального и / или базального слоев эндометрия. Однако чаще опухоль имеет вид папиллярных или полипозных разрастаний различного размера. При диффузном поражении опухоль захватываег всю или большую часть слизистой оболочки матки.
Большинство форм рака тела матки относится к аденокарциномам, среди которых различают высоко-, умеренно и низкодиф-ференцированные опухоли. Высокодифференцированная аденокарцинома представлена железистыми образованиями, местами сохраняющими тубуляр-ное строение и которые имеют вид лабиринтов. Клетки цилиндрические, малоиолиморфные, часто гиперхромные, располагаются то однорядно, то многорядно. Число фигур митоза может быть различным. Строма скудная. Умеренно дифференцированная аденокарцинома— наиболее частый вариант опухоли — представлена железисто-папиллярными структурами, иногда с включением мелких солидных участков. Клетки опухоли полиморфны, гиперхромны, встречаются многочисленные фигуры митоза. Низкодифференцированная аденокарцинома отличается преимущественно солидным строением; клетки ее относительно крупные, ядра полиморфные, крупные. Патологические митозы многочисленны.
В строме некоторых аденокарцином обнаруживают крупные пенистые светлые клетки.
Аденоакантома — одна из форм аденокарциномы, характерной особенностью которой является наличие узелков и учасгков плоскоклеточной метаплазии. В большинстве случаев аденоакантома — высокодифференцированная опухоль. Форма и величина плоскоклеточного компонента, как и его клеток, разнообразна даже в одной и той же опухоли. Часто oн представлен небольшими и более крупными узелками округлой и иной формы с ясными контурами при росте их в просвет железисто-подобных структур иногда с полным замещением последних. По периферии, а иногда и в толще узелков, клетки удлинены, в центре и/или эксцентрично они могут иметь полигональную форму.
Наиболее высокую степень дифференцировки элементов плоскоклеточного компонента опухоли обнаруживают лишь у части больных аденоакантомой. Клетки их крупные, полигональные, со светлой цитоплазмой; в центре эгих структур намечается ороговение или тенденция к ороговению. Различий в клиническом течении заболевания при аденокарциноме с плоскоклеточной метаплазией и без нее не отмечают. Наличие плоскоклеточной метаплазии в опухоли не оказывает влияния и на прогноз. Аденоакантому следует отличать от выраженной атипической гиперплазии с плоскоклеточной метаплазией и от аденосквамозной (мукоэпидермоидной) карциномы.
К редким вариантам относят аденокарциномы, продуцирующие слизь, слизистая карцинома и аргирофильно-клеточная аденокарцинома эндометрия.


Лечение плоскоклеточной метаплазии должно быть комплексным
Механизм развития заболевания
В нормальном состоянии шейка матки у женщины выстлана несколькими видами клеток. Влагалищная часть контактирует с кислой средой и представлена плоским эпителием. Внутри цервикальный канал имеет щелочную среду и его выстилает цилиндрический эпителий. Два вида клеток имеют четкую границу и в здоровом состоянии не наслаиваются друг на друга.
При плоскоклеточной метаплазии шейки матки у женщины происходит смещение границы клеток. В области цилиндрического слоя происходит разрастание резервных клеток, что приводит к формированию своеобразного нароста. В дальнейшем его поверхность замещается. На этом этапе у пациентки определяется незрелая метаплазия. При обследовании четко видны границы клеток. В дальнейшем происходит созревание тканей, а поверхность патологического участка принимает вид плоского эпителия. Характерные признаки патологии могут появиться на начальной стадии, а иногда отсутствуют на завершающей.
Основной причиной врачи считают заболевание, которым можно заразиться при половом контакте – папилломавирусная инфекция. Одни виды поражают кожные покровы, а другие способствуют изменению ткани шейки матки. В результате возникают воспаление, эрозия, а клетки эпителия видоизменяются.
Предпосылками к формированию патологии считаются:
- травмы шейки при инструментальных вмешательствах и родах;
- скрытые половые инфекции;
- нарушения гормонального фона;
- вредные привычки.
На основании статистических данных можно утверждать, что патология является возрастной. Чаще всего изменение границы клеток шейки обнаруживается у пациенток в период менопаузы – после 48–54 лет.
Симптомы
Явные признаки изменений в эпителии могут отсутствовать на протяжении длительного времени. Если женщина не посещает регулярно гинеколога с целью проведения профилактических осмотров, она может узнать о незрелой метаплазии достаточно поздно. Иногда патология переходит в рак, и только его признаки заставляют женщину обратиться за медицинской помощью.
Всем без исключения девушкам необходимо знать о метаплазии, поскольку это такое заболевание, которое может протекать бессимптомно. Также у пациенток могут появляться жалобы на:
- болезненные ощущения во влагалище при интимной близости;
- периодическое выделение крови после полового контакта;
- кровотечения, не связанные с циклом;
- нарушения менструации;
- увеличение объема вагинальной слизи;
- неприятный запах, исходящий из половых путей;
- тянущие ощущения в малом тазу.
При вирусе папилломы человека (ВПЧ) женщины также обнаруживают своеобразные наросты на половых органах. Если заболевание сопровождается острыми половыми инфекциями, у пациентки возникают признаки интоксикации.
Плоскоклеточная метаплазия шейки матки часто появляется после 50 лет
Диагностика
Перед тем, как выбрать методику лечения, необходимо определить степень и причины изменений в тканях шейки.
При осмотре в зеркалах гинеколог способен увидеть изменения границы клеток. Однако только по результатам визуального осмотра поставить диагноз нельзя. Аналогичная картина может быть при других заболеваниях. Дисплазия и даже онкология шейки тоже характеризуются изменением границы между вагинальной и внутренней поверхностью шейки, формированием наростов.
Для уточнения диагноза женщине назначается:
- цитологическое исследование – с помощью стерильной щетки гинеколог берет часть клеток с шейки и отправляет на исследование под микроскопом;
- кольпоскопия – аппаратная манипуляция, во время которой ткани шейки осматриваются под микроскопом, обрабатываются специальными регентами и при необходимости направляются для детального изучения.
Полученные результаты в комплексе дают возможность точно определить, что у женщины метаплазия.
Методы лечения
В терапии патологий шейки применяются различные методы. Если нарушение спровоцировано ВПЧ, важно определить его тип и оценить риски возникновения онкологии. Это позволит сделать прогнозы относительно выбранной терапии. При высоком риске малигнизации рекомендуется сразу перейти к радикальным методам, а прием лекарственных средств отложить на послеоперационный период.
Для подавления активности вируса назначаются противовирусные средства и иммуномодуляторы. Они используются в виде вагинальных свечей, таблеток и инъекций. Если в результате диагностики были выявлены возбудители скрытых инфекций, требуется антибактериальная терапия.
Хирургическое вмешательство при незрелой метаплазии применяется часто. Данная методика является преимущественной, поскольку позволяет избавиться от патологических клеток сразу и значительно снижает риск онкологии. Операция может выполняться различными способами. Подходящий метод выбирается врачом после оценки состояния пациентки:
- выскабливание цервикального канала – предполагает счищение патологических клеток;
- эксцизия – методика удаления эпителия цервикального канала в форме конуса;
- лазерная обработка – предполагает выпаривание патологических клеток;
- электрокоагуляция – методика прижигания клеток, после которой остается рубец на слизистой шейки.
Продолжительность восстановительного периода зависит от метода коррекции. В первые дни у женщины могут быть кровянистые выделения из влагалища. В дальнейшем они становятся сукровичными и постепенно принимают естественный вид. В период восстановления не рекомендуется вести половую жизнь, подвергаться тепловым процедурам и купаться в общественных водоемах. После удаления патологический участок отправляется на детальный анализ. Результаты гистологии позволяют определить принадлежность клеток.
Прогноз
При своевременном обнаружении метаплазии прогноз благоприятный. Если проблема выявлена на начальном этапе, то комплексное лечение позволяет полностью избавиться от метаплазии. В дальнейшем необходимо регулярно посещать врача, поскольку риск рецидива достаточно большой.
Если заболевание обнаружено в запущенной стадии или на шейке матки уже образовались атипичные клетки, избежать хирургического вмешательства не получится. Прогнозы в данном случае менее благоприятные, но адекватное лечение и строгое соблюдение врачебных рекомендаций дают хорошие результаты.
Вывод
Репродуктивные органы женского организма имеют особое анатомическое строение, при котором многие заболевания могут протекать бессимптомно. Пациентка не может самостоятельно обнаружить изменения тканей шейки матки, однако это легко способен сделать гинеколог во время обычного осмотра. Главной профилактикой метаплазии и ее осложнений являются регулярные обследования у гинеколога. Женщинам в период менопаузы и после наступления климакса важно помнить, что у них возрастает риск изменений. Посещать врача в этом возрасте рекомендуется не реже одного раза в полгода.
Плоскоклеточная метаплазия шейки матки — это приспособительная реакция организма, характеризующаяся сменой более уязвимого однослойного цилиндрического эпителия на более стойкий многослойный плоский эпителий.
Однослойный цилиндрический (он же железистый) эпителий выстилает цервикальный канал шейки матки, трахею, бронхи и желудок. К железистому эпителию так же относится внутренняя оболочка матки — эндометрий. Этот тип эпителия достаточно нежный, расположен в один слой и необходим для секреции слизи и других биологически активных веществ. Естественно, при воздействии на железистый эпителий различных раздражающих факторов либо при изменении гормонального фона организм способен перестраиваться, приспосабливаться к новым условиям путем замены типа эпителия.
Многослойный плоский эпителий в разы толще железистого и, соответственно, более устойчив к раздражающим факторам. Им покрыты слизистые полости рта, пищевода, влагалища и наружной части шейки матки, а так же кожа. Плоскоклеточной метаплазией называется процесс, когда плоский эпителий появляется в несвойственных ему местах либо при функциональном смещении эпителия.

Стык цилиндрического и многослойного плоского эпителия
Как говорилось выше, цервикальный канал выстлан железистым эпителием, а наружная часть шейки матки — плоским. Эпителиальный стык (на фото выше) может мигрировать в пределах шейки на различное расстояние. Этот процесс в основном контролируется гормонами. Так, у детей эпителиальный стык расположен вблизи наружного зева, в то время как у пожилых женщин смещается глубоко в цервикальный канал. У женщин репродуктивного возраста при различных нарушениях гормонального фона, беременности, воспалительных заболеваниях органов малого таза железистый эпителий может сдвигаться за пределы наружного зева и даже достигать свода влагалища. Гинекологи называют это эрозией шейки матки или цервикальной эктопией. При нормализации гормонального фона, железистый эпителий вновь заменяется многослойным плоским эпителием путем плоскоклеточной метаплазии (или эпидермизации).
Незрелая плоскоклеточная метаплазия — начальный этап метаплазии, характеризующийся размножением ростковых (резервных) клеток и дифференцировкой их в плоский эпителий. Незрелый плоский эпителий содержит мало гликогена и легко определяется при цитологическом и гистологическом исследовании. Одним из ключевых моментов в диагностике является определение клеточной атипии, которая является признаком опухолевой трансформации. Исключение атипии — главная задача цитологического исследования. Реактивные изменения метаплазированного эпителия часто связаны с выраженными воспалительными изменениями в мазке.

Зрелая плоскоклеточная метаплазия — заключительный этап метаплазии с формированием хорошо организованного эпителиального пласта. Зрелый плоский эпителий содержит большое количество гликогена и много цитоплазмы. Этот вариант является наиболее благоприятным.
Метаплазии подвергается как покровный железистый эпителий, так и эпителий желез. При этом выводные протоки желез могут блокироваться, что приводит к формированию ретенционных кист .
Плоскоклеточная метаплазия не требует специального лечения, достаточно лишь исключить провоцирующие факторы и регулярно проходить профилактические осмотры.
Плоскоклеточная метаплазия также наблюдается в легких, а именно в бронхах у курильщиков, при хроническом бронхите или бронхоэктазах. При длительном воздействии канцерогенных факторов, метаплазированный плоский эпителий может подвергаться злокачественной трансформации с развитием плоскоклеточного рака легкого. Плоскоклеточная метаплазия бронхов является неблагоприятным процессом, поэтому исключить провоцирующие факторы — это первоначальная задача в лечении.
Плоскоклеточная метаплазия мочевого пузыря — частое явление при хроническом воспалении и выглядит как белое пятно на розовом фоне нормальной слизистой. При этом человек может испытывать различные нарушения в работе мочевого пузыря, однако симптомы неспецифичны. Диагностика основывается на цитоскопии — исследовании полости мочевого пузыря с помощью специального зонда с камерой.
Плоскоклеточная метаплазия эпителия так же может наблюдаться в полипах шейки матки и в аденокарциноме. Это сопутствующие изменения и без лечения основной патологии эффекта не достичь.
Определение и классификация:
Гистологическая классификация ВОЗ (1975 г.) (1,2) выделяют три основных вида гиперпластических процессов эндометрия:
- железисто-кистозная гиперплазия эндометрия
- полипы эндометрия (железистые, железисто-кистозные, железисто-фиброзные)
- атипическая гиперплазия эндометрия (аденоматоз, диффузная либо очаговая аденоматозная гиперплазия, в том числе аденоматозные полипы)
Первые два процесса считают фоновыми для возникновения рака эндометрия (частота от 2 до 4%), а атипическую гиперплазию, морфологическим проявлением которой является нарушение клеточной дифференцировки, выражающееся в той или иной степени атипии в пределах эпителиального пласта — предраком (риск малигнизации составляет 25-30%) (3).
В МКБ-10 гиперпластические процессы составляют следующие рубрики (4):
● N85.0 Железистая гиперплазия эндометрия (включает кистозную, железисто-кистозную и полиповидную).
● N85.1 Аденоматозная (атипическая) гиперплазия эндометрия.
● N 84.0 Полип тела матки
Учитывая, что опасность патологического процесса определяется наличием, или отсутствием клеточного и ядерного атипизма в настоящее время в мире наиболее широко используется классификация, предложенная ВОЗ в 1994 г. [1].
Гиперплазия (без атипии, типичная):
● Простая гиперплазия без атипии.
● Сложная гиперплазия без атипии (аденоматоз без атипии).
Атипичная (атипическая) гиперплазия:
● Сложная атипичная или атипическая (аденоматоз с атипией).
● железистые полипы (функциональные), представляющие собой очаговую гиперплазию эндометрия.
● Отдельно описаны особенности структуры полипов истмического отдела слизистой оболочки тела матки. Было выявлено, что железы полипов истмического отдела могут быть выстланы как эндометриальным, так и эндоцервикальным эпителием, а стенки сосудов богаты мышечной тканью (16,17).
● аденомиоматозные полипы (полипоидные аденомиомы);
● децидуальные (плацентарные) полипы;
● кальцификаты – вероятно, как результат хронического эндометрита;
● субмукозные лейомиомы и кальцификаты не относятся к полипам, но зачастую требуют дифференцировки с ними, как и метаплазии, определяемой только патологом. Следует отметить, что в случаях выявления метаплазии, как и бластомы – необходима экспертная оценка гистологического материала (стёкол), на уровне городских, областных онкодиспансеров.
● метаплазии – проявление нарушенной клеточной дифференцировки, выражающееся в появлении в эндометрии эпителия, нехарактерного для слизистой полости матки. Метаплазия часто сопровождает гиперпластические процессы в эндометрии, в т.ч. – атипическую гиперплазию, может встречаться при эндометриальных карциномах, однако нередко имеет место и вне связи с другими патологическими процессами. Метаплазия сама по себе ни в коем случае не должна отождествляться с облигатным предраком и опухолью и не должна расцениваться как доказательство их наличия. Однако несомненно, что метаплазия, как и гиперплазия, является процессом, на фоне которого развитие карциномы более вероятно. Выделяют следующие виды метаплазии эндометрия:
Папиллярная (синцитиальная папиллярная) метаплазия (гиперплазия). Наблюдается в поверхностном эпителиислизистой тела матки. Часто имеет место при пролонгированной эстрогенной стимуляции. Её в разных случаях расценивают не только как метапластическое проявление, но и как выражение гиперплазии и, наоборот, как проявление повреждения на фоне острого отторжения эндометрия.
Муцинозная метаплазия. Состояние, при котором эндометрий становится похожим на эндоцервикальную слизистую. Характерно, в частности, в тамоксифен-индуцированных полипах. Имеет важное значение в плане дифференциальной диагностики с муцинозной аденокарциномой.
Светлоклеточная (мезонефроидная) метаплазия. Важна в плане дифференциальной диагностики со светлоклеточной (мезонефроидной) аденокарциномой.
Эозинофильная (онкоцитарная) метаплазия. Эстроген-индуцированное состояние. Требует дифференциальной диагностики с атипической гиперплазией эндометрия и исключительно редкой онкоцитарной карциномой. Диагноз метаплазии ставится при отсутствии признаков ядерного атипизма.
Интестинальная метаплазия. Редкая форма, при которой эндометрий напоминает слизистую оболочку кишки.
Частота гиперпластических процессов эндометрия в структуре гинекологической патологии составляет 3,8% (14). Гиперпластические процессы эндометрия возможны в любом возрасте, но их частота значительно возрастает к периоду перименопаузы. Сопровождается нарушениями менструальной, репродуктивной функцией и считаются предраковым состоянием (13). Простая гиперплазия эндометрия без атипии переходит в рак в 1% случаев, полиповидная форма без атипии – в 3 раза чаще. Простая атипическая гиперплазия эндометрия без лечения прогрессирует в рак у 8% больных, сложная атипическая гиперплазия – у 29% больных. Наиболее частый вид гиперпластического процесса эндометрия – полипы, встречающиеся у гинекологических больных с частотой от 0,5 до 5,3% (15). Вероятно, такой разброс данных, обусловлен отсутствием четкого определения полипа эндометрия и соответственно различиями в критериях отбора контингентов гинекологических больных для исследования, в том числе и по возрастным категориям. Возникают в любом возрасте и также увеличиваются с возрастом. Средний возраст больных с полипами матки, составляет 45,0+9,0 года (52). Средний’ возраст больных с фиброзно-железистыми полипами матки по нашим данным 46,9 лет. Полипы эндометрия малигнизируются в 2-3% наблюдений. Как причина маточных кровотечений в клинике достигает — 30-40% (20). Рак эндометрия – самое частое из онкологических заболеваний женской половой сферы, он диагностируется в 15-20 случаях на 100 тыс женщин каждый год [61] и преобладающим его типом (75 %) является аденокарцинома. Большинство случаев эндометриальной аденокарциномы возникает спорадически, только в 5 % наблюдений отмечается наследственная предрасположенность. Выделяются два типа канцерогенеза спорадической аденокарциномы. Около 80 % опухолей относится к I типу, возникает между 20-54 годами и зависит от избыточной эстрогенной стимуляции [62]. Предшественниками именно этого типа опухолей являются гиперпластические процессы эндометрия.
Несмотря на внедрение эндоскопического контроля в процессе хирургического удаления полипов эндометрия, частота рецидивов остается высокой. По данным разных авторов, она варьирует от 25,9 до 78% (28,29,30,31). Полипы рецидивируют у 14,0% женщин после проведения гормональной терапии (50), у 46,0% полипы эндометрия рецидивируют после раздельного диагностического выскабливания и даже после проведения гистерорезектоскопии у 13,5% случаются рецидивы заболевания (51). Средний срок появления рецидивов составляет 12,0±5,0 месяцев после их удаления (52).
Этиология и патогенез:
Нет единого мнения относительно причин возникновения гиперпластических процессов эндометрия, в том числе полипов. Предложены различные теории:
1. Воспалительная теория происхождения полипов матки:
Так, выявлена при исследовании спектра возбудителей инфекции эндометрия и цервикального канала при полипах матки высокая степень инфицированности (93,9%) и 95,2% соответственно) с преобладанием смешанной бактериально-вирусной инфекции при полипах эндометрия и паразитарной — при полипах шейки матки. У всех женщин с полипами матки выявлены гистологические признаки воспаления в виде лейкоцитарной, лимфоцитарной и гистиоцитарной инфильтрации, а также отёка и фиброза стромы, коррелирующие с иммунологическими нарушениями в виде увеличения IgA и G. Этиопатогенетическое лечение в виде антибактериальной, противовирусной и иммуномодулирующей терапии с полной элиминацией возбудителей даёт снижение рецидивов заболевания с 36,0% до 1,2% при полипах эндометрия (р Закладка Постоянная ссылка.
Плоскоклеточная метаплазия шейки матки — это приспособительная реакция организма, характеризующаяся сменой более уязвимого однослойного цилиндрического эпителия на более стойкий многослойный плоский эпителий.
Однослойный цилиндрический (он же железистый) эпителий выстилает цервикальный канал шейки матки, трахею, бронхи и желудок. К железистому эпителию так же относится внутренняя оболочка матки — эндометрий. Этот тип эпителия достаточно нежный, расположен в один слой и необходим для секреции слизи и других биологически активных веществ. Естественно, при воздействии на железистый эпителий различных раздражающих факторов либо при изменении гормонального фона организм способен перестраиваться, приспосабливаться к новым условиям путем замены типа эпителия.
Многослойный плоский эпителий в разы толще железистого и, соответственно, более устойчив к раздражающим факторам. Им покрыты слизистые полости рта, пищевода, влагалища и наружной части шейки матки, а так же кожа. Плоскоклеточной метаплазией называется процесс, когда плоский эпителий появляется в несвойственных ему местах либо при функциональном смещении эпителия.

Стык цилиндрического и многослойного плоского эпителия
Как говорилось выше, цервикальный канал выстлан железистым эпителием, а наружная часть шейки матки — плоским. Эпителиальный стык (на фото выше) может мигрировать в пределах шейки на различное расстояние. Этот процесс в основном контролируется гормонами. Так, у детей эпителиальный стык расположен вблизи наружного зева, в то время как у пожилых женщин смещается глубоко в цервикальный канал. У женщин репродуктивного возраста при различных нарушениях гормонального фона, беременности, воспалительных заболеваниях органов малого таза железистый эпителий может сдвигаться за пределы наружного зева и даже достигать свода влагалища. Гинекологи называют это эрозией шейки матки или цервикальной эктопией. При нормализации гормонального фона, железистый эпителий вновь заменяется многослойным плоским эпителием путем плоскоклеточной метаплазии (или эпидермизации).
Незрелая плоскоклеточная метаплазия — начальный этап метаплазии, характеризующийся размножением ростковых (резервных) клеток и дифференцировкой их в плоский эпителий. Незрелый плоский эпителий содержит мало гликогена и легко определяется при цитологическом и гистологическом исследовании. Одним из ключевых моментов в диагностике является определение клеточной атипии, которая является признаком опухолевой трансформации. Исключение атипии — главная задача цитологического исследования. Реактивные изменения метаплазированного эпителия часто связаны с выраженными воспалительными изменениями в мазке.

Зрелая плоскоклеточная метаплазия — заключительный этап метаплазии с формированием хорошо организованного эпителиального пласта. Зрелый плоский эпителий содержит большое количество гликогена и много цитоплазмы. Этот вариант является наиболее благоприятным.
Метаплазии подвергается как покровный железистый эпителий, так и эпителий желез. При этом выводные протоки желез могут блокироваться, что приводит к формированию ретенционных кист .
Плоскоклеточная метаплазия не требует специального лечения, достаточно лишь исключить провоцирующие факторы и регулярно проходить профилактические осмотры.
Плоскоклеточная метаплазия также наблюдается в легких, а именно в бронхах у курильщиков, при хроническом бронхите или бронхоэктазах. При длительном воздействии канцерогенных факторов, метаплазированный плоский эпителий может подвергаться злокачественной трансформации с развитием плоскоклеточного рака легкого. Плоскоклеточная метаплазия бронхов является неблагоприятным процессом, поэтому исключить провоцирующие факторы — это первоначальная задача в лечении.
Плоскоклеточная метаплазия мочевого пузыря — частое явление при хроническом воспалении и выглядит как белое пятно на розовом фоне нормальной слизистой. При этом человек может испытывать различные нарушения в работе мочевого пузыря, однако симптомы неспецифичны. Диагностика основывается на цитоскопии — исследовании полости мочевого пузыря с помощью специального зонда с камерой.
Плоскоклеточная метаплазия эпителия так же может наблюдаться в полипах шейки матки и в аденокарциноме. Это сопутствующие изменения и без лечения основной патологии эффекта не достичь.
Плоскоклеточная метаплазия. Множественные, реже единичные, мелкие и крупные очаги ее встречают в аденоматозных полипах, очаговом аденоматозе и атипической гиперплазии, чаще, чем в других гиперпластических процессах эндометрия. Изредка обнаруживают плоскоклеточную метаплазию в эндометрии при наличии других его изменений (воспалительные явления и /или очаговый фиброз) у женщин, длительно применяющих внутриматочные контрацептивы. В малоизмененном эндометрии молодых женщин плоскоклеточная метаплазия исключительно редка.
К крайне редким патологическим процессам относится ихтиоз эндометрия, который встречается в пожилом возрасте и проявляется полным замещением слизистой оболочки плоским ороговевающим эпителием. Плоскоклеточная метаплазия может наблюдаться в аденокарциноме (12—14%). Плоскоклеточные структуры происходят из базальных (резервных) клеток, расположенных под железистым эпителием, как результат процесса их непрямой метаплазии.

В дифференциально-диагностическом отношении необходимо учитывать возможность сосуществования внутреннего эндометриоза тела матки и аденокарциномы эндометрия с инфильтрирующим ростом раковой ткани в миометрий, наличие оживленной пролиферации и структурной перестройки в очагах эндометриоза железистого компонента по типу выраженной атипической гиперплазии и картину так называемого стромального эндометриоза.
Аденокарцинома образована эпителиальными клетками эндометрия с формированием железисто-подобных структур. Может возникать в любом участке эндометрия, но преимущественно в углах и дне матки, чаше в постменопаузе. В начальных стадиях заболевания слизистая оболочка тела матки внешне мазю отличается от таковой при очаговой или диффузной гиперплазии; при этом аденокарцинома не всегда распространяется в нижележащие отделы функционального и / или базального слоев эндометрия. Однако чаще опухоль имеет вид папиллярных или полипозных разрастаний различного размера. При диффузном поражении опухоль захватываег всю или большую часть слизистой оболочки матки.
Большинство форм рака тела матки относится к аденокарциномам, среди которых различают высоко-, умеренно и низкодиф-ференцированные опухоли. Высокодифференцированная аденокарцинома представлена железистыми образованиями, местами сохраняющими тубуляр-ное строение и которые имеют вид лабиринтов. Клетки цилиндрические, малоиолиморфные, часто гиперхромные, располагаются то однорядно, то многорядно. Число фигур митоза может быть различным. Строма скудная. Умеренно дифференцированная аденокарцинома— наиболее частый вариант опухоли — представлена железисто-папиллярными структурами, иногда с включением мелких солидных участков. Клетки опухоли полиморфны, гиперхромны, встречаются многочисленные фигуры митоза. Низкодифференцированная аденокарцинома отличается преимущественно солидным строением; клетки ее относительно крупные, ядра полиморфные, крупные. Патологические митозы многочисленны.
В строме некоторых аденокарцином обнаруживают крупные пенистые светлые клетки.
Аденоакантома — одна из форм аденокарциномы, характерной особенностью которой является наличие узелков и учасгков плоскоклеточной метаплазии. В большинстве случаев аденоакантома — высокодифференцированная опухоль. Форма и величина плоскоклеточного компонента, как и его клеток, разнообразна даже в одной и той же опухоли. Часто oн представлен небольшими и более крупными узелками округлой и иной формы с ясными контурами при росте их в просвет железисто-подобных структур иногда с полным замещением последних. По периферии, а иногда и в толще узелков, клетки удлинены, в центре и/или эксцентрично они могут иметь полигональную форму.
Наиболее высокую степень дифференцировки элементов плоскоклеточного компонента опухоли обнаруживают лишь у части больных аденоакантомой. Клетки их крупные, полигональные, со светлой цитоплазмой; в центре эгих структур намечается ороговение или тенденция к ороговению. Различий в клиническом течении заболевания при аденокарциноме с плоскоклеточной метаплазией и без нее не отмечают. Наличие плоскоклеточной метаплазии в опухоли не оказывает влияния и на прогноз. Аденоакантому следует отличать от выраженной атипической гиперплазии с плоскоклеточной метаплазией и от аденосквамозной (мукоэпидермоидной) карциномы.
К редким вариантам относят аденокарциномы, продуцирующие слизь, слизистая карцинома и аргирофильно-клеточная аденокарцинома эндометрия.
Около 30% женщин в детородном возрасте сталкиваются с таким диагнозом, как метаплазия шейки матки. Опасность данного заболевания заключается в том, что при несвоевременном лечении доброкачественное образование может переродиться в злокачественное. Исключить осложнение можно, регулярно посещая гинеколога и делая скрининг, в который входит цитологическое исследование матки и кольпоскопия. Чем раньше обнаружена проблема, тем выше вероятность полного излечения и ниже риск развития опухоли.
Патогенез метаплазии

Эпителий шейки матки в здоровом состоянии имеет следующее строение. Вблизи вагинального канала расположен плоский многослойный эпителий. В непосредственной близости от матки расположен следующий слой – промежуточная зона. Всю полость матки и цервикальный канал выстилает цилиндрический эпителий. В норме данные слои не смешиваются между собой, хорошо видна четкая граница между ними.
Развитие метаплазии начинается с проникновения болезнетворных бактерий или вируса в шейку матки. Целостность ядерных оболочек нарушается, начинается процесс хаотичного деления клеток и появляются первые эпителиальные клетки с атипичным ядром. При данном состоянии синтез белка в организме нарушается и запускаются диспластические процессы.
Граница между слоями эпителия стирается, так как происходит замещение одного типа ткани другим. При этом, гистотип сохраняется прежним. Например, многослойный плоский эпителий (МПЭ) замещает клетки промежуточной зоны. Активизируются стволовые (резервные) клетки, адаптирующиеся под тот или иной гистологический тип. Новые ткани ослаблены и расположены к любым вредным факторам микроокружения.
Причины развития метаплазии

Самым частым провокатором того, что изменяется эпителий, является вирус папилломы человека. Вирус тропируется в организме, вызывая развитие папиллом и кондилом шейки матки. Помимо папилломавируса причиной заболевания становятся бактериальные инфекции, вызывающие уреаплазмоз и хламидиоз, также нередко становятся толчком к образованию метаплазии. Есть и другие причины, провоцирующие нарушение строения эпителия. В группе повышенного риска находятся женщины:
- у которых диагностированы изменения гормонального фона;
- имеются воспаления разной этиологии;
- контактирующие с вредными химическими веществами, например, работающие на вредном производстве;
- принимающие контрацептивы и другие лекарственные препараты без контроля специалиста;
- имеющие хронические заболевания репродуктивной системы;
- нарушающие правила личной гигиены;
- пациентки с травмами (в том числе и те, в анамнезе которых присутствуют частые роды, выкидыши, аборты).
Играет роль наследственный фактор. У женщины, чья мама страдала патологиями шейки матки, вероятность заболеть повышена. Курение, злоупотребление алкоголем и прием наркотических препаратов – такие привычки часто приводят к патологическим изменениям эпителия и другим предраковым заболеваниям. Беспорядочные половые связи также стоит относить к причинам серьезных сбоев в репродуктивной системе.
Симптомы метаплазии
Организм женщины под влиянием негативных факторов быстро адаптируется к ситуации, и болезнь может протекать бессимптомно. Но есть некоторые изменения в организме, которые могут свидетельствовать о том, что доброкачественный процесс запущен. Например:
Данные симптомы могут свидетельствовать об инфекционном заболевании, воспалении, проблемам с репродуктивной системой женщины. Стоит не заниматься самолечением, а как можно скорее посетить женскую консультацию для квалифицированного осмотра специалистом.
Диагностика метаплазии

Не стоит самостоятельно ставить себе диагноз, например, задавая вопросы на женском форуме. Первый и обязательный пункт диагностики метаплазии – осмотр шейки матки посредством влагалищных зеркал для определения размеров поражения эпителия. Необходима и кольпоскопия – осмотр при помощи кольпоскопа, который дает возможность увидеть любые патологические изменения в строении эпителия, а также позволяет выполнить прицельную биопсию для исследования участка шейки матки, вызывающего опасения. Гистология помогает определить стадию заболевания и вовремя оказать пациентке врачебную помощь.
Необходимо и качественное цитологическое исследование. Мазок берется с нескольких участков. Это экзоцервикс (поверхность шейки матки), эндоцервикс (нижняя часть) и, собственно, зона трансформации эпителия. Данный метод диагностики, актуальный для большинства острых и хронических заболеваний женской половой системы, проводится во второй половине менструального цикла. Мазок поможет выявить эндоцервицит, затрудняющий наступление беременности, дисплазию, являющуюся предраком шейки матки, и другие заболевания.
При малейшем подозрении на метаплазию выполняются бактериологическое и бактериоскопическое исследования, позволяющие определить причину, а также вид нарушения и назначить оптимальную схему лечения. Комплексная диагностика – лучший способ защиты от метаплазии и ее последствий для женского организма.
При постановке диагноза необходимо дифференцировать метаплазию с другими заболеваниями, относящимися к предраковым состояниям и доброкачественным фоновым процессам со схожими признаками. Это, например, лейкоплакия без атипии, цервицит, аденоматоз, доброкачественные новообразования, имеющие вирусную этиологию. Например, плоские полипы. Заболевание также дифференцируют с эрозией (эктопией).
Практически идентичными симптомами отличается и пролиферация железистого эпителия. Железистые структуры в эпителии шейки матки увеличиваются, что не всегда указывает на развитие серьезной патологии. В числе заболеваний со схожим с метаплазией течением и интраэпителиальный рак.
Виды метаплазии эпителия шейки матки
Форма заболевания определяется при скрининге. Данное исследование – основа правильно и, при этом, своевременно поставленного диагноза. Метаплазию подразделяют на: незрелую, плоскоклеточную и плоскоклеточную сочетающуюся с дискариозом. Тип изменения эпителия не влияет на течение заболевания, однако играет ведущую роль в его лечении.
Незрелая метаплазия считает самым сложным в диагностике вариантом. Это связано с тем, что уровень дифференциации клеток является низким, а риск малигнизации – предельно высок. При цитологическом исследовании в мазке обнаруживаются маленькие клетки с нечеткими и разными по форме границами. Сами клетки в мазке при этом расположены достаточно хаотично.
При исследовании внутреннего строения клеток определяется изменение цитоплазмы, нарушение строения и расположения всех ее структурных элементов. Из-за низкой дифференциации сложно определить к какому именно виду эпителия относятся исследуемые клетки эпителия шейки матки.
Следующий тип метаплазии – плоскоклеточная. При данном варианте эпителий практически ничем не отличается от здорового органа. Единственное, что говорит о степени и типе нарушения его строения – аномальное расположение. Многослойный эпителий, в нормальном состоянии определяющийся вблизи вагинального канала, оказывается за промежуточной зоной, перемежаясь с участками цилиндрического эпителия.
Самым дифференцированным типом метаплазии является плоскоклеточная метаплазия с дискариозом. Эта форма зрелая, то есть клетки имеют определенную форму, цитоплазма внутри не изменена, структура правильная. Клетки отличаются одинаковым размером, что нехарактерно для незрелых форм метаплазии. Единственный фактор, позволяющий отличить патологические резервные клетки от здоровых – аномальное деление в ядре патологических митозов (дискариоз).
Диагноз незрелая или плоскоклеточная метаплазия, поставленный на ранней стадии заболевания, иногда не требует врачебного вмешательства. Женщине настоятельно рекомендуется регулярно проходить обследования у гинеколога, сдавать все назначенные специалистом анализы, а также устранять причины, способствующие развитию данного заболевания. Например, отказаться от курения и вылечить папилломатоз.
Методы лечения метаплазии

Решение, как именно будет происходить лечение, принимает врач на основе диагностических исследований. Если заболевание носит вирусный характер, например, его причиной стал ВПЧ, то для лечения используются препараты, подавляющие активность вирусов и блокирующие их дальнейшее размножение. Если при обследовании слизистой в мазке обнаружены бактерии, то назначаются антибиотики и противогрибковые средства. Плоскоклеточная метаплазия подразумевает лечение повышающими иммунитет препаратами. Также назначаются останавливающие воспалительный процесс вагинальные свечи.
Решение о хирургическом вмешательстве принимается врачом в случае, когда консервативное лечение не дало должных результатов. Метод выбирается исходя из формы патологии и особенностей его течения. В настоящий момент используется несколько способов лечения. Это: электрокоагуляция, конусная экспозиция, лазерная вапоризация. Один из широко используемых и действенных способов лечения – выскабливание шейки матки. Профилактика, позволяющая предотвратить или вовремя диагностировать нарушение, заключается в регулярном посещении гинеколога и сдаче всех необходимых анализов.
Заключение
Метаплазия шейки матки – не приговор. С болезнью, независимо от того, какая диагностирована стадия метаплазии, можно и нужно бороться. Современные методы диагностики и лечения позволяют остановить процесс изменения тканей эпителия и предупредить злокачественное образование.
У Вас обнаружена метаплазия и Вы хотите узнать о проблеме больше? Напишите комментарий со своими вопросами и предложениями по теме. Желаете предупредить своих близких об опасностях, которые таит заболевание? Поделитесь данной статьей в социальных сетях и на форумах.
