Эктопия шейки матки часто протекает бессимптомно
Что это такое
Секреторная функция обеспечивается цилиндрическим слоем. Во влагалищной части шейка имеет другое строение. На ее поверхности располагается плоский клеточный слой. В нормальном состоянии данные зоны не смешиваются и имеют четкую границу – зону трансформации. Данный участок не виден невооруженным взглядом, но его положение важно для дифференцирования состояния шейки.
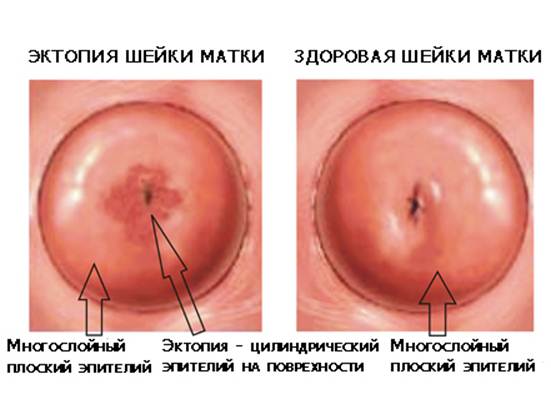
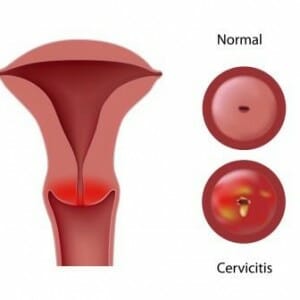
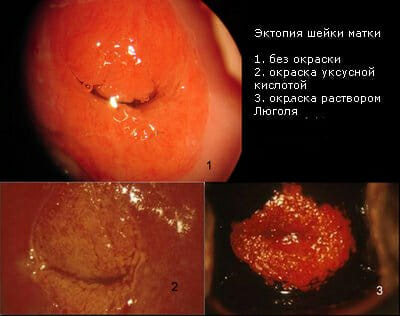
Эктопия шейки матки – это процесс, который характеризуется смещением границы слоев. В результате на влагалищную часть шейки распространяется цилиндрическая ткань. Визуально эта зона имеет покраснения и неравномерную поверхность.
Классификация
Определить во время обычного осмотра, каков характер новообразования, невозможно. При обнаружении эктопии шейки матки врач обычно говорит об эрозированном участке слизистой. Для уточнения диагноза назначается дифференциальная диагностика.
В соответствии с происхождением эктопия бывает:
- приобретенная – возникает у женщины из-за внутренних или внешних факторов;
- врожденная – появляется в период эмбрионального развития.
По клинической форме данное состояние делят на:
- неосложненное – считается естественным состоянием и не сопровождается симптомами;
- осложненное – характеризуется сопутствующими заболеваниями, которые чаще всего имеют воспалительный характер.
Известно три вида эктопии:
- железистая – на слизистой обнаруживаются множественные фолликулы и кисты в виде железистой ткани;
- папиллярная – эрозированный участок представлен мелкими сосочками, состоящими из цилиндрического слоя;
- смешанная – эпителиальная ткань представлена фолликулярными образованиями с поверхностным наслоением клеток внутреннего канала.
Чаще у женщин встречается хроническая эктопия, которая под влиянием определенных факторов периодически возникает и исчезает самостоятельно.
Цервикальный канал покрыт цилиндрическим эпителием, который отсутствует на влагалищной части шейки
Провоцирующие факторы
Частой причиной изменения тканей шейки матки является половое созревание. Мало кто знает, что у новорожденной девочки влагалищная часть шейки покрыта кубическими клетками. С наступлением пубертатного периода происходит изменение гормонального фона. Процесс полового созревания сопровождается постепенным смещением границы между эпителиями. В подростковом возрасте у девушек часто обнаруживается эктопия. Данное состояние является естественным физиологическим процессом.
Помимо этого, рассматриваются другие причины смещения границы слоев:
- Воспаления инфекционного и неинфекционного характера. При изменении состава влагалищной микрофлоры воспаляются слизистые оболочки. Псевдоэрозию может сопровождать кольпит, эндоцервицит.
- Травмы. Нарушение целостности клеточного слоя шейки происходит при грубой интимной близости, в результате использования влагалищных контрацептивов, после проведения инструментальных вмешательств.
- Изменение гормонального фона. Зачастую хроническое изменение клеток шейки рецидивирует во время гестации, при приеме оральных контрацептивов, в период менопаузы.
- Химическое раздражение. Провокатором может являться аллерген. Раздражение слизистой происходит при реакции на лубриканты, латекс, средства для интимной гигиены и гигиенические тампоны.
Эктропион чаще появляется у женщин при раннем начале половой жизни, смене половых партнеров. К фоновым заболеваниям шейки матки склонны пациентки, имеющие вредные привычки и ведущие нездоровый образ жизни.
Клинические проявления
Если эпителий изменен из-за физиологических реакций, и не сопровождается осложнениями, у женщины не возникает никаких жалоб. Примерно у 8 пациенток из 10 симптомы присутствуют, но имеют незначительную силу и часто остаются незамеченными. Осложненная форма эктопии характеризуется такими проявлениями:
- усиленные влагалищные выделения;
- ощущение дискомфорта при интимной близости;
- контактные кровотечения;
- жжение во влагалище.
При сопутствующем воспалении появляются жалобы на боль в нижней части живота, различные нарушения менструального цикла, трудности с зачатием.

Лечение эктопии необходимо не всем пациенткам
Дифференциальная диагностика
Визуально эктопия почти не отличается от других видов фоновых заболеваний. Поэтому для принятия решения о дальнейшей тактике действий гинекологу требуется провести диагностику. Традиционный перечень обследований включает в себя:
- мазок на онкоцитологию;
- мазок на степень чистоты влагалища;
- кровь на гормоны;
- УЗИ малого таза;
- кольпоскопию.
Для получения максимального количества информации о состоянии шейки матки рекомендуется выполнить расширенную кольпоскопию. Во время процедуры проводится несколько тестов, которые точно показывают наличие или отсутствие аномальных зон. При обнаружении таковых специалист осуществляет взятие биоптата для дальнейшего гистологического исследования. Данный метод является высокоинформативным и позволяет определить необходимость лечения.
Методы борьбы с эктопией
Не существует специфической схемы коррекции, которая подойдет всем пациенткам. На основании результатов диагностики гинеколог выбирает дальнейшие действия.
Выделяют такие особенности терапии:
- Выжидательная тактика подходит женщинам, у которых обнаружена врожденная эктопия. В этом случае лечение не назначается, а пациентке рекомендуется регулярно проходить профилактические осмотры. Если площадь поражения шейки начнет увеличиваться, будут проведены коррекционные мероприятия.
- Медикаментозная коррекция рекомендуется, если эктопия сопровождается воспалительными процессами и гормональными нарушениями. Для лечения инфекций выбираются антибиотики с широким спектром действия, местные антисептики, регенерирующие суппозитории. Для нормализации гормонального фона рекомендуется прием препаратов, которые выбираются в соответствии с гормональным статусом пациентки.
- Хирургическое вмешательство необходимо, если причину эктопии установить не удалось, но со временем ее площадь начинает увеличиваться. Основанием для прижигания становятся неутешительные результаты кольпоскопии, которые сообщают о высоком риске перерождения в истинную эрозию. Современные методы коррекции позволяют выполнить процедуру безболезненно и с минимальными затратами для организма. Прижигание можно выполнять даже у нерожавшей девушки, поскольку щадящие методики не сопровождаются формированием рубцов в будущем.
Поскольку часто эктопия выявляется при гормональных перестройках, она может появиться при беременности. Данной группе пациенток радикальные методы терапии не назначаются. При необходимости могут быть применены медикаментозные средства. Нередко эктопия исчезает самостоятельно перед родами или после них.
Профилактика
Основой профилактических мероприятий является рациональный подход к собственному здоровью. Врачи рекомендуют:
- избегать случайных интимных контактов;
- использовать контрацептивы во избежание абортов;
- соблюдать интимную гигиену;
- регулярно обследоваться на предмет заболеваний органов малого таза;
- своевременно лечить инфекционно-воспалительные заболевания половых органов.
При усилении влагалищных выделений и появлении прорывных кровотечений необходимо сразу показаться гинекологу. Данные признаки являются первоочередными при возникновении эктопии.
Вывод
Эктопия шейки матки занимает лидирующие позиции среди всех гинекологических отклонений. Данное состояние не вызывает серьезных опасений у медиков. Эктопия не склонна к малигнизации, однако на ее фоне возрастает вероятность патологического изменения слизистой, когда цервикальная зона прорастает в шеечную. Поэтому при обнаружении эктопии важно определить риски для женщины индивидуально, а при имеющихся основаниях провести коррекцию.
Эрозия шейки матки или эктопия?
Эрозия (лат. — разъедание) — это слущивания клеток покровного эпителия с влагалищной части шейки матки.
Является наиболее частой патологией женских половых органов. Нередко, обратившись к врачу гинекологу совсем по другому поводу, женщина узнает о том, что у нее обнаружена эрозия на шейке матке.
Кратко об особенности строения шейки матки
В шейке матки различают часть, которую врач видит при осмотре гинекологическим зеркалом – влагалищную часть, в центре которой проходит канал шейки матки. Его называют цервикальный канал.
Влагалищная часть шейки матки покрыта слизистой оболочкой бледно-розового цвета с гладкой блестящей поверхностью, и она состоит из многослойного плоского эпителия.
Цервикальный канал покрыт слизистой, состоящей из цилиндрического эпителия.
Получается, что рядом соседствуют две совершенно разные слизистые оболочки. Зона, где они граничат между собой, называется переходной.
В норме должна быть видна только слизистая влагалищной части матки.
Если же становится видна еще и слизистая цервикального канала, то гинекологи говорят об измененной слизистой или эктопии.
Изменения слизистой, возникающей в этой зоне, гинекологи выявляют при обычном гинекологическом осмотре в зеркалах.
Для описания увиденной картины гинекологи используют два термина — это псевдоэрозия (эктопия) илиистинная эрозия шейки матки.
Женщину, как правило, при этом ничего не беспокоит. Но если присоединится инфекция, то могут появиться жалобы на бели из половых путей, боль внизу живота, появление контактных кровянистых выделений после полового акта.
Истинная эрозия сопровождается действительным отторжением клеток с настоящим дефектом покровной ткани шейки матки (выглядит как багровая ссадина). При этом страдают поверхностные кровеносные сосуды, а больные жалуются на кровянистые выделения из половых путей после интимного контакта. Из-за присоединившегося к этому процессу воспаления часто появляются боли и патологическая секреция (бели).
Поскольку истинная эрозия, чаще всего эпителизируется (заживает) самостоятельно и наступает самоизлечение, мы далее продолжим разговор об эктопии или псевдоэрозии.
Откуда все это берется? Причины возникновения?
Женщины часто подолгу не могут понять причину возникновения этого заболевания. Почему именно у меня, я ведь никогда ничем не болела?
Согласно медицинским исследованиям, никто не сможет точно сказать, чем вызывается этот дефект тканей шейки матки.
Но основными причинами являются:
- Гормональные нарушения. Гормональное становление, возрастные изменения в организме могут вызвать появление эрозии. Поэтому, уважаемые мамы, раз в полгода водите свою подрастающую дочь на осмотр к гинекологу. Ведь для нерожавших самое главное – постоянное наблюдение за течением болезни. И не ругайте неповинного ребенка, так как в таком возрасте болезнь возникает даже у девственниц.
- Раннее начало половой жизни. Для несозревшей слизистой оболочки шейки матки попадание любой инфекции, даже самой, казалось, безобидной, может в 99% случаях вызывать появление эрозии. Обостряются инфекции особенно на фоне пониженного иммунитета. Кстати, не стоит забывать, что защитой от инфекций является использование презерватива.
- Воспалительные процессы органов женской половой сферы. Вот почему лечение обычно начинают c лечения воспалений.
- Механические повреждения. В основном это роды, аборты, да и просто травмы во время секса. Вследствие появившихся разрывов или трещин тканей шейки матки и возникает эрозия.
Диагностика
Врач-гинеколог выявляет заболевание при простом осмотре шейки матки в зеркалах.
Детальное и тщательное обследование проводят при кольпоскопии.
Что такое кольпоскопия, зачем ее делают ине больно ли это?
Кольпоскопия– это метод исследования шейки матки под большим увеличением.
При этом используют или специальный микроскоп или более современные приборы –видеокольпоскопы
(цифровая видеокольпоскопия с выводом изображения на монитор).
В обоих случаях многократное увеличение позволяет детально рассмотреть поверхность слизистой, оценить сосудистый рисунок, границы и рельеф измененной поверхности.
В процедуру кольпоскопии, при необходимости, входит не только простой осмотр, но и осмотр после окраски шейки матки специальными красителями. Окрашивание тканей позволяет увидеть скрытые изменения. Такая кольпоскопия называют расширенной.
Кольпоскопия – это не больно! Кольпоскоп устанавливается на небольшом расстоянии от вас на специальный штатив или может быть подвешен к потолку.
К сожалению кольпоскопияне может ответить на вопрос, что послужило причиной заболевания шейки матки.
Поэтому сразу же после выявления изменений в слизистой шейки матки, необходимо сдать следующие анализы:
1. Онкоцитологическое исследование: материалом для анализа является соскоб с поверхности шейки матки и цервикального канала.
2. Биопсия шейки матки: проводится по показаниям по результатам онкоцитологического исследования.
3. Анализ на 10 половых инфекций методом ДНК-диагностики (ПЦР): проводится с целью выявления возбудителей 10 основных наиболее распространенных инфекций, передающихся половым путем (ИППП) (например, вирус папилломы). Анализ берется с помощью небольшого одноразового зонда из уретры.
4. Бактериологические посевы на флору, мико — и уреаплазму, грибы рода Candida. Материалом для анализа является отделяемое из влагалища и цервикального канала.
5. Анализ крови методом ИФА на антитела к хламидиозу, цитомегаловирусу (ЦМВ), вирусу простого герпеса, вирус папилломы и др.
6. Мазок на флору для определения степени чистоты влагалища, цервикального канала, уретры, присутствия возбудителей эрозии шейки матки, одним из которых является вирус папилломы человека (ВПЧ). Материалом для анализа является отделяемое из влагалища, цервикального канала и уретры.
7. Анализ крови на ВИЧ, сифилис, гепатит В, С.
Важно! Без кольпоскопии осмотр шейки матки неполноценный и не информативный и в целом не может выявить большинства изменений, которые могут быть.
Кольпоскопию надо выполнять не реже 1-го раза в год после начала половой жизни. Если врач регулярно осматривает вашу шейку и говорит, что все в порядке, не делая при этом кольпоскопии – можно сказать, что шейка вообще не осмотрена.
Бывает так, что на вид абсолютно нормальная шейка матки после окраски ее растворами и выполнения кольпоскопии проявляет такие состояния, которые требует скорейшего принятия решения о начале лечения. Помните об этом и если вам давно не проводили кольпоскопию – напомните об этом врачу.
Почему важно регулярно выполнять кольпоскопию?
Заболевания шейки матки долгое время себя никак не проявляют. В связи с анатомическими особенностями – ее невозможно самостоятельно осмотреть, а наблюдать за шейкой матки необходимо.
Регулярно проходя кольпоскопическое исследование, вы полноценно застрахованы от того, что у вас незаметно разовьется рак шейки матки.
Опасна ли эктопия (псевдоэрозия) шейки матки и надо ли ее лечить?
Эктопия шейки матки не опасна для жизни, но лечить ее надо. Само по себе наличие вышедшего за пределы канала шейки матки цилиндрического эпителий – не опасно и может вообще себя никак не проявлять (за исключением случаев, описанных выше).
Как правило, рак шейки матки развивается не сразу, а проходит через несколько последовательных предраковых изменений.
Все эти изменения, от начальных до фактически предраковых — четко визуализируются при помощи кольпоскопии, и если необходимо, подтверждаются биопсией. Самое главное, что все эти изменения – быстро поддаются полному излечению.
Можно ли и стоит ли лечить эктопию шейки матки нерожавшим?
Этот вопрос задается пациентками постоянно – так как бытует два мнения: одни врачи утверждают, что нерожавшим эктопию лечить нельзя, другие – можно и нужно.
Итак, почему считают, что ЛЕЧИТЬ НЕЛЬЗЯ.
Много лет назад, до появления современных приборов и препаратов, эктопии шейки матки прижигали электрокоагуляцией или попросту иссекали. Эти методы лечения сильно травмируют шейку матки, что приводит к тому, что в ней развивается соединительная ткань (по-другому рубец), которая лишает шейку матки присущей ей эластичности.А эластичность требуется шейке в родах, так как она должна растянуться до таких размеров, чтобы пропустить головку новорожденного. При разрастании соединительной ткани эластичность шейки снижается и это приводит к тому, что шейка не растягивается, а рвется.
Итак, почему считают, что ЛЕЧИТЬ НАДО.
Современные методы лечения не травмируют шейку матки, поэтому не влияют на ее функциональное состояние. Эктопию шейки матки у нерожавших женщин надо лечить обязательно. При наличии большой эктопии в момент родов повышается риск разрывов шейки матки во время ее расширения, и разрыв, как правило, происходит в зоне эктопии.
Лечение
Лечение эрозии рекомендуют проводить комплексно, с учетом причины возникновения. Необходимо ликвидировать воспалительный процесс, а при выявлении специфической инфекции провести соответствующее лечение.Можно использовать, как дополнение, физиотерапию — низкочастотный ультразвук, или терапевтический лазер.
Женщины в возрасте 18-21 года, если эрозия у них без признаков воспаления и при обследовании у них не выявлен вирус папилломы человека (ВПЧ), подлежат только наблюдению, лечение им не назначается.
Хирургические методы лечения эктопии или псевдоэрозии шейки матки
Диатермокоагуляция или электрокоагуляция
Очень старый метод. Эта процедура проводится с помощью прибора электрокоагулятора.
При этом прижигание шейки матки осуществляется при помощи высокочастотного электрического тока, который на месте соприкосновения электрода с тканями вызывает сильный нагрев и обугливание тканей (глубокий) ожог. При этом ткани пораженные эрозией разрушаются, но повреждение при этом получают и здоровые ткани.
Одним из режимов работы электрокоагулятора является возможность спрей-коагуляции. По сути, это такое же воздействие на ткани высокочастотного электрического тока, только бесконтактным способом — на расстоянии от 0,5 до 2 см от тканей. Этот режим работы так же сопровождается сильным нагревом и обугливанием тканей.
Данный метод особенно НЕ РЕКОМЕНДУЕТСЯ нерожавшим женщинам или женщинам, собирающимся родить повторно.
Кроме того, по истечении времени, возможны рецидивы, нарушения менструального цикла, развитие эндометриоза и деформация шейки матки.Методика считается устаревшей, поскольку сегодня в медицине появились современные и безопасные аппараты для лечения эктопии.Часто встречающееся описание указанного способа лечения в числе первых, скорее, стоит рассматривать только как исторический факт, и не более.
Криотерапия
Лечение лазером (лазеротерапия)
Новый современный метод. Его считают эффективным и наименее опасным. Правда, пройти лазеротерапию можно лишь в нескольких клиниках, так как хирургический лазер – довольно дорогое оборудование.
При использовании данного метода участок эрозии подвергается, в отличие от вышеперечисленных способов, прицельному воздействию лазерным лучом. Здесь удается более точно контролировать и глубину деструкции, но это зависит в основном от опыта врача, выполняющего манипуляцию.
При умелом выполнении процедуры, не оставляет грубых рубцов, но все же некоторые врачи считают этот метод не подходящим для применения у нерожавших.
Аргоноплазменная коагуляция (АПК)
Новый современный метод. Эффективен при поверхностных эрозиях. Суть метода заключается в том, что высокочастотный ток, вырабатываемый электрокоагулятором, воздействует на ткани бесконтактным способом. И происходит все это в газовой аргоновой струе, которая подается на участок ткани вместе с током.
Радиоволновая хирургия (другие названия — радионож, радиоскальпель, радиочастотный нож)
Новый современный метод. Правильно название — радиочастотная электрохирургия.
Это метод иссечения мягких тканей радиочастотным электродом, на который подается переменный электрический ток частотой мегагерцового диапазона колебаний. Результаты этого метода разрезания, известного как высокочастотная резка, достигаются без сдавления или разрушения тканевых клеток. Этот эффект является следствием теплоты, образуемой за счёт сопротивления
тканей, когда с помощью высокочастотных волн создаётся ток. Под воздействием теплоты закипает внутриклеточная вода, что в свою очередь приводит к повышениювнутриклеточного давления и разрыву клеточных мембран.
Этот процесс называется клеточным испарением.
При этом не происходит термического разрушения окружающих тканей. А раз нет ожога, то заживление происходит значительно быстрее, но самое главное — без образования рубцов. Применение метода радиочастотной хирургии при выполнении пластических операций на лице говорит само за себя. Рекомендуется для нерожавших женщин.
Химическая коагуляция
Новый современный метод. Применяется только при незначительных размерах эрозии. По сути это обработка эрозии специальными препаратами (такими, как Солковагин), которые губят цилиндрический эпителий. Требуется несколько (иногда до пяти) процедур. Не гарантирует полного заживления. Заживление в каждом случае индивидуально.
Другие заболевания шейки матки
- Эктропион– это выворот слизистой цервикального канала, возникающий после родов, травматичного расширения шейки матки при абортах и диагностических выскабливания. Специфических жалоб пациентка, как правило, не предъявляет.
- Лейкоплакия – это появление на эпителии шейки матки участков с ороговением (они похожи на обычную кожу). Причины разнообразны: инфекция, травмы, нарушения гормонального фона и иммунитета. Эта патология никак себя не проявляет, однако, в большинстве случаев рано или поздно перерождается в рак. Перед лечением этого заболевания рекомендуется брать биопсию с подозрительного участка слизистой шейки матки.
- Дисплазии — этот термин (CIN) используется для обозначения нарушений созревания и строения многослойного плоского эпителия. Изменения оцениваются при цитологическом исследовании клеточного соскоба с поверхности шейки и/или при гистологическом исследовании биопсийного материала. Данная патология связана с нарушением клеточной дифференцировки и созревания.
Все эти заболевания подлежат обязательному лечению, потому что все они являются фоновыми процессами, на которых впоследствии развивается рак шейки матки.
С целью профилактики эктопии шейки матки многие гинекологи рекомендуют рациональную контрацепцию, чтобы максимально снизить риск нежелательной беременности и аборта. Также не стоит забывать, что при наличии нескольких половых партнеров необходимо использовать презерватив (для защиты от инфекций!). Регулярный осмотр у гинеколога позволяет вовремя выявить заболевания шейки матки, что обеспечит благоприятный исход лечения.
При выявлении эктопии не паникуйте!
Сегодня существуют современные, безболезненные, эффективные и радикальные способы лечения заболеваний шейки матки.
Обязательно проводите лечение там, где есть современное и необходимое оборудование и приборы. Не забывайте, что хорошее оборудование правильно работает только в умелых руках профессионала!
Эктопия шейки матки – это довольно распространенное явление среди женщин детородного возраста. Иногда эктопию называют эрозией шейки матки.

Но это название не только настораживает, но и вводит в заблуждение. Это не рак и не болезнь. Тем не менее данное явление может создавать проблемы для некоторых женщин.
Что такое эктопия шейки матки?
Эктопия шейки матки (син.: эрозия, псевдоэрозия, ложная эрозия шейки матки, эктропион) – это состояние, при котором фрагмент однослойного железистого эпителия цервикального канала покрывает влагалищную часть шейки матки.
При осмотре этот участок имеет вид красного пятна, поэтому многие врачи-гинекологи довольно часто принимают эктопию за истинную эрозию. В отличие от эрозии, фрагмент эктопии не кровоточит, так как отсутствует дефект слизистой оболочки.
В норме, влагалищная часть шейки матки покрыта многослойным плоским эпителием. Зона, где встречаются два типа эпителия, называют зоной трансформации.
Цилиндрический эпителий более тонкий, поэтому в зоне трансформации с многослойным плоским эпителием создается видимость дефекта тканей шейки матки и может быть выставлен неправильный диагноз, который влияет на дальнейшую ошибочную тактику лечения.
В чем опасность эктопии?
Сама по себе эктопия не опасна.Но ее морфологическая картина очень сходна с первой второй стадией рака шейки матки.
Рак шейки матки – тяжелое онкологическое заболевание с высокой летальностью. Несвоевременное его распознавание может привести к печальному исходу для пациента.
Классификация
По развитию осложнений:
- Не осложненная – эктопия, которая клинически протекает стабильно и не требует какого-либо лечения.
- Осложненная – эктопия, которая со временем увеличивается в размерах, проявляет себя клинически (кровотечение, кровомазанье, боли) и требует медикаментозного или хирургического лечения.
Наиболее часто к эктропиону шейки матки присоединяется хронический цервицит, бартолинит, кольпит и другие воспалительные процессы.
По клеточному составу тканей:
- Железистая эктопия с преобладанием железистых структур, продуцирующих слизь, которая накапливается и приводит к воспалению тканей.
- Папиллярная имеет папиллярную структуру и небольшое количество стромы.
- Эпидермизирующая диагностируется при наличии эпителиальных и стромальных клеток.
- Смешанные формы:
- железисто-папиллярная;
- железисто-кистозная.
По этиологическому признаку:
- Врожденные эктопии
- Приобретенные:
- посттравматические;
- дисгормональные.
Причины эктопии шейки матки
Эктропион может быть нормальным явлением, особенно у женщин во вторую фазу менструального цикла, во время беременности, у пациенток, принимающих противозачаточные гормональные таблетки, которые повышают уровень эстрогена в крови.
Считается, что разнообразные виды физических травм, вызвавших инфекцию, в конечном итоге могут привести к эктопии шейки матки.
К ним относятся:
- применение внутриматочных спиралей в качестве контрацептива;
- частые половые акты, травмирующие матку;
- травмы во время родов;
- аборты в анамнезе;
- использование тампонов.
Другие причины, не связанные с физическими травмами:
- инфекции, передаваемые половым путем (ИППП): герпес, сифилис.
- химические вещества в виде мазей, гелей, пены, используемые внутривлагалищно.
Симптомы
У большинства женщин с цервикальным эктропионом отсутствуют какие-либо жалобы. Они могут даже не подозревать о его наличии до визита к гинекологу.

Если симптомы все-таки есть, то они могут быть связаны с:
- избыточными выделениями из влагалища слизистого характера;
- кровянистыми выделениями между менструациями;
- болью и кровотечением во время или после полового акта;
- болью и кровотечением во время или после гинекологического осмотра.
Для некоторых женщин эти симптомы являются серьезными. Выделения становятся для них неприятностью, боль мешает полноценной сексуальной жизни.
Эктропион шейки матки является наиболее частой причиной кровотечения в последние месяцы беременности.
Причиной всех перечисленных выше симптомов является то, что железистые клетки являются более хрупкими, чем эпителиальные. Они производят больше слизи и, как правило, легко травмируются и кровоточат.
Признаки могут быть проявлением других заболеваний, о которых нельзя забывать:
- инфекция (цервицит, сальпингит и т. д.);
- полипы;
- эндометриоз;
- внематочная беременность;
- угроза прерывания беременности;
- рак шейки матки или другой локализации.
Если есть хоть один клинический симптом в виде боли или кровотечения, то это является поводом для начала терапии.
Методы диагностики
В большинстве случаев диагноз эктопии шейки матки ставится на плановом профилактическом осмотре.
При постановке диагноза обращают внимание на жалобы (кровотечение, боль, усиленные выделения из влагалища и др.), анамнез жизни (применение контрацептивов, аборты, гинекологические заболевания. После сбора анамнеза проводят физикальное обследование пациентки.
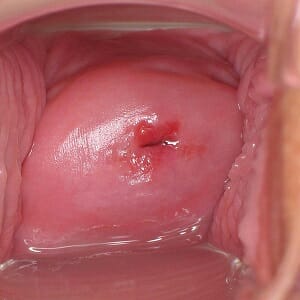
При бимануальном исследовании отклонения от нормы не выявляются. При осмотре в зеркалах эктопия имеет вид ярко-красного пятна, может кровоточить, влагалищная часть шейки матки отечна.
Дополнительные методы исследования:
Все перечисленные методы исследования играют определенную роль для принятия решения о тактики лечения.
Лечение
Хорошей новостью является то, что для большинства женщин лечение не требуется. Специалисты не рекомендуют обработку эктопии методами прижигания, если у женщин отсутствуют беспокоящие их симптомы.
Лечение может быть агрессивным, привести к стенозу шейки матки, нарушению микрофлоры влагалища. Стеноз (сужение) цервикального канала влечет за собой проблему родоразрешения, дисменорею, аменорею. По этим причинам терапия проводится только по определенным показаниям. Перед началом лечения врач должен исключить рак шейки матки, так как он может имитировать цервикальную эктопию. Для этого необходимо сделать мазок и, если потребуется, провести кольпоскопию с биопсией.
Терапия эктропиона зависит от причины, вызвавшей его. Если пациентка беременна, то вопрос о каком-либо лечении будет решаться после родоразрешения.
Женщинам, принимающим гормональные контрацептивы, предлагают сменить метод контрацепции либо перейти на другие противозачаточные препараты, которые не содержат эстрогены. В случае когда причиной патологии является инфекция, назначают антибактериальные, противовирусные препараты.
Эктопию больших размеров, с явной клинической картиной лечат хирургическими, химическими методами.
К ним относятся:
- лазерная деструкция,
- криохирургия,
- радиохирургия,
- электрохирургия,
- химическая коагуляция.
У каждого из перечисленных способов лечения есть свои различия и особенности. Выбранный метод зависит от опыта врача, наличия необходимого оборудования, степени и локализации поражения.
Каждая из процедур может быть выполнена под местной анестезией в кабинете врача в течение нескольких минут. После проведенной манипуляции возможен легкий дискомфорт в течение от нескольких часов до нескольких дней.
А также могут быть слизистые или кровянистые выделения в течение нескольких недель. После любого хирургического вмешательства потребуется время на восстановительный период.
Если у вас возникнет один из следующих перечисленных симптомов, следует сразу обратиться к врачу и пройти обследование:
- зловонные выделения;
- интенсивное кровотечение, нехарактерное для восстановительного периода;
- длительное кровотечение, более одного месяца.
Данные симптомы могут указать на инфекцию или другую серьезную проблему, требующую лечения.
Если клинические проявления гинекологической патологии утихнут — проведенное лечение будет считаться успешным. При необходимости курс терапии можно повторить.
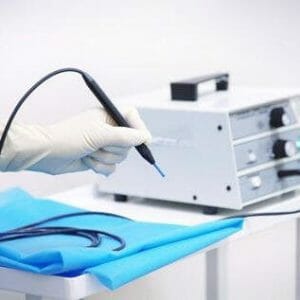
Электрокоагуляция — один из методов лечения эктропиона и эрозии. Это амбулаторная процедура, которая обычно выполняется в кабинете врача.
Для проведения процедуры требуется местная анестезия. Метод основан на поражающем воздействии электрического тока на измененные ткани.
Достаточно эффективен в сравнении с другими, более новыми способами прижигания шейки матки. В связи с этим часто используется.

В настоящее время этот метод широко используется, так как является более безопасным, чем остальные.
Предотвращает случайное повреждение здоровых тканей и является безболезненным. Не требует общей или местной анестезии.
Синоним — криодеструкция — направленное действие экстремально низких температур на патологически измененные ткани.
Вещества, используемые в криохирургии:
- диоксид углерода (278°С),
- фреон (281°С),
- окись азота (288°С),
- азот (2186°С).
Все обладают одинаковой эффективностью. Основным недостатком этой процедуры является то, что у пациента развивается обильное отделяемое из влагалища и наблюдается потеря калия.
Восстановление проходит в течение 6 недель. В этот период пациентам советуют обильное питье для восстановления водного и калиевого баланса, отказ от половой жизни на 6-8 недель.
При необходимости можно повторить процедуру.

Прижигание лазером (лазерная вапоризация) является эффективным методом лечения цервикальной дисплазии, цирвицита, эрозии.
Лазерный метод вытеснил криодеструкцию, так как способен удалять более обширные участки дисплазии.
Для проведения лазерной деструкции необходим общий наркоз.
Процедура осуществляется путем направления углекислого лазерного луча на пораженные участки шейки матки. Здоровые ткани при воздействии лазера остаются нетронутыми.
Достоинства метода:
- точность прижигания тканей;
- отсутствие инфекционных осложнений, кровотечения;
- быстрое заживление раны, в течение 4 недель.
Недостаток только один — дороговизна оборудования и самой процедуры.
Лечение радиоволнами является эффективным и безопасным. Метод точен, здоровые клетки остаются неизменными. Этот вид лечения абсолютно безболезнененный, после него не остается рубцов.
Это способ удалить аномальные ткани шейки матки выполняется с помощью тонкой проволочной петли, которая имеет низкое напряжение электрического тока.
Процедура занимает всего несколько минут. После нее могут быть умеренные судороги в течение нескольких часов, темно-коричневые выделения из влагалища в течение первой недели.
Радиохирургические операции более щадящие, чем конизация шейки матки или лечение лазером углекислого газа.
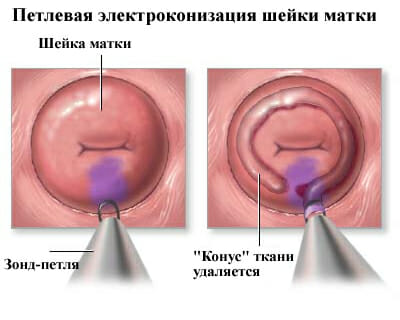
Синоним — диатермокоагуляция — метод при котором прижигать эрозию будут с помощью воздействия высокой температуры на нужную пораженную область. Под воздействием тепла цилиндрический эпителий разрушается и оголенный участок цервикального канала впоследствии покрывается многослойным плоским эпителием.
Диатермия разрушает всю инфекцию, лежащую в глубинах железистого эпителия, поэтому гнойные осложнения возникают редко. Прижигание шейки матки требует расширения цервикального канала и общего наркоза или местной анестезии; в противном случае может произойти цервикальный стеноз.
Показания:
- цервицит;
- кисты;
- предраковые заболевания шейки матки;
- кровотечение.
Ход процедуры:

Женщина лежит на смотровом кресле, во влагалище вводятся зеркала.- Шейка матки очищается влагалищным тампоном, пропитанным гипертоническим раствором.
- С помощью осветительного, увеличительного прибора (кольпоскопа) влагалище и шейка матки внимательно обследуются на наличие признаков воспаления или другой патологии.
- Подается электрический ток или ультразвук на ткани с помощью иглы.
Термокоагуляция дает удовлетворительные результаты лечения, но имеет сильные и слабые стороны.
Достоинства метода:
- точный контроль процедуры;
- хороший гемостаз;
- доступность и относительная дешевизна.
Недостатки:
- может потребоваться несколько процедур;
- боль при проведении манипуляции;
- устаревший метод;
- не подходит для женщин, планирующих забеременеть.
Самый распространенный хирургический метод лечения дисплазии или цирвицита является конизация шейки матки. Эта операция применяется в случае неэффективности всех перечисленных выше способов лечения либо при обширной площади поражения.
Суть операции:
- Конусообразная резекция (удаление) шейки матки.
- Предварительное расширение цервикального канала обеспечивает предотвращение послеоперационного стеноза.
- После операции назначаются антибактериальные препараты, рекомендуется половое воздержание на 6-8 недель.
Возможные отдаленные послеоперационные осложнения:
- преждевременные роды;
- самопроизвольный аборт;
- истмико-цервикальная недостаточность.
Химическое прижигание относится к безопасным методам.
Ход процедуры:
Достоинства метода:
- простота процедуры;
- дешевизна;
- здоровые клетки не подвергаются химическому воздействию.
Недостатки:
- химическая коагуляция эффективна только в случае небольшой площади поражения;
- эффект от процедуры можно наблюдать лишь через несколько дней.
Лечение народными способами заключается в приеме отваров на основе листьев и цветков растений, фруктов:

15 г цветков акации залить 1 л кипятка, дать постоять 1,5 часа. Принимать по 2 чайные ложки 2-3 раза в сутки.- Натереть на терке кожуру половины лимона, залить горячей водой (500 мл), настоять 1 час. Принимать по 150 мл в сутки.
- 25 г сушеного зверобоя на 0,5 л горячей воды, настаивать 0,5 часа. Принимать по пол стакана в день.
- Ягоды барбариса 10 г залить 0,5 л кипяченой воды, дать настояться 1-2 часа. Принимать по 3 чайных ложки 3-4 раза в сутки.
- 20 г мяты на 500 мл кипяченой воды, настоять 60 минут, принимать 1-2 раза в сутки.
В послеоперационный период при необходимости назначаются анальгетики и антибиотики.
Рекомендуется половое воздержание на 6-8 недель, отказаться от использования тампонов на 4-6 недель.
При появлении следующих симптомов немедленно обратиться к врачу :
Профилактика
Меры профилактики:
- Чтобы предотвратить возникновение цервикальной эктопии необходимо помнить о прохождении профилактического осмотра у врача-гинеколога 1 раз в год.
- А также немаловажно вовремя лечить все половые инфекции, воспалительные процессы.
- Половой акт должен быть всегда защищенным, чтобы предупредить развитие различных заболеваний.
- При постановке диагноза эктопии шейки матки необходимо посещать ежегодные осмотры с обязательным прохождением кольпоскопии и цитологии, чтобы избежать развития злокачественной опухоли.
- Психологами было проведено множество исследований, в результате которых они выяснили, что наиболее часто эктропион и эрозия развиваются у женщин, которые недовольны собой.
Прогноз
Прогноз благоприятный при правильно подобранном методе лечения:
- Электрохирургия имеет довольно высокий уровень эффективности, частота рецидивов после прижигания колеблется от 2% до 15%.
- Химическая коагуляция эффективна только при легких дисплазиях.
- Лазерная вапоризация на втором месте по результатам лечения после электрохирургии, частота развития рецидивов от 3% до 24%.
Заключение

Эктропион шейки матки в гинекологии считается доброкачественным состоянием, а не болезнью.
Многие нерожавшие женщины даже не подозревают о наличии у них эктопии, пока ее не обнаружат на плановом осмотре.
Беременным пациенткам лечение не проводится, так как оно может повредить вынашиванию и родам.
Диагноз эктропиона может поставить только врач.
Если беспокоят такие симптомы как кровотечение, обильные выделения из влагалища следует незамедлительно пройти обследование. Так как ряд условий может имитировать другие заболевания – половые инфекции, рак шейки матки.
Никто лучше не позаботится о нашем здоровье, чем мы сами.