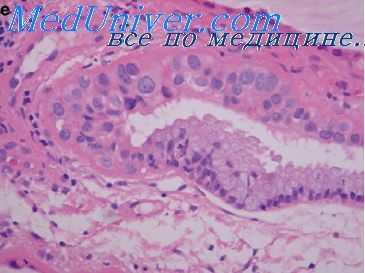
Плоскоклеточный рак по степени дифференцировки, согласно классификации ВОЗ, подразделяют на: 1) зрелый, при котором имеется выраженное ороговение с образованием роговых жемчужин; 2) крупноклеточный неороговевающий; 3) мелкоклеточный неороговевающий. В зрелых ороговевающих плоскоклеточных раках сохраняются признаки вертикальной анизоморфности. Несмотря на клеточный и ядерный атипизм, наблюдают дифференцировку клеток вплоть до образования рогового вещества. Роговые жемчужины располагаются как в центре эпителиальных пластов, так и по периферии. Наряду с ними выявляют отдельные ороговевшие клетки или их небольшие группы.
Клетки плоскоклеточнго ороговевающего рака содержат гликоген, однако количество его неодинаково от случая к случаю и даже в одной и той же опухоли.
Крупноклеточный рак без ороговения встречается наиболее часто. Он представлен солидными пластами, в которых сохраняются признаки вертикальной анизоморфности, но отсутствует ороговение, хотя отдельные клетки могут ороговевать. Клетки пластов довольно крупные, часто с фигурами митоза. Мелкоклеточный рак без ороговения образован пластами мелких атипичных клеток с почти полной утратой признаков вертикальной анизоморфности и полным отсутствием ороговения.
Среди плоскоклеточных неороговевающих и особенно низкодифференцированных форм имеется так называемый метаиластический плоскоклеточный рак, источником которого являются резервные клетки призматического эпителия. При электронно-микроскопическом исследовании они отличаются от истинного плоскоклеточного рака по характеру межклеточных взаимоотношений и цитоскелету. В метапластическом плоскоклеточном раке имеются признаки и железистого, и многослойного плоского эпителия. Так же как и при резервногенных дисплазии и раке in situ основным способом прикрепления клеток являются параллельные контакты, которые характерны для мюллерова эпителия.
Однако имеют место контакты и с помощью цитоплазматических отростков, формирующих десмосомы. По сравнению с истинным плоскоклеточным раком пучки тонофиламентов немногочисленны или отсутствуют. Клеточный состав неоднороден, представлен светлыми и темными клетками. В последних преобладает набор органелл, характерный для секреторных клеток: гранулярная эндоплазматическая сеть, пластинчатый комплекс (комплекс Гольджи), иногда секреторные гранулы. В таких формах рака возможно также образование небольших железистых структур.
На светооптическом уровне этот рак часто представлен пластами из клеток веретенообразной формы, складывающихся в пучки и ориентировапных в различных направлениях; или солидными пластами крупных клеток со светлой стекловидной, слегка базофильной цитоплазмой и полиморфными ядрами. В пластах не сохраняются признаки вертикальной анизоморфности.
Железистый рак развивается преимущественно в канале шейки матки, однако может быть и во влагалищной части в области эндоцервикозов и экюпий. Железистые раки различны по гистологической структуре, направленности и степени дафференцировки. Они могут состоять из чисто железистых, солидных, криброзных, сосочковых структур. В одной и той же опухоли могут присутствовать либо одна из вышеописанных сгруктур, либо их различные сочетания. Железистый рак чаще всего образован клетками шеечного тина, обладающими разной степенью слизеобразования. Слизь содержится в цитоплазме клеток или вне их, стелясь по поверхности пласта, и скапливается в просвете железистых сгруктур.
Многие клетки железистого рака могут быть лишены слизи. Наряду с эпителием шеечного типа в железистом раке встречаются клетки эпителия маточного и трубного типов. При преобладании клеток эпителия маточного типа рак называют эндометриоидным. Каких-либо особенностей в клиническом течении эндометриоидных аденокарцином но сравнению с адснокарниномами из эпителия шеечного тина не отмечено. Редкими являются слизистый и перстневидно-клеточный раки, не отличимые от таких же форм в желудочно-кишечном тракте.
Железисто-плоскоклеточный рак не являехся редкой опухолью шейки матки, как это принято считать. Морфологически эти опухоли неоднотипны. Для них характерно образование очагов с плоскоклеточной дифференцировкой и железистых структур, которые тесно переплетаются между собой, переходят друг в друга. Очаги, построенные по типу многослойного плоского эпителия, могут состоять из крупных пластинчатых клеток, которые напластовываясь друг на друга, образуют структуры типа луковиц. В цитоплазме таких клеток выявляе1ся гликоген. Иногда железисто-плоскоклеточный рак представлен солидными пластами, в толще которых имеются отдельные слизеобразующие клет ки или железистые полости, содержащие слизь.
Электронно-микроскопическое исследование показало, что железисто-плоскоклеточный рак диетически связан с резервными клетками, которые в процессе атипической i иперилазии и дифференцировки образуют метапластические нлоскоклеточные и железистые структуры.
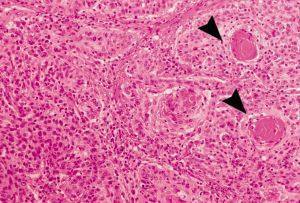
Железисто-плоскоклеточный рак — опухоль диморфного строения с наличием плоскоклеточного и железистого компонентов.
В подавляющем большинстве случаев аденогенный компонент представлен эндометриоидным или эндоцервикальным вариантом, реже — серозным или светлоклеточным. Чаще плоскоклеточный компонент преобладает над железистым.
Железисто-плоскоклеточный вариант составляет около 4% всех случаев рака шейки матки. Средний возраст пациенток 57 лет, однако в редких случаях страдают и молодые женщины. Опухоль может сочетаться с беременностью. По сравнению с другими аденокарциномами железисто-плоскоклеточный рак чаще бывает низкодифференцированным и чаще демонстрирует лимфоваскулярную инвазию. Имеет более агрессивное течение, чем другие типы карцином шейки матки.
Макроскопически не отличается от других аденокарцином шейки матки и представляет собой полиповидное или изъязвленное образование.
Микроскопически железистый компонент, как правило, эндоцервикальный или эндометриоидный, чаще низкодифференцированный. Плоскоклеточный компонент также низкодифференцированный, иногда со слабыми признаками ороговения. При различии в степени дифференцировки компонентов градация опухоли осуществляется по наименее дифференцированному компоненту.
Очень редко в опухоли выявляется три типа клеток: эпидермоидные, муцин-продуцирующие и промежуточные, они сходны по строению с аналогичными видами рака слюнных желез. Такие опухоли должны классифицироваться как мукоэпидермоидный рак.
Предопухолевыми состояниями для железисто-плоскоклеточного рака являются и плоскоэпителиальные поражения (SIL), и железистые (AIS).
Хромосомная транслокация t(11;19), характерная для мукоэпидермоидного рака, не выявляется в железисто-плоскоклеточном раке.
Дифференциальный диагноз. Необходимо исключить распространение первичной аденокарциномы эндометрия с плоскоклеточной дифференцировкой на шейку матки. Если опухоль вовлекает шейку и тело матки в равном соотношении и не удается уловить предраковые изменения в виде дисплазии или AIS, установить первоисточник новообразования невозможно даже по результатам гистерэктомии.
Стекловидноклеточный рак
Стекловидноклеточный рак является низкодифференцированным вариантом железисто-плоскоклеточного рака, сходен по строению с плоскоклеточной карциномой. Для этой опухоли нехарактерно образование железистых структур, и ее часто ошибочно расценивают как своеобразный вариант плоскоклеточного рака с участками анаплазированного строения.
При иммуногистохимическом исследовании в опухоли экспрессируются СК5/6 и СК8, MUC2; не выявляются ER и PgR. Кроме того, в клетках стекловидноклеточного рака обнаруживается высокая экспрессия р53 и циклина D1, что подтверждает данные о неблагоприятном прогнозе по сравнению с плоскоклеточным раком. В некоторых исследованиях отмечается развитие стекловидноклеточного рака на фоне плоскоклеточного рака in situ со значительно более быстрым прогрессированием, чем при классическом плоскоклеточном раке.
Аннотация научной статьи по клинической медицине, автор научной работы — Танривердиева Э. К., Жорданиа К. И., Захарова Т. И., Приходько Е. В., Мамедова Л. Т.
Железисто-плоскоклеточный рак является редкой формой рака шейки матки. Из-за небольшого числа наблюдений железистоплоскоклеточный рак шейки матки остается малоизученным заболеванием, хотя первое упоминание о нем относится еще к 1956 г., когда A. Glucksmann и C.D. Cherry впервые была описана аденоакантома шейки матки.
Похожие темы научных работ по клинической медицине , автор научной работы — Танривердиева Э. К., Жорданиа К. И., Захарова Т. И., Приходько Е. В., Мамедова Л. Т.
Adenosquamous cell carcinoma of the cervix — clinical and prognostic characteristics of the disease
Adenosquamous cell carcinoma of the cervix is a rare form of cancer of the cervix. Because of the small number of observations adenosquamous cell carcinoma of the cervix remains poorly understood disease, although the first mention of it dates back to 1956, when A. Glucksmann, and C.D. Cherry first described of mixed carcinoma (adenoacanthoma) of the uterine cervix.
Железисто-плоскоклеточный рак шейки матки — клинико-прогностические характеристики заболевания
Э.К. Танривердиева, К.И. Жорданиа, Т.И. Захарова, Е.В. Приходько, Л.Т. Мамедова
НИИ клинической онкологии ФГБУ РОНЦ им. Н.Н. Блохина РАМН, Москва
Контакты: Эльнара Курбанали кызы Танривердиева elya-tan@yandex.ru
Железисто-плоскоклеточный рак является редкой формой рака шейки матки. Из-за небольшого числа наблюдений железистоплоскоклеточный рак шейки матки остается малоизученным заболеванием, хотя первое упоминание о нем относится еще к 1956г., когда A. Glucksmann и C.D. Cherry впервые была описана аденоакантома шейки матки.
Ключевые слова: железисто-плоскоклеточный рак шейки матки, прогноз
Adenosquamous cell carcinoma of the cervix — clinical and prognostic characteristics of the disease
E.K. Tanriverdieva, K.I. Zhordania, T.I. Zakharova, E.V. Prihodko, L.T. Mamedova
Federal State Budgetary Institution N.N. Blokhin Russian Cancer Research Center, Russian Academy of Medical Sciences, Moscow
Adenosquamous cell carcinoma of the cervix is a rare form of cancer of the cervix. Because of the small number of observations adenosquamous cell carcinoma of the cervix remains poorly understood disease, although the first mention of it dates back to 1956, when A. Glucks-mann, and C.D. Cherry first described of mixed carcinoma (adenoacanthoma) of the uterine cervix.
Key words: adenosquamous cell carcinoma of the cervix, prognosis
Рак шейки матки (РШМ) по-прежнему занимает одну из ведущих позиций в структуре женской онкологической заболеваемости и смертности в развивающихся странах Азии, Африки и Латинской Америки и является важной медицинской и социальной проблемой во всех экономически развитых странах [1].
В России РШМ занимает 2-е место в структуре онкогинекологической заболеваемости после рака тела матки [2]. За последние десятилетия заболеваемость железистым РШМ в западных странах увеличилась с 5 до 20—25 % от всех случаев злокачественных новообразований шейки матки [3, 4]. На сегодняшний день стадия РШМ, размер, гистологический тип и дифференцировка опухоли, уровень лимфоцитарной инфильтрации и метастатическое поражение регионарных лимфатических узлов (ЛУ), определяющиеся после оперативного лечения, имеют большое значение не столько в описательном, сколько в прогностическом плане.
Традиционно для составления прогноза течения РШМ в первую очередь используют следующие морфологические характеристики послеоперационного материала:
— гистологический тип опухоли;
— глубина инвазии в подлежащие ткани;
— наличие метастазов в регионарные ЛУ [5, 6].
Ь. FruЫing й а1. [7] в 1962 г. впервые определили полипотентные функции резервноклеточного эпите-
лия шейки матки и выделили 2 гистологических типа плоскоклеточного РШМ (ПлРШМ) в зависимости от его происхождения — из многослойного плоского эпителия или из резервных клеток цилиндрического эпителия.
Появившееся в последующем мнение, объясняющее возникновение многообразия гистологических форм из резервных клеток, определяет зависимость изучения особенностей состояния и изменения качественных признаков этих клеток. В частности, резервные клетки цилиндрического эпителия считаются полипотентными, способными в процессе опухолевого роста образовывать как многослойный плоский, так и железистый эпителий [8].
Неоднозначность клинического течения данной злокачественной формы обусловлена в основном неоднородностью биологических особенностей опухоли. В гистологической классификации ВОЗ (2003) выделено более 20 вариантов РШМ, в том числе плоскоклеточный и недифференцированный.
В настоящее время опубликованы исследования, свидетельствующие о том, что доля ПлРШМ не превышает 77,1 % [9], аденокарциномы шейки матки (АШМ) — 10—15 %, железисто-плоскоклеточного РШМ (ЖПРШМ) — 8-10 %.
Считается, что ЖПРШМ обладает более высокой потенцией к лимфогенному метастазированию, чем ПлРШМ и АШМ [10, 11]. В свою очередь низкодифференцированная слизепродуцирующая АШМ и ЖПРШМ со слизеобразованием имеют схожее клиническое тече-
ние, и для морфолога подчас крайне трудно разделить эти 2 типа опухолей [12].
Некоторые авторы классифицировали ЖПРШМ как подтип АШМ, другие определяли его как отдельную группу, которую подразделяли на зрелую смешанную, кольцевидную и светлоклеточную карциномы.
Были выделены 3 основные формы ЖПРШМ:
— коллизионный тип, состоящий из полностью отдельных компонентов — ткани инвазивной плоскоклеточной карциномы и железистых элементов;
— ткани с диффузным распространением двух слитных элементов;
— ткани, представленные в основном плоскоклеточной формой рака, но содержащие муцин в цитоплазматических вакуолах [13].
Авторы отмечают интересную деталь: метастазы или инвазия данной формы опухоли гистологически могут быть представлены либо железисто-плоскоклеточной формой, либо плоскоклеточным компонентом, либо АШМ.
Обычно полагают, что ЖПРШМ имеет худший прогноз, чем ПлРШМ. Однако Н.М. БЫ^Ыоп е! а1. [14] не делают подобного вывода. Научные исследования в отношении этого вопроса единичны, крайне противоречивы и недостоверны.
Цель исследования — изучение влияния некоторых клинико-прогностических факторов на выживаемость больных ЖПРШМ.
Материалы и методы
В исследование включены 156 больных РШМ в возрасте от 24 до 73 лет, получавших лечение в ФГБУ РОНЦ им. Н.Н. Блохина РАМН в 1981—2005 гг. Основную группу исследования составили 56 больных ЖПРШМ в возрасте от 24 до 66 лет, 1-ю контрольную группу — 50 пациенток с АШМ и 2-ю контрольную группу — 50 больных ПлРШМ. Проведен ретроспективный анализ историй болезни пациенток, проходивших терапию в 1981—2001 гг., а также выполнено проспективное исследование течения ЖПРШМ у больных, получавших лечение в 2002—2005 гг.
До начала терапии все пациентки прошли полное клинико-лабораторное и инструментальное обследование в РОНЦ им. Н.Н. Блохина РАМН. У больных ЖПРШМ преобладали опухоли размерами 1,1—2 (35,7 % пациенток) и 4,1—6 (33,9 %) см, у пациенток с АШМ — только опухоли размерами 1,1—2 (32 %) см. В плоскоклеточной группе превалировали опухоли размерами Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
При однофакторном анализе было выделено только
7 факторов, способных оказывать изолированное статистически значимое (р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
опухолевое поражение параметрия 0,248 0,065
стадия заболевания 0,353 0,006
У больных ЖПРШМ, включенных в данное исследование, по результатам однофакторного анализа можно выделить 2 основных прогностических фактора, каждый из которых сам по себе значимо повышал частоту смертности больных: 1) III—IV стадии заболевания; 2) большой размер опухоли. Кроме того, выявлена тенденция к статистической достоверности повышения частоты смертности при наличии такого фактора риска, как опухолевое поражение параметрия.
Многофакторный регрессионный анализ позволил нам выделить только один значимый фактор, оказавший влияние на частоту смертности. Это стадия ЖРПШМ (см. табл. 3).
Построенная регрессионная модель имела коэффициент детерминации 0,42 при р = 0,006, что позволяет использовать ее на практике. Чувствительность данной модели — 47 %, специфичность — 94 %, точ-
ность — 78 %. Для экзаменационной выборки чувствительность модели составила 60 %, специфичность — 90 %, точность — 81 %.
С учетом полученных результатов можно сделать вывод о том, что при ранних стадиях заболевания выживаемость больных ЖПРШМ имеет сходные показатели с выживаемостью пациенток с АШМ на тех же стадиях (26,3 ± 22,5 и 31,5 ± 14,0 % соответственно). При
поздних стадиях выживаемость больных ЖПРШМ хуже, чем выживаемость пациенток с АШМ (10,9 ± 14,6 и 31,2 ± 25,2 % соответственно). ПлРШМ в целом имеет более благоприятный прогноз, чем АШМ и ЖПРШМ.
Данные, представленные в настоящем обзоре, свидетельствуют об актуальности темы и необходимости проведения дальнейших, более детальных и глубоких исследований в этой области и рассмотрения вопроса о том, что все случаи ЖПРШМ должны интерпретироваться как высокоагрессивные.
Р Е К О М Е Н Д УЕМАЯ ЛИТЕРАТУРА
1. Бохман Я.В. Руководство по онкогинекологии. Л.: Медицина, 1989.
2. Давыдов М.И., Аксель Е.М. Статистика злокачественных новообразований в России и странах СНГ в 2006 г. Вестн РОНЦ им. Н.Н. Блохина РАМН 2008;19(2).
3. Hopkins M.P., Smith H.O. Chapter II. Adenocarcinoma of the cervix.
In: Gynecologic cancer. Controversies in management. Ed. by Gershenson D.M. et al., 2004. P. 149-60.
4. Wang S.S., Sherman M.E., Hildesheim A. Cervical adenocarcinoma and squamous cell carcinoma incidence trends among white woman and black woman in the United States for 1976-2000. Cancer 2004;100:1035-44.
5. Бохман Я.В. Клиническая онкология для семейного врача. СПб., 1995. С. 62-9.
6. Aoki Y., Sasaki M., Watanabe M., et al. High-risk group in node-positive patients with stage IB, IIA, and IIB cervical carcinoma after radical hysterectomy and postoperative pelvic irradiation. Gynecol Oncol 2000;77:305-9.
7. Fruhling L., Korn R., LaVillaureix J. et al. La myoendocardite chronique fibroelastique du nouveau-ne et du nourisson. Ann D’anat Pathol 1962;7(1).
8. Яковлева ИА., Черный А.П., Ботнарь Э.Р. Эпителий шейки матки в процессе малигни-зации. Кишинев: Штиинца, 1981.
9. Platz C.E., Benda J.A. Femall genetal tract cancer. Cancer 1995;75:270-94.
10. Hale R.J, Wiicox F.L, Buskley C.H. et al. Prognostic factors in uterine cervical carcinoma: A clinicopathological analysis.
Int J Gynecol Cancer 1991;1:1923.
11. Yazigi R., Sandstad J., Munoz A.K. et al. Adenosquamous carcinoma of the cervix:
prognosis in stage IB. Obstet Gynecol 1990;75:1012-5.
12. Fujiwara H., Mitchell M.P., Arseneau J. Clear cell adenosquamous carcinoma
of the cervix. Cancer 1995;76(9):1591—600.
13. Harrison T.A., Sevin B.U., Koechli O. et al. Adenosquamous carcinoma of the cervix: prognosis in early stage disease treated by radical hysterectomy. Gynecol Oncol 1993; 50:310-5.
14. Shingleton H.M., Bell M.S., Fremgen A. et al. Is there really a difference in survival of women with squamous cell carcinoma, adenocarsinoma, and adenosquamous cell carcinoma of the cervix? Cancer 1995;76:1948-55.
15. Бохман Я.В., Лютра У.К. Рак шейки матки. Кишинев: Штиинца, 1991.
16. Новик В.И. Эпидемиология и профилактика рака шейки матки. Медлайн-экспресс, 2008;(5):36-41.
17. Реброва О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ Statistica.
М.: МедиаСфера, 2003.
18. Соколовский P.M. Carcinoma in situ шейки матки. В кн.: Вопросы патологической анатомии (труды ЛСГМИ). Л., 1963.
19. Ульрих Е.А., Урманчеева А.Ф. Онкологические аспекты заместительной менопаузальной гормональной терапии. Практ онкол 2009;10(2):76-83.
20. Чиссов В.И., Дарьялова Л.С. Клинические рекомендации. Онкология. М.: ГЭОТАР-Медиа, 2006.
21. Хмельницкий O.K. Цитологическая
и гистологическая диагностика заболеваний шейки и тела матки. СПб.: СОТИС, 2000.
22. Юнкеров В.И., Григорьев С.Г. Математико-статистическая обработка
данных медицинских исследований. 2-е изд., доп. СПб.: ВМедА, 2005.
24. Christopherson W.M., Nealon N.,
Gray L.A. Noninvasive precursor lesions of the adenocarcinoma and mixed adenosquamous carcinoma of the cervix uteri. Cancer 1979;44:975-83.
25. Farley J.H., Hickey K.W., Carlson J.W.
et al. Adenosquamous histology predicts a poor outcome for patients with advanced-stage, but not early-stage, cervical carcinoma. Conference: Armed Forces District Meeting, Hawaii, 19 October 2002.
26. Gallup D.G., Harper R.H., Stock R.J.
Poor prognosis in patients with adenosquamous cell carcinoma of the cervix. Obstet Gynecol 1985;65:416-22.
27. Ishikawa H., Nakanishi T., Inoue T., Kuzuya K. Prognostic factors of adenocarcinoma of the uterine cervix. Gynecol Oncol 1999;73:42-6.
28. Look K.Y., Brunetto V.L., Clarke-Pearson D.L. et al. An analysis of cell type in patients with surgically staged stage IB carcinoma of the cervix: a Gynecologic Oncology Group study. Gynecol Oncol 1996;63:304-11.
29. Steiner G., Friedell H. Adenosquamous carcinoma in situ of the cervix. Cancer 1965;7:807-10.

Злокачественные образования, развивающиеся в тканях матки, представляют собой очень сложные и сопряженные с риском для жизни, заболевания.
Данная аномалия сокращает продолжительность жизни пациенток почти на четверть века, что обусловлено довольно поздней диагностикой недуга, когда он находится уже в запущенной стадии и не подлежит терапии.
О заболевании
Плоскоклеточный рак матки, а если говорить более точно, ее шейки – злокачественная опухоль, которая формируется из наружных тканей эпителия, устилающих внешний слой органа, его основная функция – беречь матку от негативного внешнего воздействия и агрессивных факторов.
Причины

Достоверно выделить первопричины развития патологии пока не представляется возможным, однако ученые пришли к выводу, что заболевание провоцируют:
- простой папилломовирус, который присутствует в крови человека, и, попав туда однажды, сохраняется в организме навсегда;
- вирус герпеса, ему подвержены более 70% населения планеты;
- цитомегаловирус;
- эрозия в запущенной ее стадии;
- полипы;
- гормональные сбои у женщин;
- никотиновая зависимость;
- ВИЧ – инфекции и СПИД;
- слишком длительный и бесконтрольный прием цитостатических препаратов;
- аборты и выскабливания;
- пользование внутриматочными спиралями.
В онкологической практике выделяют несколько основных видов плоскоклеточного рака органа, каждый из которых имеет свои признаки и отличительные особенности. Целесообразно рассмотреть их более подробно:
- железистый – особая разновидность рака матки, отличающаяся диморфным строением с содержанием как плоскоклеточных, так и железистых составляющих. Отягощен тем, что железистый компонент, как правило, имеет предельно низкую дифференциацию и практически не полежит коррекции;
- ороговевающий — меняет структурное поверхностное наполнение клеток эпителия, образовывая ороговевшие фрагменты, увидеть которые можно только под микроскопом. При ранней диагностике дает самый обнадеживающий прогноз на полное излечение среди других видов плоскоклеточных опухолей органа;
- неороговевающий – форма злокачественного образования характеризуется зернистой цитоплазматической структурой овальной формы. Имеет клеточное строение, может быть любых размеров – от мелких, едва различимых, до огромных с множественными клеточными ядрами;
- низкодифференцированный – данный вид образований значительно опаснее предыдущего, отличается высокой концентрацией дифференцировки, быстро прогрессирует и плохо лечится;
- высокодифференцированный – отличается более щадящими показателями дифференцировки и имеет хороший прогноз продолжительности жизни после проведенного лечения;
- умеренно дифференцированный – изменения, происходящие в клетках органа на гистологическом уровне пока не носят необратимый характер, клетки эпителия частично сохранили первоначальное строение, происшедшие в них изменения еще обратимы;
- недифференцированный – не представляется возможным выяснить природу происхождения патологических клеток. Болезнь считается крайне агрессивной, стремительно поражает орган и соседние отделы организма и часто приводит к летальному исходу.

По данному признаку патологию классифицирую на следующие типы:
- экзофитная – имеет четкие, самостоятельные узелковые образования, которые, развиваясь, увеличиваются в размерах. В итоге получается образование, внешне похожее на кочан капусты, темно – багрового оттенка. Их отличие — наличие ножки, основание которой со временем переходит в инфильтративную форму;
- эндофитная – имеет первичные узловые изъявления, на месте которых впоследствии появится объемная язва. Она характеризуется неправильной формой, нечеткими границами, более плотными краями и шероховатой поверхностью;
- смешанная – вобрала в себя клинические признаки как экзофитной, так и эндофитной формы, которые в чистом виде диагностируются нечасто.
В этой статье собраны признаки рака матки на ранних стадиях.
Стадии
Различают четыре стадии течения патологии, отличающиеся друг от друга клинической картиной, симптоматикой и степенью поражения организма женщины:
- 1 стадия – опухоль уже образована и успела частично проникнуть внутрь тканей органа. Размеры образования хорошо контролируются, аномалия практически латентна. Такое ее состояние трактуют как цервикальное. Симптоматика отсутствует, диагностируется сложно. Величина образования порядка 4-5 мм;
- 2стадия – патология проникает глубоко в тело матки. Часто покидает ее пределы уже на данном этапе. Не переходит на влагалищные ткани и область малого таза. Размеры опухоли увеличиваются, ее уже можно заметить в процессе обследования. Лимфоузлы чистые, метастазы отсутствуют;
- 3стадия – рак поражает малый таз, область влагалища, симптоматика выраженная. Запущены процессы метастазирования. Лечение затруднительно, аномалия уже не контролируется. Образование закупоривает мочеточник, препятствуя отходу мочи. Требует кардинального врачебного вмешательства;
- 4стадия — завершающая стадия течения болезни. Опухоль поразила практически весь орган, покинула его пределы и активно распространяется по организму. Метастазами поражены соседние отделы, кровеносная и лимфатическая системы. Лечение не эффективно. Симптоматика тяжелая и болезненная.

Симптомы
Основные признаки наличия онкологии матки:
- влагалищные кровотечения, которые появляются спонтанно в перерывах между менструациями, после гинекологического осмотра, при наличии менопаузы, после интимной близости и в момент спринцевания;
- изменение структурного содержания влагалищных выделений – может меняться их консистенция, оттенок, запах;
- удлинение временного периода плановых кровотечений;
- появление во влагалищной слизи большой концентрации белей, сопровождаемых резким, неприятным запахом – так пахнет гнилое мясо;
- сильный дискомфорт или боль во время секса;
- тянущие постоянные боли в нижнем отделе живота и пояснице;
- резкое похудение – считается общим признаком раковой принадлежности, когда больной за короткий промежуток времени теряет более 10% первоначального веса;
- отечность конечностей – происходит вследствие затруднения оттока жидкости, вызванного частичной блокадой мочеточника;
- общая слабость, усталость даже при небольшом физическом перенапряжении.
В комментариях к этой статье отзывы тех, у кого ушла миома после лечения травами.
Осложнения и метастазы
На запущенных стадиях течения патологии рак матки велика вероятность развития следующих осложнений:
- мочеполовая система – из-за давления образованием на мочеточник система функционирует не в полном объеме, моча застаивается, в органе образуются застойные явления, что грозит гнойным инфицированием;
- печень – орган не в состоянии перерабатывать слишком большую концентрацию токсинов, что приводит к его частичной дисфункции;
- почки – сопровождаются свищами внутренних каналов на фоне активно происходящего метастазирования органа;
- поражение лимфатической системы сначала близлежащих узлов, затем – всего организма.

Диагностика
Существуют следующие методы выявления этого смертельно опасного заболевания:
- первичный осмотр специалиста-гинеколога – заподозрить его наличие можно при зеркальном осмотре органа, а так же, по сопровождающей процесс развития аномалии, контактной кровоточивости;
- биопсия – фрагмент пораженных тканей исследуется с гистологической лаборатории и выявляет наличие или отсутствие в матке раковых клеток. Берется материал из шейки;
- цитология – определяет структурное содержание клеток, определят степень их необратимости и склонность к мутации;
- анализы крови – носят общеклинический характер, дают возможность оценить состояние здоровья женщины, понять, насколько организм способен сопротивляться патологии, а так же степень его поражения токсинами и продуктами распада раковых клеток, характерных для 3-4 стадии заболевания;
- кольпоскопия – дает возможность многократного увеличения изображения органа для более детального рассмотрения образования. Так можно диагностировать онкологию уже на начальных этапах. При этом хорошо видны маточные сосуды, которые в состоянии рака становятся извилистыми.
Лечение
Стратегия терапевтических мероприятий определяется степенью тяжести патологии и ее стадией. В онкологической практике лечения женских половых органов применяются следующие методы устранения злокачественного образования:
- удаление опухоли;
- химиотерапия;
- лучевая терапия.
Хирургическое вмешательство проводится с помощью следующих методик:
- ампутация шейки матки – орган отсепаровывается методом клиновидного полостного разреза, швы накладываются иссеченно, чтобы исключить риск кровопотери;
- экстирпация матки с верхней третью влагалища – проводится женщинам, у которых диагностирован преинвазивный рак, и в тех случаях, когда невозможно использование ножевой хирургической конизации;
- пангистерэктомия – проводится только рожавшим пациенткам. Противопоказана при любых патологиях брюшной полости;
- стентирование мочеточника – восстанавливает проходимость мочевых каналов, в момент операции в орган вводится специальная трубка.
Химиотерапия – на ранних этапах не применяется, показана при объемных поражениях тканей органа.
Лучевая терапия – проводится путем внутреннего облучения опухоли с помощью микрокапсулы, что позволяет максимально точно воздействовать на злокачественное образование.

Подробнее о лучевой терапии в области лечения плоскоклеточного рака женской половой системы в этом видео:
Прогноз
При своевременно проведенном лечении заболевание прекрасно поддается коррекции, прогноз выживаемости оптимистичен. В зависимости от стадии течения опухоли динамика пятилетней выживаемости выглядит следующим образом:
- 1 стадия – 90-92%;
- 2 стадия – 73-75%;
- 3 стадия – 35-37%;
- 4 стадия – 6-7%.
Отзывы
Плоскоклеточный рак матки – заболевание серьезное, шутить с которым не стоит. Тем более что если лечение оказано своевременно, у женщины есть все шансы вернуться к полноценной жизни.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
