Грибковые инфекции и менопауза
Источник проблемы — грибок Candida albiocans. В здоровом состояние влагалище отлично справляется с самоочищением и поддержанием нормального кислотно-щелочного баланса, чтобы защититься от инфекций.
При нарушении кислотно-щелочного баланса грибок, обычно находящийся в женском организме, без про явления каких-либо симптомов начинает размножаться до тех пор, пока вы не почувствуете себя больной.
Не думайте, что вы сможете определить природу влагалищного грибкового заболевания в домашних условиях. Вы нуждаетесь во врачебной помощи. Врач сможет исследовать ваши выделения под микроскопом и предпишет надлежащее лечение.
Обычно врачи лечат грибковые инфекции антибиотиковыми кремами, которые больные вводят себе во влагалище перед сном в течение недели. Но вы должны сделать кое-что ещё, чтобы выздоровление наступило гораздо быстрее.
Поменьше молока и сахара. Исследования показали, что употребление в пищу в большом количестве молочных продуктов, искусственных подслащивающих веществ, сахарозы — всего того, что приводит К увеличению содержания сахара, способствует развитию грибковой инфекции и усугубляет ее.
В сладкой среде грибок распространяется с большой скоростью.
Примите сидячую ванну. Наполните ванну теплой водой до уровня бедер, добавьте полстакана уксуса, чтобы восстановить влагалищный кислотно-щелочной баланс.
Использование уксуса снижает влагалищную разбалансировку в 4,5 раза.
Носите нижнее белье из хлопка. Это лучшая зашита от грибковых инфекций. Хлопок дышит лучше, чем нейлон или другие синтетические волокна, позволяя влаге испаряться. Хлопчатобумажное белье особенно хорошо одевать, если вы носите колготки.
Если, занимаясь спортом, вы носите одежду, сделанную из волокна, не пропускающего воздух, то вы способствуете образованию между тканью и кожей слоя влаги (потовыделения), который является идеальной средой для роста бактерий и грибков.
Хлопок же позволяет влаге испариться. Чем лучше циркуляция воздуха, тем меньше шансов на получение инфекции.
Вытирайтесь насухо после ванны. Если после вытирания промежность у вас остается мокрой, то бактерии и грибки, существующие здесь, начинают размножаться, распространяясь по всему влагалищу и способствуя развитию инфекции. Обезопасьте себя: воспользуйтесь феном для волос, включенным в прохладном режиме, чтобы удалить лишнюю влагу.
Пользуйтесь презервативами. Гладкий презерватив без смазки поможет вам и вашему партнеру избежать распространения инфекции.

Лечение осложненной грибковой инфекции не обходится без приема системных антимикотиков
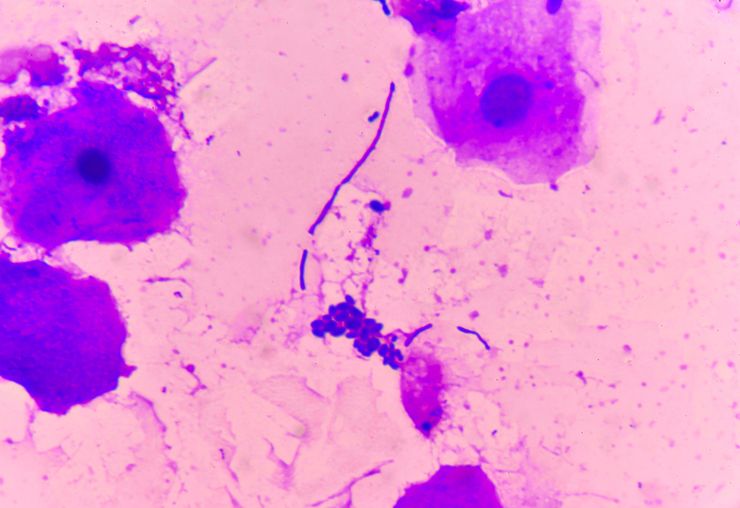
Грибок у женщин клинически проявляется зудом, жжением, болезненностью при мочеиспускании, обильными творожистыми выделениями с неприятным запахом. Частой причиной развития патологий становится резкое снижение иммунитета на фоне протекающей в организме инфекции или острого переживания стрессовой ситуации. В диагностике поражений влагалища дрожжевыми грибками используются биохимические исследования. А для лечения заболеваний применяются местные и системные антимикотики.
Основные причины грибкового поражения влагалища
Провоцируют развитие вагинального кандидоза, грибкового вагинита или вульвовагинита как внешние, так и внутренние негативные факторы. Возбудителем инфекционного заболевания становятся грибки кандида. Это представители условно-патогенного микробиоценоза, которые постоянно находятся в организме. Их присутствие во влагалище в незначительном количестве никак не отражается на здоровье женщины. Но при снижении иммунитета инфекционные агенты начинают быстро расти и размножаться.
Ослабление защитных сил организма происходит по следующим причинам:
- частые стрессы, депрессивные состояния;
- развитие урогенитальных, кишечных, респираторных инфекций;
- тяжелое течение патологий печени, почек, органов мочевыделения;
- эндокринные расстройства, включая сахарный диабет, гипо- и гипертиреоз;
- остро протекающая аллергическая реакция;
- вынашивание ребенка;
- переохлаждение;
- изменение гормонального фона, например, в период менопаузы.
Дрожжевой кандидоз развивается при снижении не только системного, но и местного иммунитета. Подобное состояние обычно возникает после гибели молочнокислых кислых бактерий во влагалище. Освободившееся место быстро занимают патогенные грибки, вызывая острые, а при отсутствии лечения и хронические воспалительные процессы. К ослаблению местного иммунитета предрасполагает ношение тесного, синтетического белья, использование средств личной гигиены с большим содержанием ароматизаторов.
Патогенные микроорганизмы кандида обнаруживаются в образцах мочи при проведении биохимического исследования
Симптомы грибковой патологии
На начальном этапе развития патологий, спровоцированных болезнетворными грибками, они клинически почти не проявляются. Время от времени возникают тянущие, ноющие дискомфортные ощущения после опорожнения мочевого пузыря. Но по мере повышения активности грибков кандида выраженность симптоматики нарастает. Теперь при каждом мочеиспускании чувствуется зуд, острые, пронизывающие, режущие боли. Они не стихают в течение нескольких минут, распространяются на соседние участки тела. Если кандидоз, грибковый вагинит или вульвовагинит прогрессируют, то боль в паху становится постоянной. Ситуация усугубляется присоединением и других признаков воспаления:
- жжения и зуда во влагалище и области наружных половых органов;
- густых белых выделений, объем которых обычно увеличивается после полового сношения;
- покраснения, отечности половых губ на фоне воспаления, переполнения кровью сосудов;
- в моче появляются примеси желтоватого цвета;
- болезненности при половом контакте;
- частых позывов к опорожнению мочевого пузыря.
Помимо этих симптомов ухудшается и общее самочувствие женщины. Повышается тревожность, наблюдаются апатия, слабость, быстрая утомляемость, сонливость или бессонница, раздражительность. В процесс размножения инфекционные агенты выделяют в окружающее пространство продукты своей жизнедеятельности. При обширных поражениях дрожжевыми грибками у некоторых женщин появляются признаки общей интоксикации организма. Это головные боли, желудочно-кишечные расстройства, подъем температуры тела.
Лечение острой грибковой патологии поводится преимущественно местными средствами
Диагностика грибка у женщин
Первичный диагноз выставляется на основании внешнего осмотра, жалоб пациентки, изучения анамнеза. Обязательно выполняется кольпоскопия — осмотр входа во влагалище, стенок влагалища и влагалищной части шейки матки при помощи специального прибора. Во время обследования женщины врач берет творожистое отделяемое для биохимических исследований. На развитие грибковой инфекции указывает наличие в мазке мицелия — вегетативного тела и актиномицетов. Могут быть назначено проведение и таких диагностических мероприятий:
- анализов на дисбактериоз;
- копрограммы;
- гастроскопии;
- рентгенографии желудка;
- УЗИ брюшной полости.
Столь тщательное обследование позволяет установить причины грибковых патологий. Например, поражение влагалища возбудителями кандидоза нередко наблюдается на начальных этапах развития сахарного диабета.
Иногда результаты биохимического исследования мазка малоинформативны. В таких случаях выполняется посев биологического образца в питательные среды. По форме и количеству образовавших колоний устанавливается вид возбудителя и выраженность воспалительного процесса. Это также позволяет исключить бактериальные инфекции, включая венерические, определить чувствительность дрожжевых грибков, активизировавшихся в интимной зоне, к фармакологическим препаратам.
Осложнения
Если женщина не обращается к врачу для лечения, игнорирует все признаки острого течения грибковой патологии, то вскоре она принимает хроническую форму течения. На этой стадии симптоматика выражена значительно слабее, обостряется только во время рецидива. Но это совсем не свидетельствует о скором выздоровлении. Напротив, дрожжевые грибки теперь распространяются на другие органы мочевыделительной системы. Вскоре развиваются осложнения как воспалительного, так и дегенеративного характера:
- цервицита — воспалительного процесса во влагалищном сегменте шейки матки;
- уретрита — воспаления стенок мочеиспускательного канала;
- цистита, в том числе геморрагического, — острого или хронического воспаления мочевого пузыря.
Активизация патогенных грибков на фоне снижения иммунитета приводит к еще большему ослаблению защитных сил организма. Инфекционные агенты начинают внедряться и на другие части тела. Их обнаруживают под грудными железами, между пальцами рук и ног по характерному покраснению, отечности.
Лечение острой грибковой патологии поводится преимущественно местными средствами
Основные принципы терапии
К терапии грибковых поражений влагалища применяется комплексный и поэтапный подход. Лечение направлено на уничтожение инфекционных агентов, устранение болезненной симптоматики, предупреждение вовлечения в воспалительный процесс здоровых тканей и органов.
При расчете разовых и системных дозировок врач учитывает форму и тяжесть течения патологии, интенсивность симптомов, вид развившихся осложнений. Он обязательно принимает во внимание возраст пациентки, наличие у нее других заболеваний.
Острая форма
Лечение кандидозов в острой форме обычно не вызывает затруднений. После гибели грибков наблюдается купирование воспаления, рассасывание отеков, снижение выраженности болей, резей, жжения. Чаще всего для выздоровления достаточно использования местных средств в виде суппозиториев, кремов, шариков, гелей, таблеток для интравагинального введения. Гинекологи отдают предпочтение препаратам с такими активными ингредиентами:
- миконазолом;
- клотримазолом;
- изоконазолом;
- натамицином.
Паховый кандидоз в последнее время не лечится ранее популярными средствами на основе нистатина. Доказана его способность провоцировать гибель полезных молочнокислых бактерий во влагалище. Если применение местных препаратов было недостаточно эффективным, то в терапевтические схемы включаются капсулы с действующим веществом флуконазолом. После их однократного или курсового применения требуется использование эубиотиков с лактобактериями.
Патогенные микроорганизмы кандида обнаруживаются в образцах мочи при проведении биохимического исследования
Хроническая форма
Если терапия острых кандидозов редко занимает 1-2 недели, то лечение хронических патологий нередко длится несколько месяцев. Местные средства также используются, но только в сочетании с системными препаратами. Подобная терапевтическая схема позволят уничтожить грибки, активизировавшиеся и распространившиеся по мочеполовой системе.
Как лечить хроническую патологию:
- проводить терапию сопутствующих заболеваний;
- восстановить кишечную микрофлору;
- применять сбалансированные комплексы витаминов, микро- и макроэлементов.
Для повышения эффективности препаратов пациенткам назначаются физиопроцедуры — магнитотерапия, УВЧ-терапия, лазеротерапия.
Лечение осложненной грибковой инфекции не обходится без приема системных антимикотиков
Профилактические меры
Достаточно часто дрожжевые грибки активизируются после неадекватной антибиотикотерапии. Поэтому одной из профилактических мер кандидоза становится правильный расчет дозировок этих средств, а также обязательный последующий прим эубиотиков с бифидо- и лактобактериями. Для предупреждения грибковой инфекции гинекологи рекомендуют женщинам исключить факторы, вызывающие ее развитие. Что нужно предпринимать в качестве профилактических мероприятий:
- избегать переохлаждений;
- своевременно лечить респираторные, кишечные урогенитальные инфекции;
- выбирать белье из материалов, которые хорошо пропускают воздух и впитывают влагу;
- при чувствительной слизистой влагалища использовать гигиенические средства без отдушек;
- принимать препараты от хронических патологий в соответствии с режимом дозирования, определенным врачом.
Во время естественной менопаузы, часто сопровождающейся повышенной сухостью влагалища рекомендуется гормонозаместительная терапия.
Под симптомы грибковых поражений влагалища нередко маскируются бактериальные инфекции, в том числе венерические. Поэтому самолечение категорически противопоказано при обнаружении характерных симптомов кандидоза. Необходимо обратиться к врачу для проведения лабораторной диагностики и назначения лечения.
На фоне гормональных нарушений в организме женщины происходят различные процессы, ослабляющие ее защитные силы. Как следствие этого, снижается иммунитет во влагалище, что и приводит к возникновению молочницы. Если обнаружена молочница при климаксе симптомы лечение заболевания не стоит игнорировать – вылечить недуг гораздо проще, чем представляется.

Причины заболевания
Молочница может осложнить течение климакса как впервые в жизни женщины, так и появляясь в виде рецидива заболевания. Причин патологии много, поэтому для устранения неприятных ощущений необходимо обратить внимание на все ситуации, которые могут спровоцировать молочницу:
- Нарушение работы пищеварительной системы – одна из первых причин, по которой женщине докучает молочница. Микрофлора и в желудке, и во влагалище очень зависима от внешних факторов, поэтому любые изменения нарушают стабильность этого показателя в организме. Чаще всего первые признаки дисбаланса начинают проявляться именно со стороны желудочно-кишечного тракта, а уже потом проблемы начинаются и во влагалище.
- Длительная терапия антибактериальными препаратами – еще одна распространенная причина молочницы. Под пагубным влиянием антибиотиков погибает не только патогенная микрофлора, но и множество полезных микроорганизмов, участвующих в жизненно важных процессах деятельности организма. Если антибиотик подобран не верно, или доза препарата превышает допустимый уровень, то результатом может быть именно молочница.
Также кроме непосредственных причин возникновения молочницы, во время климакса стоит учесть факторы риска при молочнице. Отметим следующие факторы, на которые стоит обратить внимание:
- хронические или врожденные патологии пищеварения (язвенный колит, функциональная диспепсия и т.д.);
- заболевания, которые требуют лечения антибактериальными препаратами.
Причины молочницы настолько разноплановы, что заболевание требует комплексного подхода к лечению – как общей, так и местной терапии.
Как происходит активизация патогенной микрофлоры во влагалище?

У женщин в период менопаузы патогенез развития молочницы немного отличается. Как и ранее, ведущими причинами в запуске патологического процесса остаются проблемы с пищеварением и применение антибиотиков. Однако, на фоне гормонального дефицита все процессы усугубляются, а особенно чувствительным становится влагалище, теряющее день ото дня сильный местный иммунитет.
Именно поэтому, если ранее молочница могла минуть бесследно, то при угасании половой функции кандидоз может возникать снова и снова. Все эти процессы происходят на фоне резкого снижения количества эстрогенов, что способствует активизации условно-патогенной микрофлоры. В данном случае биоценоз влагалища резко меняется, и появляются симптомы, тревожащие женщину.
Развитие симптомов молочницы невозможно без местных изменений во влагалище. Основную роль для трофики кожи и слизистой влагалища играют гормоны прогестерон и эстроген. Если уровень этих гормонов понижен, то во влагалище происходят изменения, вызывающие самые неприятные симптомы молочницы – зуд и жжение в районе половых губ. А при затрагивании молочницей уретры еще добавляются и частые позывы к мочеиспусканию. Все это приводит не только к постоянному дискомфорту, но и к болезненному половому акту, поскольку половые органы становятся значительно суше из-за недостатка смазки, выделяемой во время интимной близости.
Как следствие всех этих процессов в организме расцветают урогенитальные инфекции, изменяется барьерная функция вагинальной слизи. При наличии подобных отклонений у женщин после 50 лет молочница протекает еще тяжелее, нежели ранее.
Симптомы заболевания

Появление молочницы в период менопаузы нельзя не заметить. Эта проблема уже при появлении первых симптомов требует обращения к врачу и решения проблемы. Если появились признаки молочницы при климаксе симптомы и лечение заболевания должны быть рассмотрены и осуществлены в полном объеме, иначе недуг может возвратиться вновь.
Симптоматика патологии выражается следующими признаками:
Признаки молочницы могут осложниться наличием сопутствующих симптомов менопаузы. Чаще всего именно они отягчают течение заболевания, провоцируя эмоционально-психологические сдвиги. Женщина становится раздражительной, ее волнует бессонница, заметные перепады настроения, повышенная утомляемость.
К таким признакам присоединяются и вегетативные расстройства – приступы жара или озноба, повышенная потливость, головные боли, учащение сердцебиения. Поскольку в комплексе молочница на фоне менопаузы может значительно повлиять на состояние здоровья женщины, то необходимо тщательное обследование и выявление возможных патологий со стороны других систем и органов.
Осложнения заболевания и возможные последствия
Как уже упоминалось, молочница в период менопаузы протекает значительно сложнее, а это значит, что заболевание может дать серьезные осложнения. Осложнением молочницы может стать не только усугубление течения основного заболевания, но и развитие инфекции по восходящему типу. Если вовремя не посетить врача, и не начать лечить заболевание, то могут развиться следующие патологии:
- цистит;
- аднексит;
- воспаление почечных лоханок;
- вагинит;
- бактериальный кольпит.
Чтобы избежать осложнений и тягостных последствий, женщине нужно постоянно следить за своими ощущениями. Часто к усугублению состояния здоровья приводит затянувшаяся инфекция, когда симптоматика медленно стихает вплоть до полного ее отсутствия. Но это не означает, что угроза прошла – это означает, что патология перешла в хронический латентный период, когда она невидимо воздействует на организм женщины.
Вылечить такой кандидоз сложнее, нежели недуг в остром периоде развития, но и эта форма заболевания поддается терапии, только более длительной. Прогноз в обоих случаях благоприятный, поскольку современная медицина имеет мощные схемы лечения кандидоза, которые работают в климактерический период. Самое главное – своевременный визит в клинику.
Диагностика заболевания

- Заподозрить молочницу можно уже по наличию выделений и зуда во влагалище – это главные маркеры заболевания, которые помогут поставить врачу предварительный диагноз. Врач уточняет характер выделений, их цвет, наличие или отсутствие неприятного запаха.
- С учетом возраста пациентки врач уточняет степень угасания половой функции: сохранились ли менструации, насколько они нерегулярны, когда начались сбои в критических днях и т.д. Также делается упор на наличии сопутствующих патологий, вегетативных расстройств.
- При визуальном осмотре врач может отметить наличие сухости во влагалище и патологических изменений, которые лишний раз подтверждают предварительно поставленный диагноз.
- Для окончательного уточнения диагноза женщине необходимо сдать стандартные анализы – мазок из влагалища, анализы крови (общий и клинический), анализ мочи, определение уровня половых гормонов.
- При необходимости назначается кольпоскопия, помогающая определить наличие полипов, эндометриоза, кист, осложняющих течение кандидоза.
Результаты анализов помогают не столько установить факт наличия молочницы, сколько построить грамотную схему лечения заболевания.
Терапия заболевания
Лечение молочницы должно проходить с учетом возраста пациентки и тех изменений, которые происходят в ее организме. Это значит, что при климаксе обязательна коррекция гормонального фона. Для лечения непосредственно кандидоза определяется тип возбудителя и чувствительность к антибактериальным препаратам.

Лекарства, назначаемые для кандидоза при менопаузе, в первую очередь, ослабляют воспалительный процесс на слизистой, что позволяет ликвидировать инфекционный очаг и дальнейшее распространение заболевания. К этой категории препаратов относятся противогрибковые средства, противовоспалительные препараты и антибиотики. Местная терапия дает положительный эффект в сочетании с общим лечением. Женщине назначают свечи Нистатин, Флуконазол, Кетоконазол, Фунгицид, Итраконазол. Есть медикаменты, сочетающие в себе противогрибковую и антибактериальную функции.
Местное лечение необходимо подкреплять гормональными препаратами, которые помогут восстановить трофику влагалища. Для снятия зуда хороши средства, содержащие травы. Эффективными в данном случае будут различные формы медикаментов – крема, гели и свечи.
Регулярное применение препаратов в правильной дозировке поможет быстро устранить симптомы молочницы и нормализовать влагалищный биоценоз.
Устраняя кандидоз в менопаузе, нужно продумать и общеукрепляющие действия для организма. К таковым стоит отнести адекватную физическую активность, утреннюю зарядку, ежедневные прогулки на свежем воздухе, особенно перед сном. Женщинам во время терапии рекомендуют особое внимание уделить питанию, меньше есть жиров и углеводов, сделав акцент на белковой пище. Обязательное условие при лечении кандидоза – здоровый восьмичасовой сон, помогающий восстановить силы организма.
Молочница при менопаузе возникает у многих представительниц прекрасного пола, даже у тех, которые не имели ее раньше. Поэтому при появлении симптомов кандидоза не стоит расстраиваться – проблема достаточно изучена врачами, и есть несколько современных подходов к ее лечению. Самое главное при возникновении первых симптомов – своевременная консультация в клинике, и постановка точного диагноза. Диагностировав молочницу, можно с уверенностью сказать, что заболевание пройдет уже после первого полного курса комплексной терапии.
Познавательное видео по этой теме:
Помимо функции воспроизводства, половые гормоны регулируют скорость метаболизма, роста и обновления тканей всех типов. Молочница при климаксе так распространена благодаря огромной доле участия гормонов пола в жизнедеятельности организма в целом.
Возникающая при нем сухость слизистых и кожи, изменения местного баланса, замедление регенерации тканей создают благоприятные условия для роста патогенной микрофлоры, в то время как состав полезной скудеет.
Может ли быть молочница при климаксе?
Грибки рода Кандида неприхотливы и нуждаются лишь в темноте, присутствии умеренного количества влаги и кислом балансе. Климакс понижает влажность в местах их обитания за счет уменьшения объема выделений (смегма у мужчин или бели у женщин, жир сальных желез), зато предоставляет им больше пищи в виде отмирающих из-за отсутствия смазки клеток наружных покровов.

Баланс среды тоже становится ближе к щелочному. Все это – изменения, негативные для кандид и молочнокислой микрофлоры на равных. Просто первые проявляют к ним большую устойчивость.
Причины
Возбудитель кандидоза реагирует на перечисленные выше изменения бурным ростом по 2 причинам:
- с целью исполнить свою основную полезную для тела функцию – восстановить оптимальный для него и организма кислый местный баланс;
- потому, что пищи вокруг становится больше, чем нужно.
Молочница во время климакса также может быть связана с лечением иммуносупрессорами от аутоиммунных патологий или после установки имплантатов/трансплантатов. Плюс, угасание половой функции ускоряет неизбежное и естественное возрастное снижение общего иммунитета.
Симптомы
У возрастной молочницы не так много отличий от любой другой. Самым заметным из них следует считать несвойственную более молодым пациентам тяжесть ее рецидивов, склонность к затяжному течению. Она запускается на фоне усилившегося дискомфорта в области половых путей – сухости, склонности к раздражениям, в том числе, от неудобного или синтетического белья, одежды с грубыми швами, частого мытья.

- нарастающим зудом между половыми губами у женщин и головки пениса – у мужчин. Он быстро распространяется на кожу больших половых губ, лобка, мошонки;
- покраснением эпидермиса в задетой области;
- появлением на ней водянистых пузырьков;
- разрастанием псевдомицелия, по виду напоминающего сметану или творог – самого характерного признака кандидоза.
- между бедрами и пахом;
- ними и ягодицами;
- в области анального отверстия (от природы кандиды также обитают в прямой кишке).
- локтевые и коленные сгибы;
- области под молочными железами у женщин;
- складки шеи;
- эпидермиса под волосами;
- подмышки.
Мочевыделительная система сопротивляется инфекции дольше из-за санирующих свойств и обратного тока мочи. Распространение грибка и на нее проявляется ноющей болью по всей уретре и внизу живота (задет мочевой пузырь) при опорожнении, знакомыми белыми нитями в первой за сутки порции мочи, появлением в ней мутной примеси.
Лечение молочницы на фоне климакса
Угасание детородной функции выступает разновидностью гормонального дисбаланса. При тяжелом течении его проявления нередко рекомендуют сглаживать с помощью содержащих эстрогены/андрогены (в зависимости от пола пациента) препаратов. Аналогичными методами удается сдержать и возрастную аденому/простатит у мужчин.

И если началась молочница при климаксе, лечение целесообразнее проводить теми же методами, что и компенсацию прочих его проявлений, включая приливы, депрессию, опухоли половых органов. Среди гормонов женщинам обычно назначают вагинальные суппозитории с эстриолом:
- Овестин. Его таблетки стоят 1100-1345 руб., их пьют 30 суток по 4-8 мг, раз в день, потом переходят на 2 мг за сутки. Свечи Овестин обойдутся в 1050-1193 р. Их, как и крем (1310-1590 рублей) используют только один раз за 24 ч, до наступления улучшений, потом – дважды в неделю;
- Овипол Клио. Препарат выпускают только в свечах, используют по одной штуке в сутки, 14-21 день ежедневно, затем – по 1 раз в 3 суток. Выложить за Овипол Клио придется 485-660 руб.;
- Эстрокад. Он тоже имеет лишь одну лекарственную форму, вводится по одной суппозиторию в день курсом до 3 недель. По истечении начального периода целесообразно перейти на 1 дозу за 3 дня. Цена на Эстрокад колеблется в пределах 605-720 р.
- тестостерона пропионат – в виде ампул с раствором для внутримышечных или подкожных инъекций по 25-50 мг ежесуточно. Стоит он 1200 рублей или чуть больше;
- Метилвер (метилтестостерон) – таблетки для рассасывания сублингвально, до 10 мг за сутки, курсами по полгода. Его упаковку оценивают в 395-420 руб.;
- тестостерона энтанат – внутримышечный раствор для инъекций по 0,25-0,5 г раз в 2 недели. Через месяц от начала курса рекомендуется перейти на инъекции средства в той же дозировке, но уже раз в 30 суток. Покупают его за 130-162 р.
Заменять традиционные фунгициды вроде Клотримазола, Пимафуцина, Дифлюкана стоит природными антибиотиками – отварами или аптечными средствами с календулой, шалфеем, ромашкой, экстрактами почек, смолы, иголок хвойных деревьев.
Профилактика
По мере старения кожных покровов в целом представителям обоих полов стоит перейти на удобное, не содержащее грубых швов белье из натуральных материалов. Лучше отказаться от жаркой, тесной одежды для нижней части туловища в теплое время года – как обтягивающие джинсы темных цветов.
Вызываемые быстрым ростом грибка Candida Albicans, дрожжевые инфекции или молочница являются наиболее распространёнными из всех вагинальных инфекций. Грибковые инфекции не передаются половым путём и часто бывают спровоцированы менопаузой. Более того, из всех вагинальных инфекций, дрожжевые инфекции – один из основных симптомов менопаузы, вызванный гормональными перепадами, приводящими к нарушению баланса влагалищной микрофлоры. Ванны, избыток влаги во влагалище, влажная или обтягивающая одежда – всё это может привести к дрожжевой инфекции. Признаки дрожжевой инфекции в период менопаузы (как и в других условиях) следующие: воспаление, длительный зуд и раздражение, боль при половом контакте, частое мочеиспускание, густые белые выделения из влагалища.
С падением уровня эстрогена при менопаузе, стенки влагалища становятся тоньше и слабее. Во время полового акта они могут раздражаться, на них остаются небольшие шрамы и царапины, что способствует размножению бактерий. Повышенные уровни эстрогена в связи с заместительной гормональной терапией, также увеличивают вероятность развития дрожжевой инфекции. Сырость и влажность во влагалище в связи с усилением выделений, вызванным повышением уровня эстрогена – прекрасная среда для размножения дрожжей и бактерий.
Менопауза, дрожжевые инфекции и лечение
Грибковые инфекции можно лечить безрецептурными препаратами в виде кремов и суппозиториев, но перед их использованием желательно точно диагностировать дрожжевую инфекцию. Трихомониаз, передающийся половым путём, и другие вагинальные инфекции имеют симптомы, похожие на дрожжевую инфекцию, поэтому перед началом лечения крайне необходимо подтвердить диагноз. Хотя кремы и суппозитории являются безрецептурными препаратами, на средства для перорального приема Вам потребуется рецепт.
Перед тем, как прибегнуть к сильным лекарствам, Вы можете попробовать альтернативные методы лечения дрожжевых инфекций:
· Масло чайного дерева. Обратитесь за профессиональной консультацией перед использованием этого средства. Суппозитории с маслом чайного дерева убивают дрожжевую инфекцию во влагалище.
· Йогурт. Многие женщины, страдающие от дрожжевой инфекции, применяют непастеризованный йогурт, содержащий лактобактерии ацидофилин или другие полезные бактерии, непосредственно во влагалище. Вы можете использовать маленькую ложку, шпатель или аппликатор от старого вагинального крема, чтобы ввести йогурт во влагалище. Процедура проводится перед сном и повторяется 3-7 ночей, чтобы восстановить баланс бактерий во влагалище. Используйте гигиеническую прокладку, чтобы не испачкать белье.
Профилактика дрожжевых инфекций
Дрожжевые инфекции, к несчастью, склонны повторяться. Для профилактики рецидивов и, в первую очередь, первичных заражений, Вы можете попробовать следующие методы:
· Принимая душ, тщательно мойте область влагалища и хорошо просушивайте её перед тем, как одеться.
· Старайтесь носить бельё и колготки с хлопковой вставкой в области промежности.
· Не пользуйтесь общими полотенцами.
· Стирайте нижнее бельё в горячей воде, без использования смягчителей.
