
Причины
Сепсис возникает под воздействием микробной, реже – грибковой флоры. Возбудителями могут стать кишечная или синегнойная палочка, стрепто- и стафилококк, протей, клебсиелла.

Новорожденные мальчики болеют сепсисом чаще девочек
Именно новорожденные попадают в группу риска заражения крови, так как их иммунитет недостаточно крепкий, чтобы бороться с патогенной флорой. Наибольшую опасность сепсис несет для новорожденных:
- недоношенных;
- рожденных с массой тела менее 2 кг;
- с пороками развития;
- с врожденным иммунодефицитом или ВИЧ-статусом.
Инфицирование может произойти внутриутробно, во время родов или после появления на свет. Следует отметить, что больничная патогенная флора достаточно агрессивная и тяжело поддается лечению.
Факторы риска заражения сепсисом:
- инфекционные болезни беременной, например, кольпит, эндометрит;
- акушерские манипуляции, проведенные с недостаточной стерильностью рук медперсонала или инструмента;
- раннее излитие околоплодных вод;
- внутриутробная гипоксия, асфиксия;
- черепно-мозговая травма, полученная в процессе родов;
- повреждение кожного покрова, слизистых младенца;
- гнойный мастит у кормящей матери;
- инфекционные заболевания новорожденных – пиодермия, конъюнктивит, отит, фарингит, бронхит, пневмония, цистит, дисбактериоз;
- местные очаги инфекций, например, псевдофурункулез, который проявляется абсцессами.
Инфекционный возбудитель может попасть в кровь через поврежденную кожу или слизистые, пупочную рану, уши, легкие, желудочно-кишечный тракт или мочевые пути.
Иногда сепсис развивается по причине перенесенного оперативного вмешательства. Это может быть операция или малоинвазивная манипуляция, например, катетеризация пупочной или центральной вены, интубация трахеи. В группе риска также дети, которые находятся на парентеральном питании или получают инфузионную терапию.
Симптомы
Симптоматика сепсиса тяжелая. На начальном этапе ребенок становится вялым или, наоборот, беспокойным, у него плохой аппетит, после еды он срыгивает пищу, плохо прибавляет в весе.
По мере распространения инфекции заметны такие симптомы:
- бледный, бледно-серый или желтый оттенок кожного покрова;
- сыпь на теле, не похожая на атопический дерматит;
- обезвоживание;
- отечность кожного покрова;
- гипотрофия;
- высокая или патологически низкая температура тела;
- боль в теле;
- синюшность носогубного треугольника, кончиков пальцев;
- нарушение сердечного ритма – тахикардия, брадикардия;
- учащение дыхания;
- боль в животе, нарушение пищеварения, рвота, диарея;
- мочевой синдром – олигурия, анурия;
- надпочечниковая недостаточность.
На фоне обильного срыгивания после кормления и судорог можно ошибочно предположить, что у малыша спазмофилия. Это заболевание, проявляющееся спазмами, мышечными подергиваниями и судорожной активностью. Провокатором его возникновения является рахит.

Грибковые инфекции могут осложнять течение бактериального сепсиса
Если у новорожденного желтуха или бледность кожи, железодефицитная анемия, снижение рефлексов и мышечного тонуса, увеличены печень и селезенка, то это может быть гемолитическая болезнь. Ее возникновение связано с резус-конфликтом между матерью и ребенком.
Сепсис всегда сопровождается признаками общей интоксикации. В тяжелых случаях появляются локальные гнойно-воспалительные очаги. Это абсцессы, флегмоны. Гнойные очаги возникают не только на кожном покрове, но и во внутренних органах – мозговые оболочки, легкие, печень. Иногда поражаются кости.
По тяжести сепсис новорожденных подразделяют:
- на легкий. Характерно повышение температуры тела, учащаются пульс и дыхание;
- средний. Проявляется симптоматика осложнений – пневмонии, менингита, перитонита;
- тяжелый. Выражены гипотензия, дисфункция пораженных внутренних органов;
- септический шок. Самое тяжелое состояние младенца. В 50% всех случаев наступает летальный исход.
Лечебные мероприятия зависят от степени тяжести заражения крови.
Классификация
По времени появления первых симптомов сепсис бывает:
- внутрибольничным – признаки появляются в роддоме;
- ранним – клинические проявления возникают на 2–5-е сутки жизни;
- поздний – симптомы определяются через 1–3 недели после рождения малыша.
В случае обнаружения внутрибольничного сепсиса весь роддом закрывается на карантин для установления причинно-следственной связи и предупреждения заражения остальных младенцев.
Прогноз зависит от течения сепсиса у новорожденных. Существуют такие формы:
- молниеносный – развивается в первые сутки;
- острый – длится до 3–6 недель;
- подострый – протекает на протяжении 1,5–3 месяцев;
- затяжной – длится более 3 месяцев.
Именно первая форма наиболее опасна для детей.
В зависимости от первичного септического очага классифицируют:
- хирургический сепсис – источником инфекции являются местные гнойные очаги;
- акушерско-гинекологический – провокатором выступают послеродовые осложнения или заболевания половых органов матери;
- уросепсис – вызван инфекциями мочеполовой системы младенца;
- ротовой – очаг находится в полости рта;
- кишечный – провокатором выступает кишечная палочка.
Существуют также другие разновидности.
Диагностика сепсиса у детей
Диагноз ставится неонатологом родильного отделения или педиатром, если малыш уже находится дома. При подозрении на сепсис ребенка экстренно госпитализируют. Если состояние тяжелое, то малыша сразу помещают в реанимацию.
Основу обследования составляет посев крови на микрофлору. Он позволяет выявить бактериальных возбудителей, определить чувствительность к антибиотикам. Забор крови делается из вены. В норме она должна быть стерильной.

До 30–40% детей с сепсисом умирают
Также проводится клинический анализ крови. По результатам видны такие отклонения:
- снижение концентрации нейтрофилов и лейкоцитов или повышение до критических отметок;
- увеличение уровня С-реактивного белка.
Все эти отклонения свидетельствуют о воспалительном процессе. Также проводят соскоб кожи, бакпосев мочи, мазки из зева и конъюнктивы, анализ кала на дисбактериоз.
Дифференциальная диагностика проводится с лейкозом, внутриутробной инфекцией, микозами.
Лечение
При молниеносном развитии каждая минута важна. При несвоевременной терапии может наступить летальный исход.
Бактериальный сепсис лечится антибиотиками. Причем их нужно ввести в течение 1 ч после появления первых признаков. Если этого не сделать, то инфекция мгновенно разносится по всему организму, развиваются осложнения.
В раннем периоде антибактериальная терапия предполагает применение препаратов широкого спектра действия, после получения данных бакпосева – узконаправленных антибиотиков. Медикаменты вводятся внутривенно, в максимальных дозах. Через 10–15 суток делается замена на препарат с другим действующим веществом.
Для лечения новорожденных применяются антибиотики таких групп:
- цефалоспорины;
- аминогликозиды;
- карбапенемы;
- аминопенициллины;
- макролиды.
Фторхинолоны не используются, так как они очень токсичны.
Одновременно с подавлением возбудителя в крови производится санация местных очагов инфекции. Она предполагает вскрытие гнойников и абсцессов, промывание антибактериальными растворами, наложение стерильной повязки.
Дополнительно применяются физиотерапевтические процедуры:
Для устранения признаков интоксикации организма проводится дезинтоксикационная терапия. С целью профилактики обезвоживания малышу вливают растворы для восполнения утраченной жидкости – натрия хлорид, глюкоза.
Если новорожденный отказывается от груди, то сцеженное молоко вводится через зонд. Но отказываться от грудного вскармливания нельзя.
При сепсисе эффективна иммунозаместительная терапия. Применяются иммуноглобулины, интерфероны. Они помогают иммунной системе бороться с патогенной флорой.
Во время лечения постоянно производится контроль основных показателей жизнедеятельности – артериальное давление, частота сердечных сокращений. Исследуется кислотно-основное и газовое состояние крови. Обязательны электрокардиограмма, биохимическое исследование плазмы, чтобы оценить уровень сахара, креатинина и электролитов.
Последствия
Смертность от сепсиса среди младенцев высока. Самые неблагоприятные прогнозы при заражении, вызванном стрептококками группы В. Они часто провоцируют молниеносное развитие сепсиса, моментально вызывают пневмонию или менингит. Среди других осложнений возможны пурпуры, абсцессы, флегмоны, гнойно-некротические очаги. Одним из самых тяжелых является перитонит.
Последствием антибактериальной терапии является подавление нормальной микрофлоры, из-за чего развивается дисбактериоз, кандидоз.

Грудное молоко – отличная профилактика сепсиса
После перенесенного сепсиса организм ребенка слишком ослаблен. Велика вероятность частых респираторных заболеваний, пиелонефрита, цистита, энцефалопатии.
Профилактика
Профилактические мероприятия важны еще во время беременности. Женщина должна вылечить все инфекционные заболевания. Для поддержания иммунитета важны правильное питание, здоровый образ жизни.
Профилактика внутрибольничного инфицирования зависит от медперсонала. Медики должны придерживаться правил личной гигиены, дезинфицировать руки и инструменты. Важно соблюдение санитарно-эпидемиологического режима в роддоме.
После выписки родители должны наблюдать за самочувствием малыша, в случае отклонений немедленно обращаться к педиатру. Чтобы предотвратить страшные последствия сепсиса, необходимо вовремя его обнаружить.
Новорожденные составляют особую группу риска кандидозного сепсиса. Вероятность его особенно велика при тяжелом кандидозном вагините у матери, длительной катетеризации сосудов, а также при сепсисе, не поддающемся антибактериальной терапии. Источник инфекции часто не известен, однако в отделениях реанимации новорожденных есть риск передачи инфекции от больного к больному и от медицинского работника к больному. Все чаще сепсису сопутствуют менингит или артрит.
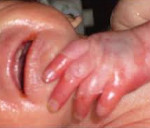
У каждого второго новорожденного с кандидозным сепсисом наблюдаются кожные проявления — гиперемия или везикулезно-пустулезная сыпь, из элементов которой можно выделить возбудителя. Важный метод диагностики — офтальмоскопия. От трети до половины случаев кандидозного сепсиса у новорожденных сопровождаются поражением ЦНС. Данные аутопсий говорят о том, что у 70% больных бывает пневмония. Обнаружение Candida spp. в содержимом трахеи не имеет клинического значения, разве что указывает на обсеменение. У новорожденных может также развиться обструкция мочевых путей вследствие скопления мицелия гриба в почечных лоханках. Для лечения обычно применяют амфотерицин В. Современная медицина подробно описывает лечение кандидоза при поражении ротовой полости у новорожденных, что часто встречается в практике стоматологов.
Кандидемия может развиться вследствие обсеменения грибами рода Candida сосудистого катетера. В литературе не проводится четкой границы между катетерной кандидемией и кандидозным сепсисом. По мнению некоторых исследователей, эти формы можно различить путем одновременного посева крови, взятой из всех каналов катетера и из периферической вены, с определением концентрации грибов. Если в крови из катетера концентрация грибов в 10 раз превышает таковую в крови из вены, источником инфекции, скорее всего, служит катетер. Данные многих исследований говорят о необходимости немедленного удаления катетера и назначения противогрибковых средств, как только выявлена кандидемия. Если катетер оставляют, показано введение амфотерицина В поочередно через все его каналы. Фунгемия в таких случаях может сохраняться дольше.
Первичный кандидоз головного мозга и мозговых оболочек встречается редко; менингит обычно развивается у новорожденных и при иммунодефиците. Из-за частого сочетания кандидоза ЦНС с кандидозным кардитом обнаружение одного из этих заболеваний служит показанием к исключению другого.
Кандидоз ЦНС обычно сопровождается скудной симптоматикой, но в ряде случаев течет молниеносно. При нейтропении изменений в СМЖ может не быть. Окончательный диагноз ставят после выделения возбудителя при посеве СМЖ. Назначают амфотерицин В; добавление фторцитозина улучшает результаты лечения за счет хорошего проникновения этого препарата через гематоэнцефалический барьер. Благодаря последнему свойству использование флуконазола представляется перспективным, но опыт клинического применения этого препарата при кандидозном менингите невелик. Введение амфотерицина В в желудочки мозга сопряжено с тяжелыми осложнениями и применяется только тогда, когда исчерпаны другие возможности.
При подозрении на диссеминированный кандидоз всегда проводят офтальмоскопию. Для кандидозного эндофтальмита характерны ватообразные экссудаты на глазном дне, в ряде случаев захватывающие стекловидное тело. Эндофтальмит часто обнаруживают у больных, получающих парентеральное питание, в то время как кандидозный кератит может развиться после травмы глаза или на фоне местного лечения кератита другой этиологии антибактериальными препаратами и глюкокортикоидами. При эндофтальмите показано системное применение противогрибковых средств, лучше амфотерицина В, поскольку эндофтальмит служит проявлением диссеминированного кандидоза. Кератит можно лечить местно, но при условии, что больной будет наблюдаться у офтальмолога.
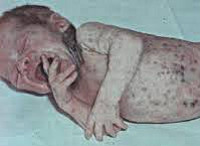
Сепсис новорожденных – генерализованная гнойно-септическая инфекция, характеризующаяся наличием первичного очага и циркуляцией инфекции в крови. Сепсис новорожденных проявляется признаками инфекционного токсикоза (температурной реакцией, вялостью, диспепсией, землистой окраской кожных покровов) и образованием гнойных метастатических очагов в различных органах (мозговых оболочках, легких, костях, печени и пр.). Диагноз сепсиса у новорожденных устанавливается на основании клинических критериев и выделения возбудителя при бактериологическом посеве крови. Лечение сепсиса новорожденных включает системную антибиотикотерапию, санацию первичного и метастатических гнойных очагов, посиндромную терапию.
Общие сведения
Сепсис новорожденных – общий инфекционный процесс, обусловленный попаданием условно-патогенной и гноеродной микрофлоры из локальных очагов в кровяное русло и сопровождающийся тяжелыми системными проявлениями. По данным зарубежной педиатрии, частота сепсиса новорожденных составляет 0,1-0,8%; среди недоношенных и детей с перинатальной патологией, находящихся в ОРИТ, — 14%. Неонатальная смертность, обусловленная сепсисом новорожденных, высока и стабильна – около 30-40%. Развитию сепсиса способствуют недостаточная сформированность барьерных механизмов и иммунитета у новорожденных, пограничные состояния периода новорожденности, патологическое протекание перинатального периода, сложность ранней диагностики септических состояний.

Причины сепсиса новорожденных
В настоящее время доминирующее место (около 50%) среди возбудителей сепсиса новорожденных принадлежит грамположительной флоре (главным образом, стафилококкам, гемолитическому стрептококку группы А). Чуть реже (до 40% случаев) выявляется грамотрицательная микрофлора (кишечная палочка, синегнойная палочка, клебсиелла и др.); в 10% этиологическими агентами выступает смешанная флора (часто ассоциация стафилококка с грибами Candida).
Входными воротами инфекции могут являться кожа и слизистые, пупочная ранка, желудочно-кишечный тракт, мочевые пути. Первичными очагами инфекции, приводящими к развитию сепсиса новорожденных, чаще выступают омфалит, пиодермии, конъюнктивит, отит, фарингит, бронхит, инфекции мочевыводящих путей, энтерит, дисбактериоз и пр. В группе риска по развитию сепсиса новорожденных находятся дети с недоношенностью, внутриутробной гипоксией, внутриутробными инфекциями, внутричерепной родовой травмой; пребывающие в ОРИТ, длительно находящиеся на ИВЛ; получающие парентеральное питание, инфузионную и трансфузионную терапию; перенесшие катетеризацию пупочной и центральной вен, хирургические вмешательства в первые дни жизни.
Со стороны матери факторами, способствующими бактериальной контаминации новорожденного, выступают бактериальный вагиноз, кольпиты, эндометрит. Большое значение имеет степень и характер иммуносупрессии у новорожденного, которые могут быть связаны с неполноценным питанием или приемом лекарств беременной, наследственным иммунодефицитом или ВИЧ-инфекцией. В отдельных случаях причиной вспышек сепсиса новорожденных становится несоблюдение санитарного режима в родильных или детских отделениях.
Классификация сепсиса новорожденных
По времени развития выделяют внутриутробный и постнатальный (ранний неонатальный и поздний неонатальный) сепсис новорожденных. Внутриутробный сепсис предполагает антенатальное или интранатальное инфицирование плода; при этом первичный гнойно-септический очаг располагается вне организма ребенка (чаще всего в его роли выступает плацентит, хорионит, хориоамнионит и т. д.). В случае постнатального сепсиса первичный гнойно-воспалительный очаг всегда располагается в организме самого новорожденного.
Ранний неонатальный сепсис новорожденных развивается в первые 4-ро суток жизни ребенка. Клинические течение заболевания обычно молниеносное, с быстрым развитием полиорганнной недостаточности, летальным исходом в 5-20% случаев. Поздний неонатальный сепсис новорожденных манифестирует на 5-й день и позднее. Характеризуется медленно прогрессирующим течением, возникновением вторичных септических очагов, 5-10%-ной летальностью.
Течение сепсиса новорожденных может быть молниеносным (3-7 дней), острым (до 4-8 недель), подострым (до 1,5-3 месяцев), затяжным (более 3 месяцев). С учетом локализации первичного септического очага и входных ворот различают: пупочный, кожный, легочный, ринофарингеальный, отогенный, риноконъюнктивальный, кишечный, урогенный, катетеризационный и др. виды сепсиса новорожденных. Сепсис новорожденных может протекать в форме септицемии или септикопиемии.
Симптомы сепсиса новорожденных
Септицемия или сепсис новорожденных без метастазов обычно развивается на фоне предшествующего мокнущего пупка, конъюнктивита, гнойничковой сыпи, опрелостей, стоматита. Предвестниками сепсиса новорожденных могут выступать вялость или беспокойство, снижение аппетита, обильные частые срыгивания, плохая прибавка в весе. В период разгара развивается температурная реакция (гипер- или гипотермия), отечный синдром или эксикоз, гипотрофия. Характерным признаком сепсиса новорожденных является грязновато-серый (землистый) оттенок кожных покровов, желтушность, мраморность кожи, сыпь.
Вследствие токсического поражения различных органов возникают гепатоспленомегалия, пневмопатия (тахипноэ, цианоз), кардиопатия (тахикардия или брадикардия, артериальная гипотензия), диспепсия, мочевой синдром (олигурия, анурия, ОПН), геморрагический синдром, надпочечниковая недостаточность. Чаще всего септицемия осложняется присоединением пневмонии, которая выступает как самостоятельное интеркуррентное заболевание.
Септикопиемия или сепсис новорожденных с гнойными метастазами характеризуется возникновением на фоне интоксикации вторичных очагов отсева в мозговых оболочках, легких, костях, печени, других органах. Чаще всего септикопиемия протекает с развитием гнойного менингита, абсцедирующей пневмонии, остеомиелита; реже – с формированием абсцесса печени, гнойного артрита, панофтальмита, медиастинита, флегмоны желудка или кишечника. В восстановительном периоде происходит санация пиемических очагов, стихание токсикоза, постепенное восстановление нарушенных функций.
Молниеносная форма сепсиса новорожденных протекает с развитием септического шока: стремительным ухудшением состояния ребенка, снижением температуры тела, брадикардией, кровоточивостью, отеком легких, острой почечной недостаточностью. Летальный исход при молниеносном течении сепсиса новорожденных наступает в течение 3-5 суток.
Диагностика сепсиса новорожденных
Диагноз сепсиса новорожденного может быть заподозрен неонатологом или педиатром на основании лихорадки свыше 3 дней или прогрессирующей гипотермии; гиперлейкоцитоза, сменяющегося лейкопенией; повышением содержания в крови маркеров инфекционного процесса (СРБ, интерлейкина-8, прокальцитонина).
Факт бактериемии при сепсисе новорожденных подтверждается путем посева крови на стерильность. Важное значение имеет выявление первичного гнойного очага и метастатических очагов, микробиологического исследование отделяемого из них (бактериологическое исследование мазка с конъюнктивы, мочи на микрофлору, соскоба/отделяемого с кожи на микрофлору, мазка из глотки, кала на дисбактериоз и т. п.).
Дифференциальная диагностика сепсиса новорожденных осуществляется с локализованными гнойно-воспалительными заболеваниями (пневмонией, медиастинитом, перитонитом, менингитом, энтероколитом), генерализованными вирусными инфекциями (цитомегалией, герпесом, энтеровирусной инфекцией) и микозами (кандидозом, аспергиллезом) и др. Для этого используются дополнительные лабораторные методы – ПЦР, ИФА, микроскопия.
Лечение сепсиса новорожденных
Терапия при сепсисе новорожденных проводится одновременно в нескольких направлениях и включает санацию септического и пиемических очагов, подавление циркуляции возбудителя в крови, коррекцию нарушенных функций.
Основу этиологического лечения сепсиса новорожденных составляет антибиотикотерапия: эмпирическая комбинированная до уточнения характера микрофлоры) и целенаправленная после получения антибиотикограммы. Противомикробные препараты вводятся внутривенно, в максимальных возрастных дозировках в течение 10-15 суток с последующей сменой. Чаще всего в клинической практике для лечения сепсиса новорожденных в различных сочетаниях используются цефалоспорины, аминогликозиды, аминопенициллины, карбапенемы и др.
С целью местного лечения гнойных очагов производится вскрытие фурункулов и абсцессов, перевязки с антибактериальными и ферментными препаратами; назначается УВЧ, СВЧ, электрофорез.
Патогенетическая терапия сепсиса новорожденных включает иммунокоррекцию (плазмаферез, гемосорбцию, введение иммуноглобулинов), проведение дезинтоксикационной терапии (внутривенной инфузии глюкозо-солевых растворов и свежезамороженной плазмы), адекватную кислородотерапию и т. д. При сепсисе новорожденных обязательно проводится мониторинг состояния жизненно-важных функций: АД, ЧСС, ЭКГ, КОС и газового состава крови, биохимических показателей (сахара крови, креатинина, электролитов), гематокрита.
В остром периоде сепсиса целесообразно пребывание новорожденных в кувезе, кормление материнским молоком, тщательный уход. В восстановительном периоде к лечению подключается гимнастика, массаж, лечебные ванны.
Прогноз и профилактика сепсиса новорожденных
Прогноз сепсиса новорожденных серьезный: летальность составляет от 30-40% до 60% среди глубоко недоношенных детей. У выздоровевших детей в отделенном периоде могут отмечаться частые ОРВИ, пиелонефрит, анемия, перинатальная энцефалопатия.
Профилактика сепсиса новорожденных включает выявление и санацию инфекций мочеполовой сферы у беременной, соблюдение противоэпидемических мероприятий медперсоналом родильных домов и отделений новорожденных, тщательный гигиенических уход за новорожденным, естественное вскармливание. Вопрос о сроках вакцинации новорожденных с сепсисом против туберкулеза и против гепатита В , проводимой в первые дни жизни, решается в индивидуальном порядке.
Аннотация научной статьи по клинической медицине, автор научной работы — Хаертынов Х. С., Анохин В. А., Любин С. А.
Приведено описание двух случаев грибкового неонатального сепсиса, обусловленного Candida krusei у детей, родившихся с экстремально низкой массой тела. В одном случае заболевание закончилось выздоровлением, в другом наступил летальный исход. Рассмотрены факторы риска развития кандидозного сепсиса у новорожденных детей.
Похожие темы научных работ по клинической медицине , автор научной работы — Хаертынов Х. С., Анохин В. А., Любин С. А.
Two cases of neonatal fungal sepsis caused by Candida krusei
The authors describe two cases of neonatal fungal sepsis caused by Candida krusei in children born with extremely low weight. Inonecase, thediseaseended with a recovery,intheother the outcome was lethal.The risk factors for Candida sepsis in neonatesare considered.
’9 (85) декабрь 2014 г.
ПРАКТИЧЕСКАЯ МЕДИЦИНА ^ 185
случай из практики
х.с. хаертынов1, в.а. анохин1, с.а. любин2
казанский государственный медицинский университет, 420012, г. Казань, ул. Бутлерова, д. 49 2Детская городская больница № 1, 420034, г. Казань, ул. Декабристов, д. 125а
Два случая грибкового неонатального сепсиса, обусловленного Candida krusei
Хаертынов Халит Саубанович — кандидат медицинских наук, доцент кафедры детских инфекций, тел. +7-903-342-96-27, e-mail: khalit65@rambler.ru
Анохин Владимир Алексеевич — доктор медицинских наук, профессор, заведующий кафедрой детских инфекций, тел. (843) 267-81-00, e-mail: anokhin56@mail.ru
любин Сергей Анатольевич — заведующий отделением реанимации новорожденных тел. +7-903-341-87-20, e-mail: Lubins65@mail.ru
Приведено описание двух случаев грибкового неонатального сепсиса, обусловленного Candida krusei у детей, родившихся с экстремально низкой массой тела. В одном случае заболевание закончилось выздоровлением, в другом наступил летальный исход. Рассмотрены факторы риска развития кандидозного сепсиса у новорожденных детей. Ключевые слова: новорожденные, грибковый сепсис, лечение.
Kh.s. KHAERTYNOV1, VA ANOKHIN1, S.A. LYuBIN2
1Kazan State Medical University, 49 Butlerov St., Kazan, Russian Federation, 420012 2City Children’s Hospital, 125a Dekabristov St., Kazan, Russian Federation, 420034
Two cases of neonatal fungal sepsis caused by Candida krusei
Khaertynov Kh.S. — Cand. Med. Sc., Associate Professor of the Department of Children’sInfectious Diseases, tel. +7-903-342-96-27, e-mail: khalit65@rambler.ru
The authors describe two cases of neonatal fungal sepsis caused by Candida krusei in children born with extremely low weight. Inonecase, thediseaseended with a recovery,intheother the outcome was lethal.The risk factors for Candida sepsis in neonatesare considered.
Key words: newborns, fungal sepsis, treatment.
Среди этиологических причин развития позднего неонатального сепсиса (НС) у детей, находящихся в отделениях интенсивной терапии и реанимации, грибы рода Candida приобретают в последние годы все большую актуальность. Отмечается значимый рост числа случаев инвазивного кандидоза и летальности в этой группе пациентов [1]. В США грибы этого рода занимают уже третье место среди главных причин внутрибольничного сепсиса [2]. Известно более 30 разновидностей грибов Candida, способных вызвать развитие кандидозного (фун-гального) сепсиса. При этом наибольшее эпидемиологическое и клиническое значение по-прежнему имеет Candida albicans. Тем не менее в последние годы растет заболеваемость инвазивным кандидо-зом, вызванным другими видами Candida, в частно-
сти C.glabrata, C.parapsilosis, C.tropicalis, С.кг^е1, С.1^^ап1ае, C.guiШermondii [3].
Основными факторами риска развития системного кандидоза являются нейтропения и иммуносупрес-сия [2]. По этим причинам группу риска традиционно составляют недоношенные новорожденные. Риск значимо возрастает в ситуациях, приводящих к массивной колонизации кожи и слизистых новорожденного грибами. Среди детей, рожденных с очень низкой массой тела (ОНМТ) и находящихся на лечении в отделениях интенсивной терапии, колонизация кандидамина первой неделе жизни регистрируется у 10% пациентов, а к 4-й неделе этот показатель возрастает до 64% [4]. Фенотипической характеристикой, обеспечивающим колонизацию Candidae, является их способность к адгезии на
186 ПРАКТИЧЕСКАЯ МЕДИЦИНА
‘9 (85) декабрь 2014 г.
поверхности слизистых оболочек, кожи, катетеров и т.п. [5]. Первично грибковой колонизации подвергается слизистая пищеварительного тракта, а иммуносупрессия создает благоприятный фон для инвазии Candida в крово- и лимфоток и последующей диссеминации. Инвазивный кандидоз в таких ситуациях регистрируют в 2-28% [6].
Клиническая картина грибкового (кандидозного) сепсиса фактически не отличается от таковой при традиционном бактериальном сепсисе. Candidae поражают различные органы, но наибольшую опасность представляет менингит и вентрикулит. Летальность при поражении ЦНС достигает 30% [7]. У выживших пациентов часто регистрируются отставание в неврологическом развитии, нарушения слуха и зрения [7]. В редких случаях возможно развитие и септического шока [5].
Факторами риска развития кандидозного сепсиса у новорожденных являются [1, 8]:
• низкая масса тела при рождении ( Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
• парентеральное питание с введением жировых эмульсий;
• тромбоцитопения ( 1500 g Birth Weight // Pediatr Infect Dis J. — 2013. — Vol. 32, № 3. — P. 222-226.
9. Amaral-Lopes S., Moura A. Neonatal fungal sepsis by Candida krusei: A report of three cases and a literature review // Medical Mycology Case Reports. — 2012. — Vol. 1. — P. 24-26.
