Среди множества видов вспомогательных репродуктивных технологий, искусственная инсеминация является наиболее простым способом достижения желаемой беременности у женщин с таким заболеванием, как генитальный эндометриоз.
Эндометриоз – это патология, которая занимает одно из ведущих мест среди причин женского бесплодия в мире. Поэтому для женщин с данной гинекологической проблемой разработка новых и усовершенствование старых технологий в репродуктологии, возможно, является единственным шансом забеременеть и выносить здоровое потомство.
Курс внутриматочной инсеминации женщинам с эндометриозом назначается совместно с контролируемой стимуляцией яичников, длительностью 6 месяцев. Данная методика позволяет достигнуть высокой частоты беременностей, но только в том случае, если женщина пройдет необходимый курс лечения и ряд диагностических исследований для тщательной подготовки к процедуре. После проведенного курса лечения от эндометриоза до планирования беременности должно пройти как минимум 12 месяцев.
Трудности
Эндометриоз – это, прежде всего, гормонально–зависимое заболевание, которое характеризуется разрастанием ткани, схожей по своей морфологии с тканью эндометрия, вне полости матки.

Основные трудности зачатия плода обусловлены изменениями в репродуктивной функции женского организма, такими как:
Таким образом, эндометриоз в разы снижает возможность оплодотворения и вынашивания плода. Но современное развитие репродуктологии помогает женщинам всего мира обрести шанс на зачатие собственного ребенка. Но это требует многих усилий, желания со стороны женщины, и высокого профессионализма со стороны врачей.
Инсеминация
Внутриматочная искусственная инсеминация (ВМИИ) — это давняя репродуктивная технология, которая заключается во введении в полость матки или цервикальный канал семенной жидкости мужчины, заготовленной заранее до проведения процедуры. Шанс забеременеть, после однократного применения процедуры, возрастает более чем на 12 % у женщин с легкими формами эндометриоза.
На эффективность процедуры ВМИИ при эндометриозе будут влиять такие факторы:
Помните о том, что актуальность данной процедуры доказана только при легких формах эндометриоза.
Подготовка
Нужно помнить, что проведение данной процедуры целесообразно только в том случае, если риск возможного невынашивания будет сведен до минимума. Достигнуть такого результата можно после заблаговременного проведения курса лечения эндометриоза, после чего можно готовить женщину к процедуре.
Перед проведением искусственной инсеминации при эндометриозе женщине нужно выполнить ряд диагностических мероприятий:
- Клинический анализ крови.
- Исследование крови методом ИФА и ПЦР на TORCH — инфекцию: краснуха, ВПГ тип 1 и 2, токсоплазмоз, цитомегаловирус.
- Мазок из влагалища на микрофлору и степень чистоты влагалища.
- Посев материала на выделение специфических возбудителей: микоплазма, хламидия и трихомонада.
- МРТ матки и маточных труб, для оценки их проходимости.
- Онкоцитология и онкомаркеры.
- Гормональный статус организма женщины.
- УЗИ с трансвагинальным и трансабдоминальным датчиком.
- Кольпоскопия – оценка состояния шейки матки.
Мужчина, который является донором спермы, должен пройти такие исследования:
- Исследование биологического материала (кровь и сперма) на наличие инфекционных агентов;
- Спермограмма: оценка функциональной активности сперматозоидов, их подвижности, формы и количества.
Подготовка семенного материала к инсеминации:
- Забор спермы в условиях стационара методом мастурбации;
- Очистка биологического материала, которая заключается в отборе морфологически полноценных и фракции наиболее подвижных сперматозоидов;
- Центрифугирование – концентрация отобранных клеток.
Стимулировать овуляцию нужно под контролем УЗИ – фолликулометрии и концентрации антимюллеровского гормона (АМГ). А сама стимуляция проводится с использованием специальных медикаментозных средств на основе гонадотропных гормонов гипофиза.
Начинают стимуляцию яичников на 4 -5 день менструального цикла, а саму процедуру проводят в период наступления овуляции, это происходит в середине менструального цикла и сопровождается выходом зрелой, готовой к оплодотворению яйцеклетки.
Методика
Последовательность манипуляций при искусственной инсеминации:
- Пациентка занимает необходимое положение в гинекологическом кресле.
- Стерильными инструментарием (зеркалами) осуществляют доступ к шейке матки.
- Катетер под контролем УЗИ вводят в полость матки.
- Введение по катетеру биологического материала (сперматозоидов).
- Женщина занимает горизонтальное положение и находится в таком положении 20 -30 минут.
- Повтор процедуры в течение нескольких дней
- Динамическое наблюдение за женщиной с осмотром и оценкой гормональной активности яичников.
Рекомендации после процедуры:
- Ограничение физических нагрузок;
- Полноценное витаминизированное питание;
- Воздержание от половой жизни.
Противопоказания
Противопоказания к проведению инсеминации:
- Психическая нозология;
- Соматическая патология, риск которой превышает риск беременности;
- Аномалии развития матки и маточных труб, которые несовместимы с беременностью;
- Опухолевый рост в яичниках;
- Злокачественный процесс в органах половой сферы;
- Острый воспалительный процесс или обострение хронической генитальной или экстрагенитальной патологии.
- Тяжелая и диффузная форма эндометриоза.
Результаты
После инсеминации при эндометриозе отзывы пациентов различные. И, как правило, их различие обусловлено тяжестью течения эндометриоза, наличием сопутствующей патологии и степенью подготовленности к процедуре.
Часто в отзывах от пациенток можно услышать преимущества данной процедуры, такие как:
- Доступность в цене;
- Технологическая простота метода;
- Минимальная стимуляция функции яичников;
- Безболезненность методики.
Но и недостатки так же:
- Длительный период подготовки к процедуре.
- Прием экзогенных гормональных препаратов, что не всех женщин приводило в восторг.
- Появление обменных нарушений после стимуляции яичников (набор избыточной массы тела).
Некоторым пациентам уже после проведения 2 процедур удавалось достичь желаемого результата — забеременеть, а в дальнейшем за счет профессионального подхода к ведению беременности — выносить и родить ребенка. Но удача постигает не всех, и это не повод сдаваться.
Можно ли делать ЭКО при эндометриозе? Какая правильная тактика лечения? Эффективна ли искусственная внутриматочная инсеминация при эндометриозе?
Содержание:
- Статистика
- Почему между эндометриозом и бесплодием стоит знак равенства?
- Стоит ли делать хирургическую лапароскопию по поводу эндометриоза перед ЭКО?
- Обоснование необходимости хирургического лечения при эндометриоидных кистах яичников перед программами искусственного оплодотворения
- ВРТ – второй этап лечения эндометриоза
- Искуственная внутриматочная инсеминация при эндометриозе
- ЭКО при эндометриозе
- Выводы
Статистика
Научные данные в отношении заболевания неутешительны:
- наружный эндометриоз внутренних половых органов наблюдается у 5–10% женщин фертильного возраста;
- среди пациенток, обратившихся в репродуктивные центры с целью проведения искусственного оплодотворения, в более чем 30% диагностированы наружные формы эндометриоза;
- частота выявления заболевания при проведении лапароскопии 20–55%.
Эндометриоз – это патологическое распространение клеток эндометрия на внутренние органы таза. Что такое эндометриоз и о причинах его появления более подробно можно узнать из этой статьи.
Почему между эндометриозом и бесплодием стоит знак равенства?
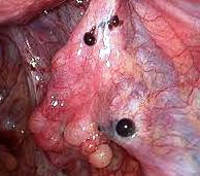
Заболевание затрагивает все органы репродуктивной системы, поэтому ЭКО при эндометриозе – не редкость. Противовоспалительные изменения фолликулярной жидкости, возникающие в результате роста эндометриоидных очагов и кровоизлияний, оказывают влияние на оогенез (созревание ооцитов):
Изменения в яичниках приводят к снижению ответа на стимуляцию овуляции. Для контролируемой стимуляции требуются более высокие дозы гонадотропинов. Но даже повышая дозировки гормональных препаратов, получают сниженное количество ооцитов (яйцеклеток).
Наиболее выраженные изменения при патологии касаются рецептивности эндометрия (способности взаимодействовать с эмбрионом для осуществления процесса имплантации). Она резко снижена, что неблагоприятно сказывается на наступлении беременности и вынашивании плода.
Стоит ли делать хирургическую лапароскопию по поводу эндометриоза перед ЭКО?
Однозначно – хирургическая (лапароскопическая) терапия повышает частоту наступления беременности. Еще одно преимущество – возможность оценить ряд показателей, составляющих индекса фертильности, который имеет прогностическое значение и позволяет предсказать время и вероятность наступления спонтанной беременности. Анализируя этот показатель, репродуктолог получает возможность определиться с дальнейшим ходом лечения:
При лапароскопии полное удаление очагов и образований эндометриоза перед ЭКО и внутриматочной инсеминации повышает шансы живорождения.
Обоснование необходимости хирургического лечения при эндометриоидных кистах яичников перед ЭКО
Многие исследования подтверждают факт снижения овариального резерва (запасов яйцеклеток) после удаления эндометриом яичников, особенно при двусторонних формах. При удалении эндометриоидных кист повреждаются здоровые ткани яичника вместе с фолликулами. Поэтому хирургическое лечение (с помощью лапароскопии) эндометриоза перед ЭКО имеет индивидуальный подход. Обосновано рекомендуют вмешательство:
- при выраженной болевой симптоматике – для облегчения состояния;
- для достоверного исключения злокачественных новообразований;
- при эндометриоидных кистах большого размера (риск развития осложнений – перитонит и прочее).
Во всех других ситуациях во главе стоит приоритет – дать женщине возможность получить собственный генетический материал для искусственного оплодотворения.
Решение об удалении кист диметром 3–4 см принимается на усмотрение врача. Если есть возможность получить ооциты во всех растущих фолликулах без нарушения целостности кист, необходимости в хирургическом вмешательстве нет. Если кисты, даже незначительных размеров, скрывают растущие фолликулы, особенно при фиксированном яичнике (в результате спаечного процесса) – с большой долей вероятности потребуется их иссечение.
Второй этап лечения эндометриоза — ВРТ
После хирургического вмешательства используется контролируемая стимуляция гиперовуляции, внутриматочная инсеминация, ЭКО.
Кумулятивный процент наступления беременности с применением стимуляции овуляции составляет более 50%. Без гормональной стимуляции – 27%.
Внутриматочная инсеминация при эндометриозе
Такой простой метод репродуктивных технологий, как внутриматочная инсеминация при эндометриозе, дает хорошие результаты. При проведении инсеминации после лапароскопии частота живорождений в 5,6 раз выше, чем у женщин при спонтанной беременности (при выжидательной тактике с хорошим прогнозом на беременность).
Научные рекомендации в отношении ВМИ звучат следующим образом: после хирургического лечения у женщин с бесплодием, страдающих эндометриозом 1–2 стадии, целесообразно назначать контролируемую стимуляцию со внутриматочной инсеминацией в течение 6 месяцев. Это позволяет достичь такой же частоты беременностей, как и при отсутствии причин бесплодия.
ЭКО при эндометриозе
ЭКО при эндометриозе, ассоциированным с бесплодием, рекомендуют в случае:
- непроходимости трубного аппарата;
- присутствие мужского фактора бесплодия;
- неэффективности хирургического лечения.
Самая большая проблема при ЭКО у пациенток с эндометриозом – низкое качество ооцитов, эмбрионов и неполноценная имплантация.
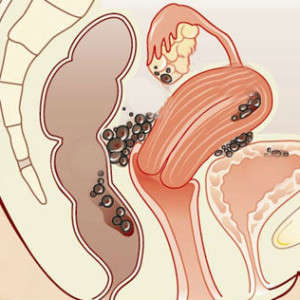
Чтобы повысить эффективность оплодотворения с рассматриваемой патологией, назначают ГнРГ агонисты с целью угнетения роста и регрессии эндомериоидных образований перед ЭКО или инсеминацией в течение от 3 до 6 месяцев. Это позволяет повысить шансы в 4 раза. То есть, искусственное оплодотворение проводят по ультрадлинному протоколу. Женщине назначают агонисты в виде депо-форм в течение 3–6 циклов. В последнем цикле на 20 день добавляют гонадотропины для стимуляции.
Выводы
Решение о тактике лечения методом ЭКО должно выглядеть так:
- При сниженном овариальном резерве – безотлагательное вступление в программу экстракорпорального оплодотворения.
- Присутствуют отклонения от нормы в спермограмме – проводится ЭКО с техникой ИКСИ.
- При трубном факторе (непроходимости) – срочно проводится экстракорпоральное оплодотворение.
Если этих факторов нет, то начинают хирургическое лечение с выжидательной тактикой 6–12 месяцев, что может привести к спонтанной самостоятельной беременности. Если беременности нет, в течение 3–4 циклов назначается внутриматочная инсеминация со стимуляцией. Если это лечение не было эффективным, то тогда проводят экстракорпоральное оплодотворение в ультрадлинном протоколе.
