В последнее время в гинекологической практике все более широкое распространение получает эхография, особенно у детей и подростков, в связи с безболезненностью, безопасностью и необременительностью. В СССР ультразвук с диагностической целью впервые применила Н. Д. Селезнева в 1962 г. Безопасность и высокая разрешающая способность означают большие потенциальные возможности эхографии в эндокринологии.
Исследование затрудняют малые размеры матки и яичников в детском возрасте, поэтому необходима тщательная подготовка больных.
В обычных условиях органы малого таза недоступны для исследования в связи с выраженным отражением ультразвуковых волн от содержащих газ петель кишечника. За 3 дня до исследования назначают диету без газообразующих продуктов, накануне вечером делают очистительную клизму. Для обследования девочку укладывают на спину (рис. 27). Для лучшего акустического контакта с преобразователем кожу живота смазывают вазелиновым маслом. Эхографические данные сопоставляются с данными клинического исследования и оперативного лечения, а также с результатами гормонального, генетического, рентгенологического исследования.
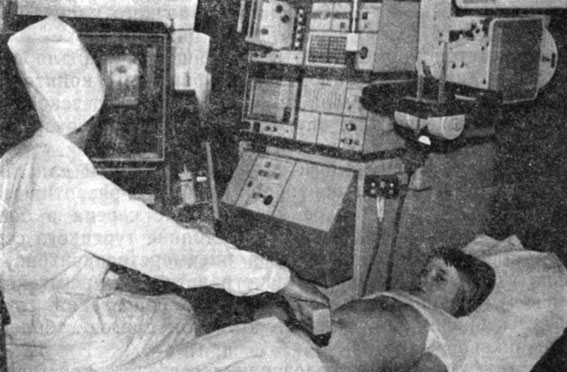
Рис. 27. Проведение ультразвукового исследования девочке 6 лет
С помощью эхографии удается проследить за ростом и развитием матки и яичников как при физиологическом, так и при патологическом половом созревании у детей и подростков от 2 до 19 лет. Выявляется четкая корреляция между развитием вторичных половых признаков, антропометрическими данными и эхографическими размерами матки и яичников в каждом возрасте, а также определяется расположение матки и яичников по отношению друг к другу и к стенкам малого таза (рис. 28, 29, 30, 31). При продольном сканировании на эхограмме определяется большинство внутритазовых анатомических структур: наполненный мочевой пузырь, матка, влагалище и ректосигмоидальный отдел толстого кишечника. Матка — наиболее легко визуализируемый орган малого таза. Физиологически развитая матка определяется как плотное образование с множеством линейных и точечных эхоструктур, расположенное в центре малого таза, позади мочевого пузыря.

Рис. 28. Матка 6-летней девочки о нормальным физическим и половым развитием (продольное сканирование). 1 — матка; 2 — мочевой пузырь; 3 — передняя брюшная стенка
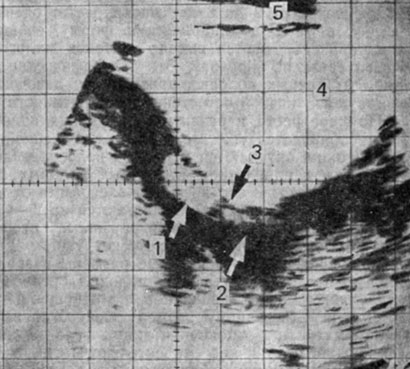
Рис. 29. Матка 9-летней девочки с нормальным физическим и половым развитием. 1 — тело матки; 2 — шейка матки; 3 — угол между телом и шейкой матки (намечается); 4 — мочевой пузырь; передняя брюшная стенка
Рис. 30. Матка 13-летней девочки, имеющей вторичные половые признаки и менструации. 1 — тело матки; 2 — шейка матки; 3 — срединная структура матки; 4 — влагалище; 5 — мочевой пузырь; 6 — передняя брюшная стенка
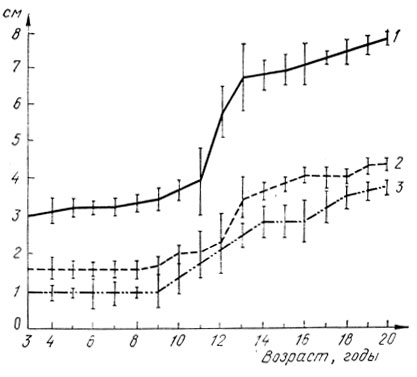
Рис. 31. Динамика увеличения размеров матки в детском и юношеском возрасте. 1 — длина; 2 — ширина; 3 — переднезадний размер
Яичники представляют собой наиболее сложный объект для эхографического исследования, особенно у детей моложе 7 лет, и определяются при поперечном сканировании как образования эллипсоидной формы и более нежной структуры, чем матка. Влагалище определяется на эхограмме в виде двух параллельных линий, которые под углом соединяются с маткой и располагаются по задней стенке мочевого пузыря.
У девочек от 2 до 8 лет матка растет очень медленно, преимущественно в длину, и имеет цилиндрическую форму, ее шейка не дифференцируется. Яичники располагаются высоко у стенок малого таза, у нижнего края поперечного среза m. iliopsoas. Эти эхографические данные, коррелируя с отсутствием вторичных половых признаков у девочек указанного возраста, свидетельствуют о низкой эстрогенной насыщенности организма (рис. 32).
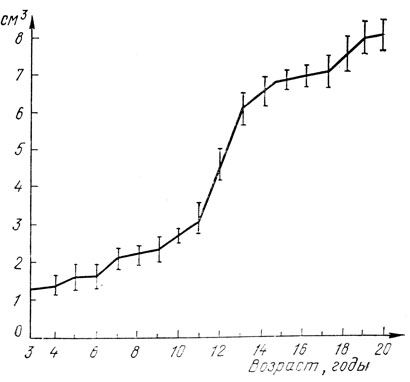
Рис. 32. Динамика увеличения объема яичников в детском и юношеском возрасте
По мере роста и развития внутренних половых органов девочек на эхограмме появляется угол между телом и шейкой матки, шейка дифференцируется, яичники опускаются глубже в полость малого таза. В 9-11 лет у девочек вместе с появлением вторичных половых признаков происходит скачок линейного роста. В это время на эхограмме отмечается увеличение ширины и толщины матки, яичники располагаются на 2-4 см выше углов матки. В 12-13 лет есть более или менее выраженные вторичные половые признаки, а у некоторых девочек появляются менструации. В зависимости от этого на эхограмме определяются различные размеры и зрелость внутренних половых органов. О зрелости внутренних половых органов можно судить на эхограмме по размерам матки и яичников, по отношению переднезаднего размера тела матки к переднезаднему размеру шейки, по величине угла между телом и шейкой матки, по отношению длины тела матки к длине шейки, а также по расположению яичников относительно матки и стенок малого таза. Размеры внутренних половых органов особенно быстро увеличиваются и их зрелость повышается по данным эхограммы с наступлением менархе.
В 14-16 лет продолжается увеличение всех размеров матки, она приобретает грушевидную форму, увеличивается угол между телом и шейкой матки, яичники глубже опускаются в полость малого таза, что коррелирует с развитием вторичных половых признаков до II-III степени при правильной последовательности их появления. В 15-16 лет устанавливаются регулярные менструации, замедляется соматическое развитие, вторичные половые признаки развиты до III-IV степени. На эхограмме отношение длины тела к длине шейки матки составляет 2:1, угол между телом и шейкой матки хорошо выражен, яичники располагаются рядом с телом матки.
Эхографические данные у здоровых девочек согласуются с результатами анатомических и морфологических исследований [Широченко Н. Д., 1976]. По данным Е. А. Богдановой и соавт. (1980), наиболее выраженное увеличение размеров матки и яичников наблюдается с 13 до 15 лет, что подтверждено с помощью гинекографии. Мы установили, что до 9 лет происходит постепенное увеличение матки только в длину, а с 9-10 до 13-14 лет наблюдается как бы скачкообразное увеличение всех ее размеров. Размеры яичников тоже увеличиваются постепенно до 11 лет, а затем до 13-14 лет объем яичника быстро нарастает.
Эхографическое исследование позволяет проследить четкую зависимость между созреванием всего организма и развитием внутренних половых органов у детей и подростков.
С эхографии необходимо начинать обследование больных с подозрением на дисгенезию гонад, и при визуализации матки и гонад в виде тяжей сопоставлять эти данные с результатами гормональных, генетических и клинических методов исследования. При ультразвуковом исследовании у больных 16-18 лет с типичной и чистой формами дисгенезии гонад матка визуализируется в виде тяжа длиной 3,13±0,06 см (норма 7,2±0,12 см). Гонады определялись по линии входа в малый таз как тяжи объемом в среднем 1,75 см 3 (норма 8,81 см 3 ). Эти данные приблизительно соответствуют состоянию внутренних половых органов у здоровых девочек моложе 7 лет.
Эхография незаменима при оценке эффективности гормонального лечения больных с дисгенезией гонад. Обычно девочкам с этой патологией проводится лечение эстрогенами прерывистыми курсами или циклическая гормонотерапия под контролем эхографии. При лечении У НИХ появляются вторичные половые признаки, увеличивается длина тела. При динамическом ультразвуковом исследовании на фоне терапии можно проследить, как увеличивается матка, начинает дифференцироваться шейка, намечается угол между телом и шейкой матки. Размеры и расположение гонад при этом не меняются (рис. 33-38).
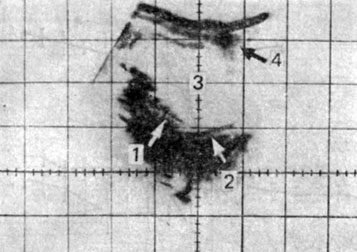
Рис. 33. Матка 2-летней девочки с неполной формой ППР. 1 — матка; 2 — влагалище; 3 — мочевой пузырь; 4 — передняя брюшная стенка
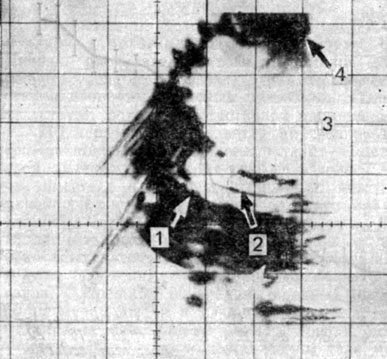
Рис. 34. Матка 2-летней девочки с неполной формой ППР. 1 — матка; 2 — выраженная срединная структура матки; 3 — мочевой пузырь; 4 — передняя брюшная стенка
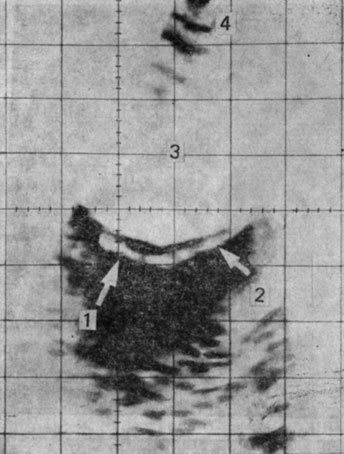
Рис. 35. Матка 17-летней девушки с дисгенезией гонад. 1 — матка в виде тяжа; 2 — влагалище; 3 — мочевой пузырь; 4 — передняя брюшная стенка
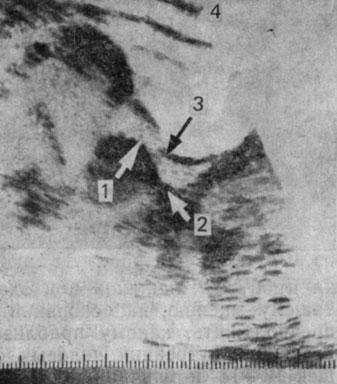
Рис. 36. Матка 17-летней девушки с дисгенезией гонад на фоне лечения эстрогенами. 1 — тело матки; 2 — шейка матки; 3 — угол между телом и шейкой; 4 — передняя брюшная стенка

Рис. 37. Отсутствие матки и яичников у больной 17 лет с тестикулярной феминизацией. 1 — мочевой пузырь; 2 — передняя брюшная стенка

Рис. 38. Аплазия матки и влагалища у девушки 17 лет (поперечное сканирование). 1 — яичники; 2 — мышцы таза; 3 — передняя брюшная стенка
Особую ценность, по нашему мнению, представляет выявление асимметрии гонадальных структур, что можно наблюдать при чистой форме дисгенезии гонад с кариотипом 46XY, а также у больных со смешанной формой дисгенезии гонад. Асимметрия гонад на эхограмме становится показанием к лапаротомии и их удалению, что согласуется с мнением И. Г. Дзенис, И. С. Розовского (1979).
Причиной задержки полового развития центрального генеза является нарушением регулирующей функции гипоталамических структур. У больных с первичной аменореей центрального генеза отставание в развитии вторичных половых признаков коррелирует с высокодостоверным уменьшением всех размеров матки и объема яичников при эхографическом исследовании. По нашему мнению, на основании эхографических данных можно предположить, какому приблизительно возрасту соответствует развитие внутренних половых органов. На эхограмме у девушек 16-18 лет яичники располагаются приблизительно на 2-4 см выше углов матки, что характерно для 10-12-летних девочек. При этом средний объем яичников и размеры матки намного меньше возрастной нормы. Матка определяется в виде образования цилиндрической формы, т. е. отношение переднезаднего размера тела матки к переднезаднему размеру шейки приближается к единице и угол между телом и шейкой не выражен. Ценность эхографии также заключается в том, что с ее помощью можно контролировать эффективность гормональной терапии при данной патологии.
При этой патологии внутри плодного пузыря появляются перетяжки (амниотические сращения, тяжи Симонара) – волокнистые образования, плавающие в околоплодной жидкости. На очень раннем сроке они не создают проблем, но по мере внутриутробного роста ребёнка, могут обматываться вокруг его тела, приводя к серьезным последствиям.
Причины образования амниотических тяжей
Точная причина образования сращений до сих пор не установлена, но существует несколько теорий, объясняющих это явление:
- Повреждение плодного яйца в начале беременности, приведшее к нарушению развития амниона (внутренней оболочки плодного пузыря).
- Попадание микробов в полость матки, вызвавшее воспаление оболочек пузыря (амниотит) или матки (эндометрит). В пользу этой теории говорит более частое развитие патологии у женщин, страдающих хроническими воспалительными процессами половой сферы и ЗППП.
- Сосудистые нарушения, препятствующие адекватному кровоснабжению плодного яйца, и повлекшие неправильное развитие его внутренней оболочки.
- Перенесенные в самом начале беременности вирусные инфекции, влияющие на развитие амниотического пузырька. Особенно опасны TORCH-инфекции (токсоплазмоз, цитомегаловирус, краснуха, герпес), но проблемы могут создать обычные грипп или ОРЗ.
- Аномалии развития матки, затрудняющие формирование полноценного плодного пузыря (детская, двурогая седловидная форма органа).
- Истмико-цервикальная недостаточность — слабость маточной шейки, которая не в состоянии держать увеличивающийся плодный пузырь. Расширение цервикального канала приводит к надрыву амниотической оболочки и проникновению инфекции в матку.
Как развивается патология
Пока зародыш маленький, перетяжки плавают внутри пузыря. Затем, в ряде случаев они рассасываются, но иногда тяжи Симонара мешают протеканию беременности.
Обмотавшись вокруг ручки, ножки, шейки или головки плода, перетяжки сдавливают ткани, затрудняя кровообращение. Это приводит к образованию рубцов и нарушению внутриутробного развития. Дети рождаются с недоразвитыми или отсутствующими пальцевыми фалангами, кистями и стопами. Сдавление нервов и сосудов вызывает параличи конечностей, атрофию мышц и сухожилий.
Нарушение кровоснабжения суставов, вызванное сдавлением конечностей тяжами, приводит к рождению детей с несгибающимися, неразгибающимися, неестественно вывернутыми конечностями, косолапостью и косорукостью.
При передавливании тяжом пуповины, прекращается поступление кислорода, питательных веществ и плод погибает. При неполном сдавлении ребенок развивается в условиях гипоксии, приводящей к недоразвитию головного мозга и ДЦП.
Сдавление тяжом области живота плода в приводит к гастрошизису – расщелине на передней брюшной стенке и омфалоцеле — грыже пупочного канатика. При этих патологиях кишечник и внутренние органы малыша выходят за пределы брюшной полости. Дети часто погибают внутриутробно, а выжившим требуется серьезная операция.
На каких сроках обнаруживаются амниотические тяжи
В большинстве случаев патология видна во время первого УЗИ в 11-12 недель. Но иногда перетяжки обнаруживаются позже. Лучше всего ситуация просматривается при 3D и 4D УЗИ. В ходе обследования определяется, не задели ли тяжи части тела ребенка и не мешают ли они свободному движению плода.
При обнаружении амниотических перетяжек женщине назначают эхокардиографию плода, выявляющую гипоксию. Если во время обследования видно, что тяжи негрубые, небольшие и расположены вне тела малыша, женщине назначается постоянное наблюдение. Примерно в 70% случаев беременность удается доносить, постоянно контролируя состояние плода на УЗИ.
Как правило, если до 25 недель тяжи не вызвали осложнений, в дальнейшем они не помешают вынашиванию. Если обвитие наступило на позднем сроке все же наступило, проводится экстренное родоразрешение. Выбор ведения родов зависит от месторасположения перетяжки и ее толщины. Часто приходится прибегать к кесареву сечению.
При обнаружении на раннем сроке перетяжек, пересекающих тело малыша, предлагается прерывание беременности из-за высокого риска возникновения уродств у ребенка. Женщинам, рискнувшим оставить такую беременность, нужно понимать, что риск преждевременных родов и внутриутробной гибели будет высок, а впоследствии малышу понадобится длительная реабилитация и протезирование.
Некоторые клиники предлагают операцию по эндоскопическому рассечению перетяжек амниона. К сожалению это метод пока недостаточно отработан, поэтому часто не дает результата, заканчиваясь гибелью плода или преждевременными родами.
Профилактика
Самый простой и легкий в путь избежать проблемы – тщательная подготовка к беременности, снижающая риск образования тяжей Симонара и других осложнений. Перед планируемым зачатием нужно пролечить имеющиеся воспалительные процессы половой сферы, провериться на TORCH- инфекции и ЗППП.
При истмико-цервикальной недостаточности проводятся вмешательства предотвращающие преждевременное открытие шейки матки и препятствующие попаданию микробов в маточную полость.
Поскольку единственный метод выявления патологии – УЗИ – обследование, его нужно проходить несколько раз на протяжении беременности. При подозрении на наличие амниотических тяжей потребуется дополнительные 3D и 4D- обследования вне сроков скрининга.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter

Амниотические тяжи – волокнистые соединительнотканные нити, происходящие из амниотической оболочки и натянутые между стенками матки. Возникают в результате небольших повреждений амниона на ранних сроках беременности, нарушений плодово-плацентарного кровотока и внутриутробных инфекций. Как правило, амниотические тяжи протекают благоприятно и не представляют угрозы для развития плода. В отдельных случаях могут сдавливать и перетягивать плод и пуповину, становясь причиной пороков развития. Диагноз устанавливается на основании данных инструментальных исследований. При угрозе фатального сдавления пуповины или жизненно важных органов осуществляют внутриутробное удаление тяжа. В остальных случаях лечение не требуется.

Общие сведения
Амниотические тяжи (амниотические сращения, тяжи Симонара, синдром амниотических перетяжек) – волокнистые нити, состоящие из соединительной ткани. Являются дупликатурой амниотической оболочки, натянутой между стенками матки. По различным данным, выявляются в 0,12 – 0,015 случаев успешно доношенной беременности. Предположительно являются причиной 178:10000 случаев выкидышей. Амниотические тяжи диагностируются не ранее 12 недель гестации, в 80% случаев никак не влияют на течение беременности и не вызывают пороков развития плода.
В 70% случаев тяжи не обнаруживаются при проведении повторных инструментальных исследований, что обусловлено их разрывом или сдавливанием. В отдельных случаях сохраняющиеся амниотические тяжи могут становиться причиной появления амниотических перетяжек, вызывать гипоксию плода, деформации и врожденные ампутации конечностей. Диагностику и лечение амниотических тяжей осуществляют специалисты в области акушерства и гинекологии. Лечением последствий внутриутробной гипоксии и пороков развития, обусловленных данной патологией, занимаются неврологи, ортопеды, хирурги, офтальмологи и другие специалисты.

Причины амниотических тяжей
Причины развития амниотических перетяжек пока точно не установлены. Существует несколько теорий, объясняющих возникновение этой патологии. Последователи первой теории считают, что амниотические тяжи образуются при микроповреждениях амниона на 4-18 неделях гестации. Соединительнотканные нити, отделившиеся от плодного пузыря и свободно плавающие в околоплодной жидкости, могут опутывать пуповину или различные части плода. В последующем размер плода увеличивается, а размер амниотических тяжей не меняется, и это становится причиной сдавления различных частей тела плода.
Сторонники второй теории предполагают, что причиной возникновения амниотических тяжей являются сосудистые нарушения. Последователи третьей теории указывают на возможную связь между синдромом амниотических перетяжек и внутриматочными инфекциями. В числе дополнительных предрасполагающих факторов развития амниотических тяжей называют маловодие, эндометрит, истмико-цервикальную недостаточность, пороки развития половых органов матери, инвазивные исследования во время беременности и тератогенное действие некоторых лекарственных препаратов.
Существует также генетическая теория возникновения амниотических тяжей, однако, большинство современных специалистов не разделяют эту гипотезу, указывая на отсутствие свидетельств наследования данной патологии. Гинекологи говорят, что вероятность возникновения амниотических тяжей никак не коррелирует с возрастом беременной женщины, количеством предыдущих родов, наличием амниотических сращений во время предыдущих беременностей и существованием аналогичной патологии как по материнской, так и по отцовской линии.
Осложнения амниотических тяжей
Самым распространенным последствием тяжей Симонара являются кольцевые вдавления в области конечностей. Обычно страдают дистальные отделы. Чаще всего при амниотических тяжах поражаются II, III и IV пальцы рук, реже встречаются перетяжки в области I пальца стопы. Возможно поражение одной или нескольких конечностей. Встречаются также множественные перетяжки одной конечности на нескольких уровнях. Амниотические тяжи образуют на поверхности конечности глубокие борозды, иногда достигающие кости. В последующем эти борозды, препятствующие нормальному крово- и лимфообращению, становятся причиной развития трофических язв, слоновости и частичного гигантизма конечности.
Из-за сдавления периферических нервов при амниотических тяжах могут развиваться парезы и параличи, сопровождающиеся мышечной атрофией. В тяжелых случаях из-за грубых нарушений кровотока дистальная часть конечности некротизируется и либо отторгается во внутриутробном периоде, либо требует ампутации после рождения. При отторжении во внутриутробном периоде омертвевшая часть конечности отделяется от плода и свободно плавает в амниотической жидкости.
Кроме того, амниотические тяжи в области конечностей могут становиться причиной синдактилий, косорукости, ложных суставов, контрактур суставов, деформаций ногтей, нарушений формы и размера конечностей. Установлена связь между амниотическими тяжами и врожденной косолапостью. Синдром амниотических перетяжек выявляется у каждого третьего ребенка с данной патологией. Причиной развития косолапости предположительно становится ограничение подвижности конечности из-за ее фиксации перетяжкой и сдавливание ножки стенкой матки.
В 12% случаев амниотические тяжи вызывают деформации лица и черепа. Возможны деформации носа, незаращение верхней губы и нёба, косоглазие, увеличение расстояния между глазами, опущение века, недоразвитие глазного яблока, уменьшение размеров глазного яблока, колобома радужки, метаплазия роговицы, обструкция слезных желез или нарушение процесса кальцификации черепа. При расположении амниотических тяжей в области туловища может развиться гастрошизис (расщелина в передней стенке живота, через которую выпадают внутренние органы) и омфалоцеле (грыжа пупочного канатика). Возможно сдавление пуповины, сопровождающееся гипоксией плода. Считается также, что при наличии амниотических тяжей повышается вероятность преждевременных родов.
Диагностика амниотических тяжей
Для уточнения диагноза, оценки серьезности угрозы для плода и определения тактики лечения пациенток с подозрением на амниотические тяжи направляют на дополнительные исследования: эхокардиографию плода, МРТ и 3D УЗИ. В большинстве случаев амниотические перетяжки не влекут за собой последствий для развития плода и не нарушают течение беременности. В 70-80% случаев тяжи самостоятельно разрываются, сдавливаются или рассасываются и не выявляются при проведении повторного УЗИ.
Лечение амниотических тяжей и их осложнений
Лечение обычно не требуется. Врачи осуществляют наблюдение, периодически назначают повторные инструментальные исследования. При появлении угрозы для жизни плода (сдавливании пуповины или жизненно важных органов) проводят хирургические вмешательства по внутриутробному рассечению амниотических тяжей. Такие операции появились совсем недавно и пока являются скорее экспериментальным, чем стандартным способом лечения амниотических тяжей, однако, описаны случаи их удачного завершения.
Тактика лечения ребенка с врожденными пороками развития, обусловленными наличием амниотических тяжей, определяется индивидуально. При глубоких вдавлениях в области конечностей, препятствующих нормальному крово- и лифотоку, осуществляют иссечение плотной рубцовой ткани в течение первого года жизни. При синдактилии выполняют разделение пальцев, при косолапости и косорукости проводят консервативное и оперативное лечение. При ампутациях вследствие амниотических тяжей осуществляют протезирование конечностей.
При расщеплении неба и верхней губы обычно требуется несколько хирургических вмешательств (от 2 до 7 в зависимости от тяжести патологии). Операции выполняют поэтапно, возраст проведения хейлопластики и уранопластики также определяют индивидуально, однако все специалисты считают, что лечение и реабилитацию при данной патологии необходимо завершить до достижения шестилетнего возраста. Детей с патологией глаз, развившейся в результате амниотических тяжей, направляют к офтальмологу, в зависимости от характера порока может потребоваться как консервативная терапия, так и оперативное лечение. При гастрошизисе и омфалоцеле показаны хирургические вмешательства.
Крайне редко матка может отсутствовать совсем, может иметь место маленькая инфантильная матка, обычно с выраженным передним загибом.
Если слияние зачатков не произошло почти на всем протяжении, то образуется удвоенная матка, как правило, с двумя влагалищами.
Гипоплазированная матка при ультразвуковом исследовании определяется в виде изоэхогенного тяжа длиной до 3-х см.
При седловидной форме матки с врожденным углублением в области дна особенностью эхокартины является визуализация двух М-эхо только в области дна. По всем остальным параметрам ультразвуковое изображение не отличается от нормы.
При лапароскопии седловидная матка также имеет характерный вид — выемку с плавными краями в центральной части дна.
Ультрасонографически о двурогой матке говорят в случае, если глубина вырезки превышает 12 мм, при этом визуализация двух М-эхо достигается уже в области тела матки: чем выраженнее порок, тем ближе к внутреннему зеву появляется эта эхокартина.

Ширина полости двурогой матки, определяющаяся при гистерографии, часто превышает ее длину.
В отличие от удвоения при двурогой матке имеется одна шейка и одно влагалище, что отчетливо определяется при томографии. Получение гиперсигнала от эндометрия делает этот диагноз очевидным.
Характерным признаком гистерографической картины удвоения матки является визуализация ее двух полостей, каждая из которых содержит неизмененный эндометрий.
Лапароскопические признаки удвоения матки также очевидны.
Перегородка полости матки чаще всего располагается в поперечной плоскости, при этом, в отличие от удвоения матки, признаков двух полностью разделенных полостей не определяется.
