Ультразвуковое исследование молочных желез и регионарных лимфатических узлов — наиболее полное и эффективное обследование молочных желез. Современное оборудование позволяет с максимальной детализацией одинаково эффективно оценивать состояние как поверхностно, так и глубоко расположенных тканей молочных желез любых размеров и строения. Ультразвуковые сканнеры помогают идентифицировать и правильно оценить состояние тканей молочной железы по их плотности и содержанию.
По мнению мировых авторитетов в ультразвуковой диагностике использование приборов последнего поколения в сочетании с высоким мастерством исследователя позволяет классифицировать новообразования молочных желез даже при их размере менее 5 мм, как доброкачественные, так и злокачественные.
В протокол ультразвукового исследования включена не только оценка состояния молочных желез, но и регионарных зон лимфооттока — лимфатических узлов (подмышечных, надключичных, подключичных, загрудинных, переднегрудных).
Ультразвуковое исследование является как самостоятельным методом выявления доброкачественных и злокачественных образований, так и дополнительным, применяемым в совокупности с маммографией.
В ряде случаев ультразвук превосходит маммографию:
При исследовании плотных молочных желез у молодых женщин. У женщин, имеющих фиброзно-кистозную мастопатию. В выявлении кист.
Кроме того, ультразвуковые сканнеры используются для динамического наблюдения за уже выявленными доброкачественными новообразованиями молочной железы, чтобы определить, не произошло ли каких-либо изменений. Во время беременности и в период кормления грудью, ультразвук является ведущим методом исследования молочных желез.
Возможны следующие варианты заключений при ультразвуковом исследовании молочных желез и регионарных лимфатических узлов:
Патологических изменений не выявлено. Вариант эхографической структурной нормы. Доброкачественные изменения протоковой системы в виде кист и карманообразных расширений (диффузная форма мастопатии). Доброкачественные изменения соединительно-тканных элементов молочных желез в виде утрированного фиброза, как проявление доброкачественного дисгормонального процесса по типу диффузной/узловой формы дисгормональной гиперплазии (фиброзно-кистозной мастопатии). Диффузные изменения молочных желез с эхопризнаками воспаления и отека (диффузная форма мастита). Объемное образование молочных желез на фоне признаков отека и воспаления. Абсцесс молочной железы. Эхографические признаки типичной кисты. Объемное образование молочной железы с признаками отграниченного типа роста (фиброаденома). Показана уточняющая предоперационная пункция с морфологической верификацией. Объемное образование молочной железы с признаками инфильтрирующего типа роста. Полученные данные характерны для злокачественного процесса.
Возможно описание неоднозначной ультразвуковой картины, которая может быть связана с необходимостью динамического исследования строго в 1 фазу менструального цикла, либо при выраженном жировом типе строения молочных желез.
Неопределенный характер эхографических данных уточняется на основании проведения маммографии и инвазивных методов исследования (пункционная биопсия с последующим цитологическим исследованием).
Ультразвуковое исследование проводят в I фазу менструального цикла, а именно с 5 по 14 день с начала менструации. Женщинам в менопаузе обследование можно проводить в любой день.
Своевременно выявленное заболевание – залог успешного лечения!
Продолжительность процедуры около 30 минут.
Цветной ультразвуковой сканер Vivid S5 — это ультразвуковая диагностическая система, которая обеспечивает исключительную эффективность и удобство, удовлетворяя все потребности современной медицины. Vivid S5 — диагностический прибор экспертного уровня, ультразвуковая система нового поколения, обладающая высочайшим качеством визуализации. Vivid S5 обеспечивает самое высокое качество изображения и широкую функциональность для выполнения большого круга клинических задач.
Передовые технические возможности прибора и высокий уровень эргономики сканера позволяют сконцентрировать все внимание врача-специалиста исключительно на пациенте, а не системе.
Модель GE Vivid S5 позволяет сохранять, архивировать и распечатывать все полученные данные. Система Vivid S5 предназначена для всеобъемлющего анализа и пост-обработки.
Области применения ультразвукового сканера Vivid S5:
Кардиология. Сосудистые исследования (артерии и вены). Транскраниальные исследования сосудов головного мозга. Абдоминальные исследования (органы брюшной полости). Почки и мочевой пузырь. Исследования поверхностных органов и структур. Щитовидная железа и область паращитовидных желез. Молочные железы.
Исследование не требует специальной подготовки, абсолютно безопасно и безболезненно.
Ультразвуковое исследование молочных желез и регионарных лимфатических узлов рекомендовано проводить при следующих ситуациях:
При любых жалобах на боли или наличие объемных образований в молочных железах, а также при увеличении или болезненности подмышечных лимфатических узлов. При наличии выделений из соска, изменении его формы — необходимо пройти срочное ультразвуковое исследование как первый этап диагностического поиска. При травме молочной железы (ушибы, особенно с образованием гематомы) необходимо провести УЗИ. Часто травма является провоцирующим фактором развития опухоли! Исследование показано при любых гинекологических заболеваниях. Диагностика кист и образований в молочной железе, выявленных при пальпации и рентгеновской маммографии. Оценка эффективности терапии заболеваний молочной железы, планирование дальнейшей тактики лечения пациентки. При мониторинге химеотерапии и лучевой терапии у женщин. Обследование молочных желез у беременных и кормящих матерей. Обследование молочных желез у всех женщин старше 30 лет. Обследование молочных желез у детей и подростков обоих полов. Оценка состояния силиконовых протезов молочных желез. Обследование грудных желез у мужчин с гинекомастией. Как дополнение к рентгеновской маммографии в группе женщин предменопаузального периода. При отсутствии жалоб рекомендуется проходить ультразвуковое исследование молочных желез не реже одного раза в год.
Ультразвуковое исследование молочных желез и регионарных лимфатических узлов — наиболее полное и эффективное обследование молочных желез. Современное оборудование позволяет с максимальной детализацией одинаково эффективно оценивать состояние как поверхностно, так и глубоко расположенных тканей молочных желез любых размеров и строения. Ультразвуковые сканнеры помогают идентифицировать и правильно оценить состояние тканей молочной железы по их плотности и содержанию.
По мнению мировых авторитетов в ультразвуковой диагностике использование приборов последнего поколения в сочетании с высоким мастерством исследователя позволяет классифицировать новообразования молочных желез даже при их размере менее 5 мм, как доброкачественные, так и злокачественные.
В протокол ультразвукового исследования включена не только оценка состояния молочных желез, но и регионарных зон лимфооттока — лимфатических узлов (подмышечных, надключичных, подключичных, загрудинных, переднегрудных).
Ультразвуковое исследование является как самостоятельным методом выявления доброкачественных и злокачественных образований, так и дополнительным, применяемым в совокупности с маммографией.
В ряде случаев ультразвук превосходит маммографию:
- При исследовании плотных молочных желез у молодых женщин.
- У женщин, имеющих фиброзно-кистозную мастопатию.
- В выявлении кист.
Кроме того, ультразвуковые сканнеры используются для динамического наблюдения за уже выявленными доброкачественными новообразованиями молочной железы, чтобы определить, не произошло ли каких-либо изменений. Во время беременности и в период кормления грудью, ультразвук является ведущим методом исследования молочных желез.
Возможны следующие варианты заключений при ультразвуковом исследовании молочных желез и регионарных лимфатических узлов:
- Патологических изменений не выявлено. Вариант эхографической структурной нормы.
- Доброкачественные изменения протоковой системы в виде кист и карманообразных расширений (диффузная форма мастопатии).
- Доброкачественные изменения соединительно-тканных элементов молочных желез в виде утрированного фиброза, как проявление доброкачественного дисгормонального процесса по типу диффузной/узловой формы дисгормональной гиперплазии (фиброзно-кистозной мастопатии).
- Диффузные изменения молочных желез с эхопризнаками воспаления и отека (диффузная форма мастита).
- Объемное образование молочных желез на фоне признаков отека и воспаления. Абсцесс молочной железы.
- Эхографические признаки типичной кисты.
- Объемное образование молочной железы с признаками отграниченного типа роста (фиброаденома). Показана уточняющая предоперационная пункция с морфологической верификацией.
- Объемное образование молочной железы с признаками инфильтрирующего типа роста. Полученные данные характерны для злокачественного процесса.
Возможно описание неоднозначной ультразвуковой картины, которая может быть связана с необходимостью динамического исследования строго в 1 фазу менструального цикла, либо при выраженном жировом типе строения молочных желез.
Неопределенный характер эхографических данных уточняется на основании проведения маммографии и инвазивных методов исследования (пункционная биопсия с последующим цитологическим исследованием).
Ультразвуковое исследование проводят в I фазу менструального цикла, а именно с 5 по 14 день с начала менструации. Женщинам в менопаузе обследование можно проводить в любой день.
Своевременно выявленное заболевание – залог успешного лечения!
Продолжительность процедуры около 30 минут.
Цветной ультразвуковой сканер Vivid S5 — это ультразвуковая диагностическая система, которая обеспечивает исключительную эффективность и удобство, удовлетворяя все потребности современной медицины. Vivid S5 — диагностический прибор экспертного уровня, ультразвуковая система нового поколения, обладающая высочайшим качеством визуализации. Vivid S5 обеспечивает самое высокое качество изображения и широкую функциональность для выполнения большого круга клинических задач.
Передовые технические возможности прибора и высокий уровень эргономики сканера позволяют сконцентрировать все внимание врача-специалиста исключительно на пациенте, а не системе.
Модель GE Vivid S5 позволяет сохранять, архивировать и распечатывать все полученные данные. Система Vivid S5 предназначена для всеобъемлющего анализа и пост-обработки.
Области применения ультразвукового сканера Vivid S5:
- Кардиология.
- Сосудистые исследования (артерии и вены).
- Транскраниальные исследования сосудов головного мозга.
- Абдоминальные исследования (органы брюшной полости).
- Почки и мочевой пузырь.
- Исследования поверхностных органов и структур.
- Щитовидная железа и область паращитовидных желез.
- Молочные железы.
Скелетотопия:между III и VI ребрами сверху и снизу и между окологрудинной и передней подмышечной линиями с боков.
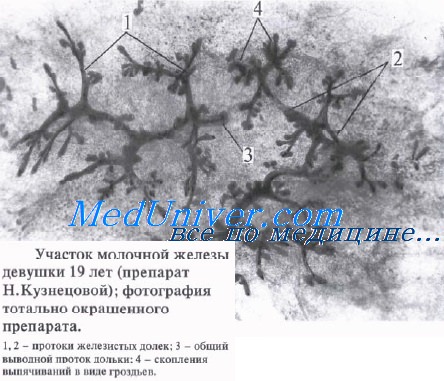
Строение. Состоит из 15–20 долек, окруженных и разделенных отростками поверхностной фасции. Дольки железы располагаются радиально, вокруг соска. Каждая долька имеет свой выводной, или млечный, проток диаметром 2–3 мм. Млечные протоки радиально сходятся к соску и у его основания ампулообразно расширяются, формируя млечные синусы, которые кнаружи вновь суживаются и открываются на верхушке соска точечными отверстиями. Количество отверстий на соске обычно меньше, чем число млечных протоков, так как некоторые из них у основания соска соединяются между собой.
Кровоснабжение: ветви внутренней грудной, латеральной грудной, межреберных артерий. Глубокие вены сопровождают одноименные артерии, поверхностные образуют подкожную сеть, отдельные ветви которой вливаются в подмышечную вену.
Иннервация: латеральные ветви межреберных нервов, ветви шейного и плечевого сплетений.
Лимфоотток. Лимфатическая система женской молочной железы и расположение регионарных лимфатических узлов представляют большой практический интерес в связи с частым поражением органа злокачественным процессом.
Главный путь оттока лимфы – в подмышечные лимфатические узлы по трем направлениям:
1. через передние грудные лимфатические узлы (Зоргиуса и Бартельса) по наружному краю большой грудной мышцы на уровне второго-третьего ребра;
2. интрапекторально – через узлы Роттера между большой и малой грудными мышцами;
3. транспекторально – по лимфатическим сосудам, прон зывающим толщу большой и малой грудных мышц; узлы расположены между их волокнами.
Дополнительные пути оттока лимфы:
1. от медиального отдела – в лимфатические узлы ходу внутренней грудной артерии и переднего средостения;
2. от верхнего отдела – в подключичные и надключичные узлы;
От нижнего отдела – в узлы брюшной полости.
Маститы
Классификация гнойных маститов:
1. поверхностные (премаммарные) маститы, располагающиеся в околососковой зоне или над стромой железы непосредственно под кожей;
2. интрамаммарные маститы, располагающиеся в дольках самой железы;
3. ретромаммарные маститы, располагающиеся под глубоким листком капсулы молочной железы до собственной фасции груди. Разрезы при поверхностных маститах проводят параореолярно или в радиальном направлении, не затрагивая ореолу, рассекая кожу и подкожную клетчатку.
Разрезы при интрамаммарных маститах проводят по месту наибольшего размягчения в радиальном направлении длиной 6- 7 см, не затрагивая ореолу.
Этапы:
1. рассечение кожи, подкожной клетчатки, ткани железы;
2. вскрытие гнойника;
3. разрушение перегородок с соседними гнойниками до образования единой полости тупым способом;
4. удаление некротизированных тканей;
5. тщательное промывание полости гнойника раствором антисептика;
6. дренирование (обычно используют резиновые полоски).
Для вскрытия ретромаммарного абсцесса применяют разрез, проводимый по нижней переходной складке молочной железы. Послойно рассекают кожу и клетчатку, приподнимают молочную железу и отслаивают от фасции большой грудной мышцы, вскрывают гнойник. Полость гнойника дренируют.
Трёхмоментная конусно-круговая ампутация бедра в средней трети. Разбор топографии сосудисто-нервных образований в культе бедра.
Ампутация конечности – это удаление ее периферической части на протяжении кости. Удаление периферического отдела конечности на уровне суставной щели называется экзартикуляцией. Это два вида усечений конечностей. Они относятся к калечащим, инвалидизирующим операциям, поэтому вопрос об их выполнении решает всегда группа врачей – консилиум.
Трехмоментная — в первый момент рассекают кожу, подкожную клетчатку и собственную фасцию. Во второй момент по краю сократившейся кожи рассекают поверхностные мышцы. В третий момент по краю сократившихся поверхностных мышц рассекают глубокие мышцы. Кость перепиливают по краю сократившихся глубоких мышц. Эта операция была разработана Н. И. Пироговым при ампутации бедра.
Циркулярная (круговая) ампутация характеризуется тем, что линия разреза мягких тканей перпендикулярна оси конечности.
Виды циркулярных ампутаций в зависимости от способа рассечения мягких тканей:
Общим принципом ампутаций и экзаркуляций является то, что все они без исключения проводятся в три этапа:
I этап – рассечение мягких тканей
II этап – обработка надкостницы и перепиливание кости
III этап – туалет культи
Обычно осуществляется на бедре или плече, т.е. там где имеется одна кость. При этом способе ампутационный нож рассекает мягкие ткани в три приема, причем все три на разных уровнях.Первым приемом рассекается кожа, подкожная клетчатка, поверхностная и собственная фасция.
Вторым приемом по уровню сократившейся кожи рассекаются поверхностные мышцы.Третьим приемом рассекаются глубокие мышцы по краю оттянутой в проксимальном направлении кожи.
иначе называется конусно-круговой, поскольку мягкие ткани рассекаются круговым способом. В результате же того, что рассекались они на разных уровнях культя имеет вид втянутого конуса, вершина которого находится на опиле кости.
Достоинство трехмоментной или конусно-круговой ампутации технически легко выполнимы.
Недостатками конусно-круговой ампутации является то, что они мало экономны. Лоскутные ампутации позволяют использовать ткани более выгодно и хорошо протезируются. Но лоскутные ампутации в свою очередь более технически сложно выполнимы.
Другим недостатком круговых ампутаций является то, что после них образуются обширные центральные рубцы, захватывающие весь поперечник культи, причем располагаются они на опорной поверхности культи, поэтому не протезируются.
Не нашли то, что искали? Воспользуйтесь поиском:
2. Второе направление лимфооттока — окологрудинные лимфатические узлы грудной полости, идущие вдоль a. thoracica interna. В них лимфа попадает через цепочки узлов, идущих рядом с ветвями межреберных артерий и внутренней грудной артерии через межреберья. Сюда лимфа направляется преимущественно из глубоких отделов медиальных квадрантов молочной железы.
В случае нарушения оттока лимфы по двум основным направлениям (что может произойти в результате блокады лимфатических сосудов множественными метастазами) усиливается отток лимфы по дополнительным путям.
4. От медиальных отделов молочной железы лимфа может оттекать в лимфатические узлы контралатеральной железы и далее — подмышечной ямки.
5. От нижнемедиальных отделов молочных желез возможен отток лимфы в направлении книзу, в подкожную клетчатку передней брюшной стенки, а затем в предбрюшинную клетчатку.
Иннервация молочной железы осуществляется преимущественно за счет передних и заднебоковых кожных ветвей 2—5 межреберных нервов, а также ветвей надключичных нервов, иннервиру-ющих кожу, покрывающую железу. Наибольшей густоты нервные сплетения достигают в зоне соска.
Медицинский эксперт статьи

Для оценки локализации патологических процессов молочную железу разделяют на:
- надсосковый, подсосковый сегменты и околососковую область;
- четыре квадранта (верхний наружный, нижний наружный, нижний внутренний, верхний внутренний) и околососковую область;
- секторы по аналогии с цифрами на часовом циферблате (09:00, 12:00 и т.д.).
Приступая к освоению УЗИ молочных желез, с самого начала необходимо взять за правило одну и ту же последовательность осмотра молочных желез. Эхография проводится в положении пациента лежа на спине, с удобным расположением головы, руки опущены вдоль туловища. Исследование правой железы начинают с верхнего наружного квадранта, затем осматривают по очереди нижний наружный, нижний внутренний и заканчивают верхним внутренним квадрантом. Левую молочную железу осматривают начиная с верхнего внутреннего квадранта против часовой стрелки, заканчивая исследование в верхнем наружном квадранте. Соблюдение определенной последовательности перемещения датчика позволяет избежать в дальнейшем выпадения из поля зрения каких-либо отделов молочных желез. Осмотр молочных желез проводится при перемещении датчика от наружных отделов железы к соску или в обратном направлении. Такое перемещение датчика соответствует анатомическому расположению железистых долей и млечных протоков. Сосок и околососковую область обследуют с использованием большого количества геля либо при помощи силиконовой прокладки или водных насадок. Датчик перемещают по ходу главной оси млечных протоков от соска к периферии органа. Для лучшей визуализации позадисосковой области проводят дополнительную компрессию датчиком и используют не только стандартные прямые, но и косые срезы. Завершают осмотр молочных желез анализом состояния регионарных зон лимфооттока.
Для стандартизации обследования больных с патологическими изменениями в молочных железах, согласно схеме, предложенной Pickren, выделены ультразвуковые ориентиры трех зон для поиска патологически измененных лимфатических узлов. Подмышечная зона — от латеральной границы малой грудной мышцы до латерального края подмышечной области. Ее ориентир — подмышечная вена и наружная грудная артерия. Подключичная зона — от нижнего края ключицы до медиальной границы малой грудной мышцы. Ее ориентиром является подключичная артерия. Надключичная зона — от верхнего края ключицы до медиального края двубрюшной мышцы. Ее ориентиром является торакоакромиальная вена. Мы дополнили эту схему осмотром передне-грудной зоны от нижнего края ключицы по средне-ключичной линии (по ходу малой грудной мышцы) до границы с молочной железой. На этом заканчивается обзорный (скрининговый) этап в обследовании молочных желез, при котором оцениваются:
- состояние, количество и характер распределения стромы, железистых структур, млечных протоков и жировой ткани;
- четкость дифференциации тканей молочных желез (с указанием при необходимости причины их плохой детализации);
- нарушения архитектоники молочных желез с отнесением их к группе диффузных или очаговых (описываются их расположение и размеры).
Все изменения, найденные в одной молочной железе, сравниваются с симметричными участками в контрлатеральной молочной железе. В завершение обязательно оценивается состояние регионарных зон лимфооттока.
На этапе уточняющей ультразвуковой маммографии датчик возвращают в зону атипичного строения тканей. При этом определяют состояние контуров, визуализацию передней и задней стенок, наличие дополнительных акустических эффектов. Обязательно оценивается внутренняя эхоструктура изменений и состояние прилегающих тканей. Оценка изображения тканей производится не только в обычном режиме, но и при дополнительном сжатии тканей молочной железы (в режиме «компрессии»). При давлении датчиком на смазанную гелем кожу за счет уплотнения структур уменьшается толщина тканей между датчиком и зоной интереса, улучшается визуализация глубоко расположенных образований, уменьшается выраженность боковых теней-артефактов от собственных тканей железы. Кроме этого, режим компрессии позволяет получить дополнительную информацию об изменении формы образования, внутренней структуры, о взаимоотношениях с окружающими тканями.
Внутренняя структура доброкачественных образований при сжатии становится более однородной, упорядоченной, форма чаще изменяется (уплощается), контуры визуализируются более отчетливо. Для злокачественных образований не характерно изменение формы и внутренней архитектоники при компрессии.
Прием взбалтывания используется для определения смещаемости внутреннего содержимого. Зафиксированное между большим и указательным пальцами левой руки образование покачивают из стороны в сторону. Датчик располагается над образованием, а изменения, происходящие в образовании, оцениваются на экране монитора.
Одновременно с этим оценивается смещаемость образования относительно окружающих и подлежащих тканей для выяснения характера роста образования (инфильтративный или экспансивный).
При выявлении патологических изменений их оценка проводится в двух взаимно перпендикулярных плоскостях. Такой подход позволяет проводить измерения трех параметров (ширины, толщины и длины) и соотносить эхографические находки с результатами рентгеновской маммографии и морфологическими данными.
При больших размерах молочных желез обследование проводят в положении пациента лежа на боку, сидя, стоя, с поднятыми за голову руками.
Для сопоставления эхографических данных с данными, полученными при ренгеновской маммографии (особенно у женщин с большими молочными железами), исследование проводится в положении сидя. При этом молочная железа помещается своей нижней поверхностью на стол (или приподнимается рукой пациентки). При исследовании в таком положении ткани оказываются сплющены между датчиком и поверхностью стола, что имитирует стандартное для рентгеновской маммографии кранио-каудальное положение. При подозрении на злокачественный процесс в железе необходимо оценить состояние органов-мишеней. С учетом особенностей лимфооттока молочной железы к ним относятся: печень, яичники и паховые лимфатические узлы. При некоторых заболеваниях, например при дисгормональных процессах в молочной железе, для выяснения их причины возникает необходимость в визуализации и определении функционального состояния щитовидной железы.
Для повышения точности ультразвукового исследования после оценки молочных желез в В-режиме целесообразно использовать допплерографию сосудов молочной железы с получением допплеровского спектра, цветового допплеровского картирования, энергетической допплерограммы.
Наиболее часто в настоящее время для характеризации доброкачественных и злокачественных изменений молочных желез используют индекс резистентности (ИР) и пульсационный индекс (ПИ). По данным Medl и Konishi наиболее важен индекс резистентности. При оценке индекса резистентности чувствительность дуплексной допплеровской эхографии в выявлении рака молочной железы составляет 84%, специфичность 80%. Согласно данным Lee появление при цветовом допплеровском картировании сигналов от сосудов (как внутри, так и по периферии объемного образования молочной железы) трактуется как признак злокачественности.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
С онкологических позиций важное значение имеет лимфатическая система молочной железы, по которой в первую очередь распространяются опухолевые клетки. Различают внутриорганную и внеорганную лимфатическую систему железы. Знание особенностей лимфатической системы молочной железы имеет огромное значение в выборе метода вмешательства и его радикальности.
Внутриорганная лимфатическая система железы состоит из капилляров и сплетений лимфатических сосудов паренхимы железы и наружного ее покрова, кожи и подкожной жировой клетчатки.
Из передних отделов паренхимы лимфа оттекает по сплетениям лимфатических сосудов, идущих вдоль млечных протоков, кровеносных сосудов, нервов и впадает в подареолярный лимфатический коллектор. Лимфа от задних отделов железы оттекает в ретромаммарное сплетение.
Лимфатические капилляры кожи железы образуют две сети: поверхностную (в подсосочковом слое) и глубокую (в глубоком слое дермы). Петли обоих слоев капилляров связаны анастомозами. Отток лимфы от кожи идет в двух направлениях. Из кожи центральных отделов железы лимфа по сосудам подкожной жировой клетчатки впадает в подареолярное лимфатическое сплетение. Из периферических отделов кожи отток лимфы осуществляется частично в лимфатические сосуды передней грудной стенки и в подкожные лимфатические сосуды другой молочной железы. О возможности метастазирования рака по кожной и подкожной лимфатической сети следует помнить при расположении опухоли близко к коже и по краю молочной железы.
Внеорганная лимфатическая система молочной железы представлена отводящими сосудами и регионарными узлами.
Различают следующие пути оттока лимфы от молочной железы:
1. Подмышечный путь. В норме по этому пути оттекает около 97% лимфы. Обычно он представлен 1 — 2 сосудами, впадающими в аксиллярные лимфоузлы. Число этих узлов может быть от 8 до 75 (в среднем 18 — 30). В подмышечные узлы оттекает лимфа не только от молочной железы, но и от верхней конечности, передней, боковой и задней поверхности грудной клетки, брюшной стенки. Этот факт имеет значение при дифференциальной диагностике рака молочной железы (когда есть метастатический подмышечный лимфоузел, но нет четкого узла в молочной железе).
2. Подключичный путь. По нему лимфа отводится от лимфатических сплетений верхних и задних отделов железы. Этот путь подразделяется на транспекторальный (сосуды прободают большую грудную мышцу и сразу впадают в подключичные лимфоузлы либо проходят через межмышечные узлы Роттера к подключичным) и интерпекторальный (сосуды огибают большую, иногда и малую грудную мышцу с латеральной стороны и впадают в подключичные лимфоузлы). Тесно анастомозирует с надключичным лимфатическим коллектором.
3. Парастернальный путь. Лимфоотток происходит преимущественно из медиальной части железы (чаще глубоких отделов) через грудную стенку в парастернальные лимфоузлы I — V межреберья.
При опухолевой блокаде парастернальных лимфоузлов раковые клетки с ретроградным током лимфы могут попадать в органы грудной (легкие, лимфоузлы средостения) и брюшной (брюшина, печень, яичники, забрюшинные лимфоузлы) полостей.
Из парастернальных лимфатических узлов лимфа впадает чаще в подключичные лимфоузлы, но может попадать и в надключичные, особенно в узел, лежащий в области венозного узла (сторожевой узел Труазье). Метастатическое поражение его проявляется наличием плотного узла в медиальном углу надключичной области.
4. Межреберный путь. Лимфоотток осуществляется от задних и наружных отделов молочной железы через сосуды, которые прободают мышцы II — IV межреберий и далее анастомозируют с парастернальным коллектором спереди или с лимфатическими сосудами тел позвонков сзади.
5. Позадигрудинный путь. Отток лимфы происходит по сосудам, берущим начало из центрального и медиального отделов железы и прободающим грудную стенку у грудины. Они не впадают в парастернальные лимфоузлы, а, минуя их, подходят к медиастинальным и далее к бронхопульмональным узлам (путь метастазирования в легкие).
6. Перекрестный путь. Движение лимфы происходит по кожным и подкожным лимфатическим сосудам грудной стенки к противоположным подмышечным узлам. Прямых связей между лимфососудами паренхимы обеих молочных желез не установлено, но перекрестное метастазирование в другую молочную железу возможно через кожную и подкожную лимфатическую сеть другой молочной железы, а также ретроградно из противоположных лимфатических узлов.
7. Путь Героты. При блокаде основного подмышечного коллектора отток лимфы происходит через сосуды области эпигастрия, которые проходят через прямую мышцу живота в предбрюшинную клетчатку. Лимфатическая сеть предбрюшинной клетчатки связана анастомозами с лимфососудами средостения и коронарной связки печени, по которым может происходить метастазирование.
Таким образом, молочная железа имеет множество путей лимфооттока, главный из которых подмышечный. Обилие лимфатических сосудов и разнообразие путей возможного оттока лимфы – факторы, способствующие весьма частому и довольно раннему метастатическому распространению рака молочной железы.
Следует различать регионарные и отдаленные лимфоузлы, в которые попадает лимфа из молочной железы.
К регионарным лимфоузлам относят подмышечные, подключичные (апикальные подмышечные) и парастернальные лимфоузлы.
1. Подмышечные(на стороне поражения) и интерпекторальные (Роттера) узлы располагаются вдоль аксиллярной вены и ее притоков и подразделяются по уровням:
а) первый уровень — нижние подмышечные лимфоузлы, расположенные латерально (кнаружи) по отношению к боковой границе малой грудной мышцы;
б) второй уровень — средние подмышечные лимфоузлы, расположенные за малой грудной мышцей, то есть между медиальным и латеральным ее краем, а также интерпекторальные узлы Роттера;
в) третий уровень — подключичные, или апикальные подмышечные, лимфоузлы, расположенные кнутри от медиального края малой грудной мышцы.
2. Парастернальные (внутренние) лимфоузлы (на стороне поражения) располагаются в межреберных пространствах вдоль края грудины.
Любые другие лимфоузлы, включая надключичные, шейные, контрлатеральные, медиастинальные, считаются отдаленными.
Соответственно метастазы в регионарных лимфоузлах относятся к местным (регионарным), в отдаленных лимфоузлах — к отдаленным. 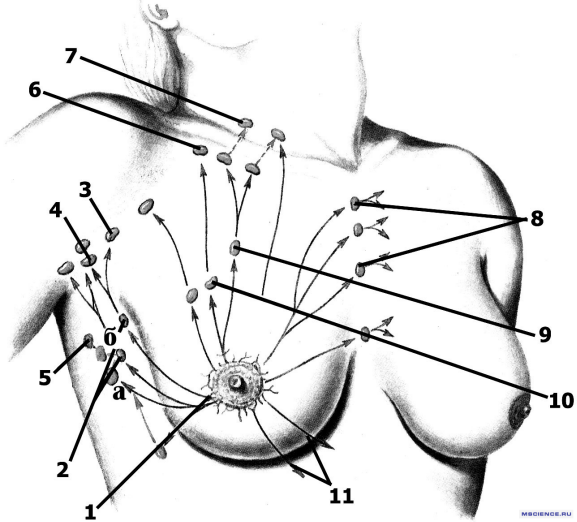
1 – околоареолярная сеть лимфатических сосудов (сплетение Саппея); 2 – парамаммарные лимфатические узлы: а – узел Бартельса; б – узел Зоргиуса; 3 – латеральные подмышечные лимфатические узлы; 4 – центральные подмышечные лимфатические узлы; 5 – подлопаточные лимфатические узлы; 6 – подключичные лимфатические узлы; 7 – надключичные лимфатические узлы; 8 – парастернальные лимфатические узлы; 9 – позадигрудные лимфатические узлы; 10 – межгрудные лимфатические узлы (узел Роттера); 11 – лимфатические сосуды, направляющиеся в эпигастральную область. 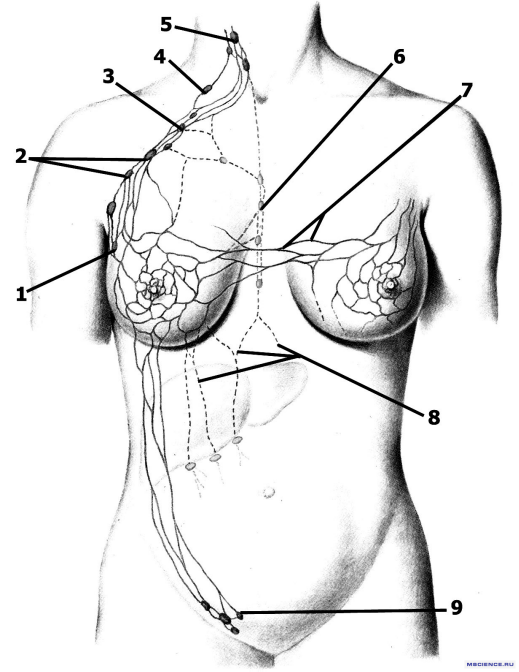
1 – парамаммарные лимфатические узлы; 2 – центральные подмышечные лимфатические узлы; 3 – подключичные лимфатические узлы; 4 – надключичные лимфатические узлы; 5 – глубокие шейные лимфатические узлы; 6 – парастернальные лимфатические узлы; 7 – перекрестные лимфатические узлы; 8 – лимфатические сосуды, идущие в брюшную полость; 9 – поверхностные паховые лимфатические узлы.
