девчонки, я достала вас, наверное, со своими болячками.
Кто в курсе, на узи мне предположили синехии полости матки. Делала я узи на 15 Дц, потом с этим узи пошла на прием к врачу, он отправляет меня на гистероскопию. Пока делаются анализы у меня уже пришли М. И на гистероскопию в этом месяце я уже не успеваю, так как ее делают сразу после М.
Так вот… Не дают мне покоя эти синехии… Хочу снова на узи на 7 Дц сгонять к другому врачу… Перепроверить так сказать. А вдруг та врач, которая мне делала узи не то что-то увидела… Надежда умирает последней же, да? Что скажете? Стоит съездить на узи? Или бессмысленная трата денег и ждать гистероскопию, там то уж точно либо подтвердят, либо опровергнут? В общем, советуЙте)))
Кого достали мои посты про болячки, игнорируйте, пожалуйста)))) А если считаете нужным, удалитесь, я не обижусь и все пойму))))
Всех целую))) Всем добра)))

![]()

Комментарии пользователей
![]()
![]()
У меня тоже похожая ситуация. Поставили синели в полости матки и на гистероскопия отправили. Теперь вот жду начала м. А вам снимок не показали? У меня прям видно на снимке, что эндометрий не везде и есть спайка. Если все-таки соберетесь идти перепроверять, то лучше во второй половине цикла, а то в первой — эндометрий маленький и сложно что-то разглядеть.

![]()
перепроверяйте. я тут после ЗБ решила исследоваться в центре планирования семьи, потому что моя гиня меня отпустила, сказав, что все у тебя хорошо. И что вы думаете? — написали мне там и эхопризнаки хронического эндометрита, и эти синехии, и группа риска к эндометриозу. Думаю, что за хрень, была у врача месяц назад, все хорошо, а тут на тебе. Побежала сразу же к своей гине, она на меня как на идиотку, я тебя с беременностью жду, все у тебя хорошо. Ладно, я не успокоилась, по положительным отзывам многочисленным нашла еще гинеколога. Объясняю ей ситуацию, что вот два врача, так-то и так. Ну она давай меня смотреть, и говорит, что все нормально, что абсолютна естественная картина после ЗБ и чтобы прям явных синехий там нет, хронического эндометрита тоже. Сказала, что есть к чему попридираться, но это абсолютно некритично. Так что не накручивайте себе, перепроверьте. Удачи вам!
Синехии в полости матки — в большинстве случаев непонятный термин, значение которого многие понимают лишь столкнувшись с проблемой. В этом обзоре я хочу помочь женщинам узнать побольше о недуге и возможностях избавления от него.

Заключение
- Синехии — это спайки в матке, образующиеся в результате воспалительных, инфекционных и гнойных процессов, операций и абортов.
- Основные симптомы спаечного процесса — это боль, нарушение мочеиспускания и оттока менструальной крови.
- Синехии классифицируют по степени развития, по виду ткани и по распространённости.
- Спайки диагностируются при помощи УЗИ.
- Лечение проводится как консервативным, так и хирургическим методом. При планировании беременности спайки необходимо удалять.
- При отсутствии своевременного лечения возможны усиление болей, деформация матки, невынашивание беременности и бесплодие.

Определение
Синехии — это спайки из соединительной ткани, которые появляются в матке вследствие воспалений. Они могут стягивать, деформировать орган, закрывать просветы.
Симптомы
Главный признак спаечного процесса — боль, которая усиливается в следующих случаях:
- при физических нагрузках или в определённых позах;
- при наполнении мочевого пузыря;
- во время менструаций;
- в состоянии покоя при гиподинамии.
Может также нарушаться мочеиспускание, дефекация и отток менструальной крови.
Причины
Синехии в матке — это вид осложнения, который может иметь место после:
- воспалений;
- инфекций;
- нагноений;
- хирургических вмешательств, абортов.

Классификация
Синехии подразделяют в зависимости от состава ткани, места дислокации, степени развития.
- Лёгкая форма — спайки тонкие и состоят из эпителия.
- Средняя — синехии представляют собой плотные мышечные образования, вросшие в эндометрий. При рассечении кровоточат.
- Тяжёлая — ткань, из которой состоят синехии, становится соединительной и трудно поддаётся иссечению.
Вылечить заболевание можно на любой стадии, различен лишь объём проводимых вмешательств.
- Первый тип: пораженно до 25% полости матки, устья труб не затронуты.
- Второй: спайки задели 25-75% органа и устья, стенки не склеиваются.
- Третий: вовлечено более 75% полости, трубы, происходит слипание стенок и деформирование матки.
При третьем типе патологии вероятность зачатия ребёнка минимальна.

Это общепринятая гинекологами классификация, используемая при хирургических вмешательствах. Согласно ей, выделяют 6 степеней поражения матки:
- I — тонкие, легко рассекаемые спайки;
- II — уплотнённые синехии;
- II-а — расположение спаек во внутреннем зеве;
- III — множество плотных синехий с поражением устьев маточных труб;
- IV — частичная окклюзия полости;
- V — рубцы на стенках органа.
Диагностика
Синехии легко определяются при проведении УЗИ. Ультразвуковое исследование позволяет установить место их расположения, степень поражения и пр.
Кроме этого, проводится гистероскопическая диагностика матки (при наличии доступа в полость) и берётся ткань синехий на гистологию.
Влияние на беременность
Синехии чаще всего становятся причиной проблем с зачатием, ведь могут поражать цервикальный канал и фаллопиевы трубы. Если они находятся в матке, то препятствуют прикреплению плодного яйца или провоцируют выкидыши на ранних стадиях беременности.
При спаечном процессе стенки матки зафиксированы на определённом расстоянии друг от друга. По мере развития беременности орган растягивается, возникает болевой синдром и гипертонус. Следствием может стать выкидыш или прерывание беременности по медицинским показаниям.
Спайки иногда давят на плод, деформируют его и мешают развитию. В этом случае исход беременности такой же, как описано выше.
После удаления спаек женщина может планировать и вынашивать беременность.

Терапия
Лечение синехий проводится сразу несколькими методами. Выбор того или иного способа определяется гистологией, расположением и толщиной спаек.
Консервативная терапия включает в себя:
- Гинекологический массаж. Применяется при тонких спайках маленького размера. В процессе массажа синехии растягиваются и матка возвращается в нормальное физиологическое положение. Тем, кто планирует беременность, этот метод не подходит, т.к. спайка остаётся на месте.
- СВЧ и УВЧ — терапия. Применяется совместно с массажем. Действие микроволн способствует рассасыванию тонких спаек и повышению эластичности более плотных.
- Лечебная гимнастика. Так же, как и массаж, направлена на растяжение мелких синехий.
Все консервативные методы применяются комплексно при незначительном развитии заболевания.
Радикальная терапия подразумевает иссечение спаек хирургическим путём. Иногда необходимо удалять их полностью. Подобная операция не бывает полостной, поскольку это может лишь усилить спаечный процесс. Обычно проводится лапароскопически либо гистероскопически.
Лапароскопия подразумевает осуществление проколов брюшной стенки, введение в полость матки микроинструментов и камеры и проведение операции.
Гистероскопия — введение в матку специальной трубки через цервикальный канал. Через трубку вводятся инструменты и камера. Это наименее травматичный способ, а потому более предпочтительный.

Последствия
При отсутствии лечения синехий возможны следующие последствия:
- усиление болей;
- нарушение функций органов, находящихся рядом с маткой;
- деформация матки, травмы и повреждения;
- выкидыши;
- проблемы с зачатием, бесплодие.

Чтобы диагностировать синехии в матке необходимо пройти обследование. Синехии представляют собой патологическое состояние органа, у которого срослась поверхность, либо имеется плотное соединение между поверхностями разных органов. У пациенток с бесплодием синехии в матке наблюдаются в 55 процентах случаев. Данный патологический процесс часто протекает вместе с трубно — перитонеальным бесплодием.
Диагностика патологий матки
Если у женщины выявлены синехии в матке, УЗИ – оптимальный вариант обследования для определения внутриматочных патологий. Почему же возникают синехии в матке? Полость матки предназначена для внутриутробного формирования ребенка. Если анатомическое строение нарушено, происходит проблема в имплантации уже оплодотворенной яйцеклетки — из-за этого женщина не может забеременеть. Как правило, синехии образуются в результате травмы эндометрия. Воспалительные процессы не вызывают подобных отклонений. Сращение матки происходит исключительно вследствие механического влияния, которое нарушает базальный слой. Патологический процесс часто начинается в результате послеродового выскабливания, так же после операций по удалению инородных тел из полости матки, например (спирали, остатки частиц эмбриона после аборта). Иногда патология развивается после неправильных врачебных действий в матке (введение разного рода лекарственных препаратов с целью лечения).
Причины возникновения патологии
Еще существует фактор, который приводит к образованию синехий это – хронический эндометрит. Установить причину синехии в матке УЗИ поможет, а так же обследование — УЗИ выявит все имеющиеся патологи органа. Иногда, в случаях, когда отсутствовали механические вмешательства в полость матки, а синехии все-таки образовались, то это говорит о наличии – туберкулезного эндометрита. Пациентки с синехиями жалуются на боли в нижней части живота, которые становятся интенсивнее в менструальный период. Если синехии расположены в цервикальном канале, а также в нижней трети полости матки, то прохождение выделений затрудняется и боли усиливаются. При нормальном оттоке менструальных выделений ощущаются незначительные боли.
Проявление болезненных ощущений, нарушение характера менструальных отделений беспокоит большинство женщин с синехиями в матке. Выделения становятся скудными и непродолжительными. Если эндометрий значительно изменен, то менструация представляет собой мажущиеся выделения. При наиболее сложных ситуациях, если полностью срощенный цервикальный канал или полость матки, то выделение месячных полностью прекращаются. Женщин с атрезией, но частичным присутствием патологии эндометрия и нормальной работой яичников каждый месяц беспокоят сильные боли, как раз в тот период, когда наступает очередная менструация.
Существуют инструментальные способы исследования:
- Рентген может производиться путем введения в матку контраста, одновременно делаются рентгеновские снимки
- УЗИ является самым прогрессивным и достоверным обследованием полости матки
- Эхогистеросальпингоскопия
- МРТ
- Гистероскопия
Благодаря методу УЗИ диагностики, достаточно точно можно выявить нарушение в полости органа.
Лечение проводится лишь хирургическое, с применением лекарственной терапии. Хирургическое вмешательство позволяет устранить процесс спаек и восстановить внутриматочную проходимость. Данная хирургическая процедура называется — гистерорезектоскопия. Оперативное вмешательство проводится чрезвлагалищным путем, используется эндоскопическая аппаратура. В восстановительный период, показана физиотерапия способствующая заживлению и предотвращающая возникновение нового спаечного образования. Также после операции по удалению синехии в матке, показана циклическая гормональная терапия.

Внутриматочные синехии (синдром Ашермана) – внутриматочные спайки, ведущие к полной или частичной облитерации полости матки. При внутриматочных синехиях наблюдается гипоменструальный синдром или аменорея, альгодисменорея, нарушение детородной функции (невынашивание беременности, бесплодие), иногда развивается гематометра. Синдром Ашермана диагностируется с помощью УЗИ, гистероскопии, УЗ-гистеросальпингоскопии, гормональных проб. Лечение заключается в гистероскопическом рассечении синехий, проведении циклической гормонотерапии. Прогноз в отношении последующего деторождения обусловлен выраженностью и распространенность внутриматочных синехий.
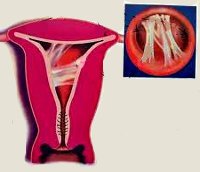
Общие сведения
Внутриматочные синехии представляют соединительнотканные сращения, спаивающие между собой стенки матки и вызывающие ее деформацию. При наличии синехий нормальный эндометрий подвергается атрофической трансформации. Внутриматочные синехии приводят к расстройству менструальной функции, создают механические препятствия для продвижения сперматозоидов, ухудшают условия для имплантации плодного яйца. Отсюда следуют основные проявления синдрома Ашермана – гипоменорея, вторичная аменорея, самопроизвольные аборты, бесплодие.

Причины образования внутриматочных синехий
В гинекологии развитие внутриматочных синехий связывают с воздействием инфекционных, травматических агентов и нейровисцеральных факторов. Наиболее частой причиной синдрома Ашермана служат предшествующие механические травмы базального эндометрия. Травмирование эндометрия может происходить вследствие хирургического прерывания беременности, использования внутриматочных контрацептивов, диагностических выскабливаний полости матки при маточных кровотечениях или полипах эндометрия, операций на полости матки (миомэктомии, метропластики, конизации шейки матки). Повреждение эндометрия может усугубляться присоединением инфекции во время раневой фазы с развитием эндометрита.
Развитию внутриматочных сращений может способствовать генитальный туберкулез, диагноз которого подтверждается при биопсии эндометрия или бактериологическом исследовании менструальных выделений. Также негативное влияние на эндометрий оказывают внутриматочные инстилляции, лучевая терапия по поводу опухолей матки и яичников. Нередко образование внутриматочных синехий происходит на фоне предшествовавшей замершей беременности, т. к. остатки тканей плаценты стимулируют активность фибробластов и раннее формирование коллагена до регенерации эндометрия.
Классификация внутриматочных синехий
По типу гистологического строения выделяют 3 группы внутриматочных синехий. Пленочные сращения обычно состоят из клеток базального эндометрия, легко поддаются рассечению наконечником гистероскопа и соответствуют легкой форме синдрома Ашермана. При средней степени внутриматочные синехии фиброзно-мышечные, крепко спаяны с эндометрием, при рассечении кровоточат. Тяжелая форма синдрома Ашермана характеризуется плотными, соединительнотканными внутриматочными синехиями, которые с трудом подаются рассечению.
По степени вовлеченности полости матки и распространенности внутриматочных синехий выделяют 3 степени синдрома Ашермана. При I степени в патологический процесс вовлекается менее 25% полости матки, синехии тонкие, не распространяются на дно матки и устья труб. При II степени заболевания синехии занимают от 25% до 75% полости матки, слипание стенок отсутствует, отмечается частичная облитерация дна и устья маточных труб. III степени синдрома Ашермана соответствует вовлечение практически всей полости матки (>75%).
Оперативная гинекология использует международную европейскую классификацию Ассоциации гинекологов-эндоскопистов, согласно которой выделяется пять степеней внутриматочной патологии. В основу классификации положены данные гистероскопии и гистерографии, учитывающие состояние внутриматочных синехий, их протяженность, наличие окклюзии в устьях труб, степень повреждения эндометрия.
Первая степень синдрома Ашермана характеризуется наличием тонких и нежных внутриматочных синехий, которые легко разрушаются при контакте, свободными устьями фаллопиевых труб. При второй степени синдрома Ашермана выявляется плотная одиночная спайка, соединяющая изолированные части полости матки; синехия не разрушается при контакте с концом гистероскопа; устья маточных труб просматриваются. Возможен вариант локализации синехий в зоне внутреннего маточного зева при неизмененных верхних отделах полости матки.
Третьей степени синдрома Ашермана соответствует наличие плотных множественных синехий, соединяющих отдельные части полости матки, и односторонней облитерации устья маточной трубы. При четвертой степени синдрома Ашермана выявляются плотные обширные внутриматочные синехии, частичная окклюзия полости матки и устьев обеих труб. Пятая степень сочетает в себе обширные процессы фиброзирования и рубцевания эндометрия с явлениями I или II, III или IV степени синдрома Ашермана, а также гипоменореей или аменореей.
Симптомы внутриматочных синехий
В зависимости от степени выраженности внутриматочных синехий может развиваться гипоменструальный синдром или вторичная аменорея. При облитерации нижних отделов матки при функциональной сохранности эндометрия в ее верхних отделах, может отмечаться формирование гематометры.
Значительно выраженные внутриматочные спайки при недостатке функционирующего эндометрия препятствуют имплантации плодного яйца; облитерация труб делает невозможным процесс оплодотворения. Поэтому внутриматочные синехии часто сопровождаются невынашиванием беременности или бесплодием. Кроме того, даже наличие слабо выраженных внутриматочных синехий нередко становится причиной неэффективности экстракорпорального оплодотворения.
Диагностика внутриматочных синехий
У большинства женщин с синдромом Ашермана нарушению менструальной и репродуктивной функций предшествуют аборты, выскабливания эндометрия, другие внутриматочные манипуляции, перенесенный эндометрит. Данные гинекологического исследования при внутриматочных синехиях неспецифичны.
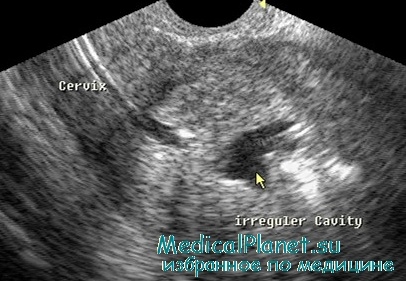
УЗИ малого таза при синдроме Ашермана малоинформативно; эхоскопическая картина может быть представлена нерегулярными конурами эндометрия, в случае гематометры — анэхогенным образованием в полости матки. Проведении гистеросальпингоскопии позволяет более четко определять наличие внутриматочных сращений.
Наиболее полная картина представляется при выполнении гистеросальпингографии и гистероскопии. Гистеросальпингография выявляет одиночные либо множественные дефекты наполнения, имеющие лакунообразную форму и различные размеры. При плотных множественных внутриматочных синехиях полость матки на рентгенограмме выглядит многокамерной, с мелкими, соединяющими отдельные камеры протоками. Однако нередко гистеросальпингография сопровождается ложноположительными результатами из-за наличия в матке слизи, искривлений, обрывков эндометрия. При эндоскопической гистероскопии внутриматочные синехии определяются как белесоватые бессосудистые тяжи разной плотности и длины, соединяющие стенки матки, обнаруживается облитерация или деформация полости матки.
Для синдрома Ашермана характерны отрицательные гормональные пробы – отсутствие менструальноподобного кровотечения в ответ на назначение эстрогенов и прогестерона. В ряде случаев в диагностике внутриматочных синехий помогает проведении Пайпель-биопсии с исследованием образцов тканей, что исключает риски дополнительной травматизации эндометрия. Уровень гонадотропных и половых гормонов не изменен, поэтому аменорея при синдроме Ашермана характеризуется как нормогонадотропная.
Лечение внутриматочных синехий
Целью лечебных мероприятий при синдроме Ашермана служит малотравматичное устранение внутриматочных сращений, восстановление нормальной менструальной функции и фертильности. При внутриматочных синехиях первым этапом показано проведение операционной гистероскопии с целью рассечения спаек под визуальным контролем. Разделение синехий в зависимости от их плотности производится корпусом гистероскопа, эндоскопическими ножницами, щипцами, гистерорезектоскопом, лазером. Для исключения перфорации матки используется контроль с помощью УЗИ или лапароскопии.
После операционного этапа пациентке с синдромом Ашермана назначается циклическая гормонотерапия эстрогенами и гестагенами, направленная на стимуляцию восстановления эндометрия и его циклической трансформации. Назначение комбинированной оральной контрацепции при внутриматочных синехиях исключается, поскольку данная группа препаратов способствует атрофическим изменениям эндометрия. При инфекционной этиологии синдрома Ашермана производится бактериологическое исследование мазков и материалов вакуумной биопсии, проводится антибактериальная терапия.
Прогноз и профилактика внутриматочных синехий
Дальнейшие перспективы после трансцервикального рассечения внутриматочных синехий зависят от протяженности и распространенности сращений, степени облитерации полости матки. Наихудший прогноз в отношении восстановления менструаций и фертильности имеют женщины с внутриматочными синехиями туберкулезного генеза.
После рассечения синехий в будущем не исключается их повторное образование. После наступления беременности у пациенток сохраняется высокая вероятность самопроизвольного прерывания беременности, замершей беременности, предлежания плаценты, преждевременных родов, послеродовых осложнений. При невозможности естественного зачатия рекомендуется ЭКО – метод ВРТ, при котором производится искусственное оплодотворение яйцеклетки. Вынашивание плода возможно при помощи суррогатного материнства.
Ведение беременности у женщин с синдромом Ашермана требует от акушера-гинеколога учета всех возможных рисков. Условиями предотвращения образования внутриматочных синехий служат профилактика абортов, бережное и обоснованное проведение внутриматочных манипуляций и операций, своевременное лечение генитальных инфекций, регулярное посещение гинеколога.
Чаще всего наличие внутриматочных синехий (сращений) проявляется нарушением менструального цикла или репродуктивными расстройствами (бесплодием и привычным выкидышем). Если происходит зачатие, возможны такие осложнения, как преждевременные роды или патология плаценты, например предлежание или приращение. Расстройства менструального цикла чаще всего проявляются аменореей, гипоменореей или олигоменореей, но синехии могут также присутствовать и у женщин с эуменореей.
Наиболее распространенное проявление — бесплодие (43% наблюдений), следующее по распространенности — аменорея (37%). Хотя показатель патологического прикрепления плаценты повышен у женщин с внутри-маточными синехиями, все же это наименее частое проявление внутриматочных сращений.
Диагностику внутриматочных синехий исторически проводили с использованием ГСГ и гистероскопии. ГСГ была главным инструментом, используемым для диагностики внутриматочных синехий, однако с развитием УЗИ эти методы перестали регулярно применять. ГСГ более не рассматривают в качестве главной процедуры скрининга для обнаружения синехий из-за высокой частоты ложноположительных результатов и невозможности точно определить ни распространенность, ни степень тяжести спаек. Были предложены альтернативные методы визуализации матки, такие как УЗИ и гистероскопия.
Трансвагинальное УЗИ (ТВУЗИ) заменило абдоминальное УЗИ в качестве инструмента визуализации для обнаружения патологии матки. ТВУЗИ было проведено 200 пациенткам при обследовании на бесплодие. Общая чувствительность при выявлении патологии эндометрия составила 98,9%, при этом прогностическая ценность положительного результата составила 94,3%, а частота ложноположительных результатов — 5,5%.
В целом специфичность трансвагинального УЗИ (ТВУЗИ) при нормальных показателях составила 31,3%, а прогностическая ценность отрицательного результата -71,4%, однако ценность этих данных ограничена, если учесть небольшое количество пациенток с нормальными показателями. В данном исследовании прогностическая ценность положительного результата при обнаружении внутриматочных спаек составила 98,5%. УЗИ проводили во время периовуляторной фазы менструального цикла.
В другом исследовании оценивали прогностический результат трансвагинального УЗИ (ТВУЗИ) у 74 бесплодных женщин, прошедших диагностическую гистероскопию. Чувствительность, специфичность, а также прогностическая ценность положительных и отрицательных результатов конкретно для диагностики внутриматочных спаек составили соответственно 80, 100, 100 и 97%.
Однако в одной из серий с помощью трансвагинального УЗИ (ТВУЗИ) не удавалось обнаружить каких-либо признаков внутриматочных спаек, и при этом было поставлено три ложноположительных диагноза, в результате чего чувствительность и прогностическая ценность положительного результата составили 0%. Такие противоречивые результаты могут быть связаны с погрешностями в методике, особенно с вариабельностью периода менструального цикла, когда проводили исследование.
Низкая результативность трансвагинального УЗИ (ТВУЗИ) в некоторых медицинских центрах несколько повысилась при использовании СГГ с вливанием в полость матки изотонического раствора натрия хлорида, которую называют также просто СГГ. Исследование проводят совместно с ТВУЗИ, оно может способствовать быстрейшему обнаружению внутриматочных спаек. Изотонический раствор натрия хлорида служит гомогенной эхо-прозрачной рентгеноконтрастной средой, обеспечивающей лучшую визуализацию полости матки, чем одно ТВУЗИ.
В ходе отдельного исследования точность диагностики при использовании ГСГ и СГГ оказалась одинаковой. Чувствительность обоих исследований составила 75%; прогностическая ценность положительного результата при ГСГ составила 43%, при СГГ — 50%. Прогностическая ценность отрицательного результата обоих исследований была близка к 100%. Использование МРТ для диагностики находится в стадии изучения.
Трансвагинальное УЗИ (ТВУЗИ) следует выполнять в конце фолликулярной или начале лютеиновой фазы цикла (на 7-й, 14-й или 21-й день цикла) при использовании трансвагинального датчика с сектором реального времени и частотами отображения 5 и 7,5 МГц. Фактически периовуляторная фаза — наилучшее время для оценки контуров полости матки, поскольку эндометрий имеет достаточную толщину, чтобы оказаться более эхогенным, чем миометрий, и в то же время будет не настолько толстым, чтобы затенить эхо средней линии. Классический вид трехслойного эндометрия позволяет лучше отображать дефекты матки, чем постменструальный эндометрий, толщина которого меньше 3 мм.
Исследование контура полости матки для выявления неравномерности эхо-сигнала на границе между миометрием и эндометрием, а также наличие сигнала от патологических структур проводят в сагиттальной (горизонтальная ось) и фронтальной плоскостях. Диагностическими критериями, используемыми для выявления внутриматочных сращений, служат прерывистость эхо-сигнала средней линии в периовуляторную фазу цикла.
Типичны локальные гиперэхогенные, имеющие неправильную форму, часто напоминающие пленку структуры, наблюдаемые в пределах эхо-негативного пространства между базальными слоями эндометрия, которые нарушают равномерность и непрерывность сигнала от полости матки. Эти структуры могут варьировать по размеру от 2 до 6 мм или по локализации в пределах полости.
Что это такое

Внутриматочные синехии встречаются самой разной длины и плотности. Располагаясь между стенками матки, они уменьшают ее полость, в тяжелых случаях полностью облитерируя матку (облитерация — зарастание). Кроме того, синехии могут появляться в цервикальном канале, что приводит к его заращению. В этом случае вход в полость матки оказывается закрытым. Существует еще одно название этого заболевания — синдром Ашермана. Среди пациенток, которые страдают бесплодием, внутриматочные синехии диагностируются практически у каждой второй.
Причины болезни
Также заболевание нередко развивается на фоне замершей беременности — остатки плаценты вызывают активность фибробластов и появление коллагена до регенерации эндометрия. Кроме того, на развитие болезни оказывает влияние использование внутриматочного контрацептива.
Сращения также появляются при генитальном туберкулезе, его наличие подтверждается методом бактериологического исследования или при биопсии эндометрия. Следует учитывать, что неблагоприятным фактором, который увеличивает риск развития недуга, могут быть внутриматочные инстилляции, радиотерапия при опухолях матки или яичников.
Симптомы болезни
Существуют различные степени тяжести заболевания.

При легкой степени болезнь может протекать бессимптомно. Однако позднее, в зависимости от степени распространения, симптомы внутриматочных синехий становятся более разнообразными. У пациентки возникают болезненные ощущения внизу живота, интенсивность которых усиливается в критические дни. При этом длительность менструаций уменьшается, они становятся скудными, в тяжелых случаях развивается аменорея (отсутствие месячных у женщин фертильного возраста). Заращение нижнего участка в матке при нормально функционирующем эндометрии в верхней части приводит к нарушению оттока крови, в результате чего может развиться гематометра. Клиника при этом напоминает картину острого живота, в этой ситуации пациентке необходима экстренная хирургическая помощь.
При обширных поражениях в полости матки с недостаточно функционирующим эндометрием возникают трудности при имплантации плодного яйца. Кстати, одной из причин неэффективности ЭКО — экстракорпорального оплодотворения — являются даже слабо выраженные спайки. Следует учитывать, что внутриматочные синехии нередко сопровождаются эндометриозом (аденомиозом), что негативно влияет на прогноз лечения.
Нередко пациентки испытывают симптомы интоксикации, проявляющиеся слабостью, мышечными болями, учащенным сердцебиением, а также эмоциональной нестабильностью.
Классификация
Сегодня существуют различные классификации внутриматочных синехий, дающих полную информацию о заболевании: тип гистологического строения, площадь поражения и др. С 1995 года в используется классификация, предложенная Европейской ассоциацией гинекологов (ESH), в которой различают пять степеней, основанные на данных гистерографии и гистероскопии. При этом учитываются протяженность синехий, степень повреждения эндометрия, окклюзия устья фаллопиевых труб.
Осложнения

В результате недостатка функционирующего эндометрия, а также образовавшихся спаек плодное яйцо не может прикрепиться к стенке матки. Кроме того, сам процесс оплодотворения может быть нарушен из-за зарастания маточных труб. У 30% пациенток с диагностированными синехиями происходит самопроизвольное прерывание беременности, у 30% женщин наступают преждевременные роды. Нередко возникают патологии плаценты. Таким образом, осложнения внутриматочных синехий — весьма многочисленны, беременность у таких женщин сопряжена с большим риском. Но, кроме невынашивания, существует вероятность послеродового кровотечения.
Диагностика
В настоящее время единый алгоритм обследования отсутствует. Однако, по мнению большей части медиков, диагностика внутриматочных синехий должна начинаться с гистероскопии, в случае сомнительного результата рекомендована гистерсальпингография.
- Гистероскопия — исследование внутренней поверхности матки с использованием эндоскопического оборудования (гистероскопа). Методика позволяет выполнить не только визуальный осмотр полости и обнаружить патологические изменения, но и провести при необходимости биопсию или хирургическое вмешательство. Эта малоинвазивная процедура практически безболезненна и малотравматична, ее можно делать как под местным обезболиванием, так и под общей анестезией. Вероятность возникновения осложнений после проведения гистероскопии минимальна.
- Гистеросальпингография — в некоторых случаях более эффективна, чем гистероскопия. При плотных, множественных синехиях, разделяющих полость матки на камеры различных размеров, и соединённых между собой протоками, именно это исследование более информативно. Однако деформация полости матки, наличие слизи и обрывков эндометрия и др. в ряде случаях может привести к ложноположительному результату. Поэтому выбор подходящего метода исследования лучше доверить специалисту.
- УЗИ позволяет обнаружить единичные сращения, если отсутствует обструкция в нижней части полости.
- МРТ с контрастированием довольно эффективный метод диагностики, позволяющий визуализировать возможную патологию.
- Отрицательные гормональные пробы — при назначении прогестерона и эстрогенов отсутствует менструальноподобное кровотечение.
Лечение внутриматочных синехий

Цель терапии — устранение сращений в матке, восстановление менструальной и репродуктивной функций. Нужно подчеркнуть, что решить, как лечить внутриматочные синехии можно только после тщательного обследования. Сегодня единственным методом лечения является рассечение синехий. Характер операции зависит от вида сращений, а также от степени поражения. Слабые синехии рассекаются эндоскопическими щипцами, ножницами или корпусом гистероскопа, для удаления более плотных тяжей используется электронож или лазер. Данное вмешательство — сложная процедура, поэтому для предупреждения перфорации стенки матки проводится под визуальным контролем.
После операции показана гормонотерапия, в задачи которой входит восстановление эндометрия. В том случае, когда внутриматочные синехии возникли в результате инфекции, то после проведенной биопсии и бактериологического исследования назначаются антибактериальные препараты.
Легкая и средняя степень заболевания неплохо поддается лечению. В тех ситуациях, когда синехии расположены на ограниченном участке, эффективно экстракорпоральное оплодотворение.
Профилактика
Чтобы уменьшить риск развития патологии, существует несколько простых правил:
- Использование грамотных методов контрацепции для предупреждения абортов
- Внутриматочные манипуляции лучше проводить в клиниках, где имеется современное оборудование и квалифицированные специалисты
- Своевременное лечение инфекций мочеполовых путей
Следует учитывать, что у некоторых пациентов после проведенного лечения существует риск развития рецидива, особенно при плотных распространенных сращениях, а также при поражении туберкулезного характера. Поэтому огромную роль играет профилактика внутриматочных синехий после операции. Для этих целей в полость матки помещаются специальные приспособления: ВМК (внутриматочная контрацепция), катетер Фоли. Кроме того, проводится гормонотерапия для восстановления эндометрия.
Также следует помнить о существующем риске у женщин с осложненным течением послеродового периода или после перенесенного аборта. При подозрении на остатки плаценты, при нарушении менструального цикла и др. следует немедленно провести гистероскопию, целью которой является уточнение точной локализации очага патологии и его удаление без травмирования нормального эндометрия.
