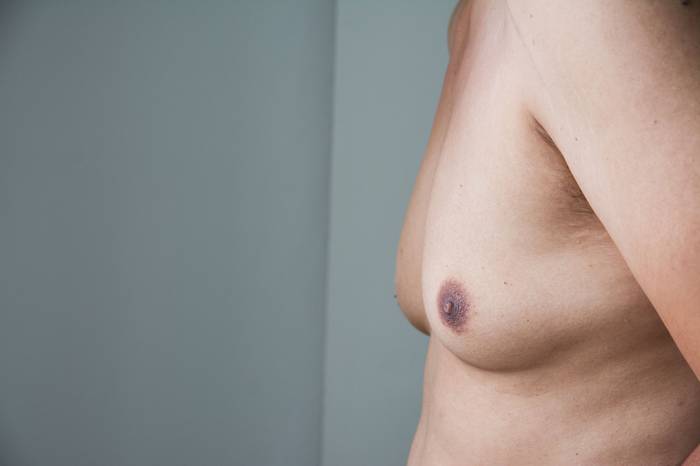
Гинекомастия (в переводе с греческого языка – женская грудь) – это доброкачественное увеличение молочных (грудных) желез у мужчин. Размеры образований в груди могут быть в пределах 1-10см, но, как правило, не превышают 4см в диаметре.
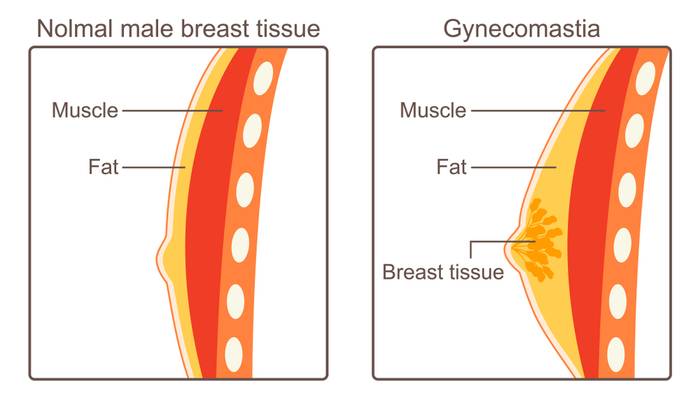
Различают физиологическую и патологическую гинекомастию.
- Первый пик физиологической гинекомастии встречается в период новорожденности (60-80%) через несколько дней после рождения. Связана данная гинекомастия с циркулированием в крови эстрогенов матери, и проходит самостоятельно, в течение 2-4 недель.
- Второй пик заболевания происходит в подростковом периоде (12-14 лет) и обусловлен гормональной перестройкой организма. Подростковая гинекомастия исчезает через 6-24 месяца без лечения.
- И третий пик случается в пожилом возрасте (у мужчин 50-80 лет), он связан со снижением уровня тестостерона и относительной гиперэстрогенемией (повышение содержания женских половых гормонов).
Также различают ложную и истинную гинекомастию.
- Ложная форма заболевания развивается вследствие разрастания жировой ткани (например, при ожирении или чрезмерном увлечении пивом).
- Истинная гинекомастия – это разрастание железистой и стромальной тканей. Поражаться может как одна молочная железа – одностороння гинекомастия, так и обе – двухстороння гинекомастия. У подростков чаще наблюдается двухстороння форма.
Причины
Причины гинекомастии весьма многочисленны. В первую очередь истинная гинекомастия связана с нарушением гормонального баланса (преобладание эстрогенов и/или недостаток андрогенов):
- врожденный гипогонадизм (недоразвитие яичек);
- токсическое, лучевое или инфекционное поражение яичек;
- опухоль яичек, которая продуцирует эстрогены;
- опухоль надпочечников (повышенный синтез эстрогенов);
- нарушение функции гипоталамуса (отдела головного мозга, отвечающего за образование гормонов);
- генетические заболевания (синдром Клайнфельтера);
- гиперфункция щитовидной железы (тиреотоксикоз);
- заболевания печени (цирроз) при которых не разрушаются эстрогены;
- хориокарцинома (злокачественная опухоль, синтезирующая гормон беременности – ХГЧ);
- у мужчин-спортсменов при резком прекращении физических нагрузок;
- гиперпролактинемия;
- недоедание или голод;
- почечная недостаточность;
- ВИЧ-нфекция (является причиной гиперпролактинемии).
Кроме того, гинекомастия может быть побочным эффектом при приеме следующих лекарственных препаратов:
- спиронолактон;
- блокаторы кальциевых каналов (коринфар, верапамил);
- гипотензивные препараты (капотен, энап);
- антибиотики и противогрибковые средства (метронидазол, кетоконазол);
- гормональные препараты при лечении рака простаты;
- наркотики и алкоголь;
- цитостатики (метотрексат);
- антидепрессанты и транквилизаторы (реланиум).
Симптомы гинекомастии
Для гинекомастии характерна следующая клиническая картина:
- молочная железа или железы увеличиваются в размере, при пальпации определяются подвижные эластичные образования и болезненность грудных желез,
- нередко пациенты жалуются на чувство распирания или тяжести в груди, увеличение сосков (припухлость) и на их повышенную чувствительность,
- из сосков возможны прозрачные или мутные выделения.
В течении гинекомастии различают 3 стадии:
1. Развивающаяся (пролиферирующая) стадия – длится примерно 4 месяца. При назначении лечения молочные железы возвращаются к исходным размерам.
2. Промежуточная стадия – длится от 4 до 12 месяцев. В это время происходит созревание тканей молочной железы, и грудные железы практически не возвращаются к прежним размерам.
3. Фиброзная стадия – характеризуется возникновением в молочной железе зрелой соединительной ткани, и образованием жировых отложений вокруг железистой ткани. Фиброзная стадия необратима.
Диагностика
В диагностике гинекомастии используют УЗИ молочных желез, подмышечных лимфатических узлов, а также маммографию и пункционную биопсию.
Кроме того, проводится лабораторная диагностика, определяется уровень гормонов (тестостерона, эстрадиола, тиреотропного гормона ТТГ, пролактина, ХГЧ, лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ) гормона).
При подозрении опухоли яичек делают УЗИ яичек, а при подозрении опухоли надпочечников – компьютерную томографию.
Нередко больные нуждаются в консультации хирурга, уролога, эндокринолога и терапевта.
Лечение гинекомастии
Лечением гинекомастии занимаются онкологи-маммологи и эндокринологи.
В первую очередь необходимо установить и устранить причину, приведшую к заболеванию. В зависимости от этиологии гинекомастии разнятся и сроки лечения (иногда они достигают нескольких месяцев). При приеме лекарственных препаратов, побочным эффектом которых явилась гинекомастия, достаточно их отменить или снизить дозу.
В течение первых полугода за развитием заболевания предпочитают наблюдать. Если самостоятельный регресс гинекомастии не случился, назначают консервативную гормональную терапию:
- тестостерон (терапия больных с низким уровнем данного гормона, пожилым людям);
- кломифен – антиэстроген, применяемый для стимуляции овуляции при женском бесплодии;
- тамоксифен – блокатор эстрогеновых рецепторов (при тяжелом течении заболевания и выраженной болезненности);
- даназол – синтетический аналог тестостерона.
Хирургическое лечение проводится у больных с подозрением на злокачественный процесс и при выраженном косметическом эффекте.
Маммопластика подразумевает удаление тканей молочной железы с формированием ложа под соском во избежание его западения.
Осложнения
Самым грозным осложнением гинекомастии является озлокачествление (перерождении в рак) опухоли. Кроме того, не исключаются эмоциональные расстройства и рубцевание длительно существующей опухоли.
Профилактика и прогноз
Прогноз при гинекомастии у новорожденных и у подростков благоприятный (заболевание регрессирует самостоятельно). В других случаях прогноз при заболевании зависит от причин, его вызвавших и также остается благоприятным при оперативном лечении.
Профилактика гинекомастии заключается в ведении здорового образа жизни, тщательном подборе лекарственных препаратов, которые привели к развитию заболевания, а также в профилактике причин, способных вызвать гинекомастию.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Гинекомастия – патология молочных желез у мужчин, проявляющаяся одно- или двухсторонним увеличением их размера за счет гипертрофии железистой или жировой ткани. Проявляется уплотнением и увеличением грудной железы, чувством тяжести, болезненными ощущениями при пальпации. Может регрессировать самостоятельно. При неэффективности консервативной терапии показано оперативное лечение, т. к. длительное существование гинекомастии представляет риск в развитии злокачественной опухоли молочной железы.
МКБ-10
Общие сведения
Гинекомастия – патология молочных желез у мужчин, проявляющаяся одно- или двухсторонним увеличением их размера за счет гипертрофии железистой или жировой ткани. Проявляется уплотнением и увеличением грудной железы, чувством тяжести, болезненными ощущениями при пальпации. Может регрессировать самостоятельно. При неэффективности консервативной терапии показано оперативное лечение, т. к. длительное существование гинекомастии представляет риск в развитии злокачественной опухоли молочной железы.
Молочные железы при гинекомастии могут достигать от 2 до 10 см (обычно около 4 см) в диаметре. Частота встречаемости гинекомастии составляет от 50 до 70% среди здоровых подростков 13-14 лет, около 40% — у мужчин молодого возраста, до 60% — 70% — у пожилых мужчин. Гинекомастия доставляет мужчинам физический дискомфорт и психологические трудности.

Классификация гинекомастии
Различают истинную гинекомастию и ложную (или псевдогинекомастию). Истинная гинекомастии характеризуется гипертрофией железистой ткани и стромы, псевдогинекомастия обусловлена массивными отложениями жировой ткани, увеличивающими объем молочных желез, и наблюдается у мужчин при ожирении.
Встречается истинная гинекомастия, как вариант физиологической нормы в определенные возрастные периоды, и патологическая гинекомастия, являющаяся симптомом серьезных патологий в организме.
Истинная идиопатическая (физиологическая) гинекомастия может быть трех видов:
- гинекомастия периода новорожденности – набухание грудных желез отмечается у 60-90% новорожденных. Это состояние обусловлено воздействием половых гормонов матери, попавших в организм ребенка еще внутриутробно. Лечения не требует, грудные железы уменьшаются через 2-4 недели.
- гинекомастия пубертатного периода – развивается у 30-60% подростков в 13-14 лет; в 80% случаев имеется двустороннее увеличение желез. Вызвана незрелостью мужской половой системы и преобладанием женских половых гормонов над мужскими. Обычно регрессирует самостоятельно в течение 1-2 лет.
- гинекомастия пожилого возраста – наблюдается у мужчин 50-80 лет в связи с уменьшением выработки тестостерона и преобладанием эстрогенов.
При гинекомастии может наблюдаться двустороннее симметричное увеличение обеих молочных желез (в 80 %) или асимметричное увеличение одной железы.
Механизм развития и причины гинекомастии
В норме молочные железы у мужчин являются недоразвитым, рудиментарным органом, состоящим из небольшого количества железистой и жировой ткани, коротких протоков и соска. Развитие и функционирование молочных желез зависит от воздействия женских половых гормонов – эстрогенов и гормона гипофиза – пролактина. В норме в мужском организме количество эстрогенов не превышает 0,001% от содержания андрогенов, и они быстро подвергаются разрушению в печени.
В силу ряда причин процентное соотношение андрогены/эстрогены изменяется в сторону увеличения последних или происходит снижение чувствительности тканей к действию тестостерона. Под влиянием эстрогенов начинается развитие и рост мужских грудных желез по женскому типу с интенсивным развитием железистой ткани. При развитии аденомы гипофиза, продуцирующей пролактин, в грудных железах происходит отложение жировой и развитие соединительной ткани. При гинекомастии железы увеличиваются в размерах и уплотняются.
Истинная патологическая гинекомастия у мужчин может вызываться следующими группами причин:
- нарушением соотношения тестостерона и эстрогенов в организме мужчины. Это состояние может наблюдаться при гормонально-активных опухолях гипофиза, яичек, надпочечников, желудка, поджелудочной железы, легких, первичном и возрастном гипогонадизме (недостаточном функционировании половых желез), аденоме предстательной железы, воспалительных процессах в яичках, аддисоновой болезни и т. д.;
- гиперпролактинемий – повышением секреции пролактина при опухолях гипофиза, гипотиреозе;
- заболеваниями, сопровождающимися нарушением обменных процессов — при диффузном токсическом зобе, сахарном диабете, ожирении, туберкулезе легких и др.;
- заболеваниями неэндокринной природы – при интоксикациях, циррозе печени, почечной или сердечно-сосудистой недостаточности, ВИЧ-инфекции, травмах грудной клетки, герпетическом поражении грудной клетки, нормализации питания после истощения и др.;
- приемом препаратов, действующих на рецепторы тканей молочных желез, повышающих продукцию эстрогенов или пролактина, блокирующих рецепторы гонадотропинов, оказывающих токсическое влияние на яички и т. д. (кортикостероиды, анаболические стероиды, циметидин, спиронолактон, изониазид, метронидазол, ранитидин, каптоприл, эналаприл, резерпин, метилдофа, нифедипин, амиодарон, верапамил, дигитоксин, теофиллин, антидепрессанты, диазепам, кремы с содержанием эстрогенов и мн. др.;
- употребление наркотиков (героиномания, употребление марихуаны) и алкоголизм.
Симптомы гинекомастии
При гинекомастии периода новорожденности отмечается незначительное нагрубание и увеличение молочных желез, иногда с молозивоподобными выделениями. При других формах гинекомастии молочные железы могут увеличиваться от 2 до 10 — 15 см в диаметре и достигать массы до 160 г. Увеличивается сосок, ареола становится резко пигментированной и расширенной до 2-3 см в диаметре. В редких случаях отмечаются молочного вида выделения из соска. Обычно увеличенные железы безболезненны, могут отмечаться чувство давления, повышенная чувствительность сосков, дискомфорт при ношении одежды.
При односторонней гинекомастии увеличивается вероятность опухолевого поражения грудной железы. Гормонально-активные опухоли, продуцирующие эстроген и хорионический гонадотропин, вызывают быстрое увеличение молочных желез, их болезненность и ощущение распирания. Гинекомастия, вызванная гиперпролактинемией, сопровождается олигоспермией, импотенцией и симптомами поражения центральной нервной системы.
В течении гинекомастии выделяют три стадии:
- развивающуюся (пролиферирующую) – начальные изменения, первые 4 месяца, когда возможно обратное развитие гинекомастии при соответствующем медикаментозном лечении;
- промежуточную – характеризуется созреванием железистой ткани; протекает от 4 месяцев до года;
- фиброзную – отмечается появление в грудной железе соединительной и жировой тканей; регрессия патологического процесса практически невозможна.
Появление кровянистых выделений из соска, уплотнений в железе, изменения кожи железы, изъязвлений, увеличенных подмышечных лимфоузлов заставляет заподозрить рак молочной железы.
Диагностика гинекомастии
Начальное обследование при гинекомастии включает осмотр пациента, пальпацию молочных желез и яичек, оценку выраженности вторичных половых признаков, выяснение семейного, лекарственного анамнеза и имеющихся заболеваний, наличия алкогольной и наркотической зависимости.
При признаках гинекомастии проводится консультация эндокринолога. Широкие возможности лабораторной диагностики, которыми сегодня располагает эндокринология, позволяют провести тщательное гормональное обследование пациента. Лабораторно определяется содержание в крови эстрадиола, тестостерона, ЛГ, ФСГ, тиреотропина, пролактина, ХГЧ, печеночных трансаминаз, азота, креатинина, мочевины.
Для исключения опухолевых процессов проводится рентгенография легких, КТ надпочечников, КТ головного мозга и др. органов (по показаниям). При подозрении на опухолевое поражение яичек (при увеличении содержания хорионического гонадотропина и тестостерона) выполняется УЗИ органов мошонки. Для определения характера гинекомастии (истинная или ложная), выявления опухоли груди применяют УЗИ молочных желез. УЗИ подмышечных лимфоузлов, маммография и биопсия молочной железы проводится в случаях подозрения на рак.
Лечение гинекомастии
Физиологические виды гинекомастии обычно исчезают самопроизвольно и не требуют медикаментозной коррекции. Иногда для подавления высоких концентраций эстрогенов при физиологической гинекомастии у подростков могут назначаться гормональные препараты: кломифен, тамоксифен, дигидротестостерон, даназол, тестолактон. Если медикаментозное лечение не приводит к уменьшению размеров грудных желез, то на помощь приходит пластическая хирургия. Проводится удаление тканей молочной железы и липосакция (удаление жира в прилежащих зонах).
Лечение патологической гинекомастии определяется основным заболеванием, вызвавшим увеличение молочных желез. Для нормализации соотношения тестостерона и эстрогенов при гинекомастии проводится консервативная гормональная терапия тестостероном. Она эффективна в первые 4 мес. после возникновения гинекомастии. При избытке эстрогенов в мужском организме назначают антиэстрогенную терапию тамоксифеном, блокирующим влияние эстрогенов на молочные железы. Гинекомастия, вызванная приемом лекарственных средств, обычно самостоятельно исчезает после отмены препарата.
Оперативное лечение при гинекомастии проводится в случаях, когда неэффективна консервативная терапия или заведомо ясно, что медикаментозное лечение не даст желаемого результата (при опухолевых поражениях). Хирургическое лечение гинекомастии проводятся следующие виды операции: заключается в удалении ткани грудной железы и восстановлении ее физиологического контура. Применяют следующие виды операций:
- подкожную мастэктомию с сохранением ареолы из параареолярного доступа;
- подкожную мастэктомию из параареолярного доступа с липосакцией;
- эндоскопическую мастэктомию (при небольших увеличениях молочных желез).
Операции подкожной и эндоскопической мастэктомии хорошо переносятся пациентами, не требуют длительной госпитализации (обычно — 2 дня) и длительной реабилитации. Первые 2-3 недели после мастэктомии требуется носить эластическое утягивающее белье для формирования правильного мышечного контура и сокращения кожи. Спустя 5-7 дней уже можно приступать к обычной работе, а через месяц – к спортивным тренировкам.
Прогноз при гинекомастии
Гинекомастия новорожденных и подростков характеризуется благоприятным течением. В постпубертатном периоде гинекомастия исчезает в течение 2-х лет у 75% юношей, в последующие 3 года – еще у 15%.
Исход при патологических формах гинекомастии зависит от возможности устранения причины заболевания. Прогностически более благоприятна лекарственная гинекомастия, менее – гинекомастия, вызванная хроническими заболеваниями.
Длительное течение гинекомастии повышает вероятность возникновения рака молочных желез у мужчин.

гинеколог / Стаж: 28 лет
Дата публикации: 2019-03-27
гинеколог / Стаж: 26 лет
Гинекомастия (с латыни — женская грудь) — один из маркеров разлада дифференцировки пола. В результате нарушения баланса между мужским гормоном (тестостероном) и женским (эстрогеном) ткань молочной железы разрастается, образуя доброкачественную опухоль — истинную гинекомастию. Увеличение же груди в результате чрезмерного роста жировой ткани — это ложная гинекомастия (или по-другому — липомастия).

Гинекомастия у мужчин может быть односторонней, двусторонней (в 80%) и ассиметричной, если одна железа увеличена больше второй. Данная патология известна с древних времён, в Древнем Риме считалось, что женственная грудь развивается у мужчин, ведущих неподобающий образ жизни. В последние десятилетия гинекомастия стала весьма распространённой проблемой для 30-50% вполне здоровых мужчин различного возраста.
Нормальная мужская грудная железа — недоразвившийся (по сравнению с женским) орган, состоящий из небольшого количества железистой и жировой тканей. Отсутствие молочных протоков в железе мужчин подчеркивает рудиментарность органа, как и различие в названии: у женщин — это молочная железа, у мужчин — грудная железа.
Увидев или нащупав увеличение грудной железы размером от 1 до 10 см (в среднем приблизительно 4 см), нужно обратиться к специалисту для установления диагноза. Увеличенная молочнаяжелеза обычно выглядит как небольшая женская грудь, но при этом ощущается тяжесть и болезненность при пальпации груди, что досаждает дискомфортом и психологическими сложностями.
Бывает ли гинекомастия у женщин — говорить не совсем правильно. Слишком большие грудные железы у женщин — это гипертрофия молочной железы, т.е. диффузное, массивное, обычно, двустороннее увеличение молочных желез, появляющееся в подростковом (пубертатном), репродуктивном возрасте, в период беременности и постменопаузы.
В соответствии с мировыми стандартами,гинекомастия классифицируется согласно причинам, вызвавшим эту патологию:
Недостаток тестостерона в организме:
- врождённые изъяны — недоразвитие гениталий, отсутствие яичек;
- синдром Клайнфелтера;
- синдром нечувствительности клеток к тестостерону(синдром Морриса, синдром Рейфенштейна);
- нарушения синтеза тестостерона;
- вторичный гипогонадизм (снижение уровня андрогенов ниже нормального) в результатевирусного орхита, травм, кастрации, неврологических и гранулематозных заболеваний, а также почечная недостаточность;
- псевдогермафродизм.
Повышенное выделение эстрогенов:
- синдром тестикулярной феминизации;
- опухоли яичек;
- истинный гермафродитизм;
- увеличение экстрагландулярной ароматазы;
- заболевания надпочечников, печени;
- голодание;
- тиреотоксикоз.
- эстрогены, эстрогенсодержащая косметика, контрацептивы, эстрогенсодержащая пища, фитоэстрогены;
- медикаменты, усиливающие эндогенное образование эстрогенов;
- лекарства, угнетающие синтез тестостерона или его действие;
- средства с неопределённым в отношении гинекомастии механизмом действия, а также марихуана, героин и др.
Итак, главная причина возникновения гинекомастии — превосходство эстрогенов, которое может быть истинным(при повышенной продукции эстрогенов) и относительным (при снижении образования тестостерона).
Также выделено несколько возрастных периодов, наиболее характерных для развития истинной (физиологической) гинекомастии:
Гинекомастия новорожденных: присутствует у 90% младенцев, что обусловлено воздействием женских эстрогенов, попавших в организм ребенка во время беременности, и которая к концу первого месяца жизни ребенка практически проходит.
Гинекомастия подростков: встречается почти у половины мальчиков пубертатного возраста (13-15 лет), когда в результате активной гормональной перестройки организма начинают превалировать женские половые гормоны над мужскими. Процесс регресса, как правило, заканчивается с окончанием полового созревания.
Гинекомастияпожилых мужчин:встречается наиболее часто в возрасте от 55 до 80 лет исвязана, по мнению специалистов, с возрастным снижением образования тестостерона, что ведёт к нарушению баланса между женскими и мужскими половыми гормонами.
Физиологическая гинекомастия новорожденных и подростков практически всегда имеет благоприятный прогноз — она исчезает без лечения.
Завершение симптоматических гинекомастий обусловлено устранением причины заболевания. В сложных случаях или при рубцевании молочной железы в результате затяжного процесса, отсутствия адекватного лечения, хирургическое вмешательство в большинстве случаев помогает восстановить нормальный вид груди.
Узнать где лечат гинекомастию в Москве, и каковы цены на лечение этого заболевания, вы можете узнать на нашем сайте.
На развитиеи формирование грудных железпрямое влияние оказывают эстрогены и гормон гипофиза (пролактин). В организме мужчины в норме должно содержаться не более 0,001% эстрогенов. Если баланс мужских и женских половых гормонов изменится под влиянием некоторых причин, и произойдёт увеличение эстрогенов (абсолютное или относительное), то впоследствии можно будет наблюдать снижение резистентности тканей ктестостерону, что спровоцирует интенсивное развитие железистой ткани грудной железы.
Дисбаланс между мужскими и женскими гормонами встречается при опухолях желез внутренней секреции —гипофиза, надпочечников, поджелудочной железы, а также при новообразованиях в желудке, легких, при аденоме простаты, болезни Аддисона и пр.
При поражении гипофиза нарушается выделение пролактина, что благоприятствует отложению жиров и разрастанию соединительной ткани грудной железы. Этот механизм развитияпатологии срабатывает на фоне повышенного уровня пролактина при опухолях гипофиза или при гипотиреозе.
Также физиологическая гинекомастия может развиться при нарушенияхметаболизма в организме — диффузном токсическом зобе, сахарном диабете, ожирении и т.п., при и после перенесенных инфекциях и интоксикациях, при почечной и сердечно-сосудистой недостаточности.
Нередко гинекомастия развивается на фоне приема некоторых лекарственных препаратов, наркотических средств и алкоголя.
К развитию гинекомастии ведет истинное повышение количества эстрогена в крови, причинами которого может быть:
- приём лекарственных препаратов, содержащих женские половые гормоны (эстрогены) в случае, к примеру, терапии рака простаты и т.п.;
- развитие опухоли яичек, возникшей из клеток Лейдига и способной вырабатывать женский половой гормон — эстрадиол, что постепенно снижает уровень тестостерона в крови, изменяя общее соотношение женских и мужских половых гормонов в организме мужчины;
- формированиеопухолей надпочечников, вырабатывающих женские половые гормоны;
- приём стероидных препаратов во время занятий спортом;
- развитие злокачественных опухолей яичек и других органов, вырабатывающих хорионический гонадотропин человека (ХГЧ).
По поводу последнего следует особо отметить, что чрезмерное количество ХГЧ стимулирует выделение тестостерона в яичках, а затем его избытокв крови, поступая в жировую ткань мужчины, превращается в женские половые гормоны — эстрогены, что вызывает развитие гинекомастии.
Причины дисбаланса между эстрогенами и андрогенами чаще всего следующие:
- снижение выделениятестостерона в пожилом возрасте с подавлением половой функции и появлением преимущественного действия эстрогенов;
- первичный гипогонадизм — врожденный дефект половой функции у мужчин;
- усиленное питание человека после длительного ограничения в еде;
- постоянный гемодиализпри хронической почечной недостаточности V стадии;
- развитие печёночной недостаточности при интоксикации, злоупотреблении алкоголем, хроническом вирусном гепатите, циррозе печени, что ведёт к уменьшению переработки мужских половых гормонов печенью, превращая их в эстрогены и нарушая гормональный баланс;
- активизация щитовидной железы (тиреотоксикоз), когда повышение уровня гормонов щитовидной железы Т3 и Т4 в крови пробуждает симптомы гинекомастии;
- заболевание вирусом иммунодефицита человека (ВИЧ), что переносит мужчину в группу риска возникновения гинекомастии;
- прием лекарственных препаратов, нарушающих баланс половых гормонов в организме мужчиныс преобладанием женских половых гормонов.
Процесс развития гинекомастии можно условно разделить на три стадии:
- Развивающаяся стадия (или пролиферирующая)длительностью в 4-5 месяцев при консервативной терапии может завершиться возвращением грудных желез в норму.
- Промежуточная стадия гинекомастии длительностью от 4-х до 12-ти месяцев, когда происходит созревание ткани железы. Регресс заболевания наблюдается крайне редко.
- Фиброзная стадия, когдапоявляется зрелая соединительная ткань,отложение жиров вокруг железистой ткани. Процессы этой стадии уже необратимы.
Гинекомастия, симптомы которой зависят от возраста и ее вида, проявляетсянесколькими ярко выраженными признаками:
- незначительное уплотнение молочных желез у новорожденных, иногда сочетающимся с выделением молозива;
- зуд сосковой зоны у подростков (и не только) в начальной стадии, хотя его может и не быть;
- увеличение размера грудной железы до10 см, с весом груди до160 грамм, увеличение диаметра соска до 2-3 см в окружности с потемнением его пигментации и выделениями из соска, что бывает в крайне редких случаях при двухсторонней гинекомастии;
- неприятные ощущения в груди, боль при пальпации, болезненные и сверхчувствительные соски. В случае гиперпролактинемии как причины гинекомастии у мужчин появляется импотенция, олигоспермия и нарушения в центральной нервной системе.
В запущенных случаях фиброзной стадии гинекомастии появляются кровянистые выделения из сосков, увеличиваются лимфатические узлы, изменяется цвет кожи и плотность видимых уплотнений грудной железы.
Гинекомастия у мужчин симптомыимеет одинаковые приодносторонней и двухсторонней форме, однако при односторонней гинекомастиирастет риск развития злокачественной опухоли груди, что практически всегда решается хирургическим путем.
Постановка точного диагноза основывается на составлении анамнеза пациента и результатах физикальных, лабораторных и инструментальных методов исследования.
Особую ценность представляют данные семейного, медикаментозного анамнеза (наследственные заболевания в роду, информация об использовании лекарственных средств, особенно длительность их приема) и сведения о длительности и активностиувеличения грудных желез.
При подозрении на такое заболевание, как гинекомастия, диагноз ставится на основании физикального обследования —пальпирования грудной железы, подмышечных лимфоузлов, живота, половых органов и оценки степени развития вторичных половых признаков.
Для уточнения диагноза илис целью обнаруженияопухоли груди используют УЗИ (ультразвуковое исследование) грудных желез, подмышечных лимфоузлов, щитовидной железы.
Маммографию и биопсию железы проводят при необходимости.
УЗИ (ультразвуковое исследование) яичек, компьютерную томографию надпочечников, а также магнитно-резонансную томографию гипофиза назначают мужчинам для исключения опухолей (при необходимости).
Также необходимы лабораторные исследования (анализы) для определения уровней тестостерона, эстрадиола, лютеинизирующего гормона (ЛГ), тиреотропного гормона (ТТГ), пролактина и хорионического гонадотропина человека (ХГЧ). При повышенных уровнях эстрадиола и ХГЧ исследования для исключения злокачественных новообразований должны проводиться немедленно!
Исследование ПСА (простатоспецифического антигена) проводится для исключения опухоли предстательной железы.
Рентгенологическое исследование черепа, грудной клетки, исследование функции печени при особой необходимости.
Часто требуются консультации терапевта, эндокринолога, уролога, хирурга-онколога, невролога.
При подозрении на гинекомастию консультация эндокринолога обязательна! Хотя лечение гинекомастии проводят маммологи, но без экспертного совета опытного эндокринолога ведение больного гинекомастией— в корне неверно.
Гинекомастию у мужчиннеобходимо дифференцировать с раком грудной железы, при которомсимптомы похожи на фиброзную стадию гинекомастии.
Физиологическая гинекомастия новорожденных преимущественно не требует лечения, т.к. исчезает самостоятельно.
Гинекомастия в пубертатном возрасте (и не только) часто регрессирует в течение около шести месяцев, поэтому при отсутствии признаков озлокачествления в набухших грудных железах пациент остается под наблюдением врача. При отсутствии положительного решения проблемы на протяжении шести месяцев назначается медикаментозная терапия и только врачом.
При гинекомастии, вызванной приемом медикаментов, происходит замена препарата или снижение дозировки. Народными способами гинекомастия не лечится.
При гинекомастии, вызванной заболеваниями других органов, требуется лечение главного заболевания.
При липомастии требуется лечение ожирения и увеличение физических нагрузок.
Маскулинизация или феминизация осуществляются в зависимости от варианта диагностирования ложного мужского гермафродитизма в сочетании с заместительной гормональной терапией и контролем физического, полового и психического статуса пациента.
Хирургическое лечение проводят при отсутствии результатов лекарственной терапии. Удаление тканей грудной железы и жировой ткани происходит классическим методом илипункционно-аспирационным и эндоскопическим методами, считающимися менее травматичными.
При диагностировании злокачественного процесса требуется неотложная операция.
Отказ от алкоголя, переедания и спортивных препаратов, увеличивающих мышечную массу, поможет избежать заболевания гинекомастией.
