Похожие темы научных работ по клинической медицине , автор научной работы — Кульченко Н.Г.
I Мужское бесплодие и опухоли яичка
Ключевые слова: мужское бесплодие, опухоль яичка
male infertility, testicular tumor
Male infertility and testicular tumors.
Russian University of Peoples’ Friendship (RUDN University) 6 Miklukho-Maklaya str., Moscow 117198, Russian Federation E-mail: kle-kni@mail.ru
Актуальность. В последнее время отмечен неуклонный рост онкологических заболеваний у мужчин молодого возраста. В структуре общей онкологической заболеваемости рак яичка составляет от 1 до 1,5% среди мужчин и 5% всех опухолей урогенитального тракта. Ассоциации между мужским бесплодием и раком привлекают клиническое внимание. Отношения между бесплодием и раком традиционно изучались у женщин, но в последнее время работа была сосредоточена на мужском компоненте репродукции. В США ежегодно регистрируется около 700 000 мужчин с бесплодием (Hanson B. M., 2018). В России за последние 10 лет количество бесплодных мужчин увеличилось на 60,3% (Каприн А. Д. и соавт., 2016). По данным Bieniek J. M. (2018) причиной мужского бесплодия в 2,9% случаев является рак яичка. Благодаря современным методам лечения общая выживаемость мужчин, лечившихся по поводу рака яичка, возросла до 90%. Поэтому после завершения специализированного лечения онкологического заболевания для пациентов становится актуальным качество жизни и репродуктивные перспективы. Многие специалисты едины в мнении: криоконсервация спермы у пациентов раком яичка до специализированного лечения — это единственный шанс на будущее биологическое отцовство.
Цель исследования: выявить критерии прогнозирования репродуктивной функции яичка у онкологических пациентов для получения качественного криоконсерванта.
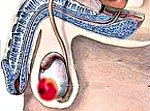
Рак яичка – это злокачественное поражение половых желез у мужчин. Симптомами патологии являются пальпируемое образование, увеличение и отек мошонки, болевой синдром. Диагностика болезни заключается в проведении осмотра, диафаноскопии, УЗИ мошонки, биопсии яичка, определении опухолевых маркеров, МРТ органов мошонки, КТ ОГП и ОБП. Лечение включает выполнение одно- или двусторонней орхифуникулэктомии, проведение лучевой терапии и химиотерапии. Прогноз заболевания зависит от клинической стадии и гистологического типа новообразования.
МКБ-10
Общие сведения
Рак яичка – сравнительно редкая онкопатология, составляющая около 1,5-2% всех злокачественных опухолей, выявляемых у мужчин. В практической онкоурологии на рак яичка приходится 5% всех новообразований. При этом заболевание является крайне агрессивным, поражает преимущественно молодых мужчин в возрасте до 40 лет и является среди них наиболее частой причиной ранней онкологической смертности. Чаще выявляется односторонняя опухоль, реже (в 1-2% случаев) наблюдается двухстороннее поражение.
Причины
Выявлено три возрастных пика, связанных с возникновением рака яичка: у мальчиков до 10 лет, молодых мужчин от 20 до 40 лет и пожилых людей старше 60 лет. У детей патология в 90% случаев развивается на фоне малигнизации эмбриональной доброкачественной тератомы. В более старшем возрасте факторами, провоцирующими развитие новообразования, могут стать травмы мошонки, эндокринные заболевания (гипогонадизм, гинекомастия, бесплодие), радиационное излучение и др. Риск возникновения неоплазии возрастает при синдроме Клайнфельтера.
Наиболее часто болезнь выявляется у пациентов с крипторхизмом – неопущением желез в мошонку. Различные формы крипторхизма увеличивают риск возникновения рака в неопустившемся яичке в 10 раз. При одностороннем поражении яичка вероятность возникновения опухоли контралатеральной железы также велика. Вероятность развития рака выше у мужчин, чьи родственники первой степени (брат, отец) имели аналогичное заболевание. Патология в 5 раз чаще встречается у европейцев, особенно жителей Германии и Скандинавии; реже – в азиатских и африканских странах.
Классификация
По гистологическому принципу выделяют герминогенные (исходящие из семенного эпителия), негерминогенные (возникающие из стромы яичка) и смешанные новообразования. Герминогенные опухоли яичка встречаются в 95% случаев и могут быть представлены семиномой, эмбриональным раком, хорионкарциномой, злокачественной тератомой и др. Около 40% случаев герминогенных неоплазий составляют семиномы; 60% — несеминомные опухоли. К опухолям стромы полового тяжа (негерминогенным) относятся сертолиома, лейдигома, саркома.
Определяющее значение для лечения патологии имеет стадирование заболевания по международным TNM-критериям.
- Т1 – опухоль локализована в границах яичка и придатка, возможно врастание в белочную оболочку.
- Т2 — опухоль расположена в пределах яичка и придатка, прорастает белочную и влагалищную оболочку.
- Т3 – опухоль инфильтрирует семенной канатик.
- Т4 – опухоль прорастает семенной канатик и ткани мошонки.
Для обозначения вовлеченности регионарных (подвздошных, забрюшинных лимфоузлов) используется критерий N:
- N1 – наличие регионарных метастазов в лимфоузлах до 2 см в диаметре
- N2 – метастазы в регионарных в лимфоузлах до 5 см
- N3 — метастазы в лимфоузлах более 5 см
Отдаленные метастазы обозначаются латинской буквой М и классифицируются следующим образом:
- М1 – выявляются отдаленные метастазы (М1а — в легких и нерегионарных лимфоузлах, М1b — в других органах).
Симптомы рака яичек
Клиника складывается из местных симптомов и проявлений метастазирования. Первым признаком рака яичек, как правило, становится уплотнение железы и появление в ней пальпируемого безболезненного узелка. В четверти случаев отмечается боль в пораженном яичке или мошонке, чувство тяжести или тупой боли внизу живота. Начальная симптоматика может напоминать острый орхоэпидидимит. При прогрессировании рака яичка мошонка становится асимметрично увеличенной и отечной. Дальнейшее развитие клинических проявлений обычно связано с метастазированием.
При сдавлении нервных корешков увеличенными забрюшинными лимфоузлами могут отмечаться боли в спине; при сдавлении кишечника – кишечная непроходимость. В случае блокады лимфатических путей и нижней полой вены развивается лимфостаз и отеки нижних конечностей. Сдавление мочеточников может сопровождаться развитием гидронефроза и почечной недостаточности. Метастазирование в лимфоузлы средостения вызывает кашель и одышку. При развитии раковой интоксикации отмечается тошнота, слабость, потеря аппетита, кахексия.
Негерминогенные формы рака яичка могут инициировать дисгормональные проявления. В этих случаях у мальчиков нередко развивается гинекомастия, преждевременная маскулинизация (гирсутизм, мутация голоса, макрогенитосомия, частые эрекции). У взрослых гормонально-активный рак может сопровождаться снижением либидо, импотенцией, феминизацией.
Диагностика
Поэтапная диагностика рака яичек включает физикальное обследование, диафаноскопию, ультразвуковую диагностику (УЗИ мошонки), исследование опухолевых маркеров, томографию, биопсию яичка с морфологическим исследованием тканей.
- Осмотр уролога. Первичное обследование начинается с пальпации органов мошонки (для выявления первичной опухоли), живота, паховой и надключичной области (с целью обнаружения пальпируемых лимфоузлов), грудных желез (для выявления гинекомастии). С помощью диафаноскопии – просвечивания тканей мошонки источником света удается дифференцировать кисту придатка яичка, гидроцеле и сперматоцеле от опухоли.
- Сонография. Проведение УЗИ органов мошонки имеет целью определение локализации рака, его величины и степени инвазии, а также исключение поражения контрлатеральной железы.
- Томографическая диагностика. Высокой чувствительностью и специфичностью при диагностике опухолей яичка обладает МРТ органов мошонки, позволяющая оценить предполагаемую глубину инвазии опухоли.
- Определение сывороточных маркеров. Является значимым фактором диагностики, стадирования и прогноза рака яичка. Необходимо исследовать АФП (a-фетопротеин), ХГЧ (хорионический гонадотропин), ЛДГ (лактатдегидрогеназу), ПЩФ (плацентарную щелочную фосфатазу). Увеличение уровня маркеров регистрируется у 51% пациентов, однако отрицательный результат также не исключает наличие опухоли.
- Биопсия. Окончательную морфологическую верификацию диагноза проводят в ходе открытой биопсии яичка через паховый доступ. Обычно в процессе диагностической операции осуществляется срочное морфологическое исследование биоптата и при подтверждении рака яичка производится удаление половой железы вместе с семенным канатиком (орхифуникулэктомия).
Отдаленные метастазы могут быть обнаружены при выполнении УЗИ брюшной полости и сонографии почек, рентгенографии грудной клетки, МРТ и КТ ОГК и БП, остеосцинтиграфии.
Лечение рака яичек
Возможность органосохраняющей операции рассматривается при двусторонней опухоли или поражении единственной железы. После резекции яичка всем пациентам показано проведение адъювантной лучевой терапии. Стандартом хирургического лечения патологии служит орхиэктомия, при необходимости с забрюшинной лимфаденэктомией. Удаление семиномных опухолей Т1-Т2 стадий дополняется лучевой терапией; при стадиях семиномы Т3-Т4, а также при несеминомном раке требуется назначение системной химиотерапии. В случае двухсторонней орхифуникулэктомии или низкого уровня тестостерона пациентам назначается гормонозаместительная терапия.
Комплексное лечение (орхиэктомия, радиотерапия, химиотерапия) могут привести к временному или длительному бесплодию и импотенции. Поэтому пациентам фертильного возраста перед началом терапии рекомендуется обследование у онкоуролога с оценкой уровня гормонов (тестостерона, ЛГ, ФСГ) и спермограммы. При намерении в дальнейшем иметь детей до начала лечения мужчина может прибегнуть к криоконсервации спермы.
Прогноз и профилактика
Многофакторный анализ прогноза учитывает клиническую стадию, гистотип опухоли, правильный и полный комплекс проведенного лечения. Так, при стадиях рака Т1-Т2 возможно выздоровление у 90-95% пациентов. Худший прогноз следует ожидать при ангиолимфатической инвазии опухоли, наличии метастазов. Профилактика заключается в своевременном устранении крипторхизма, предупреждении травм мошонки, исключении облучения гениталий. Своевременному выявлению патологии способствует регулярное самообследование и раннее обращение к урологу-андрологу при обнаружении каких-либо изменений.
