
Несмотря на то, что в основном микоплазмы и уреаплазмы относятся к условно-патогенной микрофлоре, не все так однозначно.
Поэтому при случайном выявлении микоплазмы на мочеполовых органах мужчин и женщин во время обследования вопрос о том, нужно ли проводить лечение должен определять врач.
Mycoplasma genitalium — именно этот вид является типичными представителями инфекций, передающихся половым путем, и вызывает цервициты, вагиниты, простатиты, пиелонефриты и другими заболевания мочеполовой системы.
Как видите, эти утверждения НЕ противоречат друг другу.
Лечение проводится, если:
- выявлена микоплазма гениталиум. Микоплазма гениталиум – самая патогенная из микоплазм – вид микоплазм, который большинство исследователей относят к патогенным, то есть однозначно вызывающим заболевание;
- если выявлены другие виды микоплазм (микоплазма хоминис, уреаплазма уреалитикум), относящиеся к условно-патогенной микрофлоре, но в большом количестве (более 10000 КОЭ на 1 мл исследуемого биологического материала) и если у женщины или мужчины удается выявить хотя бы минимальные признаки инфекционно-воспалительного процесса;
- при обнаружении микоплазм лечению подлежат также мужчины и женщины, обследующиеся по поводу бесплодия, так как микоплазмы часто приводят к развитию скрыто протекающих инфекционно-воспалительных процессов, выявить которые очень сложно; но именно такие заболевания часто приводят к бесплодию;
- если любой вид микоплазм выявляется у женщины в процессе обследования во время планирования беременности; беременность сопровождается снижением иммунитета и микоплазмы в это время вполне могут вызывать заболевание, а во время беременности микоплазмоз опасен и для матери, и для ребенка;
Если же условно-патогенные виды микоплазм выявлены в небольшом количестве и у человека нет никаких проявлений микоплазмоза, его обычно не лечат.
Не лечат их и при выявлении у женщин уже на этапе беременности – в этом случае женщин просто наблюдают.
Зачем искать уреаплазму и микоплазму?

Если Вас ничто не беспокоит, искать микоплазму и уреаплазму не стоит.
Если у Вас обнаружили уреаплазму, и при этом есть признаки воспаления, не спешите принимать антибиотики. Сначала надо убедиться в том, насколько эти микробы виновны в воспалении.
Однако в ряде случаев уреаплазмы или микоплазмы обнаруживают как единственных возбудителей при воспалении. В таких случаях для диагноза уреаплазмоза и микоплазмоза могут быть основания. Лечение микоплазмоза и уреаплазмоза может быть показано:
- При установленном риске осложнений беременности.
- При бесплодии, если никаких других его причин не установлено.
- При планирующейся операции или небезопасной процедуре на половых органах (чтобы не занести микробов в рану).
- Если есть признаки воспаления, подтвержденные точной диагностикой. Точная диагностика уреаплазмоза.
Классическим методом диагностики уреаплазмоза и микоплазмоза (золотой стандарт) является посев материала из мочеполовых путей на специальную среду с выделением возбудителя. Важным является подсчет микробов.
Данные бактериологического исследования должны указывать на то, что содержание (титр) уреаплазм, составляет 10000 в 1 мл (10^4), и при этом титр других выявленных бактерий должен быть меньше хотя бы в 10 раз.
Что же будет, если не лечить микоплазмоз у женщин

Существует несколько групп наиболее вероятных последствий этого заболевания, которое в настоящий момент находится в пассивной стадии:
- При каком-то стрессе для организма возбудители активизируются, что станет причиной воспалительного процесса. Если его лечение не будет начато вовремя или будет неэффективным, воспаление может перейти в хроническую форму, избавиться от которой будет намного сложнее. Последствия воспалительных заболеваний:вероятность внематочной беременности, внутриутробной гибели плода, недоношенные беременности, раннее излитие околоплодных вод, женское бесплодие трубного типа и так далее;
- Особую опасность представляет микоплазмоз при беременности. Внутриутробное инфицирование – это редкость, но вероятность инфицирования при прохождении родовых путей, весьма высока. Это может стать причиной воспаления слизистых оболочек ребенка, бронхита, пневмонии или долговременного носительства.
Ну и для полноты картины, вот мнения врачей по этому поводу:

После обнаружения у пациента микоплазм или уреаплазм немедленно предлагается лечение и бесконечная чреда дополнительных исследований, разнообразных терапевтических схем. В качестве оснований необходимости лечения врачи приводят последствия в виде простатита, аденомы, рака, бесплодия и т.д. Однако, проведение диагностических и лечебных мероприятий в большинстве случаев малообоснованно.
Исторические заметки
Микоплазма были открыта как возбудитель инфекций мочеполовых органов в 1937 году.
Постепенно знания об этом микроорганизме и о заболеваниях, вызываемых им, расширялись. На данный момент известно 17 видов микоплазм, 4 из них могут вызывать болезни у человека. Отдельно была выделена уреаплазма, обладающая специфическим морфологическим строением.
Обратите внимание: и микоплазма, и уреаплазма относятся к условно-патогенным микробам, которые могут вызвать признаки заболевания далеко не в каждом случае их присутствия.
Мнение ученых о роли микоплазм и уреаплазм в организме очень разнятся и до сих пор. Вызвано это отсутствием четких критериев между болезнетворными и непатогенными иммунотипами этих микробов.
Долго рассматривался вопрос, относить эти заболевания к венерическим, или нет. В каждой отдельно взятой стране он решался по-разному. К примеру, уреаплазмоз в 1986 году отнесен к инфекциям, передающимся половым путем, но при этом он не попал в Международную классификацию болезней. Подобные несостыковки были вызваны отсутствием единой системы диагностики этих патологий. Та же проблема касалась и лечения.
Более глобальные исследования этих инфекций начаты с 1995 года. В настоящее время более-менее ясно начинает прорисовываться полная картина заболеваний.
О спорных выводах влияния микоплазм и уреаплазм на развитие заболеваний
Каждый ли человек, у которого в анализе обнаружена микоплазма (уреаплазма), является больным и требует лечения?
Ответ современных исследований ученых однозначен – нет. Основан он на клинических данных опытов врачей разных стран. Обратите внимание на противоречивость результатов описанных ниже исследований.
Первый научный эксперимент провел H. Iansch в 70-х годах прошлого столетия. После введения в его мочеиспускательный канал уреаплазмы (U. Urealyticum) у него на 3 день появилась клиника уретрита (воспаления мочеиспускательного канала), в выделениях обнаружены микоплазмы.
Обнаружение микоплазмы в некоторых случаях как единственного микроорганизма при простатите, бесплодии, осложненной беременности, болезни Рейтера, пиелонефрите было зафиксировано немецкими учеными H. Gnarpe, I. Triberg.
Однако доктор McGregor JA пришел к выводу, что имеющиеся во влагалище уреаплазмы и микоплазмы не повышали риск преждевременных родов и излития вод (1990 г.) [1] .
Испанскими врачами (1992 г.) также был сделан вывод, что микоплазма, обнаруженная в наружных половых органах, не играет роли в развитии патологии родов и снижении веса новорожденных [2] .
При этом преждевременные роды и патология излития вод были обнаружены J.Horowitz в 1995 году при выделении из канала шейки матки уреаплазмы [3] .
Клиницисты США в 1991 году предоставили данные, по которым было исследовано около 5000 беременных на сроке 23-26 недель, являющихся носителями уреаплазмы. Связь между имеющейся микробной флорой с осложнениями беременности выявлена не была [4] .
Интересно оценить и результаты более поздних рандомизированных контролируемых исследований: вы убедитесь, что они также противоречивы.
Abele-Horn M., Scholz (2000 г.), сравнивая результаты родов инфицированных беременных с неинфицированными, нашли зависимость родовых осложнений от наличия уреаплазмы – в эксперименте участвовало 295 женщин [5] .
К подобным выводам пришли и бельгийские гинекологи, заявив о риске прерывания беременности на сроке до 20 недель при инфицировании беременной микоплазмами: врачи следили за течением беременности 228 женщин [6] .
Ученые Италии заявили об однозначной зависимости уреаплазмоза и патологий плодных оболочек (в рандомизированном исследовании принимало участие 166 женщин) [7] .
При этом исследователи из Индии (в эксперименте принимало участие 303 женщины) и Дании (задействовали 484 беременных женщин) (1998 и 2001 гг., соответственно) не установили связи между имеющейся уреаплазмой и родовой патологией [8,9] .
Обратите внимание: у ученых не сложилось единого мнения о роли микоплазм и уреаплазм в развитии мочеполовых болезней и патологий беременности.
Нужно ли специальное обследование на наличие микоплазм?

Если у пациента имеются жалобы и выявлен уретрит (у мужчин), или уретрит и (или) цервицит (воспаление шейки матки) у женщин, то необходимо искать возбудителей самыми простыми способами диагностики. Речь идет об обследовании на наличие гонококков, трихомонад и хламидий. Если они обнаружены (или не обнаружены), то не следует назначать дополнительно дорогостоящие и ёмкие анализы на наличие мико(уреа)плазм. В этом нет никакого рационального зерна.
В странах Европы, США и других уже давно практикуют именно такой подход.
Обратите внимание: определение видов микоплазмы совершенно не нужно, так как не имеет никакого клинического значения (кроме – научного). Заставлять больного проходить массу неприятных и дорогостоящих анализов – удел совести медика и коммерческих лабораторий, занимающихся этим видом деятельности.
Беременным женщинам и их мужьям нет никакой надобности сдавать обязательно анализ на наличие генитальных микоплазм, вполне достаточно пройти обследование на обнаружение гонококков, хламидий, трихомонад. Если же анализы все же были сделаны и мико(уреа)плазмы были обнаружены, то не стоит сломя голову начинать лечение. Особенно если нет никаких жалоб.
Микоплазмов, которые могут вызвать у человека болезни, не более 4 видов, хотя всего их идентифицировано 17. Это значит, что если у вас найден микроб, то он не всегда вызывает заболевание. Определение его способности вызывать заболевание займет дополнительно время и средства, причем немалые. Носителями микрофлоры является большинство населения, ведущее активный половой образ жизни.
Поэтому, если у человека отсутствуют клинические проявления болезни, совершенно не стоит бить тревогу и начинать лечение дорогостоящими антибиотиками и тем более инструментальными методами (промывания мочеиспускательного канала), которые сами по себе могут вызвать его воспаление. Когда же все-таки надо обследоваться?

Что является показанием к обследованию на микоплазмоз и уреаплазмоз?
Обследование назначается при:
- имеющихся признаках воспаления урогенитальных органов, подтвержденных первичными лабораторными методами;
- отсутствии жалоб у доноров спермы, больных с бесплодием, невынашиванием беременности.
Проводятся молекулярно-биологические способы обнаружения ДНК и РНК уреаплазм и микоплазм. Также в качестве альтернативы может применяться культуральное исследование.
Вопросы целесообразности специального лечения микоплазм и уреаплазм
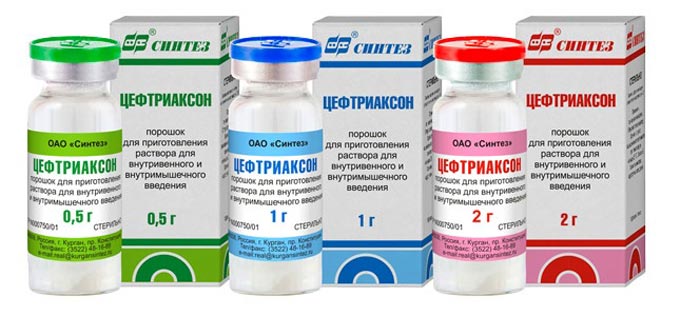
В любом случае при жалобах надо назначать лечение препаратами, воздействующими на гонококки и хламидии. Обычно это антибиотики цефтриаксон (ципрофлоксацин) и азитромицин. Возможно сочетание других антибиотиков этих групп. Курс лечения – не менее 7 суток.
Если эффективность лечения недостаточна, то диагностика расширяется за счет более тщательных (культуральных) методов. В случае обнаружения гонококков препарат меняют, предварительно проверив чувствительность к нему микробов.
Важно: отдельно искать и лечить микоплазму нет никакой надобности, так как она, даже в случае ее наличия, поддается хорошему лечению обязательными препаратами против хламидиоза.
Для этого используются антибиотики тетрациклиновой группы, которые отлично справляются с хламидиями. В незначительном проценте случаев имеется нечувствительность уреаплазм к тетрациклинам. В этом случае лечение дополняется другой группой антибиотиков, более сильного действия.

Чаще всего воспалительные проблемы вызываются сочетанием инфекций половых путей.
Важно учитывать возможные ошибки антибиотикотерапии в схемах лечения инфекций мочеполовых органов.
К ним относятся:
Рекомендации при лечении урогенительных заболеваний, вызванных микоплазмами и уреаплазмами
Федеральные клинические рекомендации, принятые в 2013 году учли все современные научные данные в диагностике и составлении терапевтических схем.
Показания к назначению лечения:
- наличие инфекционно-воспалительного процесса мочеполовых органов при отсутствии в анализах гонококков, трихомонад, хламидий и патогенной микоплазмы (M.genitalium)
Важно: выявление только микоплазм и уреаплазм в лабораторных анализах, без клинических проявлений, основанием для антибиотикотерапии не является;
- выявление уреаплазмы и микоплазмы у доноров спермы, лиц, страдающих бесплодием, женщин, перенесших невынашивание беременности при уже сорвавшейся ранее беременности;
- проводится половым партнерам лиц, у которых были обнаружены уреаплазма и микоплазма и имеется клиническая картина воспаления.
Лечение преследует цель устранения клинических проявлений, нормализации лабораторных показателей, предупреждение развития осложнений.
Выбор антибиотиков проводится индивидуально, исходя из возможных аллергических и сопутствующих заболеваний.
На выбор любой из указанных ниже препаратов:
- доксициклин – 100 мг. Принимать дважды в день, через 12 часов внутрь, запаивая большим количеством воды;

- джозамицин – 500 мг. Принимать 3 раза в сутки внутрь.
Оба варианта лечения продолжать 10 суток. Детям с весом тела менее 45 кг джозамицин назначают по 50 мг на кг веса. Доза разделяется на три приема. Срок – 10 суток.
Важно: препараты должен назначать врач. Пациенту следует тщательно ознакомиться с противопоказаниями и возможными побочными эффектами.
В схеме возможны уточнения, вызванные критериями излеченности, лабораторными повторными анализами, дополнительными факторами.
Терапия может быть продлена до 14 суток в случае неэффективности. Возможна замена лечения другим антибиотиком. Основанием прекращения терапии является полное выздоровление, подтвержденное данными анализов. Если выздоровление не наступает, то дополнительно проводятся другие виды обследования.
О медицинской коммерциализации
Итак, мы убедились, что в большинстве случаев диагностика микоплазмоза и уреплазмоза просто не требуется. Во-первых, эти обследования дорогостоящие, делаются далеко не в каждой лаборатории (а это значит надо искать эту лабораторию). Во-вторых, качественность анализа тоже проверить нелегко. То есть вполне реально столкнуться с фальсификацией. У пациента без всяких проявлений могут найти микроорганизмы, от одних названий которых ему может стать плохо.
Обратите внимание: добросовестный врач должен успокоить больного и сделать все, чтобы не ставить грозные диагнозы и не посылать человека на ненужный ему диагностическо-лечебный конвейер.
Следует заметить, что обязательная, дорогостоящая ПЦР диагностика при беременности – из этой же серии. Если у женщины имеются жалобы, то ей для начала необходимо сделать просто мазок, а потом уже решать вопрос дополнительных методов обследования. Если жалоб нет, то и говорить не о чем. Ведь лечению подлежат болезни и жалобы, а не лабораторные диагнозы.
Среди анализов встречаются ложноположительные, да и чего греха таить, просто фальсифицированные. А человек нервничает, проводит дополнительные исследования, лечится….
В этом случае можно прямо сказать – имеем дело с некомпетентностью, или прямым обманом. А иногда и с тем, и с другим одновременно. Будьте внимательны к своему здоровью и к врачам, которым вы его доверяете.
Лотин Александр, медицинский обозреватель
1. McGregor JA, et al. Cervicovaginal microflora and pregnancy outcome: results of a double-blind, placebo-controlled trial of erythromycin treatment. Am J Obstet Gynecol. 1990; 163: 1580-91.
2. Fullana Montoro A. et al. Ureaplasma urealyticum and Mycoplasma hominis: incidence and clinical significance of their isolation in the perinatal period. An Esp Pediatr. 1992; 36: 285-8.
3. Horowitz J et al. Ureaplasma urealyticum cervical colonization as a marker for pregnancy complications. Int J Gynaecol Obstet. 1995; 48: 15-9.
4. Carey CJ, et al. Antepartum cultures for Ureaplasma urealyticum are not useful in predicting pregnancy outcome. Am J Obstet Gynecol. 1991; 164: 728-33.
5. Abele-Horn M., Scholz M., Wolff C., Kolben M. High-density vaginal Ureaplasma urealyticum colonization as a risk factor for chorioamnionitis and preterm delivery. Acta Obstet Gynecol Scand. 2000; 79: 973-8.
6. Donders G.C., Van Bulck B., Caudron J. et al. Relationship of bacterial vaginosis and mycoplasmas to the risk of spontaneous abortion. Am J Obstet Gynecol. 2000; 183: 431-7.
7. Calleri L.F., Taccani C., Porcelli A. Ureaplasma urealyticum vaginosis and premature rupture of membranes. What is its role? Minerva Ginecol. 2000; 52: 49-58.
8. Paul V.K., Gupta U., Singh M. et al. Association of genital mycoplasma colonization with low birth weight. Int J Gynaecol Obstet. 1998; 63: 109-14.
9. Povlsen K., Thorsen P., Lind I. Relationship of Ureaplasma urealyticum biovars to the presence or absence of bacterial vaginosis in pregnant women and to the time of delivery. Eur J Clin Microbiol Infect Dis. 2001; 20: 65-67.
17,390 просмотров всего, 2 просмотров сегодня
