Уретрит в осложнённых случаях может затронуть органы малого таза, привести к сужению мочеиспускательного канала как у мужчин, так и у женщин, спровоцировать образование спаек в маточных трубах. Именно поэтому наибольшую ценность для диагностики уретрита представляют лабораторные исследования, по результатам которых можно достоверно определить не только причину воспаления, но и обнаружить скрытые признаки более серьёзных заболеваний.
Стоимость диагностики при воспалении уретры*
- 300 Р Общий анализ мочи
- 300 Р Анализ мочи по Нечипоренко
- 500 Р Мазок на флору
- 1 500 Р Бакпосев с определением чувствительности к расширенному спектру антибиотиков
- 700 Р Клинический анализ крови
- 700 Р Клинический анализ крови + лейкоцитарная формула
- 400 Р Диагностика отдельной инфекции методом ПЦР (качественное определение)
- 600 Р Диагностика отдельной инфекции методом ПЦР (количественное определение)
Расчет стоимости лечения Все цены
* Принимаются пациенты старше 18 лет.
Какие анализы на уретрит нужно сдать
- Общий – сравнение фактических показателей со стандартными значениями количественного и качественного состава, прозрачности, плотности, кислотности урины. Повышение уровня эритроцитов – прямой признак геморрагического уретрита.
- По Нечипоренко – исследование средней порции мочи. Повышение уровня лейкоцитов говорит о развитии воспаления.
- Проба 3-х стаканов – проводится для выявления очага воспаления.
- Бакпосев – оценка и дифференцирование патогенной и условно-патогенной среды, тестирование бактерий на резистентность к антибиотикам.
- Микроскопия – поиск болезнетворной флоры методом окрашивания.
- Посев – подтверждает присутствие возбудителя уретрита.
В целом исследования мазка из мочеиспускательного канала более информативны, чем анализ мочи.
Всем пациентам необходимо сдать общий анализ крови, а при обнаружении признаков воспалительного или инфекционного процесса – повышения уровня лейкоцитов и эритроцитов, пройти ПЦР-диагностику. В ходе молекулярного анализа определяется наличие атипичных тел, в том числе онкогенных, устанавливается истинная причина уретрита, например ИППП, гепатиты G, C, B, A, кандидоз.
В лаборатории Медицинского женского центра на Земляном валу используются новейшие электронные тест-системы. У нас вы сможете сдать все анализы без очередей и получить результаты в течение 1-2 дней.
Специалисты

акушер-гинеколог, гемостазиолог, профессор, доктор медицинских наук, эксперт международного уровня по проблемам тромбозов и нарушений свертывания крови
Уретрит – самое частое инфекционное заболевание нижнего яруса мочевыделительной системы.
Эти процессы вызываются разными категориями патогенных микроорганизмов – специфическими половыми (венерическими) ЗППП, неспецифическими микроорганизмами.
Среди возбудителей уретрита встречаются бактерии, паразиты, вирусы, грибки и сочетания нескольких разных видов микробов, поражающие одинаково и женщин, и мужчин.
Учитывая такие особенности, для эффективного лечения заболевания просто необходима тщательная и детальная диагностика.
Общие принципы диагностики
По своей сути, уретрит – воспаление эпителиальной выстилки мочеиспускательного канала.
Болезнетворные микроорганизмы обсеменяют клетки этого слоя, с ними вступают во взаимодействие иммунные силы организма.
В связи с такими свойствами микробов, диагностической ценностью при уретрите обладают:
- 1. исследования мочи
- 2. крови
- 3. отделяемого уретры
- 4. соскоб со стенок мочеиспускательного канала
Если у человека, независимо – у мужчин или женщины – появляется подозрение на уретрит, то лечить его нужно только со специалистом.
Как правило, это – врач уролог.
Именно он подбирает оптимальные методы обследования для уточнения диагноза и решает, какие анализы необходимо сдать.
В ряде случаев приходится применять инструментальные методы, такие как уретроцистоскопию.
Обязательно следует предусмотреть контрольную лабораторную диагностику.
Если на старте терапии один из видов диагностики был позитивным, то после лечения уретрита, обследование следует повторить в конце курса снова и убедиться, что результаты стали отрицательными.
Значит, пациент выздоровел.
Клинический анализ мочи
Первым делом, при подозрении на уретрит урологов интересует общий анализ мочи, основанный на микроскопическом исследовании.
Методик несколько и каждая из них имеет свои особенности:
- Общий клинический анализ
- Двухстаканная проба
- Трехстаканный тест
Образец на общую клинику сдается всегда.
По нему можно определить:
- повышенное число лейкоцитов
- бактерии
- увеличенное количество слущенного эпителия и слизи
- реже эритроциты
- белок
Все это – общие признаки воспаления, без которых не обходится ни один инфекционный уретрит.
Двухстаканная проба при уретрите позволяет по анализу мочи примерно определить локализацию патологического процесса.
Методика основана на том, что в начале мочеиспускания моча собирает патогены со стенок уретры.
Вторая порция, прошедшая по относительно чистой уретре, позволяет оценить состояние верхних ярусов мочевыделительной системы – мочевого пузыря, почек.
В этом плане гораздо более информативной становится трехстаканная проба, позволяющая максимально уточнить область воспаления.
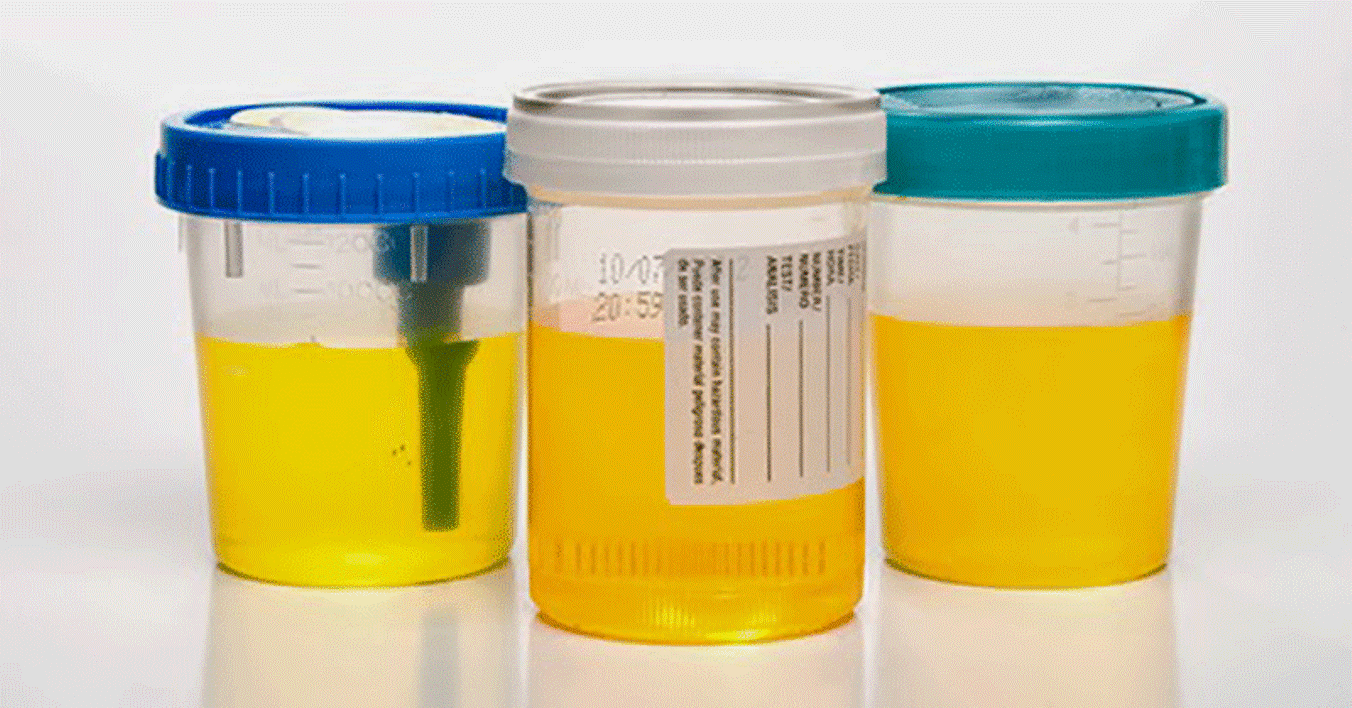
Метод заключается в дроблении одного мочеиспускания в заранее пронумерованные три (а не два) контейнера для сбора мочи.
Таким образом:
- 1. порция из первого стакана будет сообщать о состоянии мочеиспускательного канала (уретры)
- 2. вторая порция – из мочевого пузыря
- 3. третий стакан сообщит о наличии или отсутствии воспаления в предстательной железе или почках
Культуральный анализ мочи при уретрите
Микроскопия обладает низкой чувствительностью, поэтому не позволяет гарантированно отличить хламидийный уретрит от микоплазменного или вызванного микст-инфекцией.
В таких случаях применяется посев мочи.
При бактериальном или грибковом уретрите, культуральное исследование мочи дает информацию о составе и типах патогенных микроорганизмов из уретры, показывает чувствительность микробов к антибиотикам.
Но занимает при этом несколько дней.
Собирая пробы мочи для посева, также можно пользоваться правилами двухстаканной или трехстаканной пробы.
Перед сдачей анализов необходимо:
- Не принимать мочегонные препараты.
- Не использовать антибиотики и местные промывания
- Провести туалет половых органов (женщина может воспользоваться вагинальным тампоном).
- Пациентам женского пола не рекомендуется проводить исследование на мочу в период менструальных дней.
Иногда исследования мочи может быть недостаточно.
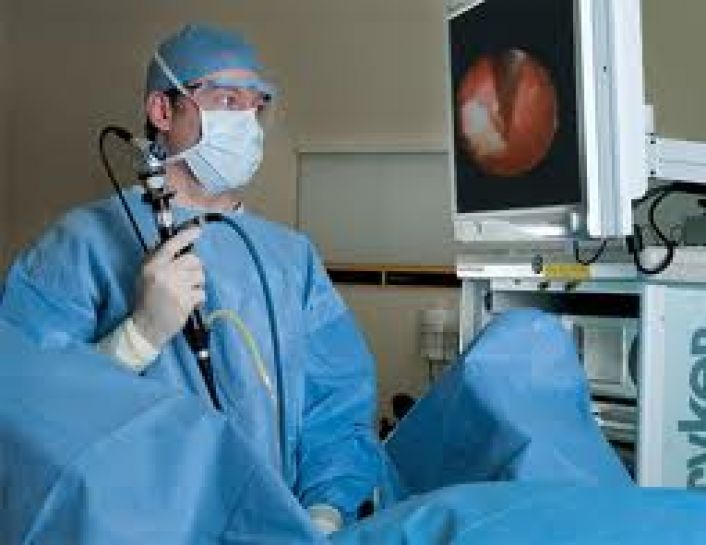
В таких случаях специалист назначает иные исследования: общий анализ крови, уретроцистоскопию.

Анализы при уретрите
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
| Наименование | Срок | Цена |
|---|---|---|
| Общий анализ мочи | 1 д. | 350.00 руб. |
| ДНК Chlamydia trachomatis | 1 д. | 300.00 руб. |
| ДНК Neisseria gonorrhoeae | 1 д. | 300.00 руб. |
| ДНК Trichomonas vaginalis | 1 д. | 300.00 руб. |
Кровь: показатели анализов при уретрите
Возбудители уретрита практически никогда не проникают в кровь (за исключением хламидий), но на них реагирует иммунная система и организм вырабатывает специфические антитела или иммуноглобулины к патогенным микроорганизмам.
Эти белки циркулируют в крови, если их выявляют, то это служит подтверждением наличия заражения тем или иным микроорганизмом.
Венозная кровь проверяется двумя методами.
Иммуноферментный анализ (ИФА) и ПЦР (полимеразная цепная реакция) позволят определить, что было возбудителем того или иного уретрита, вызванного половой инфекцией.
Метод иммуноферментного анализа может также сообщить о том, какой идет процесс – острый или хронический.
Атакже о том, было ли перенесено данное заболевание ранее.
Метод ПЦР по праву считается максимально точным и очень чувствительным методом, так выявляет целые цепочки ДНК или уникальные фрагменты генома возбудителей, даже если их в диагностическом материале очень мало.
Только этим методом можно подтвердить вирусную природу уретрита (например – герпетическую).
При любом способе исследования кровь из вены должна забираться натощак.
Чтобы выполнить анализ на ИППП из крови, ее необходимо забрать из вены натощак.
Отделяемое и мазок из уретры
Любые уретриты, в особенности – гонорейные и неспецифические, сопровождаются серозными или гнойными выделениями из мочеиспускательного канала.
Естественно, в этом отделяемом очень много микроорганизмов, которые вызывают воспаление.
То же самое касается мазка.
При негативных или сомнительных результатах анализа мочи, врач уролог может назначить исследование отделяемого или мазка со стенок уретры разными методами:
- Микроскопия
- Культуральный бакпосев
- Полимеразно-цепная реакция
Как расшифровывать результат?
В зависимости от выбранного метода диагностики и сданного анализа, информация об инфекционном процессе предоставляется разная.
Поэтому интерпретацией результатов должен заниматься только специалист.
Возможные данные:
- Микроскопия мочи, мазка и отделяемого – неспецифические признаки воспаления, примерная локализация процесса, иногда – идентифицируются возбудители.
- Культуральный посев – состав микробного спектра при уретрите и чувствительность возбудителей к противомикробным средствам.
- Иммунологические тесты – наличие инфекционного процесса, идентификация возбудителя, примерные сроки заражения, активность инфекции и эффективность лечения (на основании динамики титра антител).
- Полимеразно-цепная реакция – точный состав микробной флоры, генетические признаки устойчивости к антибиотикам, динамику процесса и эффективность лечения (на основании подсчета микробных тел в диагностическом материале).
В большинстве же обращений, достаточно микроскопии и посева.
Как повысить точность полученных данных?
Чтоб получить максимально точные результаты исследований, врач должен из правильно собрать.
При этом необходимо учитывать половые различия между мужчинами и женщинами.
Биологический материал, как и кровь, исследуют двумя методами.
Первое – метод ПЦР.
Большим плюсом данного метода будут: быстрые результаты (чаще всего они бывают готовы в течение суток).
В них с высокой вероятностью обнаруживает инфекцию, а также возбудитель заболевания.
Но, не смотря на высокую вероятность обнаружения конкретной инфекции, в зависимости от периода инфицирования может не дать результатов.
Так что если есть сомнения, то лучше всего сделать повторный анализ через 12-16 суток.
Второе – это посев на флору.
Бакпосевы или культурологическое исследование.
При таком обследовании забор биологического материала происходит точно также, как при ПЦР.
После забора биологического материала он помещается в благоприятную питательную среду на 5-7 суток.
Далее изучаются выращенные микроорганизмы и проверятся их чувствительность к медикаментам.
Забор мазка на флору происходит из таких мест как:
- задний свод влагалища,
- уретра
- канал шейки матки.
Минусом этого анализа будет то, что он определяет ограниченное количество микроорганизмов.
При диагностике инфекций мочевых и половых органов у женщин, следует уделять внимание тестам мочи.
Короткая и широкая уретра активно обсеменяется микробами и патогенные микроорганизмы очень быстро проникают в мочевой пузырь, вызывая цистит.
Для сильной половины человечества актуально исследование отделяемого уретры методом ПЦР или бакпосева.
Для забора материала из мочеиспускательного канала на приеме у венеролога или уролога урологический зонд вводят на глубину 3-4 сантиметров
Перед тем, как сдать анализы, уретритпациент не должен лечиться антибиотиками.
Также стоит соблюсти еще пару правил.
- Не допускать занятий сексом за сутки до анализа.
- Провести туалет репродуктивных органов перед анализом.
- Не мочиться 2-3 часа

Если результаты подтверждают наличие болезни, то какие лекарственные препараты помогут данному пациенту, принимает решение специалист.
Есть общие советы, как подготовиться к обследованиям на уретрит, независимо от пола пациента.
Перед сдачей анализов мочи необходимо:
- Не принимать мочегонные препараты
- Не использовать антибиотики и местные промывания
- Провести туалет половых органов (женщина может воспользоваться вагинальным тампоном)
- Пациентам женского пола не рекомендуется проводить исследование на мочу в период менструальных дней
Перед сдачей анализов венозной крови нельзя есть, так как всасывающийся в кишечнике жир испортит образец.
Иногда лабораторных исследований крови, мочи и мазка может быть недостаточно.
В таких случаях специалист назначает дополнительные исследования: развернутый анализ крови, уретроцистоскопию.
Если мужчину или женщину беспокоит уретрит, какие анализы сдать, решает врач уролог, на прием к которому стоит обратиться.
Для женщин обследование может быть назначено гинекологом.
Если анализы подтверждают уретрит, то какие лекарственные препараты помогут данному пациенту, принимает решение специалист.
При возникновении любых симптомов и признаков уретрита обращайтесь к автору этой статьи – урологу, венерологу в Москве с 15 летним опытом работы.
Полная функциональность мочеполовой системы играет важную роль в жизни человека, и любое заболевание может нарушить баланс в организме. Проблемы с мочеиспусканием при уретрите приносят дискомфорт и разрушают привычный ритм жизни, могут привести к серьёзным проблемам со здоровьем. Диагностировать заболевание позволяют анализы. Так как их довольно много, стоит ознакомиться, какие анализы при уретрите нужно сдать, чтобы потом не запутаться и ничего не забыть.

Описание
Уретритом называют патологический процесс, поражающий стенки мочеиспускательного канала вирусами и бактериями и сопровождающийся воспалением. Это распространённое заболевание, диагностируемое и у женщин, и у мужчин. Болезнь встречается и у детей.
Уретрит появляется из-за инфекционного заражения или медицинского вмешательства (например, в ходе введения катетера в мочевой пузырь). Так как самой частой причиной заболевания являются инфекции мочеполовой системы, то лучше определить недуг как можно быстрее. Быстрое лечение предотвратит распространение болезни в организме и на других половых партнёров. Более того, уретрит может стать причиной других заболеваний, например, воспалением простаты у мужчин, а у женщин — сказаться на здоровье будущего ребенка.
Диагностика
Для обнаружения уретрит пациент должен пройти несколько этапов: осмотр у врача, сдача анализов и дополнительные виды диагностики (УЗИ, уретроскопия и др.).
Осмотр
Первым делом пациент должен обратиться к врачу и пройти осмотр. Врач может выделить следующие клинические симптомы недуга:
- Большие и малые половые губы и отверстие мочеиспускательного канала приобретают покраснение, доставляя дискомфорт девушкам и женщинам;
- У мужчин краснеет головка;
- У мужчин появляется боль при прощупывании полового члена;
- Наблюдаются выделения из уретры.
Вообще, уретритом занимается не какой-то конкретный врач – специалист зависит от формы заболевания и пола пациента. При подозрении на недуг можно обратиться к урологу, гинекологу (у женщин), андрологу (у мужчин). Иногда нужно прибегнуть к услугам дерматовенеролога. Так как дети зачастую не могут полностью описать болезнь, при уретрите у детей можно обратиться к педиатру, который перенаправит пациента к специалисту.

При уретрите у женщин назначается дополнительный осмотр для выявления воспалений наружных органов мочеполовой системы. У мужчин врач может назначить пальпацию простаты – указательным пальцем через стенки прямой кишки прощупывается предстательная железа. Так диагностируется простатит, который может стать следствием развития уретрита.
Анализ мочи
Мочу можно назвать универсальным индикатором состояния здоровья, так как анализ мочи назначается во многих случаях проявления болезней.
Анализ мочи при уретрите позволяет быстро и эффективно понять, имеет ли место воспалительный процесс в уретре. Как его расшифровать достоверно знает только специалист.
Основными физико-химическими свойствами урины являются:
- Цвет. В нормальном состоянии моча имеет светло-жёлтый цвет. Отклонения в цвете могут быть вызваны не только уретритом, но и рядом других заболеваний или кровотечением;
- Прозрачность. Помутнение возникает при переизбытке лейкоцитов, бактерий, клеток эпителия и слизи в моче. Это может быть следствием воспалительного процесса органов мочеиспускания. При повышенной мутности недугом может оказаться мочекаменная болезнь – в моче скапливаются солевые кристаллы. При появлении пены можно сделать вывод о высоком проценте белка, попадающем в урину;
- Кислотность. На этот показатель также влияет наличие воспалительных процессов;
- Плотность. При повышенном количестве сахара, белка, эритроцитов и т.п. в моче её плотность увеличивается;
- Наличие белка, кетоновых телец, глюкозы, нитритов, гемоглобина; показатели лейкоцитов и билирубина.
Анализы мочи сдаются утром. Для максимальной объективности биохимического анализа моча должна быть ночная, не менее чем за 4 часа до сбора анализа мочиться нельзя. При заборе мочи у детей нужно быть особенно внимательным для соблюдения всех условий. Также необходимо отказаться от приёма противогрибковых и противомикробных препаратов за пару дней до сдачи анализа. Забор мочи производится в специальный пластиковый контейнер в объёме 3-5 мм. Материал нужно сдавать в лабораторию в течение 2-3 часов.

С точки зрения диагностики показатели эритроцитов и цвет урины являются основными. Тёмный цвет с примесями крови свидетельствуют о геморрагическим характере уретрита, при котором стенки слизистой очень легко ранить.
Посев мочи
Одна из самых эффективных методик определения возбудителя и назначения медикаментов – бактериологический посев. Её суть в том, что урина помещается в особую питательную среду, в которой бактерии и вирусы размножаются ускоренно. При неспецифическом уретрите в ход идёт агар-агар.
Хорошим свойством бактериологического посева является то, что он не только указывает на наличие инфекции, но и определяет количество микроорганизмов. Этот показатель обозначают как КОЕ. Она позволяет определить стадию заболевания и его выраженность.
Далее определяется чувствительность патогенной микрофлоры к различным антибиотикам. Для эксперимента в колонии возбудителей инфекции вводят тот или иной препарат и следят за его действием: при угнетении патогенных микроорганизмов он считается эффективным и может использоваться для лечения.
Трёхстаканная проба
При необходимости установления точного диагноза и локализации инфекции используют такой метод, как трёхстаканная проба.Принцип это пробы состоит в том, чтобы собрать мочу в 3 ёмкости. Делать это нужно особым образом. Перед сдачей урины нельзя мочиться 3-5 часов. Анализ сдаётся утром, то есть необходима порция ночной мочи. В 1 и 3 ёмкость должна умещаться 1/5 мочи в каждой. Во вторую – 3/5 от объёма мочи.
Врач может прочитать результаты следующим образом:
- Превышенное значение лейкоцитов в 1 порции – следствие уретрита;
- Повышенный уровень в 3 порции – следствие заднего уретрита;
- При компоновке первых двух признаков получается передний и задний уретрит;
- При повышенном уровне белый кровяных клеток во всех пробах можно сделать вывод о цистите и пиелонефрите.

Мазки из уретры
Мазок особенно эффективен в силу того, что материал добывается напрямую из поражённой зоны. Мазок забирается с помощью специального прибора, напоминающего ложку, и помещается в лабораторию.
Перед процедурой пациент должен:
- В течение суток не предпринимать половых связей;
- За 7 дней отказаться от приёма антибактериальных медикаментов;
- Не мочиться пару часов.
Точно так же берётся анализ выделяемых из уретры веществ (при их наличии).
Другие виды диагностики
- Уретроскопия. Используется для исследований слизистой оболочки уретры. Позволяет оценить общее состояние слизистой, осуществить забор клеток. У женщин и у мужчин процедура отличается только формой уретроскопа;
- Уретроцистоскопия. В отличие от уретроскопии наряду со слизистой мочевых путей позволяет оценить состояние мочевого пузыря;
- УЗИ области малого таза;
- Микционная цистоуретрография – вид рентгенографии, сопровождаемый вводом контрастного вещества;
- Анализ крови.
Необходимо пристально следить за своим здоровьем и обращаться к врачу при первом появлении недуга. Уретрит может привести к серьёзным последствиям, если его не диагностировать вовремя, а методов выявления заболевания довольно много. Особую опасность он представляет, так как встречается и у взрослого населения, и у детей – никто не застрахован от него. Также он может быть опасен для будущего ребёнка.
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Уретрит: анализы
При уретрите анализы позволяют определить причину заболевания.
А также дают возможность выяснить, не воспалены ли другие органы, располагающиеся рядом.

Какие анализы сдать при уретрите?
Некоторые люди полагают, что уретрит – это одно определенное заболевание.
Его можно определить по симптомам.
Затем сразу же стоит приступать к лечению.
На самом деле это не так.
По симптомам действительно можно констатировать факт наличия воспаления в уретре.
При этом не всегда понятно, откуда оно взялось, какие микроорганизмы вызвали уретрит, какие органы вовлечены в процесс.
Сам же термин подразумевает группу патологий, совершенно различную по происхождению и клиническому течению.
Он указывает лишь на топику поражения.
То есть, слово уретрит говорит нам о том, что воспалена именно уретра.
Для уточнения этого заболевания нужны анализы.
Цели диагностики:
- определение причины болезни;
- выявление осложнений;
- обнаружение сопутствующих болезней;
- установление предрасполагающих факторов.
Итоговой целью диагностики является подбор максимально эффективной схемы лечения.
Анализы при уретрите сдают следующие:
- отделяемое уретры;
- соскоб эпителиальных клеток мочеиспускательного канала;
- различные анализы мочи;
- исследование крови на антитела.
Кроме того, пациентам может быть назначена инструментальная диагностика, если в ней возникнет необходимость.
Подготовка к анализам при уретрите
Перед тем как пойти к врачу, нужно подготовиться.
Давайте предположим, что на приеме вы будете сдавать такие анализы:
Возможно, потребуется УЗИ почек и мочевого пузыря или простаты.
Готовиться нужно следующим образом:
- не мыться 1 день;
- не мочиться 3 часа;
- не заниматься сексом 2 дня;
- не принимать антибиотики 2 недели;
- не пользоваться антисептиками 3 дня.
Если делается УЗИ органов мочевыделительной системы, следует приходить с умеренно наполненным мочевым пузырем.
Это вполне совпадает с рекомендацией не мочиться 3 часа до сдачи мазков.

Этиологическая диагностика уретрита
Самая главная цель обследования пациента состоит в том, чтобы выяснить, почему он болен.
Зная причину, врач может устранить её.
Это приведет к выздоровлению.
Микроскопия
Бактериоскопическое исследования является базовым.
Суть его состоит в том, что у человека берут из уретры мазок.
Его окрашивают и изучают под микроскопом.
При таком исследовании можно много чего обнаружить, например:
- трихомонады;
- гонококки;
- дрожжи;
- неспецифическую бактериальную кокковую или палочковую микрофлору;
- повышенные лейкоциты, что подтверждает факт наличия воспаления.
Это только начальный этап диагностики.
Его проходят все без исключения пациенты.

В дальнейшем врач отталкивается от его результатов.
Он может назначить другие лабораторные тесты.
Возможные диагнозы, которые могут быть установлены после одной только микроскопии:
1. Гонорея.
С высокой вероятностью гонококки при уретрите обнаруживаются у мужчин.
Особенно если у них отмечаются обильные гнойные выделения.
У женщин выявляются реже.
Потому что у них болезнь протекает легче.
Столь бурных проявлений уретрита нет.
Поэтому бактерии могут не попадать в поле зрения.
2. Трихомониаз.
Паразитирует трихомонада в основном во влагалище.
В уретре она тоже обитает.
Но там микроорганизм плохо себя чувствует.
Поэтому не вызывает столь бурных клинических симптомов, как при трихомонадном вагините.
Количество клеток возбудителя в уретре значительно меньше.
Поэтому в уретральных мазках трихомонада обнаруживается нечасто.
3. Кандида.
С высокой вероятностью обнаруживается, если уретрит сопровождается:
- баланопоститом – воспалением члена;
- вульвовагинитом – воспалением влагалища.
Если этих явлений нет, обнаружение кандиды в одной только уретре маловероятно.
Потому что эти грибки редко вызывают изолированный уретрит.
Таким образом, чаще всего в ходе микроскопии выявляется гонококк.
Для установления уретритов другой этиологии требуются дополнительные лабораторные исследования.
Посев
Из уретры берут клинический материал.
Его помещают на питательную среду.
Там при оптимальных для себя температурных условиях растут бактерии, простейшие или грибы.
Посев можно проводить на любую флору.

Не выявляются таким способом только вирусные инфекции и микоплазмоз, вызванный микоплазмой гениталиум.
Но всё же применяется это исследование нечасто.
Основные причины:
- высокая стоимость;
- длительность – при остром уретрите человек может излечиться раньше, чем будут получены результаты посева;
- низкая чувствительность при некоторых инфекциях (хламидиоз);
- большая зависимость результатов от соблюдения пациентом правил подготовки, а врачом – правил забора и транспортировки материала (для точных результатов посева нужны только живые бактерии).
А вот при подозрении на неспецифический уретрит бактериологическое исследование является довольно информативным.
Многие бактерии растут на одной питательной среде, поэтому посев не приходится проводить многократно.
Если вырастает флора, оценивается её количество и чувствительность к антибиотикам.
Считается, что весомый вклад в развитие уретрита могут внести те бактерии, количество которых выше 10 в 4 степени КОЕ.
Если их меньше, скорее всего, эта флора в данный момент не является причиной воспаления.
ПЦР
Одно из основных исследований, позволяющих идентифицировать любого микроорганизма, будь то:
Метод базируется на определении фрагмента ДНК, уникального для конкретного патогена.
Обычно исследование проводится одновременно на все часто встречающиеся ЗППП, которые способны вызывать уретрит.
В их числе:
- гонорея;
- хламидия;
- несколько видов кандид;
- трихомонада;
- герпес;
- папилломавирус;
- микоплазма;
- уреаплазма;
- гарднерелла.
При необходимости могут быть определены количественные показатели.

Преимущества диагностического теста:
- высокая точность;
- автоматизированное проведение (результаты не зависят от человеческого фактора);
- результаты на следующий день, а при необходимости даже через несколько часов;
- возможность выявить любые инфекции, которые не обнаруживаются другими способами;
- высокая чувствительность, позволяющая диагностировать заболевания даже на начальной стадии или протекающие в бессимптомной форме.
Анализ крови на антитела
Редко применяется для этиологической диагностики венерических болезней.
Принцип метода состоит в том, что определяется реакция иммунитета на попадание в организм возбудителя.
Наша иммунная система защищается от любых патогенов.
Она вырабатывает специфические антитела.
Они подходят только к определенному антигену, как ключ к замку.
К примеру, при заражении гонореей будут вырабатываться антитела именно к гонококку, но не к трихомонаде или хламидии.

Таким образом, определение в крови тех или иных иммуноглобулинов говорит о том, что человек сталкивался с этой инфекцией.
Но методика эта в большей мере уточняющая, чем подтверждающая.
Антитела вырабатываются не сразу, и могут быть не обнаружены при остром уретрите.
Нередко в крови выявляются иммуноглобулины, оставшиеся от перенесенного ранее заболевания.
Поэтому метод не слишком точен.
Но он позволяет оценить:
- на какой стадии пребывает инфекция;
- как давно произошло заражение;
- эффективно ли проходит лечение;
- прогрессирует ли заболевание.
Чтобы получить всю эту информацию, используется определение разных классов иммуноглобулинов.
В основном это IgG и IgM.
При некоторых инфекциях определяются также иммуноглобулины слизистых оболочек IgA.
К тому же анализы проводятся в динамике.
При хроническом уретрите они позволяют понять, есть ли результат от лечения (количество антител уменьшается) или болезнь прогрессирует (концентрация иммуноглобулинов увеличивается).
Топическая диагностика уретрита
Очень важно понимать, ограничен ли воспалительный процесс уретрой.
Ведь патология может распространяться на:
Патология распространяется восходящим путем.
Уретра соединена с другими органами мочевыделительной, а у мужчин – репродуктивной системы.
У пациентов женского пола воспаление канала часто сочетается с вагинитом.
Из влагалища инфекция может подняться выше, поразив цервикс, матку и придатки.
Двухстаканная проба мочи при уретрите
Самый простой способ предположить, нет ли инфекции в вышележащих отделах репродуктивной системы, состоит в том, чтобы проверить, в какой порции мочи есть воспалительные клетки, а в какой их нет.
При прохождении мочи она вначале проходит через уретру.
Дальше выходит та её порция, которая отражает состояние мочевого пузыря, простаты и почек.
Человек поочередно мочится в два сосуда.
Причем в первый он выпускает совсем немного мочи.
В другой – всю оставшуюся её часть.
Если только в первой есть лейкоциты, это говорит о том, что уретрит изолированный.
Другие мочевыделительные органы не поражены.
Если во второй порции тоже есть лейкоциты, у мужчин это может говорить о сопутствующем простатите.
У пациентов обоих полов – о цистите или пиелонефрите.
Инструментальные исследования при уретрите
Двухстаканная проба мочи – лишь ориентировочный тест.
Его результаты, а также возникающие симптомы могут подвигнуть врача к тому, чтобы назначить пациенту инструментальную диагностику.
Методы применяются разные.
В основном используется УЗИ.
Реже применяются эндоскопические исследования (цистоскопия, гистероскопия).
В острую фазу заболевания они не используются.
На УЗИ у женщин оценивают состояние:
- матки и всех её слоёв;
- фаллопиевых труб, если исследование проводится с введением физраствора;
- яичников.
У мужчин смотрят простату и органы мошонки.

У обоих полов может проводиться УЗИ почек.
Нередко у пациентов с уретритом обнаруживаются признаки воспалительных процессов в чашечно-лоханочной системе.
А также могут быть обнаружены признаки мочекаменной болезни.
Она является предрасполагающим фактором для повторяющихся воспалительных процессов уретры, не связанных с половыми инфекциями.
Другие исследования при уретрите
При обследовании пациентов с уретритом могут применяться и другие лабораторные тесты.
Объем необходимых исследований определяется врачом индивидуально.
Это может быть:
- обследование на туберкулез, сифилис, ВИЧ или другие инфекции;
- рентген или КТ почек;
- анализ крови на аллергию;
- биохимический анализ крови для оценки функции почек;
- кровь на сахар и гликированный гемоглобин (сахарный диабет является одним из факторов риска уретрита);
- иммунограмма (воспаления мочеиспускательного канала рецидивируют у пациентов со слабым иммунитетом).

Анализы после лечения уретрита
При уретрите диагностика бывает не только первичной.
Требуются также исследования, направленные на оценку эффективности лечения.
После завершения курса терапии врач должен убедиться, что:
- инфекция уничтожена;
- болезнь не вернется в ближайшее время;
- нет остаточных явлений, которые нужно лечить (фимоз, стриктуры уретры и т.д.).
Важнее всего установить этиологическую излеченность.
Врач проверяет, нет ли в уретре той инфекции, от которой человек лечился в течение последних дней или недель.
Анализы не берут сразу после окончания терапевтического курса.
Причин тому несколько.
Даже если бактерии не уничтожены полностью, то их в любом случае становится гораздо меньше.
Это затрудняет обнаружение патогенов.
К тому же, в ходе ПЦР могут выявляться погибшие микроорганизмы.
Ведь искомые фрагменты ДНК могут остаться неповрежденными.
Поэтому нужно выждать минимум 2 недели.
После этого сдаются контрольные анализы.
Контроль проводится такими методами:
- клиническое обследование (врачебный осмотр);
- микроскопическое исследование мазка;
- ПЦР или бактериологическое исследование.
На основании одной только клиники и микроскопии вывод об излеченности сделан быть не может, если речь идет о специфическом уретрите.
Потому что эти методы диагностики недостаточно чувствительны.
Они нередко дают отрицательные результаты при реально существующей инфекции.
При любых инфекциях, кроме вирусных ЗППП и хламидиоза, может применяться посев в качестве контроля.
При всех без исключения инфекционных заболеваниях уретры используют ПЦР.
Где сдать анализы на уретрит?
Лабораторные исследования проводятся в нашей клинике.
Приходите к нам, если вы ощутили рези при мочеиспускании или заметили подозрительные выделения.
Опытный венеролог возьмет мазки.

Мы проверим вас на инфекции.
После установления возбудителя заболевания подберем лечение, которое поможет быстро решить проблему.
В случае половых инфекций само точно не пройдёт.
Лечиться нужно, и чем раньше вы придете к врачу, тем меньше риск осложнений и перехода болезни в хроническую форму.
И тем меньше людей вы заразите этой инфекцией.
Для сдачи анализов при уретрите обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
