Женщинам, в отличие от мужчин, приходится чаще посещать врача, который занимается лечением мочеполовой системы. Так, во время беременности будущая мама должна регулярно ходить к гинекологу и сдавать некоторые анализы. При приеме на работу или в учебное заведение теперь тоже требуют заключение гинеколога. В данной статье речь пойдет о том, что такое лейкоциты в мазке. Норма содержания данных телец также будет указана далее. Вы узнаете, зачем сдается мазок на флору и как проходит данная процедура.
Мазок из влагалища
Данный анализ сдается при каждом визите к доктору. Стоит отметить, что исследование проводится довольно просто и быстро, но тем не менее оно может сказать многое о состоянии женской половой системы. Именно поэтому гинекологи в первую очередь назначают данный анализ.
Как сдается мазок на флору?
Как минимум три раза сдается мазок при беременности (норма лейкоцитов будет указана далее). Если же есть какие-либо отклонения и требуется лечение, то повторный анализ всегда берется через несколько недель после курса терапии лекарственными препаратами.
Сдается анализ очень просто. Женщине предлагают расположиться на гинекологическом кресле и расслабиться. Доктор вводит во влагалище зеркало и берет материал из шейки матки, со стенок влагалища и из уретры. При расшифровке результата обязательно учитывается место, откуда был собран материал.
Сроки исследования и полученные данные
Мазок на флору исследуется довольно быстро. Уже в течение одного или двух рабочих дней вам будут предоставлены результаты. Помните, что расшифровать их должен именно врач. Наверняка женщина самостоятельно не сможет понять все данные и правильно интерпретировать заключение.
Обычно в результате всегда указываются названия исследуемых элементов и полученное значение. Так, обязательно устанавливается количество лейкоцитов и состояние эпителия. Анализ изучает наличие или отсутствие кокков и возбудителей трихомониаза.
Дальнейшие исследования являются более детальными. Они проводятся лишь при необходимости.

Лейкоциты в мазке: норма
После получения результата можно с уверенностью сделать вывод о состоянии половой системы женщины. При проведении расшифровки обязательно нужно учитывать день цикла, наличие беременности и простудных заболеваний. Итак, какая норма лейкоцитов в мазке у представительниц слабого пола?
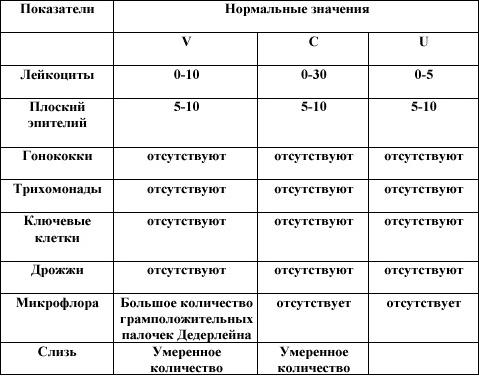
Обычно количество белых телец в поле зрения не должно превышать 10. Так, если в анализе написано, что обнаружены единичные лейкоциты, мазок — «норма». У женщин, которые только что закончили менструировать, количество данных клеток может быть несколько больше. В этом случае оно не превышает 25 единиц в поле зрения. Эти данные тоже считаются абсолютно нормальными. Однако стоит заранее предупредить врача о недавней менструации.
У будущих мам уровень белых телец может быть тоже повышен. Если вы ждете ребенка и сдали мазок на флору, лейкоциты норма допускает в количестве не более 30 единиц в поле зрения. Это касается всех участков, с которых был собран материал.
При наличии вирусного или бактериального заболевания уровень белых телец может несколько повышаться. При этом чем острее протекает инфекция, тем выше будет полученное значение. Именно поэтому медики не рекомендуют сдавать мазок на флору во время болезни. Если же другого выхода нет, то нужно предупредить врача об имеющейся патологии.
Степень чистоты влагалища
После получения результата можно предварительно сделать некоторое заключение. Чаще всего врачи подразделяют представительниц слабого пола по степени чистоты влагалища. Данная классификация напрямую зависит от количества лейкоцитов и других примесей. Итак, если обнаружены лейкоциты в мазке, норма это или патология?
В данном случае результатом анализа являются следующие данные. Лейкоциты обнаруживаются в количестве нескольких единиц в поле зрения. Микрофлора представлена полезными бактериями. Отсутствуют кокки, патологическая слизь и трихомонады. В заключении будет указано: анализ мазка (лейкоциты) – «норма».
Тут также имеются единичные клетки белых телец в поле зрения. Однако полезная микрофлора представлена наравне с кокками и дрожжевыми грибами. Обычно при отсутствии жалоб на зуд и необычные выделения женщину признают абсолютно здоровой. Однако если есть неприятные симптомы, то требуется незначительное лечение. Если такая микрофлора обнаружена у будущей мамы, то ей назначается терапия и без определенных симптомов.
В этом случае результатом анализа могут быть следующие данные: количество лейкоцитов превышает норму (более 30 клеток в поле зрения), присутствуют кокки, дрожжи и другие болезнетворные микроорганизмы. Такой результат всегда признается отклонением от нормы. Женщине назначается лечение.
Это самая последняя ступень. В таком анализе присутствует большое число лейкоцитов. Полезная микрофлора истощена, выявляются болезнетворные бактерии и микроорганизмы. При получении такого результата необходима дополнительная диагностика, после которой женщине назначается соответствующее лечение.
Лейкоциты в мазке: отклонения
Если вы сдали мазок на флору и в нем были обнаружены лейкоциты в большом количестве, то это является отклонением. В данном случае женщине назначается ряд дополнительных анализов. При этом обязательно учитывать наличие постоянного полового партнера и способ предохранения. Если представительница прекрасного пола не «дружит» с таким средством защиты, как презервативы, то есть вероятность присоединения инфекции, которая передается при половом контакте.

Так, при повышении уровня лейкоцитов рекомендуется сдать развернутый анализ на флору, провести исследование на наличие половых заболеваний, а также сделать бактериальный посев. После получения результатов можно говорить о диагнозе и назначать лечение. Чем же может быть вызвано повышение уровня лейкоцитов в мазке?
- Бактериальными инфекциями, полученными при половом контакте (микоплазма, трихомонады, хламидии, гонорея, сифилис и другие).
- Воспалительным процессом во влагалище на фоне снижения иммунитета (при простудных заболеваниях, во время беременности и так далее).
- Болезнями матки и придатков (эндометрит, сальпингит, аднексит).
- Снижением уровня полезных бактерий на фоне размножения кокков и грибов (молочница, гарднереллез и так далее).
- Развитием опухолей доброкачественного или злокачественного характера.
Заключение
Теперь вам известно, что такое лейкоциты в мазке. Норма всегда указывается на бланке с результатом анализа. При отклонении от нее стоит как можно быстрее посетить врача и провести соответствующее лечение. В противном случае вы можете получить серьезные осложнения. Сдавайте анализы вовремя и будьте здоровы!
В современной диагностике измерение числа лейкоцитов в крови считается одним из важнейших исследований. Ведь по тому, как быстро растет количество иммунных клеток, можно судить о том, насколько высоки возможности организма постоять за себя.
Роль лейкоцитов в крови
- Нейтрофилы . Они уничтожают бактериальную инфекцию, обнаруженную в крови.
- Лимфоциты . Отвечают за иммунитет в целом и иммунную память.
- Моноциты . Поглощают частицы чужеродных агентов в крови.
- Эозинофилы . Отвечают за борьбу с частицами-разносчиками аллергенов.
- Базофилы . Помогают другим лейкоцитам обнаружить чужеродные частицы.
Норма содержания лейкоцитов в крови людей различается и зависит как от возраста — у детей иммунных клеток больше, чем у взрослых — так и от времени суток, рациона питания. А вот от пола количество лейкоцитов практически не зависит. Лейкоцитарный состав крови здорового человека выглядит так:
- нейтрофилы — 55% (из них 47–72% — сегментоядерные и 1–6% — палочкоядерные);
- лимфоциты — 35%;
- моноциты — 5%;
- эозинофилы — 2,5%;
- базофилы — до 0,5–1%.
В результатах анализа крови эти показатели указываются относительно общего содержания иммунных клеток в крови. Диагностическое значение имеет как отклонение от нормы показателя какой-либо из групп, так и повышение или понижение числа лейкоцитов в целом. При определении нормы врач в первую очередь учтет возраст пациента — показатели сильно разнятся:
- Новорожденные от 1 до 3 дней — от 7 до 32 × 109 единиц на литр (Ед/л).
- Возраст менее года — от 6 до 17,5 × 109 Ед/л.
- Возраст от 1 до 2 лет — от 6 до 17 × 109 Ед/л.
- Возраст от 2 до 6 лет — от 5 до 15,5 × 109 Ед/л.
- Возраст от 6 до 16 лет — от 4,5 до 13,5 × 109 Ед/л.
- Возраст от 16 до 21-го года — от 4,5 до 11 × 109 Ед/л.
- Взрослые (мужчины) — от 4,2 до 9 × 109 Ед/л.
- Взрослые (женщины) — от 3,98 до 10,4 × 109 Ед/л.
- Пожилые (мужчины) — от 3,9 до 8,5 × 109 Ед/л.
- Пожилые (женщины) — от 3,7 до 9 × 109 Ед/л.
Состояние, при котором количество иммунных клеток крови повышено, называется лейкоцитозом. Физиологический лейкоцитоз может возникнуть практически у любого человека. Как правило, он не указывает на какое-либо заболевание и не вызывает проблем со здоровьем. Временный лейкоцитоз может быть связан с внешними факторами. Так, например, повышение лейкоцитов у новорожденного может быть реакцией на новый прикорм, у взрослых людей количество иммунных клеток растет после длительного пребывания на солнце, в результате стресса, тяжелой физической нагрузки или смены часовых поясов и даже перемены погоды. У женщин лейкоциты могут быть повышены во время беременности, в первом или втором триместрах, или при менструации.
Однако во всех этих случаях повышение лейкоцитов незначительно, и тревогу бить не стоит. Обращать внимание на изменение верхней границы показателей следует, когда лейкоциты выше нормы в два–три раза — такой рост клеток также указывает на защитную реакцию организма, однако считается патологическим.
В случае, когда лейкоз можно назвать физиологическим, все группы лейкоцитов растут одновременно, в равных пропорциях. Если же иммунные клетки повышены из-за болезни или воспаления, пропорции роста лейкоцитов разных групп будут нарушены.
Максимальный показатель при нейтрофильном лейкоцитозе наблюдается при миелолейкозе и составляет 50–100 × 109 Ед/л. Причины таких изменений могут выражаться в виде лейкемоидной реакции при сепсисе, туберкулезе, метастазах злокачественной опухоли костного мозга.
Увеличение числа клеток-эозинофилов всегда говорит об аллергической реакции, а у детей нередко указывает на скарлатину. Также эозинофильный лейкоцитоз может быть реакцией на непереносимые медикаменты.
Базофильный лейкоцитоз часто встречается у беременных женщин — и для них это нормальное состояние. Уровень данного вида клеток бывает повышен у людей, имеющих проблемы с желудком, кишечником, щитовидной железой или селезенкой.
Лимфоцитарный лейкоцитоз наблюдается у пациентов, страдающих от тяжелых вирусных инфекций — гриппа, гепатита С, а также при туберкулезе. Кроме того, подобное нарушение является следствием заболеваний, которыми можно переболеть только один раз: корь, ветрянка, краснуха и т.д.
Моноцитарный лейкоцитоз может сказать врачу о том, что пациент перенес инфекционное заболевание, но в данный момент находится на стадии выздоровления. Однако этот вид лейкоцитоза может указать и на серьезные проблемы — такие как продолжительный туберкулез или некоторые виды онкологических заболеваний.
Как лечить лейкоцитоз? Этот вопрос является одним из самых популярных на медицинских форумах. Но, как ни странно, медицинского ответа на него не существует, так как повышение лейкоцитов в крови является не причиной, а следствием какого-либо заболевания — и в этом случае нужно лечить именно его. После устранения причины показатели крови придут в норму самостоятельно — буквально через несколько дней.
Если повышение числа иммунных клеток считается скорее хорошим признаком, который свидетельствует об имеющихся защитных ресурсах организма, то пониженные лейкоциты (лейкопения) внушают врачу гораздо больше опасений. Если показатели лейкоцитов ниже нормы, это означает, что организм не в состоянии бороться с болезнетворными агентами.
Пониженные лейкоциты всегда говорят о каком-либо заболевании. Существует три ключевых причины, из-за которых иммунные клетки крови не вырабатываются в организме в нужных количествах:
- Недостаток нужных веществ для создания молодых клеток . Даже если показатель находится в пределах нормы, но приближен к нижней границе, врач обратит на это внимание. Как правило, этой причине сопутствует падение показателей красной крови: эритроцитов, гемоглобина, так как для их синтеза нужны те же вещества. К последним относятся фолиевая кислота, железо, медь и витамины группы В. Для того чтобы скорректировать ситуацию, нередко оказывается достаточным подобрать пациенту правильную диету, однако иногда требуется и медикаментозное лечение, которое простимулирует рост молодых лейкоцитов. Важный момент: если понижены и лейкоциты, и показатели красной крови, и при этом в плазме в течение нескольких повторных исследований обнаруживаются бластные клетки, пациенту стоит обязательно пройти обследование на онкологические заболевания.
- Исчезновение лейкоцитов . Клетки вырабатываются в крови, но в ней же и погибают. Одна из причин — перераспределение лейкоцитов. В этом случае лейкоциты борются с внешней инфекцией и отправляются к локальному воспалению, в результате исчезая из крови практически полностью. Другая причина — уничтожение лейкоцитов. Это случается при интоксикации — в тех случаях, когда яд попадает в организм в микродозах, но регулярно, например, если пациент проживает недалеко от промышленного узла. Это может быть также бактериальная инфекция, тяжелые формы гриппа или гепатита. Во всех этих случаях лейкоциты бросаются на борьбу с токсином или инфекцией и погибают, что естественным образом отражается на результатах анализа.
- Лейкоцитов нет или их мало, так как нарушена функция костного мозга . Именно в костном мозге возникают и дозревают до попадания в кровь все группы лейкоцитов, и если этот орган работает плохо, то анализ покажет наличие лейкопении. Факторов влияния может быть несколько: лечение онкологических заболеваний (химиотерапия), отравление (в том числе тяжелыми металлами), аутоиммунные повреждения или вытеснение опухолью — то есть метастазирование опухоли в костный мозг и замещение лейкопоэтической ткани, которая вырабатывает новые лейкоциты.
Стоит отметить, что поражение костного мозга — во-первых, достаточно редкое явление, а во-вторых, в этом случае лейкопения будет ярко выражена. Волноваться из-за незначительно сниженных показателей не стоит.
В отличие от лейкоцитоза, который не имеет специфических симптомов, распознать лейкопению все-таки можно. Если лейкоциты вырабатываются в недостаточном количестве, организм не в состоянии бороться с внешними атаками. Поэтому признаком продолжительной лейкопении будет инфекционное заболевание (по статистике, если лейкопения длится больше двух недель, болеть инфекционным заболеванием будет 100% пациентов). В первые несколько дней его признаком будет лишь повышенная до 38 градусов температура, сопровождающаяся лихорадкой и ознобом. Они являются результатом интоксикации, не подавленной лейкоцитами. Все остальные симптомы инфекционного заболевания отсутствуют: нет ни покраснения горла, ни выделений из носа, ни даже рентгенологических признаков. В этих случаях врачи часто разводят руками: диагностическая картина не ясна, проводятся дополнительные тесты, лечение откладывается. Это может быть опасным – так как организму нечего противопоставить инфекции, она может распространиться довольно быстро, а человек – пострадать от септического шока.
Во всех этих случаях лечение лейкопении начнется в первую очередь с устранения причины. Если она проста и зависит от рациона пациента, выработке новых лейкоцитов поможет правильно подобранная диета и вспомогательное медикаментозное лечение.
Однако всем известно, что врачи и лекарства обеспечивают лишь 50% выздоровления пациента. Оставшаяся половина – в его собственных руках. Его задачей должно стать устранение риска заболеть инфекционным заболеванием: следить за питанием, надевать респираторную маску в общественных местах, исключить все контакты с уже заболевшими людьми и при малейших повышениях температуры – обращаться в больницу.
При проведении анализа мазка на флору как у мужчин, так и у женщин могут быть обнаружены гонококки в мазке. Это говорит о заболевании, передающемся половым путем, под названием гонорея.
Гонококки в мазке на флору
Мазок на флору является базовым исследованием в гинекологии и венерологии. Его сдают все пациенты, которые обращаются к врачу и предъявляют жалобы, которые указывают на признаки воспаления в уретре.
Таковыми могут быть:
- жжение в уретре
- боль в процессе выпускания мочи
- покраснение половых органов
- отечность
- наличие слизистого или гнойного отделяемого
При проведении мазка на флору оценивается множество показателей. Проверяют не только наличие гонококков.
Специалист осматривает препарат под микроскопом и может видеть в нем:
- воспалительные клетки (лейкоциты)
- эпителий
- слизь
- патогенные микроорганизмы
- условно-патогенные или транзиторные бактерии
Как берут анализ на гонококки
Клинический материал берут из места предполагаемой локализации возбудителя. Предположение врач делает, исходя из симптомов. Чаще всего проблемной областью является уретра. У женщин мазок берут из влагалища и цервикса.
В особых ситуациях забор материала для исследования осуществляется из прямой кишки, глотки, конъюнктивы. Его берут ватным тампоном.
Перед тем как взять мазок из уретры её массируют. В результате из мочеиспускательного канала выходит отделяемое.
После этого берется мазок. Из него сразу же можно готовить препарат и исследовать. Обычно проводят окрашивание по Граму. После этого бактерии становятся более заметными. Кроме того, грамположительные и отрицательные микроорганизмы окрашиваются по-разному.
Взятие мазка на гонококк с провокацией
Мазки при гонококковой инфекции часто берут с провокацией.
Провокация – это комплекс мер, которые проводятся с целью повышения чувствительности диагностического теста. Она особенно важна, если болезнь протекает в субклинической форме. После того как провокация спровоцирует обострение заболевание, выявить гонококка будет легче.
Методы, которые используются:
- биологический – введение гоновакцины в дозе 0,5 млрд микробных тел
- алиментарный – употребление вредной еды (острое, жареное, копченое) и алкоголя
- термический – прогревание уретры путем воздействия на неё электрическим током
- механический – бужирование уретры (буж вводится на несколько минут)
- химический – введение в мочеиспускательный канал раствора серебра на глицерине
Расшифровка мазка на гонококк
Основная цель мазка на флору состоит в том, чтобы определить, имеется ли воспалительный процесс в урогенитальном тракте. Поэтому первое, на что смотрит доктор, есть ли в клиническом материале лейкоциты.

Это клетки иммунной системы. Они появляются только там, где имеет место активный воспалительный процесс.
Чем больше лейкоцитов, тем сильнее выражено воспаление. При остром воспалительном процессе эти клетки могут занимать всё поле зрения микроскопа. Их даже невозможно сосчитать.
При гонококковой инфекции так часто и бывает.
Особенно у мужчин – у них признаки воспаления выражены гораздо сильнее в случае заражения гонореей.
У женщин это заболевание часто протекает в малоактивной форме. Симптомов вообще может не быть. Но в любом случае признаки воспаления в репродуктивных органах появляются.
Уровень лейкоцитов увеличивается. Просто не так сильно, как при остром воспалении.
Для каждого вида клинического материала есть своя норма лейкоцитов мазке. Гонококки чаще всего вызывают уретрит.
В отделяемом уретры в норме лейкоцитов не должно быть больше 5 в поле зрения. Значительное увеличение их количества говорит о том, что пациент страдает воспалением мочеиспускательного канала.
Его могут вызывать различные микроорганизмы. Иногда специалист сразу же обнаруживает их.
В мазке под микроскопом он может заметить:
- дрожжи
- трихомонады
- гонококки
- гарднереллы
- мобилункусы
- лептотрикс и некоторые другие микроорганизмы
В мазке также можно обнаружить признаки наличия хламидиоза. Это внутриклеточные включения.
Однако данный признак не дает оснований устанавливать соответствующий диагноз. Он лишь говорит о том, что должна быть проведена углубленная диагностика.
В мазке на флору помимо гонококков также могут быть обнаружены:
- слизь
- эпителиальные клетки
- ключевые клетки (при дисбактериозе)
Как выглядят гонококки Нейссера
В мазке из уретры можно обнаружить возбудителя гонореи. Это кокковая флора.
Бактерии имеют шарообразную форму. Расположены они по двое.
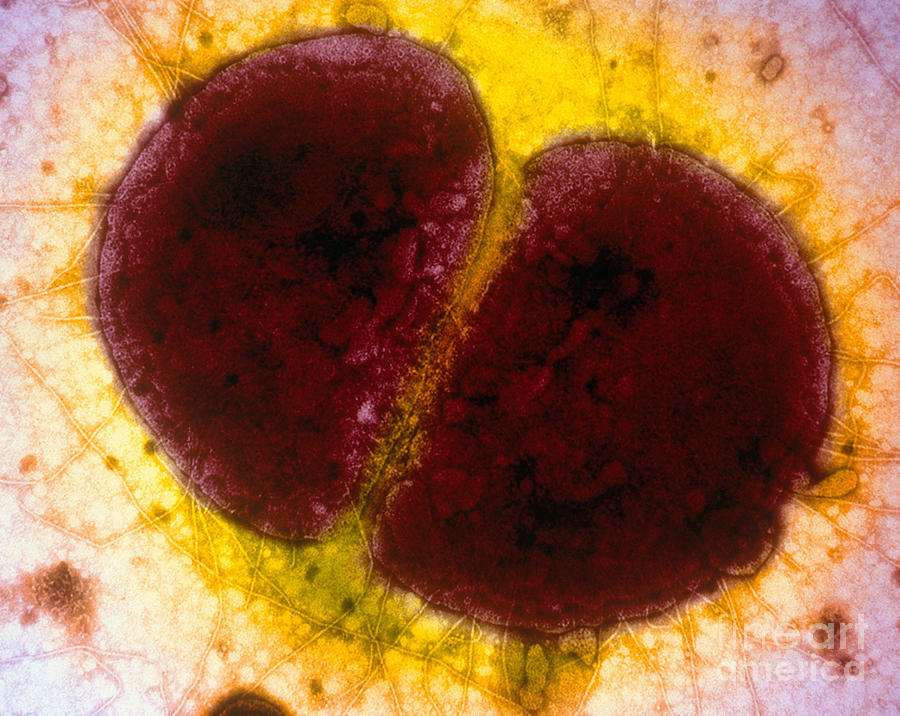
Некоторые находятся на стадии деления.
Гонококки часто располагаются внутриклеточно. Они могут находиться внутри лейкоцитов.
Всегда ли обнаруживают гонококк, если он есть?
Мазок на флору – не самый точный диагностический тест. Он позволяет обнаружить гонококки далеко не всегда. То есть, если возбудитель гонореи не выявлен, это не значит, что его нет. Чувствительность исследования может в некоторых ситуациях достигать 100%.
Она будет такой при соблюдении всех перечисленных условий:
- пациент мужского пола
- острая фаза инфекции
- присутствует большое количество выделений гнойного характера
- область поражения – уретра
Если же мазок берут из глаза, если нет выраженных симптомов, если пациент женщина, и если инфекция протекает в хронической форме, шанс выявления бактерии уменьшается. Бактерий в клиническом материале гораздо меньше.
Признаки воспаления выражены слабее. Если же врач берет мазок изо рта или ануса, страдает ещё и специфичность диагностики.

Потому что там могут обитать бактерии, с виду напоминающие гонококков Нейссера.
Специалист может перепутать и установить диагноз, когда на самом деле человек не заражен гонореей. Поэтому в сомнительных случаях требуются подтверждающие исследования.
Более точным является ПЦР или культуральный метод диагностики. У некоторых пациентов он является единственно возможным. Например, при обследовании несовершеннолетних или в медико-правовых случаях.
Норма гонококков в мазке
Некоторые пациенты полагают, будто количество обнаруженных гонококков играет роль в диагностике заболевания. Например, если обнаружено 10 бактериальных клеток, то в этом нет ничего страшного.
А вот если их 100, тогда нужно лечиться.
Для некоторых заболеваний, передающихся половым путем, действительно есть количественные нормы. Например, уреаплазмы способны вызывать воспаление только в том случае, когда концентрация микроорганизмов значительно возрастает.
Однако гонококки относятся к числу высокопатогенных микроорганизмов. Их норма – это отсутствие в урогенитальном тракте. При обнаружении инфекции проводится лечение до полного уничтожения бактерий.
Только в этом случае человек может быть уверен, что у него:
- не будет осложнений
- не будет рецидива инфекции
- он не сможет передать её своим половым партнерам
Опасно ли наличие гонококков в мазке
Присутствие гонококков говорит о том, что у вас гонорея. Это заболевание мочеполовой системы, передающееся половым путем. Оно может вызывать воспалительные процессы практически в любых органах человеческого тела.
Но чаще всего воспаляется:
При первичном заражении инфицируются именно эти органы.
Однако в дальнейшем инфекция может распространяться на другие структуры.
Из влагалища у женщин она проникает в шейку матки, затем – в матку, маточные трубы. Иногда в патологический процесс вовлекается тазовая брюшина.
У мужчин патоген способен поражать яички, предстательную железу.
Гонококки могут вызывать бесплодие. Иногда инфекция приводит к формированию абсцессов. Это ограниченные капсулой полости с гноем.
Их приходится вскрывать хирургическим путем и дренировать.
После заживления могут формироваться большие рубцы, нарушающие репродуктивную функцию. В последующем их тоже лечат хирургическим методом.
Наибольшую же опасность являет собой генерализация инфекции. В этом случае на может распространиться на суставы, сердце, головной мозг, печень и другие жизненно важные органы.
Обнаружены гонококки и трихомонады
Иногда в мазке одновременно выявлены возбудители гонореи и трихомониаза, что значит, что у вас сочетанная инфекция.
Гонококки в результате длительное время сохраняются внутри клеток. Это затрудняет проведение лечение. Потому что те бактерии, что находятся внутри трихомонад, могут не подвергаться воздействию антибиотиков.
В результате излечение будет неполным и через некоторое время наступит рецидив заболевания. Вот почему важно полностью обследоваться на все инфекции.
Если в мазке обнаружен только один возбудитель ЗППП, вероятность выявить ещё минимум одного патогена в среднем превышает 50%. В некоторых категориях населения риск сочетанной инфекции при обнаружении гонококков превышает 80%.
Причины появления гонококков в мазке
Причины обнаружения возбудителя гонореи долго искать не нужно. Наверняка это половой контакт без использования презерватива.

Очень редко болезнь передается бытовым путем. Например, если вы мылись одной мочалкой с человеком, который страдает острой фазой инфекции.
Если его выделения попаду на средства гигиены, и вы через короткий промежуток времени их используете, то наверняка заразитесь. Но такие случаи на практике встречаются очень редко.
Вероятность заражения бытовым путем крайне низкая. Ещё один способ передачи инфекции – вертикальный. Это когда мать передает болезнь ребенку. У него, как правило, с первые дни жизни развиваются воспалительные процессы глаз.
Но обычно заражение происходит половым путем. Причем, к нему может привести любой секс, а не только вагинальный.
Гонококки неплохо себя чувствуют и в глотке, и в прямой кишке.
Еще один способ заражения – аутоинокуляция. Человек может сам занести себе инфекцию в глаза с немытыми руками. Но для этого в его организме уже должен быть очаг воспаления.
Дополнительные диагностические тесты на гонококк
Как уже говорилось, мазок на флору не всегда дает возможность выявить гонококка.
Бывает так, что человек болен гонореей, а результат отрицательный. При подозрении на инфекционное заболевание, требуется более точная диагностика. Обычно используется ПЦР.
Метод назначается, если:
- у человека сохраняются симптомы гонореи, а мазок отрицательный
- в мазке обнаружены повышенные лейкоциты, что говорит о воспалении
- в анамнезе был контакт с больным гонококковой инфекцией
На ПЦР мазок берется с помощью специального зонда. Затем помещается в транспортную среду и отправляется в лабораторию.

Результаты выдаются на следующий день. Обычно используется качественный тест. Потому что количественные показатели не имеют диагностического значения.
Они не влияют на терапевтическую тактику. Лечение требуется в любом случае, вне зависимости от количества бактерий в единице объема исследуемого материала.
При обнаружении гонококковой инфекции тоже требуются дополнительные диагностические тесты.
Важно обследоваться на сопутствующие ИППП. Особенно если человек ведет активную половую жизнь, а также при неустановленном источнике инфицирования.
В первую очередь желательно обследоваться на:
Возможно, врач также порекомендует другие анализы.
Что делать, если выявлены гонококки в мазке на флору
При обнаружении гонококков требуется лечение. Оно назначается всем без исключения пациентам, в том числе женщинам при беременности.
Лечению подлежат и половые партнеры. Об инфекционном заболевании нужно уведомить всех, кто вступал в половой контакт с больным в течение последних 2 месяцев. Они должны явиться в клинику и обследоваться.
Схема лечения зависит от ряда факторов:
- локализации воспалительного процесса
- наличия осложнений
- особенностей организма (аллергия, беременность, противопоказания к некоторым антибиотикам и т.д.)
- возраста пациента
- региона проживания больного (в разных регионах у бактерий разная чувствительность к антибиотикам)
Лечение также может назначаться, исходя из данных бак посева. В ходе исследования определяется восприимчивость к антибактериальным препаратам.
Соответственно, может быть назначен тот антибиотик, который в наибольшей мере воздействует на культуру гонококков.
Чаще всего применяются цефалоспорины. Это может быть цефтриаксон внутримышечно или цефиксим внутрь.
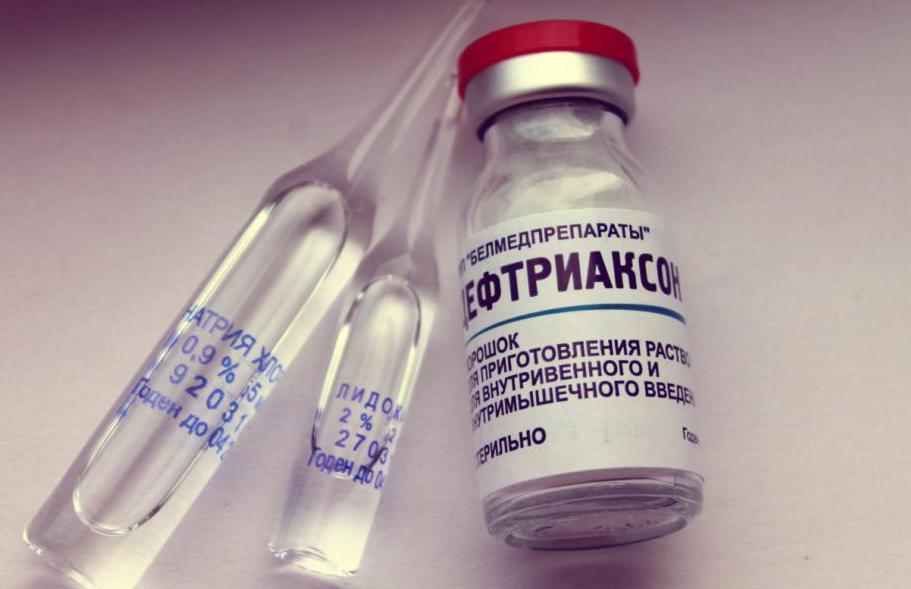
При неосложненной форме гонореи достаточно однократного приема препарата в обычной дозе. Но только при урогенитальной гонококковой инфекции.
Если поражены структуры глаза, используется более высокая дозировка антибиотиков. В лечении осложненных форм гонореи используются цефтриаксон или цефотаксим. Цефтриаксон вводят 1 раз в день, а цефотаксим – трижды в сутки. Курс терапии длится 2 недели. Иногда он продолжается дольше, если в том есть необходимость.
Контрольные мазки на гонококки
После лечения гонококковой инфекции нужно снова сдать мазки. Это необходимо, чтобы убедиться: заболевания излечено. Исследование проводится методом ПЦР.
Нужен двукратный контроль излеченности. Первый раз анализ берут уже на 2 день после завершения антибиотикотерапии. В случае отрицательного результата за пациентом ведется дальнейшее наблюдение.
Повторное исследование нужно будет пройти через 2 недели. При положительном результате (обнаружен гонококк Нейссера в мазке) требуется повторный курс терапии.
Возможные причины неэффективности лечения:
- неправильный прием антибиотиков (больной принимал не те препараты, не те дозы или не пролечился до конца)
- резистентность флоры
Если есть подозрения на резистентность, требуется бак посев.
Гонококки высеиваются на питательную среду, в которую добавляется ряд антибактериальных препаратов. Так проводится оценка, какие из них точно подействуют на эту бактерию. В дальнейшем лечение проводится препаратом, чувствительность к которому максимальная.
При подозрении на гонорею обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
