Уретрит — заболевание мочеиспускательного канала инфекционно-воспалительного характера, вызванное повреждением слизистой стенки уретры, различными видами бактерий и вирусами. Урологическое заболевание является распространённым среди мужского населения.
Что такое уретрит
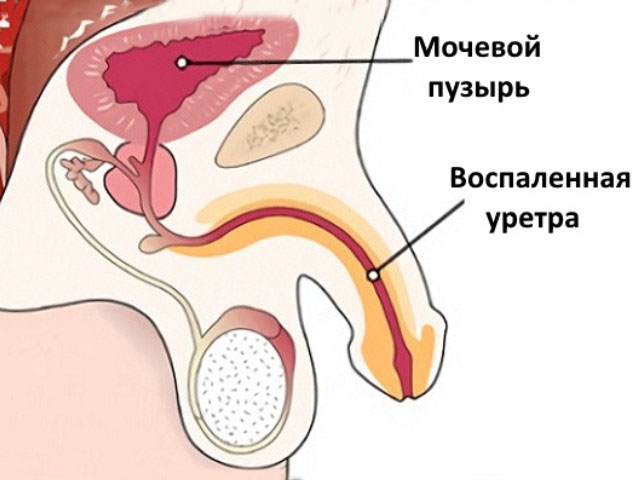
Воспалительный процесс в уретральном тракте (канал между мочевым пузырём и половым членом). Это связано с анатомическим строением мужской половой системы:
- Уретра у сильного пола в 4 раза длиннее и тоньше женской.
- Мочеиспускательный канал имеет 3 физиологичных сужения, 1 расширение.
- По всей длине уретры 2 изгиба.
- В канале выделяется 2 части — подвижная, неподвижная.
За счёт этих особенностей инфекционным агентам проще поселиться в уретре. Патогенные бактерии попадают в организм сразу тремя путями — лимфогенным, половым, гематогенным.
Существует множество классификаций уретрита, при которых выбирают правильную тактику ведения пациента.
- По причине возникновения уретрита выделяют инфекционную, неинфекционную формы заболевания. При беспорядочных сексуальных связях, без контрацептивных барьеров с множеством партнёрш, высок риск заражения инфекциями, передаваемыми половым путём (хламидии, гонорея, сифилис, трихомонада, микст-инфекция). В этом случае воспаление уретрального тракта будет инфекционной этиологии. При аллергическом течении, травмы, опухоли, застоя крови в венах органов малого таза или оперативных медицинских вмешательств, уретрит будет неинфекционным.
- По степени интенсивности различают острый и хронический уретрит. Для острого специфичны яркие эпизоды начала заболевания и выраженность симптоматических проявлений, в то время как хронический характеризуется стёртой клиникой, продолжительностью более 2 месяцев, появлением осложнений в дальнейшем.
- По симптоматическому течению выделяют острый, подострый и торпидный уретрит, в зависимости от скорости проявления клинической картины: острый — в течение 2 месяцев, подострый — более 2 месяцев, торпедный (или молниеносный) — в течение 2 недель.
- Классификация по специфичности подразделяется на неспецифический (возбудителем является условно-патогенная микрофлора) и специфический уретрит (инфекционный агент находится в списке ЗППП).
- Уретрит бывает первичным, когда заболевание возникает самостоятельно и изолированно, и вторичным в случае развития уже существующей болезни (например, мочекаменной).
Клиническая картина и лечение уретрита зависит от разновидности инфекционного возбудителя, интенсивности заболевания и момента, когда мужчина обратил внимание на своё здоровье.

Предрасполагающие факторы заболевания
Существует ряд факторов риска, которые могут повлечь за собой воспаление мочеиспускательного канала:
- переохлаждение;
- травмы;
- несоблюдение правил личной гигиены;
- половые контакты без использования барьерной контрацепции;
- вредные привычки — алкоголь и курение;
- неправильный режим питания;
- наличие неизлеченных очагов этой хронической инфекции;
- стрессовый фактор и перенапряжение;
- сопутствующие заболевания органов малого таза и мочеполовой системы;
- несоблюдение режима сна, сбой циркадных ритмов (ночью бодрствуем, днём спим).
Эти моменты значительно ослабляют защитный барьер иммунитета. Организм не справляется с такой постоянной нагрузкой и при отсутствии коррекции вышеперечисленных факторов не способен справиться даже с условно-патогенной флорой, не говоря уже об инфекционных возбудителях вирусной и бактериальной природы.
Причины уретрита у мужчин разделят на 2 группы:
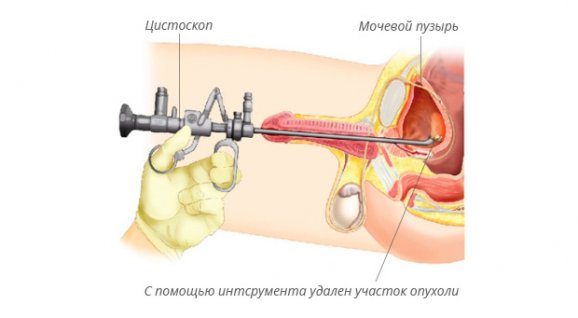
- Неинфекционные: аллергия, опухолевые образования, медицинские процедуры (например, цистоскопия), венозный застой в органах малого таза, воспалительные заболевания (простатит), травмы уретры, гиперплазия простаты, мочекаменная болезнь.
- Инфекционные: патогенная и условно-патогенная микрофлора, включая кишечную палочку, которая попадает в мочеиспускательный канал при анальном контакте.
В зависимости от этиологического фактора, клиническая картина признаков уретрита будет различаться: заболевание протекает как бессимптомно и скрыто, так и с острейшим дискомфортом и снижением качества жизни мужчины.
Симптомы уретрита
В случае инфекционной природы заболевания первые симптомы появятся через некоторое время, что связано с промежутком инкубационного периода агента: гонорея даст о себе знать через 3-7 дней, хламидии — через 7-14 дней, трихомонады и грибы рода кандида — через 14-21 день.
При наличии вирусного уретрита потребуется несколько месяцев, а в случае контакта с микобактерией, вызывающей туберкулёз, — несколько лет.
Ранними проявлениями клинической картины будут:
- болезненные ощущения при мочеиспускании по ходу канала;
- неприятное и не проходящее чувство зуда и жжения;
- постоянное непреодолимое желание помочиться, часто ложное;
- появление выделений из уретры в зависимости от возбудителя (при гонорее — зеленовато-жёлтые, трихомонады вызывают появление белей, гнойных с запахом).

Для определения возбудителя, ниже представлена таблица зависимости симптоматической картины течения уретрита от агента:
| Инфекционный агент | Клиническая симптоматика |
| Гонорея | Острые боли и рези при мочеиспускании, серо-жёлтые выделения с гноем и кровью, в том числе и в сперме |
| Микоплазма | Сочетается с гонорейным или трихомонадным уретритом |
| Генитальный герпес | Скрытая симптоматика, проявляется ломотой в суставах и наличием конъюнктивита |
| Трихомонада | Непреходящий зуд в уретре головке полового члена, серо-белые выделения, ложные позывы к мочеиспусканию, дизурия |
| Бактерии | Бессимптомное течение, гнойные выделения с гнилостным запахом |
| Грибы | Слизистые жидкие, обильные выделения с творожистым содержимым, постоянное жжение |
| Хламидия | Скудные выделения, бессимптомное течение |
| Микобактерия туберкулёза | Преобладают симптомы интоксикации |
Неспецифичные симптомы уретрита встречаются при дальнейшем развитии заболевания:
- склеивание, отёчность и покраснение наружного отверстия уретры;
- боли внизу живота и в пояснице, иногда опоясывающего характера;
- моча становится мутной, с примесью кровяных сгустков;
- диспареуния — болезненные ощущения во время полового акта;
- кровяные выделения — появляются при семяизвержении;
- трудности оттока мочи вплоть до задержки;
- субфебрильная температура 37-38˚С;
- интоксикация организма — проявляется сильной слабостью, ознобом, ломотой в мышцах и суставах.
При затяжном течении и игнорировании симптомов, заболевание переходит в хроническое, с последующим развитием осложнений, включая бесплодие и импотенцию. В этом случае отмечается рецидивирующий характер болезни, в период ремиссии клиника будет стёртой. Часто уретрит сочетается с рядом других воспалительных заболеваний органов малого таза — циститом, простатитом, орхитом, баланопоститом.
В случаях неаллергического уретрита симптомы связаны непосредственно с причиной: при травме пациента будут беспокоить боль и жжение; при аллергической реакции — резкий отёк, зуд и жжение в уретре.

Методы диагностики
Диагноз и список назначений, чем лечить заболевание, определяется врачом урологом или андрологом только после прохождения полного обследования, включающего в себя следующее:
- Консультация доктора — врач расспрашивает пациента о текущих жалобах, тщательно собирает анамнез, проводит осмотр половых органов.
- Взятие анализов на лабораторную диагностику.
- Общий анализ крови составит картину состояния организма, покажет количество лейкоцитов, эритроцитов, гемоглобин крови, скорость оседания эритроцитов.
- Общий анализ мочи поможет оценить состояние мочевыводящей системы, определит цвет, консистенцию, плотность, наличие бактерий, лейкоцитов, эритроцитов, сахара, призматического эпителия мочевого пузыря (цилиндров).
- Бактериологический посев из уретры позволит выявить патогенного возбудителя заболевания и определить чувствительность этого микроорганизма к антибиотикам.
- Полимеразная цепная реакция в течение нескольких часов определит инфекционного агента.
- Анализ мочи по Нечипоренко и трехстаканная проба используется для определения уровня воспалительного поражения.
- Микроскопическое исследование мазка также выявляет патогенные микроорганизмы.
- Инструментальная диагностика.
- Ультразвуковое исследование органов малого таза помогает оценить состояние мочевого пузыря, простаты, почек и заметить изменения их структуры.
- Уретроцистоскопия проводится в период ремиссии для оценки состояния мочеиспускательного канала и мочевого пузыря.
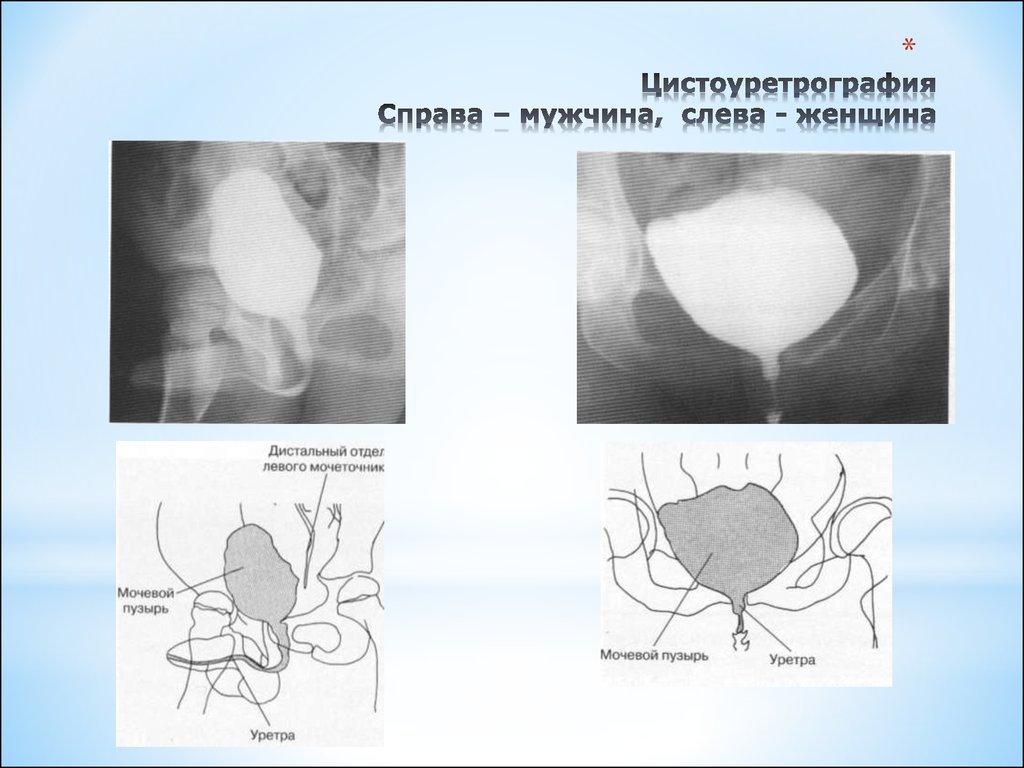
- Цистоуретрография — рентгенологический метод исследования уретры — проводится в период ремиссии.
Лечение и диета при уретрите
Как только достоверно определён патогенный микроорганизм, приступают к лечению уретрита. Помимо лекарственной терапии, пациенту требуется придерживаться ряда ограничений:
- избегание половых контактов;
- соблюдение принципов гигиены;
- отказ от употребления спиртных и газированных напитков, а также острой, солёной, копчёной и жареной пищи;
- обильное питьё до 2,5 л в день.

В зависимости от инфекционного агента, используют разные группы антибиотиков. Также добавляются препараты, купирующие причины возникновения, симптомы уретрита и укрепляющие состояние организма:
- нестероидные противовоспалительные средства;
- антигистаминные препараты;
- иммуностимулирующие лекарственные препараты;
- поливитаминные комплексы;
- пробиотики и пребиотики.
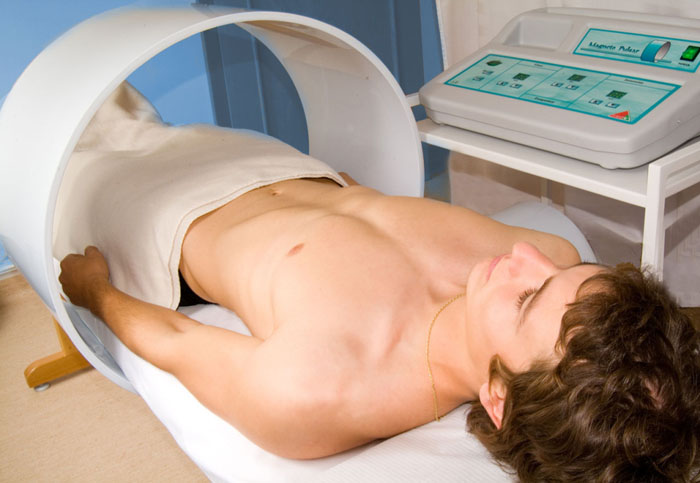
Помимо медикаментозной схемы, назначают физиопроцедуры, такие как электрофорез, УВЧ, магнитотерапия. Однако эти методы лечения уретрита запрещено использовать в острой стадии. Допускается применение при появлении начальных симптомов и в период ремиссии, а также при лечении хронического уретрита.
Местные процедуры в виде капельного введения препаратов непосредственно в уретру и мочевой пузырь возможно проводить амбулаторно. В домашних условиях ставить диагноз и выяснять, как лечить уретрит, не рекомендуется.
После прохождения курса терапии требуется консультация врача для контроля качества и проверки вылеченной инфекции.
Профилактика и общий режим дня
Правильное лечение болезни — её профилактика. Чтобы избежать осложнений уретрита, а также минимизировать вероятность появления, придерживаются таких мер:
- Использовать презерватив, не допускать половой контакт с полным мочевым пузырём, носить свободное нижнее бельё, соблюдать правила гигиены.
- Не злоупотреблять алкогольными напитками и сигаретами.
- Контролировать состояние здоровья, при появлении инфекции долечивать, санировать очаги хронической инфекции, раз в год проходить профилактические осмотры.
- Придерживаться здорового образа жизни — правильное питание и умеренная физическая нагрузка укрепят иммунитет.
- Нормализовать режим труда и отдыха, сна и бодрствования.
- Избегать переохлаждений, травмоопасных и стрессовых ситуаций.
Осложнения при отсутствии терапии
Среди возможных последствий уретрита встречаются следующие заболевания: цистит, орхит, простатит. Однако при недолеченной инфекции воспалительный процесс поднимается до почек, в случае чего бывает развитие пиелонефрита и мочекаменной болезни.

Воспалительное заболевание мочеиспускательного канала — уретрит, часто встречается среди молодых мужчин. Не заставляющие себя долго ждать симптомы, резко портят качество жизни людей и создают крайне дискомфортные ощущения. При своевременном обращении к врачу и правильной идентификации возбудителя, уретрит поддаётся лечению.
