Оппортунистические заболевания при ВИЧ-инфекции
Борьба организма с ВИЧ-инфекцией в большинстве случаев рано или поздно приводит к ослаблению иммунной защиты. Наступает момент, когда снижение иммунитета делает возможным развитие заболеваний, вызываемых оппортунистическими возбудителями.
Оппортунистические инфекции имеют протозойную (вызываются простейшими), грибковую, бактериальную и вирусную природу. Наиболее значимые представители простейших – пневмоциста, токсоплазма, кишечные кокцидии, изоспоры. В последние годы у больных чаще выявляются лейшмании, трипаносомы, циклоспоры. Особое место занимают пневмоцисты, так как пневмоцистная пневмония остается самым характерным и серьезным проявлением ВИЧ-инфекции.
Среди грибов, вызывающих оппортунистические заболевания, прежде всего, выделяют грибы рода Candida, которые могут вызывать поражение любого органа, начиная с кожи и заканчивая тяжелым поражением пищевода и кишечника. К значимым оппортунистическим грибам относятся также криптококки и аспергиллы, вызывающие тяжелые системные поражения.
Заболевания, вызываемые простейшими (токсоплазмоз и лейшманиоз) приводят к тяжелому поражению иммунитета. В условиях ВИЧ-инфекции они усугубляют иммунодефицит, что способствует быстрому их распространению в организме больного.
Из бактериальных инфекций наибольшее значение в настоящее время имеет туберкулез, распространяющийся в мире с угрожающей быстротой. С ростом эпидемии ВИЧ увеличивается частота атипичных микобактериозов, которые проявляются тяжелыми генерализованными поражениями, приводящими к гибели больных.
Среди вирусных инфекций лидирует цитомегаловирусная инфекция. Цитомегаловирусные поражения центральной нервной системы, желудочно-кишечного тракта, легких, глаз занимают одно из первых мест среди причин смерти больных.
Среди злокачественных опухолей, поражающих больных ВИЧ-инфекцией, первое место занимает саркома Капоши.
Период болезни, когда проявляются оппортунистические заболевания, называется IV стадией ВИЧ-инфекции или периодом вторичных заболеваний.
Возможность проявления разных оппортунистических инфекций зависит от уровня CD4 клеток:
— кандидоз слизистой оболочки полости рта;
— волосатая лейкоплакия слизистой оболочки полости рта;
Снижение уровня CD4-лимфоцитов приводит к развитию более серьезных осложнений – бактериальных и грибковых поражений, в том числе:
— милиарный и внелегочный туберкулез;
— кандидозное воспаление пищевода.
Этот уровень снижения иммунитета соответствует нарастанию истощения, развитию слабоумия (деменции), кардиомиопатии, прогрессирующего полиневрита.
Диагноз СПИДа (терминальной стадии ВИЧ-инфекции) у взрослого человека ставится при обнаружении антител в крови больного антител к ВИЧ и выявлении у него следующих заболеваний (критерии ВОЗ, 1993):
Кандидоз трахеи, бронхов и легких
Рак шейки матки
Кокцидиомикоз (распространенный и внелегочный)
Хронический криптоспоридиоз кишечника
Цитомегаловирусная инфекция с поражением различных органов
Цитомегаловирусный ретинит (воспаление сетчатки) с потерей зрения
Энцефалопатия, обусловленная ВИЧ
Инфекции, вызываемые вирусом простого герпеса: бронхит, пневмония
Гистоплазмоз (распространенный или внелегочный)
Первичная лимфома мозга
Микобактериозы распространенные и внелегочные
Туберкулез легких и внелегочный
Возвратные пневмонии (две и более в течение года)
Прогрессирующая многоочаговая лейкоэнцефалопатия
Септические состояния, вызванные сальмонеллами
Синдром истощения, обусловленный действием ВИЧ
Оппортунистические заболевания – основная причина поражений и летальных исходов у больных СПИДом. Их развитие и течение определяют клиническую картину и тяжесть заболевания. От своевременной диагностики оппортунистических заболеваний зависят успех лечения и продолжительность жизни больных, а также профилактические мероприятия с целью предупреждения их распространения среди больных и медицинского персонала.
34.2 клиника, лабораторная диагностика, лечение.
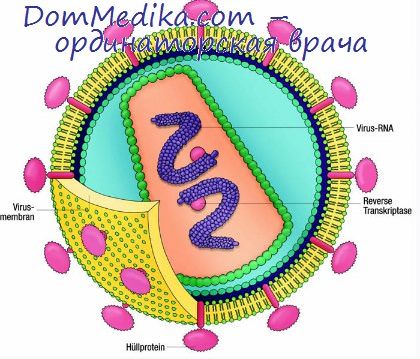
Этиология: вирус иммунодефицита человека из группы ретровирусов.
Эпидемиология. Пути передачи ВИЧ-инфекции: 1.сексуальный (75%) 2.парентеральный (у инъекционных наркоманов. при переливании крови, при инвазивных манипуляциях) 3. от матери к плоду (внутриутробно трансплацентарно или при вскармливании)
Патогенез: в основе – инфицирование вирусом клеток, несущих CD4+-рецептор (в основном Т-хелперы) с последующей их деструкцией, а также клеток, несущих на своей поверхности хемокиновые рецепторы. При этом развивается иммунодецифитное состояние с прогрессирующим снижением Т-л-хелперов.
ВИЧ-инфекция – это заболевание, включающее Спектр синдромов и различных ассоциированных и индикаторных болезней. Прогрессирующее нарушение функций иммунитета со временем приводит к развитию оппортунистических инфекций и неоплазий, что определяет развитие СПИДа и которые в конце концов приводят к смерти. Период от момента инфицирования до смерти у различных пациентов различен, но при отсутствии эффективной антиретровирусной терапии он, в среднем, составляет 10-12 лет.
Клиническая картина ВИЧ, стадии болезни:
1. инкубационный период – до одного месяца, хотя может удлиняться до 10 лет. Спустя этот срок появляются антитела к ВИЧ или клинические симптомы болезни.
2. ассимптомная стадия ВИЧ-инфекции
А) острая инфекция (первичная инфекция или острый ретровирусный синдром) – это начальная супрессия Т-клеток. Развивается у большинства ВИЧ-инфицированных и у 90% имеет клиническую картину инфекционного мононуклеоза или симптомы, которые имеют сходство с тяжелым гриппом. Чаще всего эти симптомы появляются через 1-3 недели после инфицирования и продолжается в пределах 1-6 недель. Характерны лихорадка, боли в горле, головная боль, миалгии и артралгии, тошнота, рвота, фарингиты, длительная диарея, лимфаденопатия, может быть гиперемия зева, летаргия. Частым клиническим симптомом в этой стадии является сыпь (эритематозная или макулопапулезная сыпь на лице и туловище, иногда на конечностях). Неврологическая симптоматика может быть представлена менингоэнцефалитами, периферической нейропатией, параличом лицевого нерва, синдромом Гийена-Барре, радикулопатией. Иммунологические нарушения могут включать преходящую умеренную лейкопению, лимфопению, тромбоцитопению и относительный лимфоцитоз, появляются атипичные мононуклеары. В этот период можно обнаружить транзиторное снижение СД4+ лимфоцитов. Как правило, уровень СД4+ клеток в последующем повышается, но обычно не возвращается к исходному уровню. Уровень виремии в этот период очень высок. Выявление антител к ВИЧ в эту стадию не постоянно и часто имеет отрицательный результат.
б) бессимптомная инфекция (сероконверсия) – следует за острой фазой болезни, но и при отсутствии симптомов болезни, в крови возможно выявление изолятов ВИЧ как результат медленной репликации. Определение иммунологических показателей, выявление их снижения может иметь значение для прогноза прогрессирования болезни, однако более надежно определять уровень виремии.
Антитела к ВИЧ начинают выявляться через 1-3 недели после острой стадии или через 6-8 недель от заражения. Титры Jg М достигают пика на 2-5 неделе после исчезновения симптомов и сохраняются до 3 месяцев. Jg G появляются вскоре после Ig M.
в) генерализованная персистирующая лимфаденопатия – чаще всего выявляется только при врачебном обследовании, является результатом активации В-лимфоцитов. Учитывают увеличение двух и более групп лимфатических узлов в течение трех и более месяцев. Кроме увеличения и иногда болезненности лимфоузлов, часто встречается субфебрилитет, увеличение печени и селезенки, возможно развитие дерматологических проявлений (себорейный дерматит, псориаз, фолликулиты). В эту стадию часто встречается инфекция с высокой концентрацией вируса в головном мозге, однако, нейрофизиологические симптомы при этом, как правило, отсутствуют. Характерно стойкое снижение уровня СД4+ лимфоцитов в течение этого периода – около 40-80 кл/мкл в течение каждого года инфекции. Длительность этого периода варьирует от 3 до 10-15 лет.
3. СПИД-ассоциированный комплекс (САК), или ранняя симптомная стадия ВИЧ – развивается, когда уровень СД4+ клеток снижается менее 500, но более 200 кл/мкл, связана с риском развития оппортунистических инфекций. Клиническая манифестация САК сопровождается появлением конституциональных симптомов: лихорадка, профузные ночные поты, снижение массы тела на 10 и более процентов, прогрессирующая слабость. Характерно появление дерматологических симптомов, поражение слизистой оболочки полости рта, рецидивирующая герпетическая инфекция, рецидивирующий кожно-слизистый кандидоз. Часто встречаются заболевания верхних дыхательных путей (синуситы, бронхиты, пневмонии), воспалительные заболевания органов малого таза, дисплазия шейки матки, периферическая нейропатия. Длительность инфекционного процесса составляет от 3 до 7 лет.
Клинические маркеры САК: Потеря массы тела 10% и более; немотивированная лихорадка на протяжении 1 месяца и более; немотивированная диарея, длящаяся более 1 месяца; профузные ночные поты; синдром хронической усталости; лейкоплакия языка; рецидивирующий орофаренгиальный кандидоз; туберкулез легких; хейлит, онихомикоз; воспалительные заболевания органов малого таза, особенно с развитием тубовариальных абсцессов; тромбоцитопения; листериоз
4. Стадия СПИД, или Поздняя симптомная стадия – развивается при уровне СД4+ лимфоцитов менее 200 кл/мкл и длительности инфекционного процесса в течение 7-10 лет. В ряде случаев заболевание развивается более быстро и уже через 2-3 года переходит в терминальную стадию. Характерны тяжелые, угрожаемые жизни инфекции и злокачественные новообразования, которые имеют генерализованную форму. Имеющиеся поражения органов и систем у больных носят необратимое течение. На фоне нарастающей иммуносупрессии развиваются тяжелые, прогрессирующие болезни, которые не встречаются у человека с нормально функционирующей иммунной системой (СПИД-индикаторные заболевания).
Лабораторная диагностика ВИЧ-инфекции
1. Серологические методы обнаружения антител (АТ) к ВИЧ – стандарт при диагностике ВИЧ-инфекции (тест-системы ИФА на основе синтетических пептидов – обладают практически 100% чувствительностью и специфичностью). ИФА позволяет выявлять АГ ВИЧ, которые могут являться показателями раннего инфицирования или наоборот позднего – продвинутого развития ВИЧ-инфекции (р24 АГ)
2. Подтверждающие тесты – иммуноблотинг (ИБ), непрямая иммунофлюоресценция (НИФ) и радиоиммунопреципитация (РИП).
а) ВОЗ рекомендует считать положительной сыворотку, имеющую в ИБ антитела к двум оболочечным белкам и к одному из внутренних белков ВИЧ. Пациенты, положительные в ИФА, но имеющие неопределенные результаты в ИБ, должны быть обследованы клинически и оценены другими способами, медицинским обследованием, иммунологически и через 3 – 6 месяцев их сыворотку крови необходимо тестировать на антитела к ВИЧ.
б) метод непрямой иммунофлюоресценции (НИФ) – применяют в качестве подтверждающего теста во многих лабораториях или как скрининговый тест.
в) радиоиммунопреципитация – высоко чувствительный и специфичный метод, основанный на использовании меченых радиоактивными изотопами аминокислот. Метод высоко чувствительный для обнаружения антител к поверхностным белкам и поэтому высокоспецифичен, поскольку эти компоненты вируса присутствуют практически у всех ВИЧ-инфицированных после сероконверсии.
3. Молекулярно-биологические методы: метод молекулярной гибридизации нуклеиновых кислот, ПЦР
1) как альтернативный и дополнительный подтверждающий метод детекции наличия вируса в организме по отношению к серологическим методам лабораторной диагностики;
2) как первый метод специфического анализа при диагностике раннего ВИЧ-инфицирования, когда еще отсутствуют специфические противовирусные антитела;
3) для диагностики ВИЧ-инфицированности новорожденных от ВИЧ-инфицированных матерей;
4) для определения вирусной нагрузки и назначения специфической антиретровирусной терапии и контроля за её проведением;
5) как уточняющий метод при неясных серологических результатах и при несовпадении серологических и культуральных анализов;
6) при исследовании сексуальных партнеров ВИЧ-инфицированных лиц;
7) как метод дифференциальной диагностики ВИЧ-1 и ВИЧ-2;
4. Вирусологический метод.
1. Принципы антиретровирусной терапии: лечение должно начинаться до развития существенного иммунодефицита; начальная терапия должна включать комбинации не менее, чем из трех препаратов; модификация терапии должна заключаться в замене или подключении не менее двух новых препаратов; крайне важно измерять уровень СД4+ клеток и вирусную нагрузку; снижение вирусной нагрузки до уровня, лежащего ниже предела определения чувствительных методик, отражает оптимальный эффект лечения.
2. Выделяют три группы современных антиретровирусных препаратов:
А) нуклеозидные ингибиторы обратной транскриптазы (НИОТ): Зидовудин (азидотимидин, ретровир); диданозин (ddI, видекс); зальцитабин (ddC, хивид); ставудин (зерит, d4Т); ламивудин (3ТС, эпивир); абакавир; адефовир; комбивир (зидовудин+ абакавир); тризивир (зидовудин+ламивудин+абакавир); адефовир(нуклеотидный ингибиторы обратной транскриптазы).
Б) ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ): Делавердин( рескриптор); невирапин(вирамун); ифавиренц.
В) ингибиторы протеазы (ИП): Саквинавир; ритонавир (норвир); индинавир (криксиван); нельфинавир (вирасепт); ампренавир (агенераза); лопинавир (алувиран); калетра(лопинавир+ритонавир).
3. Монотерапия любым препаратом не может обеспечить достаточно выраженного и длительного подавления репликации ВИЧ. Более того, при монотерапии повышен риск появления резистентных штаммов и развития перекрестной устойчивости к препаратам той же группы. Единственным исключением является использование зидовудина в качестве монотерапии для снижения риска перинатальной передачи ВИЧ.
4. Наиболее важным критерием эффективности терапии является динамика вирусной нагрузки, которую следует определять: без лечения – каждые 6-12 мес, на фоне лечения – каждые 3-6 мес, а также через 4-8 недель после начала противовирусной терапии.
Помимо антиретровирусной терапии необходима терапия присоединившихся вторично заболеваний.
34.3 СПИД (клинические варианты, оппортунистические заболевания).
Опортунистические заболевания – тяжелые, прогрессирующие болезни, которые развиваются на фоне нарастающей иммуносупрессии и не встречаются у человека с нормально функционирующей иммунной системой (СПИД-индикаторные заболевания).
• Обязательные — определение анти-ВИЧ-антител.
— Выявление методом иммуноферментного анализа антител к gpl20, gp41, gpl20/160 и др. Твердофазный ИФА — наиболее распространенный метод лабораторного обнаружения анти-ВИЧ-антител, чувствительность и специфичность которого достигают 99%. Ложноположительные результаты могут быть обусловлены наличием у обследуемого пациента аутоиммунной патологии, беременностью и рядом других причин.
— Определение методом иммуноблота антител к двум и более антигенам ВИЧ. Иммуноблоттинг — качественный метод, позволяющий выявить антитела одновременно к ряду антигенов ВИЧ.
• Дополнительные — определение антигенов ВИЧ. — Определение ВИЧ в лимфоцитах методом ПЦР.
Определение р24-антигена методом ИФА. — Выделение ВИЧ в культуре in vitro. Неспецифические лабораторные маркеры
• Уменьшение количества CD4 Т-клеток.
• Снижение иммунорегуляторного индекса (соотношение CD4+/ CD8 Т-клеток) меньше 1.
В России принято 3-этапное выявление антител к ВИЧ. Отрицательный этап скрининговой ИФА-диагностики считают окончательным. Положительный результат ИФА требует двойной проверки с использованием тест-систем другой серии. Дважды отрицательный результат считается окончательным. При повторном положительном результате ИФА необходимо исследование методом иммуноблота на целлюлозной мембране. Обнаружение антител к двум или трем антигенам вируса (основные антигены gp41, gpl20 и их предшественник gpl60) служит основанием для того, чтобы лабораторно подтвердить диагноз ВИЧ-инфекции. Определение в иммуноблоте антител к какому-либо одному белку вируса расценивают как сомнительный результат, что делает необходимым динамический контроль через 3 и 6 мес.
К методам специфической диагностики ВИЧ-инфекции относят также ПЦР. Выявление в 1 мл крови меньше 500 копий вирусной РНК свидетельствует о существенном ограничении инфекционного процесса, от 500 до 99 000 — об умеренной его интенсивности, а выявление 100 000 и больше копий в 1 мл — об активном процессе репликации возбудителя.
ПЦР имеет большое значение, когда тесты на антитела к ВИЧ и антигены дают отрицательный результат, иными словами, в латентный период заболевания. ПЦР можно использовать, например, для установления диагноза у детей, рожденных от ВИЧ-инфицированных матерей. Материнские антитела циркулируют в крови ребенка до 15-18 мес, а ПЦР позволяет обнаружить ВИЧ уже на 1-м месяце жизни. Кроме того, ПЦР можно использовать, чтобы количественно оценить активность инфекционного процесса по числу вирусных копий РНК (уровень вирусной нагрузки). В разные периоды инфекционного процесса уровни анти-ВИЧ-антител и вирусной нагрузки значительно меняются. Лабораторные методы определения специфических маркеров ВИЧ используются не только для постановки диагноза, но и для оценки активности процесса, прогнозирования течения заболевания, определения объема и эффективности противовирусной терапии.
Достоверный лабораторный признак ВИЧ-инфекции — выделение и идентификация культуры ВИЧ. Однако этот метод требует длительного времени, специального оборудования, высокой квалификации исполнителей и проводится в специализированных лабораториях в сложных для диагностики случаях.
Для оценки степени иммунной недостаточности у больных ВИЧ-инфекцией важно контролировать показатели иммунного статуса. Первостепенное значение имеет определение количества CD4+ Т-лимфоцитов, так как именно они являются основными клетками-мишенями для вируса и именно их повреждение определяет глубину иммуносупрессии.
