Последствия ИППП для матери
Последствия для плода
Лечение ИППП при беременности
Пробиотики после лечение
Беременность каждой женщины – это хрупкий ценный дар. Многое дается природой для сохранения беременности и благополучного вынашивания, но иногда наше необдуманное поведение, неосмотрительное поведение партнера и запоздалое лечение приобретенных проблем могут привести к печальным последствиям для будущего малыша.
Мы всегда говорим, что к беременности нужно подходить обдуманно. Проверка на инфекции будущих мамы и папы — это одна из обязательных позиций. Обследование лучше провести за 3 месяца до планируемого зачатия, чтобы было время провести полноценное лечение, выполнить контроль излеченности и при необходимости продолжить лечение.
Если беременность наступила спонтанно, то лучше сдать анализы на возможные инфекции до 12 недель.
Минимальный объем инфекционного скрининга:
• мазок на флору + гонококки и трихомонады
• ИФА на ВИЧ-инфекцию
• ИФА на вирусные гепатиты В и С
• РМП на сифилис
• ПЦР на хламидии
• Если в мазке будут выявлены гонококки и трихомонады, то необходимо выполнить посев на эти инфекции (культуральное исследование), а при необходимости ПЦР и ИФА на эти инфекции.
Если результаты всех исследований отрицательные, то далее в процессе наблюдение повторяют трижды за беременность (до 12 недель, в 30 недель и в 34-36 недель) только анализы на ВИЧ, гепатиты и сифилис. А также трижды берут контрольный влагалищный мазок. Прочие перечисленные анализы нужно сдавать только если появились клинические признаки инфицирования или изменения в мазке.
Если выявлено инфицирование хламидиями, трихомонадами или гонококками, то вы проходите лечение (о нем ниже), контроль излеченности проводится через 2 недели от начала лечения теми же методами.
Часто при беременности возникает обострение хронической инфекции или активация условно-патогенной флоры.
Симптомы инфекций, в том числе передающихся половым путем, при беременности те же, что и вне её.
Последствия инфекций для матери:
— Преждевременное излитие вод и угроза преждевременных родов. Массивное воспаление в половых путях повреждает плодные оболочки, может произойти их разрыв и преждевременное излитие вод на любом сроке, а также прямое инфицирование плода. Чем меньше срок беременности, тем опаснее прогноз для плода.
— Активное воспалительное поражение слизистых оболочек родовых путей делает их мене устойчивыми к растяжению, во время родов возможны глубокие разрывы, которые трудно заживают, наложение швов часто сопровождается осложнениями (швы могут расходиться, так как ткани рыхлые и воспаленные, может быть нагноение швов).
— Повышается риск послеродовых гнойно-септических осложнений (метроэндометрит в первую очередь). Заражение, например, гонореей чревато развитием хорионамнионита в родах и после родов. Воспаление плодных оболочек гонорейной этиологии и само по себе грозное инфекционное заболевание, протекающее с высокой лихорадкой, интоксикацией и требующее антибактериального лечения и временного отказа от грудного вскармливания. Но хорионамнионит — это большой риск развития послеродовых гнойно — септических осложнений вплоть до метроэндометрита, пельвиоперитонита и акушерского сепсиса.
— Усиление тяжести токсикоза. Любое воспалительное заболевание утяжеляет течение раннего токсикоза беременных.
— Повышение риска анемии. Воспалительный процесс всегда увеличивает расход железа. У беременной потребности в железе и так высоки, учитывая рост и развитие плода, если она не получает препаратов железа, то риск анемии весьма велик.
— У женщин, инфицированных трихомониазом во время беременности, выше риск развития рака шейки матки. Это объясняется тем, что во время беременности снижен иммунитет, ткани шейки матки более рыхлые и податливые, возбудитель внедряется глубоко в ткани. При инфицировании трихрмонадами вне беременности такие последствия не наблюдаются.
Последствия для плода:
— Самопроизвольный выкидыш. Прерывание, к примеру, может случиться при первичном заражении хламидиозом во время беременности.
— Замершая беременность. Активный воспалительный процесс повреждает критическую массу клеток эмбриона.
— Гипоксия. Критическая гипоксия приводит к гибели эмбриона, умеренная вызывает поражение органов и систем. Поражение центральной нервной системы может привести к гибели плода на любом сроке.
— Фетоплацентарная недостаточность. Активное инфицирование приводит к поражению фетоплацентарного комплекса, возникает плацентарная недостаточность. Хроническая ФПН влечет самоутверждение гипотрофичных, маловесных детей, могут быть признаки авитаминоза. Часто наблюдается анемия у новорожденных.
— Врожденные инфекции. Если инфицирование хламидиозом произошло первично на поздних сроках, то возможно развитие врожденного хламидиоза у новорожденного, сопровождающегося уретритами, поражением глаз, легких, сердца, кишечника, печени, мозга. Гонорея также действует повреждающе на плод. Трихомонады сами по себе не вызывают уродств плода и не проникают через плодные оболочки, но могут служить транспортом для хламидий и гонококков.
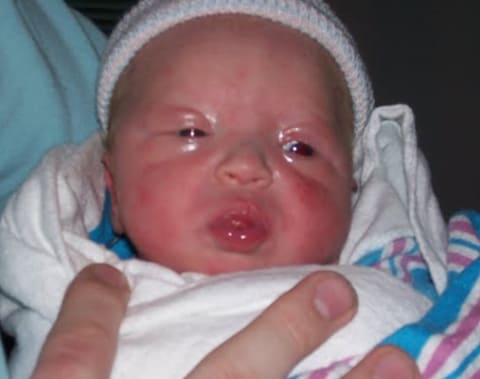
Врожденный офтальмохламидиоз у новорожденного
Лечение инфекций, передающихся половым путем, при беременности
Во время беременности многие препараты запрещены, но без лечения инфекции опасны своими осложнениями. Лечение проводится одновременно обоим партнерам. Половые контакты на время лечения прекращаются.

Антибиотики. Препаратами выбора в данном случае являются антибиотики группы макролидов. Прочие эффективные в лечении хламидиоза антибиотики (например, тетрациклинового ряда) запрещены при беременности, так как вызывают необратимые поражения плода.
Из макролидов применяют азитромицин и джозамицин, дозировка даже одного и того же препарата может различаться у разных пациенток в разы. Иногда достаточно однократного приема большой дозы, иногда лечение проводится не менее 1 недели. Выбор препарата и режим его применения избирается врачом индивидуально в зависимости от давности заболевания, стадии (острое, хроническое в обострении, стихающее обострение, бессимптомное течение), индивидуальных особенностей пациентки.
Иммуномодуляторы. Виферон — это иммуномодулирующий препарат с противовирусным действием. Вспомним, что хламидии имеют много общего с вирусами. Виферон содержит человеческий интерферон альфа-2b в физиологической дозировке, а также аскорбиновую кислоту (витамин С) и токоферола ацетат (витамин Е). Ректальные свечи виферона применяются в дозировке 500 тысяч единиц 2 раза в день 5 дней, это начальная доза, далее лечение может быть продолжено. Также виферон применяется для лечения признаков врожденного хламидиоза у детей (хламидийная пневмония) в составе комплексной терапии.
Генферон также относится к иммуномодуляторам с противовирусным действием, содержит интерферон человеческий альфа-2, в качестве дополнительных компонентов таурин и бензокаин (местный анестетик). Назначают свечи вагинально или ректально (женщинам чаще вагинально, местный анестетик дополнительно снижает зуд и жжение во влагалище), по 250 — 500 тысяч единиц 2 раза в день в течение 10 дней. Дозировка корректируется в зависимости от тяжести клинических проявлений.
I триместр:
Тержинан — комбинированный препарат, включающий нистатин (противогрибковое средство), тернидазол и неомицин (антибактериальные препараты), преднизолон (глюкокортикоидный гормон). Выпускается в виде вагинальных таблеток, которые вводят глубоко во влагалище перед сном, смочив водой, дозировка по 1 таблетке на ночь 10 дней.
II и III триместр
• антибактериальные препараты с противопротозойной активностью внутрь. Во втором триместре возможно системное лечение, применяют метронидазол по 500 мг 2 раза в день 7 дней.
• Одновременно с началом перорального приема препаратов, следует начинать местное антибактериальное лечение.
— Тержинан (схему см. выше),
— Клион – Д (комбинированный препарат, включающий метронидазол и миконазол) по 1 вагинально таблетке 1 раз в сутки 10 дней,
— Полижинакс (комбинация неомицина, полимиксина и нистатина) по 1 вагинальной капсуле на ночь 12 дней.
+ иммуномодуляторы виферон, генферон.
Гонорейный уретрит, кольпит, цервицит (беременным на любом сроке и кормящим мамам):
— Цефтриаксон 250 мг однократно в\м. В 1 флаконе цефтриаксона содержит 1 грамм препарата, его следует развести в 4 мл воды для инъекций (либо в 2 мл воды и 2 мл лидокаина), затем набрать в шприц полученный раствор. В 1 мл раствора содержится примерно 250 мг цефтриаксона. Вводить глубоко в мышцу. Либо спектиномицин (тробицин, кирин) внутримышечно 2,0 г однократно либо цефиксим (супракс) внутрь 400 мг однократно.
Альтернативные препараты (учитывая аллергические реакции и сопутствующие заболевания):
— азитромицин (сумамед, азитрокс, азитрал) 1 грамм однократно внутрь,
— эритромицин внутрь первые 2 дня по 400 тыс. ЕД 6 раз в сутки, затем по 400 тыс. ЕД 5 раз в сутки (курсовая доза 8,8 млн. ЕД).
Гонорейный конъюнктивит: Цефтриаксон 1 грамм внутримышечно однократно
Гонорейный проктит и гонорейный фарингит: Цефтриаксон 250 мг однократно внутримышечно.
Для лечения гонорейного поражения глаз у малыша в связи с высоким риском инвалидизации ребенка и генерализации инфекции введена тотальная профилактика гонобленнореи у новорожденных. Наверняка, многие в курсе, что сразу после родов малышу в глазки закладывается тетрациклиновая мазь 1%. Этого достаточно, чтобы профилактировать поражение глаз, но на другие осложнения гонореи матери для ребенка мазь не повлияет.
Следует иметь в виду, что часто гонорея осложняется сопутствующим хламидиозом, поэтому спектр диагностики и лечения расширяется.
Контроль излеченности проводят после курса антибактериальной терапии.
Лечение сифилиса в статье «Сифилис при беременности» >>.
После назначения любого антибиотика следует провести профилактику дисбактериоза. Беременные относятся к группе иммунноскомпроментированных лиц и риск нарушения пищеварения у них весьма велик.
Линекс по 2 капсулы 3 раза в день с первого дня приема антибиотиков, длительность лечения индивидуальная. Обычно, если признаков дисбактериоза нет (понос, нерегулярный стул, чередование запоров и поносов), то лечение пробиотиком продолжается весь срок приема антибиотика.
Бифиформ принимается по 2 — 3 капсулы в сутки 10 — 21 день, с первого дня приема антибиотика.
Аципол применяют по 1 капсуле в сутки 10 -15 дней.
Хилак форте выпускается в виде капель и принимается по 40 — 60 капель 3 раза в день с первого дня приема антибиотика. Удобство препарата в том, что потом его можно применять для детей, выбрав соответствующую дозировку в каплях.
Пробиотики после лечения свечами и вагинальными таблетками
Ацилакт (препарат ацидофильных бактерий) в виде свечей, по 1 свече во влагалище 10 дней. Не применяется при кандидозе (молочница). Бифидумбактерин (препарат бифидобактерий) в свечах, по 1 свече во влагалище 1 — 2 раза в день в течение 5 — 10 дней.
Особняком стоит тема беременности с ВИЧ-инфекцией, она рассмотрена в статье: ВИЧ и беременность >>
Опасны для беременной не только инфекции, передающиеся половым путем, но и многие из тех, которые вне беременности опасности не представляют, к примеру, краснуха или вирус простого герпеса. Они рассмотрены в статье «Опасные инфекции при беременности» >>
Прогноз
Общим для всех инфекций будет то, что при своевременном начале лечения, подавляющего числа опасных последствий можно избежать. При полноценном лечении прогноз благоприятный. При отсутствии лечения или нерациональном лечении прогноз ухудшается в зависимости от конкретной клинической ситуации. Отказ от антибиотикотерапии (из-за опасения за плод) совершенно не оправдан, а иногда смертельно опасен, в первую очередь для не рожденного малыша. Выполняйте рекомендации врача, следите за собой и будьте здоровы!
Инфекции при беременности
Инфекции, передаваемые половым путем, (ИППП) могут нанести огромный ущерб здоровью беременной женщины и ребенка, однако большинство из них протекает бессимптомно либо с незначительными проявлениями, на которые больные часто не обращают внимания.
Вирус простого герпеса (ВПГ) оказывает тератогенное действие на плод, т. е. может способствовать формированию пороков развития. Это относится только к первичному инфицированию герпесом во время беременности (особенно опасно инфицирование в первом триместре). После первой вспышки инфекции в крови матери пожизненно будут циркулировать антитела, которые сохранят от нее будущего ребенка. Эти антитела через плаценту попадают в организм плода, защищая его.
Вирус простого герпеса бывает двух типов.
Вирус простого герпеса 1 типа преимущественно вызывает поражение слизистой полости рта и губ, Вирус простого герпеса 2 типа – поражение гениталий.
Во время беременности от матери, больной рецидивирующим генитальным герпесом, к плоду вирус передается только в 0,02?% случаев, поэтому очень важно еще до беременности провести ИФА-диагностику на герпес. Наличие в крови IgG к герпесу говорит о том, что заражение произошло давно и угрозы для плода или эмбриона практически нет. В очень редких случаях (менее 0,1?%) при массированном рецидиве инфекции развиваются механизмы, схожие с первичным инфицированием. В этом случае плод может поражаться так же, как при первичном инфицировании. Если в крови нет IgG, а есть IgM, то это свежее инфицирование; беременность стоит отложить до исчезновения этих антител после лечения.
Рецидивы генитального герпеса во время беременности хоть и не оказывают фатального (неотвратимого) воздействия на плод, но все?таки увеличивают частоту нарушений функции плаценты – плацентарной недостаточности, невынашивания беременности, внутриутробной задержки роста плода. Поэтому до беременности надо успеть провести лечение, снижающее вероятность рецидивов.
Кроме ИФА, диагностика генитального герпеса проводится методом ПЦР – при этом, кроме анализа отделяемого шейки матки, может исследоваться содержимое высыпаний, если женщина обращается к врачу в период обострения.
Урогенитальный хламидиоз может развиваться бессимптомно. По этой причине при планировании беременности должно быть в обязательном порядке проведено исключение хламидиоза. При обострении хламидиоза на ранних сроках беременности может иметь место выкидыш или остановка развития беременности (замершая беременность). На более поздних сроках возникает поражение плаценты и оболочек плода, а также поражение внутренних органов плода. Новорожденный в 40–50?% случаев приобретает хламидийную инфекцию во время родов при прохождении через родовые пути матери, больной хламидиозом.
В качестве скрининга (отсева) на этапе планирования беременности здоровым женщинам, никогда не получавшим лечение от хламидиоза, можно провести ИФА крови. Если антитела к хламидиозу (IgM и IgG) не обнаружены, это указывает на отсутствие инфекции. В случае, когда женщина уже лечилась от этого заболевания, целесообразно проводить ПЦР-исследование или использовать более дорогостоящий культуральный метод, который имеет чувствительность 100?%.
При выявлении инфекции необходимо ее безотлагательное лечение с последующим контрольным обследованием, чтобы подтвердить его эффективность.
Даже незначительное количество микоплазм или уреаплазм в мочеполовом тракте женщины во время беременности может активизироваться и привести к развитию заболевания, так как при беременности происходит снижение иммунитета. Данные инфекции не обладают тератогенным действием (не вызывают пороков развития у ребенка). Но в то же время они могут быть причиной выкидышей, преждевременных родов (так называют роды на сроке до 37 недель), многоводия и фетоплацентарной недостаточности – состояния, при котором плацента недостаточно выполняет свою функцию и малышу не хватает кислорода и питательных веществ.
Во время беременности заражение плода происходит в редчайших случаях, так как он надежно защищен плацентой. Если ребенок инфицируется во время родов, то его период новорожденности может сопровождаться различными осложнениями, включая пневмонии (воспаления легких). В некоторых случаях после родов эти инфекции становятся причиной эндометрита – воспаления слизистой оболочки матки.
Основными методами диагностики этих инфекций являются культуральный (бактериологический) и метод ПЦР. Бактериологический метод позволяет определить количество микробов, а также чувствительность к тем или иным антибиотикам. Обнаружение микоплазм является показанием к назначению лечения. Уреаплазма способна активизироваться при беременности, при этом количество уреаплазм резко возрастает. Поэтому даже единичные уреаплазмы при планировании беременности необходимо лечить.
Для анализа на трихомониаз берут выделения из заднего свода влагалища. Если анализ сомнительный, то назначают дополнительно ПЦР-диагностику. Лечение проводят безотлагательно, с последующим контрольным обследованием, чтобы подтвердить его эффективность.
Воспаление слизистой оболочки матки, вызванное гонореей в первом триместре беременности, может приводить к выкидышу или неразвивающейся беременности. При заражении во второй половине беременности гонококки не могут проникнуть в полость матки: им противостоят оболочки плодного пузыря, поэтому прерывание беременности обычно не наступает, но возникает плацентарная недостаточность. Может произойти внутриутробное заражение плода, проявляющееся гонококковым сепсисом новорожденного (так называют попадание инфекции в кровь и ее распространение по организму с током крови) и хориоамнионитом (воспалением оболочек плодного пузыря). При хориоамнионите чаще наблюдаются преждевременные роды, начинающиеся с отхождения вод.
Во время родов больная мама может заразить ребенка, из?за чего у него может возникнуть поражение глаз – гонококковый конъюнктивит (воспаление прозрачной оболочки, покрывающей внутреннюю поверхность век и переднюю часть глазного яблока). У новорожденных девочек также может возникать гонорея половых органов. Чтобы этого не случилось, в родильном зале сразу после рождения всем детям с целью профилактики глаза протирают стерильной ватой и закапывают 30?%-ный раствор сульфацила натрия (АЛЬБУЦИД). Через 2 часа процедуру повторяют. Девочкам таким же раствором обрабатывают половые органы.
После родов у женщин, больных гонореей, может возникнуть воспаление матки – эндометрит.
Плод может заразиться еще до рождения от больной матери: возбудитель проникает через плаценту из крови матери к малышу. Инфекция может привести к выкидышу, преждевременным родам.
Сифилис, который передается будущему ребенку внутриутробно через кровь матери, называется врожденным. Сифилис плода возникает примерно на 5?м месяце беременности, когда бледные трепонемы, вызывающие заболевание, проникают через плаценту и активно размножаются внутри организма плода, поражая буквально все внутренние органы, мозг и костную систему. Шансов выжить у такого ребенка очень мало, возможно мертворождение. Если плод все же выживет, то ребенок родится со специфическими признаками болезни. У детей с врожденным сифилисом наблюдаются обширные кожные высыпания, рубцы на коже, поражаются глаза, печень, сердце. Может развиться водянка головного мозга (избыточное скопление ликвора в желудочках головного мозга) или воспаление мозговых оболочек. Поражаются кости и суставы, появляются деформации зубов, носа, черепа, голеней. Такие дети ослаблены, отстают в росте и массе тела, недоразвиты как физически, так и умственно.
Диагностика заболевания основана на анализах крови на сифилис. Кроме того, с элементов сыпи и твердого шанкра (безболезненной язвочки) может быть взят мазок на выявление самих бледных трепонем.
Самыми частыми проявлениями папилломавирусной инфекции являются остроконечные кондиломы (выросты кожи или слизистой половых органов). При беременности эти элементы часто рецидивируют, имеют тенденцию к значительному увеличению в размерах, становятся рыхлыми, образования больших размеров могут служить причиной затруднений во время родов. Это происходит за счет физиологического снижения иммунитета во время беременности. Кроме того, существуют онкогенные типы вируса, которые способны приводить к раку шейки матки. Учитывая, что беременность сама по себе увеличивает риск развития некоторых онкологических заболеваний, имеет смысл обследоваться на высокоонкогенные штаммы ВПЧ и провести лечение до нее. Первичное заражение ВПЧ при беременности может приводить к угрозе ее прерывания, а вот вызывает ли такое заражение пороки развития у плода – вопрос очень спорный. Влияние ВПЧ на плод до конца не изучено.
Для определения типов вируса и их онкогенного риска используют ПЦР, которая позволяет точно установить наличие вируса ВПЧ в шейке матки. Это важно для прогноза развития заболеваний шейки матки.
