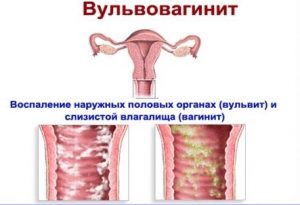
Вульвовагинит у женщин относится к числу часто встречающихся воспалительных заболеваний.
Вульвит и вульвовагинит — чем они отличаются?
Первый термин означает воспаление наружных половых органов (малые половые губы, преддверие влагалища). В то время как второй термин указывает, что воспитательный процесс распространился на влагалище (вагинит). Заболевание может иметь различное происхождение. У молодых женщин оно чаще вызвано бактериями или другими микроорганизмами. В то время как вариант заболевания при климаксе чаще бывает атрофическим.
Для лечения в Москве вы можете обратиться в нашу клинику. Если же вы хотите узнать, как проявляется это заболевание, почему оно развивается, как диагностируется и лечится, то читайте дальше. Все эти вопросы мы сейчас обсудим.
- Причины вульвовагинитов
- Симптомы вульвовагинита
- Виды вульвовагинитов
- Острый вульвовагинит
- Бактериальный вульвовагинит
- Аллергический вульвовагинит
- Лечение вульвовагинита
- Препараты для лечения
Причины вульвовагинитов
Существует огромное количество причин заболевания. Все факторы, из-за чего может развиваться данное заболевание, делятся на две группы.
Первая – это инфекционные причины. Вторая – неинфекционные факторы. В свою очередь среди инфекционных форм различают специфический и неспецифический варианты.
Специфическое инфекционное воспаление вызвано патогенной микрофлорой.

Это может быть гонококк, трихомонада, туберкулез или дифтерийная коринебактерия.
Неспецифические воспалительные процессы вызывает условно-патогенная флора. Она либо в норме присутствует в структурах мочеполовой системы. Либо является транзиторной и не вызывает заболеваний в большинстве случаев. Патологический процесс в этом случае развивается только при чрезмерном росте микроорганизмов. Кроме того, инфекционные причины по типу возбудителя делятся на:
- бактериальные;
- протозойные (трихомонада);
- микотические (кандида);
- вирусные (герпес, детские инфекции, папилломавирусный вульвовагинит).
В свою очередь неинфекционные вульвовагиниты могут быть:
- механическими (травмы, грубые половые контакты или мастурбация, инородное тело);
- паразитарными (воспаление может быть вызвано глистами);
- лучевыми (после проведенной лучевой терапии по поводу онкологических заболеваний);
- дисметаболическими (при сахарном диабете, дисметаболической нефропатии);
- аллергическими (вызваны чрезмерной реактивностью организма в ответ на контакт с чужеродными веществами в основном белкового происхождения);
- реактивными (псориаз, экзема, аутоиммунные заболевания, системные поражения соединительной ткани).
Установлены некоторые факторы риска, которые способствуют возникновению воспалительного поражения вульвы и влагалища. Вот основные из них:
- недостаточная гигиена половых органов;

частые незащищенные половые контакты с новыми партнерами;- ожирение;
- повышенное потоотделение;
- перенесенные травмы или операции;
- прием цитостатиков, антибиотиков, глюкокортикоидов, иммунодепрессантов;
- использование оральных контрацептивов с высокими дозами эстрогенов;
- эндокринные болезни;
- дисфункция яичников;
- беременность;
- тяжелые системные заболевания;
- бактериальный вагиноз (нарушение состава микрофлоры влагалища);
- опущение или выпадение половых органов;
- воспалительные процессы рядом расположенных органов (чаще всего – прямой кишки).
Симптомы вульвовагинита
При остром варианте симптомы обычно развиваются следующие:
- жжение и зуд в проблемной области;
- покраснение слизистой оболочки;
- общее недомогание;
- повышенная температура тела;
- выделения из влагалища;
- болезненное мочеиспускание;
- отечность наружных половых органов;
- гнойные или серозные налёты.
При хронической форме признаки обычно менее выражены.
Могут отмечаться периоды обострения и затухания симптомов. Во время обострения клинические проявления такие же, как при остром вульвовагините. А в периоды ремиссии симптомы исчезают полностью или становятся слабо выраженными.
Виды вульвовагинитов
Существует множество классификаций этого заболевания. Мы уже рассмотрели, какие бывают виды патологии по причинному фактору.
По клиническому течению различают острый, подострый, хронический вульвовагинит и абсцесс либо изъязвление вульвы. По частоте эпизодов воспаления выделяют спорадический и рецидивирующий вульвовагинит.
Спорадический возникает однократно, излечивается и больше не беспокоит женщину никогда.

В качестве примера можно привести заболевание, вызванное гонококками. После курса антибиотиков гонорея проходит полностью. Воспаление гонококковой этиологии не может развиться вплоть до повторного эпизода инфицирования при незащищенном половом контакте.
Но это будет новый эпизод заражения – он не считается рецидивом. В то же время другие инфекции могут приводить к рецидивирующему течению заболевания. Оно характеризуется повторяющимися эпизодами обострения после излечивания патологии. Или самопроизвольного затухания воспалительного процесса. В качестве примера можно привести заболевания, вызванные атипичными кандидами или вирусом генитального герпеса. При рецидивирующей форме воспаления наружных половых органов и влагалища часто требуется поддерживающее лечение.
Острый вульвовагинит – это клиническая форма воспалительного процесса наружных половых органов и влагалища.

Протекает не более 1 месяца. Если патологический процесс длится дольше, диагностируют подострый вариант заболевания.
В случае, когда длительность заболевания превышает 3 месяца, его клиническая форма определяется как хроническая. К этому часто приводит несвоевременное или неправильное лечение острой формы.
При хронизации процесса терапия становится значительно менее эффективной. Она дольше длится и не всегда приносит успех из-за атрофических процессов во влагалище. Поэтому обращаться к врачу нужно своевременно, ощутив первые симптомы заболевания.
Среди женщин репродуктивного возраста чаще всего встречается бактериальное воспаление влагалища. Он вызван обычно либо гонококками, либо неспецифической флорой. Чаще всего среди условно-патогенных бактерий, провоцирующих воспалительный процесс, встречаются:
- энтерококки;
- стрептококки;
- стафилококки;
- клебсиеллы;
- кишечная палочка;
- протей.
При бактериальном вульвовагините лечение проводится антибактериальными препаратами. Чем лечить в этом случае, зависит от вида возбудителя.
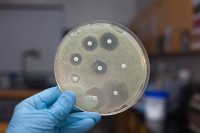
При неспецифической форме заболевания часто проводится посев на питательную среду с антибиотикограммой. Определяется чувствительность выделенных культур бактерий к различным препаратам. Подбирается тот из них, который лучше всего угнетает жизнедеятельность возбудителя.
У женщин иногда развивается аллергический вариант заболевания. Он возникает обычно при контакте половых органов с аллергенами. Это может быть аллергия на:
- латекс презерватива;
- сперму;
- химические соединения, входящие в состав лубрикантов;
- лекарственные препараты (мази, свечи, вагинальные таблетки);
- средства интимной гигиены;

хлопок (входит в состав ткани).
При возникновении аллергической формы заболевания первым делом следует устранить аллерген. Для этого его нужно выявить. Часто сама женщина может это сделать. Если она замечает, при каких условиях появляются или обостряются симптомы воспаления. В иных случаях проводятся аллергопробы. Это кожные тесты, при которых тестируется реакция организма в ответ на контакт с различными аллергенами.
Лечение вульвовагинита

Не существует единой схемы лечения. Потому что это заболевание имеет множество различных причин. Соответственно, терапия может проводиться разными методами. Как лечить, врач решает только после проведения диагностики.
Он может назначить:
- микроскопию мазка из влагалища;
- мазок на онкоцитологию;
- соскоб эпителия и обследование методом ПЦР на половые инфекции (гонококк, герпес, трихомонада, папилломавирус и другие);
- посев на флору (для выявления возбудителей неспецифических инфекционных процессов);
- аллергопробы и нагрузочные тесты (при подозрении на аллергическое происхождение заболевания);
- иммунограмма (при подозрении на иммунодефицитные состояния или аутоиммунное происхождение воспалительного процесса);
- анализ крови на глюкозу и глюкозотолерантный тест (при подозрении на сахарный диабет).
После установления причин начинается лечение.
Что ставится его основной целью? Это устранение основного этиологического фактора, приведшего к возникновению заболевания. Чаще всего это инфекция.
При инфекционной причине патологии могут использоваться разные препараты. Это могут быть средства:
- противовирусные – при вирусной этиологии заболевания;
- антибактериальные – при специфических или неспецифических воспалительных процессах;
- фунгицидные – при кандидозе;

антипротозойные – при трихомониазе.
Помимо целенаправленного лечения причины у женщин, может применяться и эмпирическая терапия. Это терапевтические мероприятия, которые выполняются, вне зависимости от причины воспалительного процесса.
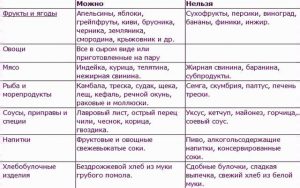
Пациентке назначают ванночки с ромашкой, спринцевания, тампоны с антибактериальными препаратами. Могут использоваться антисептические растворы или кремы. Рекомендована диета с исключением алкоголя и раздражающей пищи.
Препараты для лечения
Могут использоваться разные препараты, в зависимости от выявленного возбудителя патологии. При бактериальном вульвовагините антибиотики составляют основу терапии. Но они тоже могут быть разными, в зависимости от возбудителя инфекции.
При гонорее назначаются цефалоспорины. Чаще всего используется цефтриаксон. Он вводится внутримышечно. Могут использоваться и таблетки от гонококков при их обнаружении.

Препаратом выбора является цефиксим.
В случае обнаружения трихомониаза применяется метронидазол или орнидазол. Он назначается внутрь.
Дополнительно могут применяться свечи, содержащие метронидазол. Они ускоряют выздоровление.
При неспецифических воспалительных процессах в идеале вначале проводится поиск вида возбудителя. И определяется чувствительность к антибиотикам, и только после этого назначается лечение. Предпочтение отдают антибиотикам широкого спектра. В разных ситуациях это может быть эритромицин, тетрациклин, амоксициллин, ципрофлоксацин.
При неспецифическом вульвовагините Мирамистин или другие антисептические средства могут использоваться для обработки вульвы и влагалища. Они применяются в дополнение к системной антибиотикотерапии.
Обычно антисептики назначаются 2-3 раза в сутки, курсом 10 дней. В случае кандидозного поражения вульвы и влагалища применяется местное лечение. Используются мази и свечи, содержащие миконазол, нистатин или клотримазол. При неэффективности локальной терапии применяются препараты внутрь.
Наиболее удобной для пациентки схемой лечения является однократный прием 150 мг флуконазола. В 15% случаев вызванный кандидами вульвит и вагинит становится рецидивирующим. В таком случае показано применение флуконазола 1 раз в неделю в течение полугода.
При герпетической форме заболевания используются ациклические нуклеозиды.

Препаратами выбора являются фамцикловир, валацикловир или ацикловир. Они назначаются курсом 7-10 дней. Эти препараты используются во время каждого обострения.
Так как вылечить заболевание герпетического происхождения раз и навсегда невозможно (вирус остается в организме). Они используются не только в виде таблеток, но также выпускаются в формах для локального применения.
В случае аллергических заболеваний применяются антигистаминные препараты. При аутоиммунных процессах назначаются местные глюкокортикоиды и иммунодепрессанты.
При атрофическом вагините используется заместительная терапия гормонами (эстрогены и прогестерон).
Вульвовагинит — это воспалительное заболевание преимущественно инфекционной природы, характеризующееся воспалением вульвы (наружных половых органов) и слизистой влагалища. С подобной проблемой чаще всего сталкиваются пожилые женщины и девочки. На долю этой патологии приходится до 80% случаев всех обращений к врачу.

Причины возникновения
Развитие у девочек и женщин вульвовагинита чаще всего происходит вследствие занесения микробов на половые органы. В детском возрасте воспаление вызывают диплококки, стафилококки, кишечные палочки, энтерококки, хламидии и анаэробы. У женщин средних лет наиболее часто диагностируется грибковое (кандидозное) воспаление. Реже его вызывает специфическая микрофлора (микобактерии туберкулеза, бледные трепонемы, трихомонады, гонококки, коринебактерии дифтерии, папилломавирусы, вирусы гриппа и парагриппа).
Другими причинами вульвовагинита являются:

попадание инородных тел во влагалище;- травмирование органов во время мастурбации;
- паразитарные заболевания (энтеробиоз);
- сахарный диабет;
- дисбактериоз;
- контакт с аллергенами;
- несоблюдение правил личной гигиены.
Неспецифический и специфический воспалительные процессы часто диагностируются у людей, практикующих незащищенные половые связи. В группу риска входят коммерческие секс-работники, а также алкоголики и женщины, употребляющие наркотические средства. В основе развития вульвовагинита лежит нарушение местного иммунитета. У здоровых женщин и девочек препятствует размножению микробов кислая реакция среды, оптимальное количество лактобактерий, а также неповрежденная слизистая оболочка.
Способствуют воспалению влагалища и вульвы (клитора, плевы, половых губ, преддверия влагалища, желез, лобка и промежности) у детей и взрослых женщин следующие факторы:

беспорядочная половая жизнь;- несоблюдение правил интимной гигиены;
- ношение тесного нижнего белья;
- ВИЧ-инфекция;
- туберкулез легких;
- частые респираторные инфекции;
- бесконтрольное применение антибиотиков и иммунодепрессантов;
- эндокринные расстройства;
- опущение половых органов;
- экзема;
- хронический стресс;
- маточные кровотечения;
- редкая смена прокладок;
- регулярное использование тампонов;
- прием комбинированных оральных контрацептивов;
- облучение;

частые спринцевания и подмывания антисептиками;- лобковый педикулез;
- контакт с больными энтеробиозом;
- дисфункция яичников;
- патология прямой кишки;
- беременность;
- тяжелые операции.
В период постменопаузы снижается уровень эстрогена в крови, что может приводить к нарушению микробного баланса и развитию вульвовагинита.
Симптомы заболевания
Заболевание протекает в острой или хронической форме. Общими признаками являются:
- жжение;
- зуд;
- покраснение кожи;
- отечность тканей;
- боль в нижней части живота;
- слизистые или слизисто-гнойные выделения из половых путей;
- болезненные половые контакты;
- дизурия (нарушение мочеиспускания);
- затруднение дефекации;
- слабость.
Бактериальное воспаление вульвы и влагалища, вызванное кишечными палочками, проявляется жидкими, желто-зеленого цвета выделениями с неприятным запахом. В случае развития трихомонадного воспаления выделения пенистые. При грибковой форме заболевания (молочнице) они белого цвета, напоминают творог или свернувшееся молоко.
Для острого вульвовагинита характерно бурное начало. В тяжелых случаях появляются симптомы в виде слабости и повышения температуры тела. При осмотре обнаруживаются отек малых и больших половых губ и покраснение вульвы. Нередко выявляются расчесы и мацерация кожи. Иногда на коже появляются дефекты в виде эрозий.
Частым симптомом вульвовагинита является боль. Она ощущается в лобковой зоне и возникает при половых контактах. Нередко это становится причиной снижения полового влечения у женщин. Если лечение проводится несвоевременно, то в процесс вовлекается мочеиспускательный канал. У таких людей возникает боль или дискомфорт во время мочеиспускания.
Специфические формы заболевания имеют свои клинические особенности. Для хронического вульвовагинита на фоне сифилиса характерны:
- длительный (3–4 недели) инкубационный период;
- наличие твердого шанкра в виде безболезненной эрозии или язвы;
- отсутствие боли;
- увеличение паховых лимфатических узлов;
- общее недомогание;
- наличие высыпаний в виде узелков.
Инкубационный период при данной патологии составляет несколько недель. Особенностями герпетического вульвовагинита являются: продолжительность 2–4 недели, повышение температуры тела, пузырьковая сыпь и наличие мелких язвочек. Жидкие, прозрачные выделения, сильный зуд, покраснение и жжение без симптомов интоксикации могут указывать на аутоиммунную или аллергическую форму болезни.
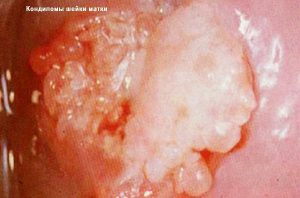
Клиническая картина вульвовагинита на фоне папилломавирусной инфекции характеризуется появлением остроконечных кондилом (возвышающихся, мягких, сосочковидных образований). Иногда они достигают крупных размеров. Наличие у девочки симптомов воспаления вульвы и влагалища в сочетании с диспепсией (тошнотой, диареей, снижением аппетита, болью в животе) и аллергической сыпью может быть признаком паразитарного вульвовагинита.
Методы диагностики
Для уточнения диагноза и подбора схемы лечения понадобятся:
- опрос;
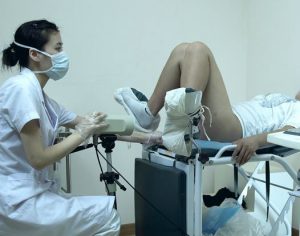
- осмотр на гинекологическом кресле;
- общие клинические анализы;
- измерение кислотности влагалища;
- микроскопическое исследование мазков из уретры, шейки матки и влагалища;
- культуральное исследование;
- анализ кала на яйца паразитов;
- соскоб на энтеробиоз;
- полимеразная цепная реакция;
- УЗИ органов малого таза;
- пальпация живота;
- вагиноскопия;
- цервикоскопия.
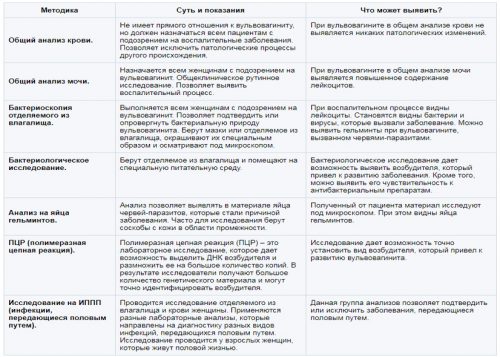
При необходимости может понадобиться консультация эндокринолога, иммунолога, венеролога, инфекциониста и уролога. При наличии вульвовагинита общий анализ крови малоинформативен. Чаще всего изменения отсутствуют. Обязательно проводится анализ мочи. В ней определяются лейкоциты в большом количестве, что указывает на инфекционную природу заболевания.
Информативна бактериоскопия. Материалом для исследования является отделяемое из половых путей. При наличии инфекционного вульвовагинита под микроскопом видны лейкоциты и микробы (бактерии, вирусы). С целью идентификации возбудителя проводится ПЦР-исследование или посев на питательную среду. В последнем случае определяется чувствительность бактерий к антибиотикам. Оценить состояние внутренних органов (матки, мочевого пузыря, придатков) позволяет УЗИ.
Классификация вульвовагинитов
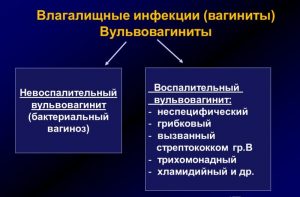
Выделяют 2 типа вульвовагинита: первично-инфекционный и неинфекционный. Последний бывает:
- травматическим;
- аллергическим;
- дисгормональным;
- дисметаболическим;
- паразитарным.
Воспаление бывает специфическим и неспецифическим. В первом случае заболевание чаще всего вызывает условно-патогенная микрофлора. Воспаление вульвы и влагалища бывает острым (менее 1 месяца), подострым (длительностью менее 3 месяцев) и хроническим. По характеру течения выделяют 2 формы вульвовагинита: персистирующую (упорно протекающую) и рецидивирующую (с частыми обострениями и периодами ремиссии).
Терапия вульвовагинита
Больные нуждаются в комплексном лечении. Оно предполагает:
- Устранение провоцирующих факторов.
- Восстановление микрофлоры влагалища.
- Подавление активности патогенных микробов.
- Устранение симптомов заболевания.
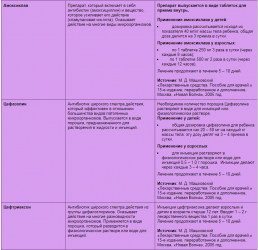
Терапия начинается только после консультации с гинекологом. Самолечение может привести к осложнениям. При выявлении кандидозного вульвовагинита обязательно назначаются противогрибковые лекарства в виде таблеток, свечей или кремов. Наиболее эффективны: Пимафуцин, Дифлюкан, Флюкостат, Флуконазол-OBL, Микосист, Канизон, Имидил и Кандид.
Гели и мази применяются наружно. Они наносятся на пораженную кожу по схеме, назначенной врачом. При лечении вульвовагинита рекомендуется сочетать местную терапию с системной. При обнаружении бактериального воспаления назначаются антибиотики широкого спектра (Лендацин, Роцефин, Азаран, Цефтриаксон Каби, Цефазолина натриевая соль или Амоксиклав).
При неспецифическом воспалении эффективны:
- антисептики;
- дезинфицирующие препараты;
- обезболивающие.

При тяжелом течении вульвовагинита могут назначаться мази и кремы на основе кортикостероидов. При бактериальном воспалении рекомендуются спринцевания и принятие ванночек. В качестве местных лекарств применяются: Тантум Роза, Йодоксид, Мирамистин, Хлоргексидин, борная кислота, марганцовка, перекись водорода и мази с анестетиками.
При гонококковой природе вульвовагинита эффективны цефалоспорины, фторхинолоны и препараты на основе метронидазола. Дополнительно больным назначаются витамины группы B и аскорбиновая кислота. С целью повышения иммунитета может вводиться вакцина. При обнаружении в мазке трихомонад в схему лечения включают противопротозойные лекарства.
К ним относятся: Клион-Д 100, Тиберал, Дазолик, Гайро и Тержинан. Лечение проводится в отношении обоих половых партнеров. При обнаружении герпетического вульвовагинита показаны противовирусные препараты (Зовиракс, Ацикловир Акрихин, свечи Панавир). Они позволяют подавить активность вируса простого герпеса и снизить риск рецидивов. Поражение вульвы и влагалища на фоне папилломавирусной инфекции требует назначения Изопринозина и иммуностимуляторов (Ликопида, Виферона, Панавира).

По желанию больного, возможно радикальное лечение вульвовагинита (удаление папиллом и кондилом в области половых органов). С этой целью проводится криодеструкция (воздействие жидким азотом), электрокоагуляция, лазерная терапия или радиоволновое лечение. Подобная терапия целесообразна при неэффективности лекарств.
В случае развития аллергической формы вульвовагинита применяются системные кортикостероиды и антигистаминные препараты. Если причиной воспаления вульвы и влагалища послужили гельминты (острицы), то назначается противоглистный препарат. Наиболее эффективны при энтеробиозе: Вермокс, Гелмодол-ВМ, Саноксал, Вормин, Немозол, Пирантел и Пиперазин.
Рекомендации в период лечения
Важным аспектом терапии вульвовагинита в данном случае является соблюдение личной гигиены (ежедневная смена нижнего белья, подстригание ногтей, стирка белья с последующим проглаживанием утюгом, мытье рук перед едой и после посещения туалета). Это позволяет прекратить цикл развития паразита и вывести остриц из организма.
При наличии вульвовагинита необходимо:

соблюдать половой покой;- нормализовать гормональный фон;
- соблюдать постельный режим;
- есть больше фруктов и овощей;
- отказаться от алкоголя;
- регулярно принимать душ и подмываться;
- носить белье из натуральной (хлопчатобумажной) ткани;
- исключить стрессы.
Курс терапии при воспалении вульвы и слизистой влагалища бактериальной природы часто включает нормализацию микрофлоры. Больным назначаются эубиотики (Линекс, Хилак Форте, Ацилакт, Бифиформ, Экофемин, Гинофлор Э).
В лечении вульвовагинита широко применяются народные средства в виде травяных настоев, отваров, ванночек, примочек и спринцеваний. Возможно использование полыни, тысячелистника, зверобоя, одуванчика, тимьяна, клевера, коры крушины, аира, чистотела, герани, лапчатки, ромашки и барбариса.
Последствия
Данное заболевание опасно, если заниматься самолечением и не обращаться к гинекологу. При развитии инфекционного вульвовагинита возможны следующие осложнения:

нарушение менструаций;- воспаление матки;
- поражение мочевого пузыря и уретры;
- воспаление маточных труб и придатков;
- бесплодие;
- прерывание беременности;
- инфицирование ребенка во время родов;
- невротические расстройства;
- трещины;
- огрубение кожи;
- атрофия слизистой;
- нарушение сна;
- дерматит;
- экзема.
Избежать осложнений вульвовагинита можно, своевременно обратившись к врачу.
Профилактика болезни
С целью предупреждения этой патологии рекомендуется:

1–2 раза в год посещать гинеколога;- предупреждать переохлаждение;
- пить витамины;
- закаляться;
- заниматься активным спортом;
- больше двигаться;
- не подвергаться стрессу;
- отказаться от спиртных напитков;
- бросить курить;
- полноценно питаться;
- каждый день менять нижнее белье;
- иметь 1 полового партнера;
- исключить случайные, незащищенные половые связи;
- носить удобное белье из хлопчатобумажной ткани;
- не пользоваться тампонами и ароматизированными прокладками;
- исключить контакт с аллергенами;
- следить за гормональным фоном;
- мыть руки перед едой;
- не злоупотреблять антибиотиками, кортикостероидами, оральными контрацептивами;
- пользоваться средствами для интимной гигиены на основе молочной кислоты;
- использовать только водорастворимые смазки;
- подмываться после каждого посещения туалета;
- чаще менять прокладки во время кровотечений;
- отказаться от спринцеваний;
- предупреждать попадание инородных предметов во влагалище;
- отказаться от мастурбации.
- своевременно лечить педикулез, гнойничковые и другие заболевания.
Профилактика вульвовагинита должна начинаться с юного возраста.