Лучевой проктит после лучевой терапии органов таза является распространенным осложнением. Это заболевание носит хронический характер, потому полностью избавиться от него не получится. Но можно уменьшить выраженность его симптоматики и в целом облегчить состояние больного. Но для этого пациент сам должен обратиться в стационар как можно раньше.
Симптомы
Признаки лучевого проктита после лучевой терапии схожи со многими заболеваниями заднего прохода. К ним относится:
- общая слабость;
- повышенная температура;
- появление слизистых и кровавых сгустков из заднего прохода;
- зуд и жжение в анальном отверстии;
- открытое кровотечение.
Лучевой проктит отличается от других воспалений этой группы постоянным болевым синдромом. Пациент ощущает непрерывную боль. Аппетит снижается или отсутствует вовсе, на этом фоне масса тела начинает снижаться. Ещё одно побочное явление заболевания – угнетение иммунитета. Из-за этого к лучевому проктиту добавляются кишечные и респираторные инфекции. Как правило, лучевая болезнь задевает не только прямую кишку, но и другие органы.
Главными симптомами на первых порах болезни являются болезненные позывы в туалет. Боль возникает приступами, усиливающимися после дефекации. Пациенты жалуются на зуд и общий дискомфорт в районе ануса. Из кишечника выделяется слизь. Часто это является первым симптомом воспаления слизистой. При тяжелом течении недуга появляются кровянистые выделения.
После окончания лучевой терапии симптомы исчезают. Но спустя пару недель заболевание рецидивирует, а симптомы возвращаются в полном объёме. Некоторые пациенты жалуются на то, что боль становится невыносимой. Позднее заболевание развивается у больных в 10% случаев. Примечательно, что процесс формирования воспаления может затянуться на 6-10 лет. Позывы к дефекации частые, боль присутствует практически всегда. Из-за воспаления орган опухает и образуется частичная непроходимость. В редких случаях поздняя стадия заболевания проявляет себя слизью в кале и периодической болью в левой стороне туловища. Самым неблагоприятным явлением, возникающим из-за лучевого проктита, являются стриктуры.
Причины
По статистике, лучевой проктит появляется всего у 12% пациентов, получавших терапию во время лечения онкологических заболеваний органов малого таза. Чаще всего это заболевание проявляется у женщин. Причиной его развития становится контактная гамма-терапия рака тела и шейки матки. Для её проведения используют изотопы тория и в редких случаях применяют изотопы радия. Прямая кишка повреждается, если общая доза излучения превышает 50 Гр. Если на организм пациента воздействуют дозой в 65 Гр, то с вероятностью в 50% пациент заболеет проктитом.
Радиационное излучение нарушает процесс формирования и разрастания эпителия. Клетки атрофируются, развивается воспаление слизистой. Учитывая продолжительность радиационного лечения, со временем травмируются подслизистый и мышечный слои. После 2-3 месяцев лучевой терапии у пациента сформировывается воспалительный процесс. Он локализуется в артериолах прямой кишки. Из-за этого кровообращение в органе нарушается, происходят трофические изменения, возникают рубцы. Если пациент не обращает внимание на первоначальные симптомы, то появляются язвы, кратеры с отмершей тканью, свищи, кровотечения.
Сроками развития определяется разновидность лучевого проктита. Раннее заболевание проявляет себя после 3 месяцев терапии, а позднее – спустя 95 дней. Морфологические изменения могут быть катаральными, некротическими, эрозивными, язвенными, комбинированными. Для лучевого проктита характерно появление свищей и рубцового стеноза.
Диагностика
Как только появляются первые признаки лучевого практика, пациента сразу направляют к проктологу. Диагностика этого заболевания проводится лабораторными, клиническими и инструментальными методами. Начинают обследование с осмотра больного и опроса. Спрашивают о симптомах, причиняющих дискомфорт, о том, когда они начались. Если пациент болен лучевым проктитом, то врач выявит эту связь из его слов. У больного берут кровь на общий анализ. Как правило, в лаборатории замечают палочкоядерный сдвиг влево, ускорение СОЭ, лейкоцитоз. Все эти признаки свидетельствуют о том, что начался воспалительный процесс. Лабораторное обследование позволяет выявить воспаление, но установить с их помощью его тяжести не получится. Да и собранной информации будет недостаточно для того, чтобы поставить лучевой проктит.
В данном случае важна эндоскопия. Быстро получить много информации можно с помощью ректороманоскопии. Это исследование позволяет проктологу установить отёк слизистой, покраснения, повышенную выработку слизи. С помощью этой методики можно будет установить наличие кровотечения у пациента, язв, некротических поражений. Язвы формируются на передней стенке кишки. В некоторых случаях из них сформировываются свищи. Обязательным этапом ректоскопии является биопсия слизистой. Эта процедура позволяет установить, насколько атрофировалась слизистая и воспалилась кишка. Если нужно установить, есть ли инфекция в организме больного, то делают бактериологический мазок прямой кишки.
Из-за того, что лучевой проктит имеет множество схожих симптомов с язвенным колитом неспецифического типа, главной целью диагностики является исключение или подтверждение этого диагноза. О проктите говорит проявление заболевания после прохождения лучевой терапии. Также отличительным признаком этого недуга является распространение язв по передней и средней части кишечника. Неспецифический язвенный колит характеризуется диффузными изменениями всего ректального отдела. Окончательно природу и тип недуга поможет биопсия.
Пациент занимает коленно-локтевое положение, чтобы обеспечить хороший визуальный доступ. Больной должен максимально расслабится, чтобы не возникло сложностей с осмотром анального кольца и отделов кишечника. Если возникают сложности, то врач может применять аноскоп.
Считается наиболее простым, но в тоже время эффективным способом диагностики. Этот метод позволяет врачу не только установить воспаление, но и обнаружить его причину. Иногда проктит возникает из-за механических травм, скрытой опухоли или инородного предмета. Пациент не нужно как-то готовится к этой процедуре. Он должен занять коленно-локтевую позу. Если больному сложно принять данное положение, то его просят лечь на левый бок и прижать колени к животу. Во время обследования врачом оценивается вид выделений, присутствие опухолей в прямой кишке и её общее состояние. Перед проведением процедуры перчатка смазывается вазелином, так что дискомфорта не будет.
Обследование заднего прохода с помощью специального оборудования является самым оптимальным способом диагностировать проктит. Его всегда осуществляет проктолог. Сегодня наиболее популярными методами обследования считаются:
Для аноскопии используют ректальное зеркало, обмазанное вазелиновым маслом. Его засовывают в анальное отверстие и немного расширяют. Это позволяет получить хороший обзор. Пациенту не нужно специально для неё подготавливаться. Нужно будет только принять коленно-локтевое положение или лечь на левый бок, поджав коленки под себя.
Ректороманоскопия подразумевает использование ректроманоскопа для осмотра 30 см прямой кишки. Прибор выглядит как гибкая пластиковая трубка, укомплектованная источником света и камерой. Её вводят через задний проход для подробного изучения стенок и определения недуга. Болезнь может принимать следующие формы:
- катаральную с отёком и выраженным рисунком вен;
- гнойную, характеризуемую гноем и инфильтрацией лейкоцитов;
- эрозивную с истонченным поверхностным слоем стенок;
- язвенную, характеризуемую наличием глубоких кратеров с разрушенными клетками, затрагивающими мышцы;
- смешанной.
Форма позволяет диагностировать причину недуга, но никоим образом не поможет составить план его лечения.
Особенности подготовки к ректороманоскопии
За 3 дня нужно исключить из меню практически все продукты, богатые клетчаткой. Связано это с тем, что они стимулируют работу кишечника и проводит осмотр будет тяжелее. Вечер можно съесть легкий ужин, состоящий из кефира. Пациент должен полностью очистить желудок от каловых масс спустя 50 минут после еды. Для этого делаются клизмы каждый час. Их прекращают ставить только после того, как результат становится чистым.
Процедура делается натощак, поэтому пациент не завтракает. Утром снова делают клизмы до появления чистого результата. Перед самым введением оборудования проводят пальцевый осмотр органа для того, чтобы он был подготовлен к введению ректоманоскопа.
Лечение
Лечение лучевого проктита базируется на уменьшении негативного влияния ионизирующего облучения на кишечник. Именно оно и способствует проявлению лучевых реакция, потому и развивается болезнь. Пациентам назначают витамины B и C, антигистаминные препараты (тавегил и т.д.). Если присутствует сильное воспаление и инфекционное поражение, то назначают противовоспалительные и антибактериальные препараты.
Препараты местного воздействия важны для смягчения симптоматики лучевого проктита. Необходимо очищать кишечник и купировать воспалительные процессы. Во время обострения пациентам нужно делать клизмы с отваром ромашки или колларголом. Масляные микроклизмы на основе ванилина и рыбьего жира также эффективны. Их делают после того, как пациент принял слабительное или сделал очищающую клизму. Эффективны при лечении лучевого проктита сидячие ванны с перманганатом калия. Также можно вводить ректальные суппозитории и глюкокортикостероиды. Если развиваются свищи или орган чрезмерно сужается, то заболевание устраняют хирургически, реконструируя кишечник.
Не стоит пренебрегать гигиеническими процедурами или отказываться от приёма медикаментов, т.к. этим можно затянуть сроки выздоровления. Ванны и другие манипуляции проводят после того, как болезнь из острой стадии перешла в обычную. Обязательно после приёма антибиотиков начните принимать иммуностимулирующие препараты. Это нужно для того, чтобы препятствовать развитию кишечного и желудочного грибка.
Народные средства
Различные смеси трав и растворы неплохо помогают при борьбе с этим недугом. Но перед такой терапией всегда следует консультироваться с врачом. Большую эффективность в лечении лучевого проктита показывают облепиха и донник. Облепиховые плоды и масло следует добавлять в обычную еду. Также масло следует наносить на поврежденное заднее отверстие, чтобы ускорить процесс заживления. Пациенты хорошо отзываются и об клизмах на основе облепихового масла.
Донник поможет уменьшить боль и опухоль при лучевом проктите. Это растение купирует кровотечение и восстановит баланс кровяных телец. Принимают его в виде раствора вовнутрь. Чтобы приготовить раствор, нужно взять столовую ложку травы и залить её 500 мл кипятка. Настаиваться смесь должна минимум 2 часа. Пить получившийся отвар нужно весь день вместо чая. Несмотря на то, что травы помогают при заболевании, забывать о медикаментах не стоит. При острых болезненных ощущениях сразу идите к врачу.
Питание
Правильное питание играет весомую роль для профилактики и устранения лучевого проктита. Алкоголь, соленая, острая и кислая пища должны быть полностью исключены из меню. Растительная пища и сладости нужно употреблять ограничено. Мясо нежирных сортов, лёгкие супчики и кисломолочные продукты составляют основу меню. Если на фоне терапии синдромы стали уменьшаться, то диета можно расширить.
Профилактика и прогнозы
Единственным реальным минусом этого заболевания является сложность устранения болевого синдрома. Специализированных препаратов, действующих на кишечник, не существует. Общие противовоспалительные лекарства лишь слегка уменьшают болевые симптомы. Но прогноз для пациентов с лучевым проктитом благоприятный. При своевременном обращении можно излечить заболевание практически без последствий.
Опасение вызывает только болезнь в запущенной стадии, когда воспаления распространяются на несколько отделов кишечника, появляются свищи, некрозы, кровотечения. В таких ситуациях может понадобится хирургическое вмешательство. Комплексная терапия поможет снизить вероятность того, что недуг примет острую форму. Профилактика лучевого проктита заключается в том, чтобы лечить онкологические заболевания органов малого таза с использованием современных методик лучевой терапии, оказывающих наименьшее воздействие на здоровые участки.
Лучевой проктит — это воспаление прямой кишки, развивающееся на фоне радиационной терапии рака тазовых органов. Местные симптомы включают болезненность в проекции прямой кишки, слизистые, гнойные или кровянистые выделения из анального отверстия. Кроме локальных проявлений лучевой проктит может сопровождаться общими симптомами: повышением температуры тела и выраженной слабостью. Для диагностики заболевания используется общий анализ крови, ректоскопия и исследование мазка со стенки прямой кишки. Лечение заключается в проведении местных противовоспалительных процедур, назначении антибактериальной терапии, антигистаминных препаратов и витаминотерапии.
МКБ-10
Общие сведения
Лучевой проктит представляет собой неспецифический воспалительный процесс, развивающийся в слизистой оболочке прямой кишки. Основной причиной заболевания является воздействие ионизирующей радиации при проведении лучевой терапии по поводу рака органов малого таза. Лучевой проктит является наиболее распространенной формой радиационного поражения кишечника, встречающейся в клинической проктологии. Поскольку около 60% пациентов с онкопатологией органов малого таза получают лучевую терапию, распространенность поражения прямой кишки у данной группы больных очень высока: лучевой проктит диагностируют примерно у 12% лиц, получающих радиационное лечение. Основная проблема, с которой приходится сталкиваться проктологам, наблюдающим таких пациентов, это частое развитие постлучевых стриктур прямой кишки, требующих оперативного вмешательства.

Причины
Лучевой проктит всегда является осложнением радиационной терапии онкопатологии органов малого таза. Чаще всего данное состояние развивается после проведения контактной гамма-терапии рака шейки и рака тела матки с использованием изотопов тория, реже – при применении чистого радия. Также лучевой проктит может быть следствием рентгенотерапии и дистанционной гамма-терапии рака органов малого таза. Радиационное повреждение прямой кишки возникает в том случае, когда суммарная очаговая доза излучения превышает 50 Гр (это толерантная доза, при которой частота поздних осложнений составляет около 5%). Вероятность патологии напрямую коррелирует с дозой облучения: риск развития лучевого проктита возрастает до 50% уже при показателе 65 Гр.
Воздействие радиационного излучения приводит к нарушению процессов пролиферации и созревания эпителия прямой кишки, к десквамации и атрофии клеток. Развивается неспецифическое воспаление слизистой и подслизистого слоя, в процесс может быть вовлечен и мышечный слой. Спустя несколько месяцев после лучевой терапии формируется воспалительный процесс в артериолах прямой кишки, приводящий к хроническому нарушению кровообращения в данной области, трофическим изменениям и рубцовому стенозированию. Недостаточная микроциркуляция часто становится причиной некрозов, язв, которые могут осложниться кровотечением, перфорацией, формированием свищей прямой кишки.
Классификация
В зависимости от сроков развития лучевой проктит классифицируют на ранний (возникает в первые 3 месяца после радиотерапии) и поздний (возникает позднее указанного срока). По характеру морфологических изменений, происходящих в прямой кишке, различают катаральный, эрозивно-десквамативный, некротический и инфильтративно-язвенный процесс. Отдельно выделяются такие осложнения лучевого проктита, как рубцовый стеноз, ректовезикальные и ректовагинальные свищи.
Симптомы лучевого проктита
Основным проявлением ранней формы заболевания являются болезненные позывы на дефекацию. Боль носит приступообразный характер и усиливается после опорожнения кишечника. Также пациентов может беспокоить зуд и дискомфорт в области заднего прохода. Из прямой кишки зачастую выделяется слизь, что является признаком воспаления слизистой оболочки кишечника. Иногда имеют место кровянистые выделения, указывающие на тяжелое течение заболевания. Помимо местных симптомов, лучевой проктит сопровождается общими клиническими проявлениями, такими как слабость и повышение температуры тела. Все симптомы ранней формы патологии обычно регрессируют спустя несколько дней после окончания противоопухолевой терапии. Однако через определенное время лучевой проктит может рецидивировать, а клиническая симптоматика часто возвращается в прежнем объеме.
Поздние лучевые поражения кишечника развиваются примерно в 10% случаев. При этом латентный период (промежуток времени между облучением и возникновением симптоматики) может длиться от нескольких недель до 5-10 лет. Характерны постоянные боли в области прямой кишки, частый стул небольшими порциями, а также развитие стеноза с явлениями частичной непроходимости. Возможно малосимптомное течение поздней формы лучевого проктита. В таком случае заболевание проявляется наличием слизи в кале и периодическим болевым синдромом в левой подвздошной области и в проекции прямой кишки.
На фоне лучевого проктита могут развиваться различные осложнения: кишечное кровотечение, язвы и эрозии, стеноз прямой кишки. Именно стриктура кишечника считается наиболее грозным и неблагоприятным осложнением с точки зрения прогноза. Если на фоне лучевой терапии рака органов малого таза у больного появляются слизистые или кровянистые выделения из анального отверстия, сопровождающиеся тенезмами и болью в области прямой кишки, это позволяет заподозрить лучевой проктит.
Диагностика
При появлении признаков лучевого проктита на фоне проведения радиотерапии пациента сразу же направляют к врачу-проктологу. Для диагностики данного заболевания используются клинические, лабораторные и инструментальные методы. Обследование начинается с объективного осмотра и выяснения жалоб. При лучевом проктите всегда прослеживается связь с проведением лучевой терапии. Из лабораторных методов применяется общий анализ крови, в котором, как правило, отмечаются воспалительные изменения, такие как лейкоцитоз, ускорение СОЭ и палочкоядерный сдвиг влево. Лабораторные диагностические методики позволяют определить степень тяжести воспаления, но они не могут применяться непосредственно для постановки диагноза лучевого проктита.
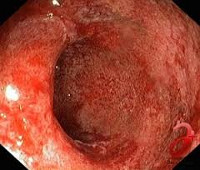
Ключевую роль в диагностике заболевания играет эндоскопия. Наиболее простым, доступным и информативным методом считается ректороманоскопия. При проведении этого исследования врач обнаруживает покраснение, отек слизистой и гиперпродукцию слизи в прямой кишке. Кроме того, методика позволяет выявить изменения, характерные для таких осложнений, как кровотечение, абсцедирование, образование язв. Язвы, как правило, локализуются на передней стенке прямой кишки; в ряде случае они могут приводить к формированию свищей. При ректоскопии обязательно проводится биопсия слизистой оболочки прямой кишки. Она дает возможность уточнить степень тяжести воспалительных и атрофических изменений слизистой. С целью определения наличия инфекционного агента проводится бактериологическое исследование мазка из прямой кишки.
Вследствие того, что симптомы лучевого проктита имеют много общего с неспецифическим язвенным колитом, основная дифференциальная диагностика должна проводиться между этими двумя заболеваниями. В пользу проктита свидетельствует факт проведения лучевой терапии в анамнезе. Кроме того, лучевой проктит отличает наличие язв на передней стенке и в средней трети прямой кишки. В то же время, при этом заболевании крайне редко поражается задняя стенка и нижняя часть прямой кишки. При неспецифическом язвенном колите воспалительные изменения являются диффузными и поражают весь ректальный отдел кишечника. Для окончательной дифференциальной диагностики между этими двумя заболеваниями используется биопсия.
Лечение лучевого проктита
При лечении лучевого проктита важно уменьшить негативное влияние ионизирующего излучения, которое приводит к запуску лучевых реакций. Больным назначают витамин С, витамины группы В, а также антигистаминные препараты, такие как хифенадин, клемастин, лоратадин и другие. При наличии выраженного воспаления и идентификации инфекционного возбудителя проводят антибактериальную и противовоспалительную терапию (в том числе, с использованием сульфаниламидных средств, глюкокортикоидов и облепихового масла).
Местная терапия является важным компонентом комплексного лечения лучевого проктита. Данный вид помощи в первую очередь предусматривает очищение кишечника и ликвидацию локальных воспалительных процессов: в период обострения пациентам показаны клизмы с раствором колларгола или отваром ромашки. Эффективными считаются масляные микроклизмы на основе рыбьего жира или винилина. Эти процедуры проводят после использования слабительных средств или очистительных клизм. Хороший эффект при лечении лучевого проктита дает теплый душ в области прямой кишки или сидячие ванны с использованием перманганата калия. Также целесообразно местное лечение глюкокортикостероидами, ректальными суппозиториями с месалазином и анестетиками.
В комплексной терапии лучевого проктита важную роль играет правильное питание. Диета при данном заболевании предусматривает полное исключение острой, соленой и кислой пищи, а также алкоголя, ограничение растительной пищи и сладких продуктов. Пищевой рацион при лучевом проктите должен содержать нежирное мясо, супы на бульонах без жира и кисломолочные продукты. Если симптомы заболевания регрессируют на фоне эффективного лечения, то диета может быть расширена. При развитии осложнений, таких как формирование свищей и сужений кишечника, используются хирургические методы лечения, в том числе реконструктивные вмешательства на прямой кишке.
Прогноз и профилактика
При лучевом проктите прогноз в основном благоприятный. Тяжелое течение патологии отмечается при сочетании поражения нескольких отделов кишечника, развитии осложнений в виде свищей, кровотечений. Своевременное комплексное лечение позволяет уменьшить вероятность возникновения обострений. Профилактика лучевого проктита заключается в использовании современных методик и протоколов лечения онкозаболеваний органов малого таза, которые оказывают меньший негативный эффект на здоровые ткани.
Острые и хронические побочные эффекты возникают после облучения таза, как правило, по поводу рака предстательной железы или женских половых органов. Обычные дозы: рак простаты — 64-74 Гр, рак шейки матки — 45 Гр, рак эндометрия — 45-50 Гр, рак прямой кишки — 25-50,4 Гр, рак мочевого пузыря — 64 Гр.
Очаговое поражение прямой кишки может являться результатом брахитерапии: имплантации радиактивных зерен или внутриполостного облучения. Лучевое поражение может возникать в областях, располагающихся за пределами полей облучения: например, рассеянное облучение может привести к диффузному лучевому энтериту!
Повреждения зависят от общей дозы (обычно > 40 Гр), энергии пучка и очаговой дозы, размера фракции и поля, времени подведения, пролиферации и оксигенации тканей.
В развитии лучевых повреждений выделяют две фазы:
1. Острая: обычно самоограничивающаяся цитотоксичность радикалов и индуцированных повреждений ДНК быстро обновляющихся клеточных популяций (эпителий кишечника, костный мозг, придатки кожи и т.д.).
2. Хроническая: постоянные и необратимые повреждения, связанные с микроишемией в результате облитерирующего эндартериита, дегенерации эндотелия, неоваскуляризации, интерстициального фиброза, разрушения эпителия.
Роль превентивных препаратов (балсалазид, мизопростол, сукральфат и т.д.) при назначении лучевой терапии остается спорной.

а) Эпидемиология:
• Ранние повреждения: 30-70% больных, подвергнутых облучению таза в сроки 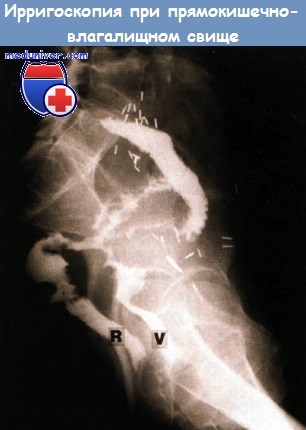
Прямокишечно-влагалищный свищ после лучевой терапии по поводу рака шейки матки
г) Патоморфология лучевого проктита и энтерита
Макроскопическое исследование:
• Гиперемированная/отечная слизистая, некрозы, изъязвления/свищевые отверстия, телеангиэктазии, стриктуры, укорочение кишки.
Микроскопическое исследование:
• Острое повреждение: изъязвление эпителия, мегануклеоз, воспаление собственной пластинки, отсутствие митотической активности.
• Хроническое повреждение: фиброз субинтимы артериол (облитерирующий эндартериит), дегенеративные изменения эндотелия, фиброз собственной пластинки, повреждение крипт, гипертрофия Ауэрбаховского сплетения мышечного слоя кишки.
д) Обследование при воспалении кишки после лучевой терапии
Необходимый минимальный стандарт:
• Ригидная или фибросигмоидоскопия: обычно достаточна для установления диагноза, полный осмотр кишки выполняется по общим показаниям.
• Внимание: биопсия патологических образований/язвы передней локализации противопоказана в связи с риском образования ятрогенного ректовагинального/ректовезикального свища!
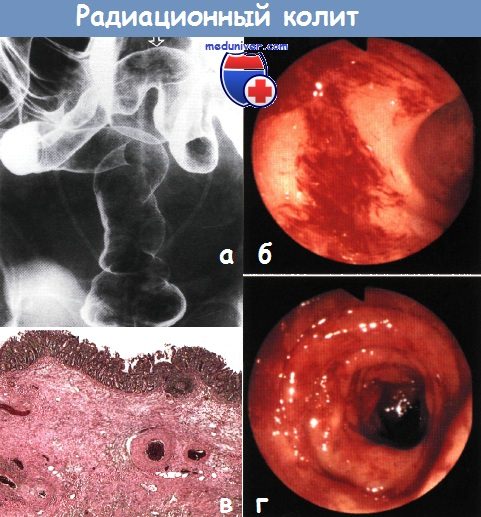
а — Лучевой проктосигмоидит. Ректосигмоидный отдел толстой кишки сужен, трубчатой формы, с потерей клапанов Хьюстона.
Слизистая оболочка ректосигмоидного соединения и дистальной части сигмовидной кишки (показано стрелкой) мелкозернистая. Стенты мочеточников в правильном положении. Клизма с барием, двойное контрастирование.
б,г — Эндоскопическая картина радиационного колита. Диагноз подтвержден наличием множественных телеангиэктазий.
в — Гистологическая картина лучевого энтерита. Наблюдаются подслизистый фиброз и утолщение стенки сосудов без признаков воспаления.
е) Классификация:
• Лучевой проктит: острый или хронический, локализованный или диффузный.
• Лучевой энтерит: острый или хронический, локализованный или диффузный.
• Вторичные осложнения, связанные с облучением (стриктура, свищ и т.д.).
ж) Лечение без операции воспаления кишки после лучевой терапии:
— Острый лучевой проктит: временные меры (регуляция стула, антидиарейные препараты, уход за перианальной кожей) и терпение; местные лекарственные препараты (сукральфат, стероиды или клизмы с ацетилсалициловой кислотой), отключение кишки при тяжелом, плохо переносимом заболевании.
— Хронические лучевые повреждения: лечение отсутствует, плохое состояние тканей => симптоматическая терапия:
• Антидиарейные препараты и спазмолитики.
• Местные противовоспалительные препараты: свечи/клизмы со стероидами, ацетилсалициловой кислотой, сукральфат, мизопростол.
• Пероральные антибиотики: метронидазол.
• Витаминные добавки: витамины С и Е.
• Потенциальные преимущества полного парентерального питания в домашних условиях.
• Восстановление целостности слизистой толстой кишки: клизма с жирными кислотами с короткой цепью (химически нестабильные соединения, малоприменимые на практике).
• Лазерная аблация: необходимость множественных сеансов.
• Инстилляция формалином: нанесение 50 мл 4% раствора формалина на 2-3 минуты на область поражения с последующим обильным промыванием физраствором. Обычно дает быстрые результаты, могут потребоваться повторные сеансы.
з) Операция при лучевом проктите и энтерите
Показания:
• Выраженные и устойчивые к лечению симптомы: кровотечение, тенезмы, отделяемое, инконтиненция.
• Обструкция: формирование стриктуры.
• Формирование свища.
• Невозможность исключения вероятного рецидива опухоли.
Хирургический подход:
• Иссечение области лучевых повреждений с реконструкцией или без (может быть очень сложным).
• Облегчение симптомов без резекции пораженных тканей: отключение пассажа кала/мочи.
и) Результаты лечения воспаления кишки после лучевой терапии:
• Острые лучевые реакции: самокупирующиеся обычно в течение 6-12 недель.
• Хронические лучевые повреждения: часто можно добиться ответа на консервативное лечение, требуются повторные сеансы лечения. В будущем ожидается снижение тяжелых повреждений (более совершенная техника облучения).
• Анастомозы в области облучения: повышенный риск несостоятельности => рекомендуется формирование временной отключающей стомы.
• Отключение кишки: некоторые симптомы (выделение слизи, крови, болевой синдром) могут сохраняться.
к) Наблюдение. Частые визиты до тех пор, пока сохраняется симптоматика. В дальнейшем — обычное наблюдение.
Лучевой проктит — это воспаление прямой кишки, которое возникает на фоне лучевой терапии опухолей органов малого таза. Сопровождается данное состояние болью в прямой кишке и в области заднего прохода, болезненными позывами на дефекацию, диареей, выделением из прямой кишки слизи и крови.
Вероятность лучевого повреждения стенки кишки и развития проктита напрямую связано с суммарной очаговой дозой, полученной при ЛТ. Оптимальная переносимая суммарная очаговая доза в области малого таза составляет 40-50Гр. В этом случае вероятность развития осложнений составляет около 3-5%. При повышении СОД до 65 Гр, лучевой проктит развивается уже у половины пациентов.
Причины воспаления кишки после лучевой терапии
Основе лучевых поражений кишки лежат следующие механизмы:
- Повреждение кишечного эпителия, которое развивается под действием ионизирующего излучения. Это приводит к его очаговому некрозу, десквамации (отшелушиванию) и атрофии.
- Развитие неспецифического воспаления слизистой оболочки и подслизистой основы. Ткани инфильтрируются нейтрофилами, наблюдается гиперемия, отечность, кровоточивость.
- Из-за трофических нарушений (повреждаются артериолы) ухудшается кровоснабжение пораженных участков слизистой кишки, что еще больше усугубляет ишемию и некроз. В результате прогрессируют атрофические изменения с развитием фиброза подслизистого слоя.
- На этом фоне начинает присоединяться патогенная флора, которая вызывает инфекционные осложнения, вплоть до сепсиса.
Конечным результатом длительных трофических нарушений стенки кишки и некрозов становится формирование стриктур (сужение просвета), образование свищевых ходов, формирование телеангиоэктазий и развитие кровотечения из них.
Фазы лучевых повреждений
В зависимости от сроков появления, выделяют ранние и поздние лучевые повреждения. Ранние дают о себе знать непосредственно во время проведения лучевой терапии, либо в течение 100 дней с момента ее окончания. Этот период (100 дней, или три месяца) является крайним сроком восстановления эпителия, находящимся в сублетальном повреждении. На этом этапе этиологическим фактором выступает повреждение эпителия кишки с развитием воспалительных реакций. Если доза облучения невелика, эпителий довольно быстро восстанавливается, и, соответственно, слизистая оболочка приходит в норму. В среднем на это уходит около 2-4 недель с момента последнего сеанса облучения.
Поздние лучевые поражения развиваются через 100 дней после окончания ЛТ. В этот период на первое место выходят сосудистые нарушения из-за повреждения эндотелия. Его клетки некротизируются, и чтобы их восстановить, начинают активно пролиферировать оставшиеся эндотелиоциты. Это приводит к облитерации просвета сосудов, развитию тромбозов, ишемии и трофических нарушений. В результате развиваются лучевые васкулиты с кровотечениями, атрофические процессы, фиброзные изменения, разрастание рубцовой ткани.
Классификация лучевого проктита
В зависимости от степени тяжести, выделяют следующие виды лучевых проктитов:
- Катаральный проктит. Во время осмотра обнаруживается гиперемированная рыхлая отечная стенка кишки. Может быть повышенное выделение слизи. Эта форма проктита считается легкой.
- Эрозивно-десквамативный проктит. Эта форма проявляется очагами деструкции эпителия с образованием эрозии — дефекта ткани в пределах эпителиального слоя.
- Язвенный проктит — деструкция распространяется на более глубокие слои ткани и вовлекает в процесс слизистую оболочку с подслизистой основой.
- Свищевой проктит. Образуется сквозная перфорация стенки кишки с выходом в полость малого таза или с вовлечением в процесс рядом расположенных органов, например, мочевого пузыря или влагалища.
Существует классификация лучевого проктита, основанная на ректоскопической картине:
- Имеется локальное покраснение и рыхлость слизистой оболочки кишки, отмечаются телеангиоэктазии расширенные кровеносные сосуды).
- На фоне гиперемии и отечной слизистой кишки обнаруживаются язвы, покрытые серым струпом.
- На фоне воспалительных поражений обнаруживаются стриктуры кишечной стенки.
- На фоне язвенного поражения обнаруживаются стриктуры и свищи или кишечная перфорация.
Симптомы лучевого проктита
Симптомы острого лучевого проктита развиваются в течение 1-2 недель после начала облучения. Это могут быть:
- Диарея.
- Боли в области прямой кишки или внизу живота.
- Болезненные позывы на дефекацию.
- Выделение слизи из анального канала или ее примесь в стуле.
- Анальная инконтиненция.
- Кровотечение. У ряда пациентов кровотечения бывают обильными и приводят к острой геморрагической анемии, которая требует гемотрансфузии.
Если симптомы острого лучевого проктита отсутствуют, это не значит, что не возникнут отдаленные последствия. Частота поздних постлучевых проктитов составляет около 10% от общего числа случаев. При этом присутствует латентный период, который длится несколько месяцев или даже лет. Клиническая картина характеризуется следующими симптомами:
- Боли в правой подвздошной области или в прямой кишке.
- Частый стул, тенезмы.
- Наличие примесей крови в кале.
- При образовании стриктур могут отмечаться запоры и явления частичной кишечной непроходимости.
- При форсировании свищей, отмечаются патологические влагалищные выделения мутного цвета, пневматурия (примеси воздуха в моче), жидкий стул с примесями непереваренной пищи.
В зависимости от тяжести течения, выделяют несколько степеней заболевания:
1 степень — проктит с легким течением. Сопровождается слабо выраженной диареей, менее 5 раз в сутки, может присутствовать выделение небольшого количества слизи и крови.
2 степень — проктит с управляемым течением. Диарея умеренно выраженная, более 5 раз в сутки. Выделяется большое количество слизи, имеются кровотечения.
3 степень — проктит с тяжелым течением. Имеются стриктуры и кровотечения из прямой кишки, требующие хирургического вмешательства.
4 степень это жизнеугрожающее течение, которое требует немедленного вмешательства. Оно сопровождается кишечной непроходимостью, свищами, обильными кровотечениями.
Как диагностируют лучевой проктит
Диагностика заболеваний не представляет труда. Ключевым моментом здесь является наличие в анамнезе лучевой терапии и ее влияние на органы малого таза, учащение стула, и наличие в нем патологических примесей.
При затяжном течении рекомендуется проводить осмотр прямой кишки с помощью ректоскопа или эндоскопа. Это позволит обнаружить множественные эрозии, рубцовую деформацию, атрофические изменения и телеангиоэктазии и решить вопрос о необходимости эндокопического или хирургического лечения.
Как лечат лучевой проктит
При развитии симптомов лучевого проктита во время лучевой терапии, требуется пересмотр схемы облучения. При легком поражении достаточно увеличить интервалы между сеансами. В более тяжелых случаях встает вопрос об уменьшении суммарной очаговой дозы или даже отмене лучевой терапии. Помимо этого, требуется лечение, которое включает в себя несколько направлений:
- Диетическое питание. Важную часть лечения постлучевого проктита занимает диетическое питание. Пища должна содержать повышенное количество белка, достаточное количество макро и микронутриентов. Также она должна быть химически и физически щадящей, т. е. следует отказаться от острых, маринованных, консервированных продуктов. Кроме того, следует избегать грубой растительной клетчатки, чтобы она не травмировала и без того поврежденную стенку кишки.
- Консервативные методы — это медикаментозная терапия, лечебные клизмы, свечи и др. В рамках самостоятельного лечения используется только при легкой и умеренной патологии, в остальных случаях применяется в рамках комплексного лечения совместно с другими методами лечения.
- Эндоскопические методы — радиочастотная аблация, коагуляция аргоновой плазмой и др. В настоящее время эти методы являются золотым стандартом лечения хронических форм заболевания и в основном применяются для устранения кровотечений.
- Хирургические методы — удаление прямой кишки с выведением стомы или наложением колоанального анастомоза. Применяются в тяжелых случаях, когда имеется угроза жизни пациента. Хирургические операции применяются для устранения стриктур, свищей и перфораций стенки кишки.
Для лекарственной терапии используются следующие группы препаратов:
- Глюкокортикостероиды — это основная группа препаратов, применяемых при среднетяжелом и тяжелом течении проктита. ГКС оказывают мощное противовоспалительное действие.
- Анальгетики. Используются разные группы препаратов, в том числе наркотические.
- 5-аминосалициловая кислота (месалазин) — оказывает противовоспалительное и протективное действие, тем самым защищая пораженную слизистую и стимулируя ее восстановление.
- Антидиарейные препараты. Применяются обволакивающие и вяжущие средства, спазмолитики.
- Антибактериальные препараты. Их назначают для лечения или профилактики бактериальных осложнений проктитов.
Учитывая то, что прямая кишка является терминальным отделом пищеварительного тракта, многие препараты местного действия оказываются недостаточно эффективными при применении в формах, предназначенных для перорального приема. Поэтому отдается предпочтение формам для локального применения — свечи, клизмы, порошки и т. д. Они действуют непосредственно на стенку кишки и оказывают эффект в кратчайшие сроки.
Хирургическое лечение направлено на устранение конкретных симптомов или осложнений постлучевого проктита. Это могут быть непрекращающиеся кровотечения, свищи и перфорации кишечной стенки, стрикруты. Очень редко хирургия применяется для устранения неконтролируемой боли.
Перед планированием операции важно учитывать, что радиационные повреждения снижают регенеративные возможности ткани, поэтому есть высокие риски развития осложнений, в том числе кровотечений, плохого заживления раны, присоединения инфекций и ее генерализация, а также долгосрочные отрицательные эффекты типа грубого рубцевания или несостоятельности анального сфинктера.
Таким образом, классические хирургические вмешательства в остром периоде являются рискованными, они не позволяют полностью контролировать кровотечение и могут привести к тяжелым, жизнеугрожающим осложнениям. Поэтому их в основном применяют для устранения отдаленных последствий лучевых проктитов.
Более безопасными являются эндоскопические методы лечения. В их основе лежит деструкция пораженного отдела слизистой кишки с последующим ее некрозом и замещением здоровым эпителием. С этой целью используется в частности используется радиочастотная аблация. В основе метода лежит локальное контролируемое нагревание тканей с целью получения термального ожога. Источником энергии здесь выступают волны радиочастотного диапазона.
Преимуществом эндоскопического лечения является его бескровность, высокая степень контроля при выполнении вмешательства, быстрый результат. Наибольшую эффективность оно оказывает при кровотечениях. Уже с помощью одной процедуры можно коагулировать все патологические кровеносные сосуды и остановить даже обильное кровотечение. Как правило, для максимального результата процедуру проводят 2-3 раза с интервалом в несколько месяцев.
Прогноз и профилактика лучевого проктита
Профилактика лучевого проктита сводится к усовершенствованию технологий проведения лучевой терапии:
В подавляющем большинстве случаев при лучевом проктите прогноз благоприятный — при адекватном лечении заболевание проходит и не сказывается на дальнейшей жизни человека. У 10% пациентов могут развиться тяжелые осложнения в виде свищей, перфораций, некупируемого болевого синдрома, требующие хирургического вмешательства. В ряде случаев необходима экстирпация прямой кишки с наложением анастомоза или выведением колостомы. Последний вариант приводит к инвалидности. Но даже в этом случае есть возможность в отдаленном периоде провести реконструктивную операцию по восстановлению непрерывности кишечника.
Необходимо учитывать, что лучевой проктит может стать препятствием для прохождения полного курса лучевой терапии. В этом случае необходим подбор других методов противоопухолевого лечения.
