
p, blockquote 1,0,0,0,0 —>
p, blockquote 2,0,0,0,0 —>
Гормонорезистентный рак
Рак предстательной железы – одно из самых распространенных на сегодняшний день онкологических заболеваний. Количество случаев болезни растет с каждым днем (в год прирост составляет почти 10%).
p, blockquote 3,0,1,0,0 —>

p, blockquote 4,0,0,0,0 —>
Смертность от этого заболевания также имеет очень высокие показатели. При лечении рака простаты используется комплексная терапия, включающая в себя и гормонотерапию, и у большинства пациентов спустя 2-3 года после приема гормональных препаратов, блокирующих выработку тестостерона, развивается так называемый гормонорезистентный рак .
p, blockquote 5,0,0,0,0 —>
Это означает, что опухоль теряет чувствительность к гормональным средствам, и, несмотря на низкий уровень тестостерона в организме (а именно повышенный уровень тестостерона приводит к развитию заболевания) она все равно продолжает расти.
В среднем гормонорезистентный рак развивается спустя 15 месяцев – 2 года после кастрации (не важно, хирургической или медикаментозной), а около 15% больных имеют гормонорезистентную форму первично.
p, blockquote 7,0,0,0,0 —>
В таком случае обычно применяется один из следующих методов:
p, blockquote 9,0,0,1,0 —>
Препарат не только останавливает дальнейшее развитие опухоли (ПСА стабилизируется и даже снижается как минимум в 55% случаев), но и снимает у пациентов болевой синдром.
p, blockquote 10,0,0,0,0 —>
Препарат полностью исключен при наличии у больного непереносимости веществ, входящих в его состав. Нежелательно также применять препарат больным диабетом и холелитиазом.
p, blockquote 11,0,0,0,0 —> p, blockquote 12,0,0,0,1 —>
- КЛЮЧЕВЫЕ СЛОВА: кастрационно-рефрактерный рак предстательной железы, инсулиноподобный фактор роста-1, аналоги соматостатина, октреотид, castration-resistant prostate cancer, Insulin-like growth factor 1, somatostatin analogue, octreotide
Проблеме рака предстательной железы (РПЖ) в последнее время уделяется все больше внимания. Это обусловлено высокими показателями заболеваемости. В США, Канаде и некоторых странах Европы РПЖ занимает первое место в структуре онкологических заболеваний. В России заболеваемость РПЖ также продолжает неуклонно расти. В 2012 г. зарегистрировано 27 046 новых случаев заболевания РПЖ – 40,2 на 100 000 человек. Средний годовой прирост составил 9,83%. По темпу роста РПЖ вышел на первое место среди других видов рака.
После проведения гормональной терапии в случае прогрессирования процесса многие схемы лечения оказываются неактивными.
Понимание патогенетических механизмов развития кастрационной резистентности, а также экспериментальное подтверждение возможности андроген-независимой активации андрогенного рецептора способствовали разработке новых подходов к терапии больных КРРПЖ.
Одним из вариантов терапии КРРПЖ является назначение аналогов соматостатина. Их действие направлено на ингибирование инсулиноподобного фактора роста, играющего ведущую роль в андроген-независимом пути активации андрогенного рецептора при опухолевой прогрессии у больных КРРПЖ.
Нативный соматостатин – гормон дельта-клеток островков Лангерганса поджелудочной железы, а также один из гормонов гипоталамуса. По выполняемой функции соматостатин является антагонистом соматотропного гормона, а по химическому строению – пептидным гормоном.
Механизм действия гормона направлен на подавление секреции гипоталамусом соматотропин-рилизинг-гормона и секреции передней долей гипофиза соматотропного и тиреотропного гормонов. Кроме того, он подавляет секрецию различных гормонально активных пептидов и серотонина, продуцируемых в желудке, кишечнике, печени и поджелудочной железе, в частности понижает секрецию инсулина, глюкагона, гастрина, холецистокинина, вазоактивного интестинального пептида, инсулиноподобного фактора роста-1 (ИФР-1). К основным механизмам противоопухолевого действия аналогов соматостатина при КРРПЖ можно отнести ингибирование внутриклеточных тирозинкиназ. Препарат связывается с рецепторами SSTR-2 и SSTR-5, в результате снижается пролиферативная активность опухолевых клеток.
Кроме того, применение аналогов соматостатина приводит к ингибированию ИФР-1. В нормальных тканях ИФР-1 как один из представителей семейства инсулиноподобных факторов роста осуществляет эндокринную, аутокринную и паракринную регуляцию процессов роста, развития и дифференцировки клеток и тканей организма. Он является важнейшим эндокринным посредником соматотропного гормона. Данный фактор производится гепатоцитами печени в ответ на стимуляцию их соматотропиновых рецепторов соматотропным гормоном, который синтезируется в гипофизе. В периферических тканях ИФР-1 опосредует практически все физиологические эффекты соматотропного гормона.
Одно из первых исследований, направленных на изучение влияния аналогов соматостатина на пролиферацию опухолевых клеток, проведено A.E. Bogden и соавт. в 1990 г. Авторы использовали препарат BIM-23014C (Соматулин), являющийся аналогом нативного соматостатина. Препарат вводили крысам с перевитой опухолью предстательной железы с пятого дня после хирургической кастрации. Продолжительность терапии – 90–197 дней. Для трансплантации опухолевой ткани использовали культуру клеток R-3327-H. Результаты показали, что развитие кастрационной рефрактерности отмечено на 197-й день в группе Соматулина и на 102-й день в контрольной группе. Диаметр опухоли за 197 дней исследования в среднем увеличился в исследуемой группе на 23,3 ± 4,1 мм, в контрольной группе – на 38,6 ± 7,6 мм (p 50% отмечено у 40% больных, стабилизация уровня ПСА – у 16%. Субъективное улучшение качества жизни отметили 40% больных, уменьшение костных болей – 35% пациентов. Токсичность проводимой терапии была низкой – у нескольких пациентов отмечены периодические нарушения моторики желудочно-кишечного тракта [7].
В другом исследовании проведена оценка эффективности октреотида в комбинации с дексаметазоном. В исследование было включено 38 больных КРРПЖ. Средний возраст – 71,8 ± 5,92 года, исходный уровень ПСА – 331,7 ± 64,2 нг/мл. При этом у больных отмечен кастрационный уровень тестостерона – в среднем 0,28 нг/мл. Сканирование костей показало множественные метастазы (не менее 6 очагов). Предшествующую химиотерапию эстрамустином в комбинации с этопозидом или митоксантроном в комбинации с преднизолоном получали 17 (44,7%) больных. Предшествующую терапию изотопами получали пять (13,2%) пациентов. Средний уровень боли по пятибалльной шкале – 4.
Всем больным проводили терапию октреотидом в дозе 20 мг один раз в 28 дней на фоне андрогенной депривации аналогами лютеинизирующего гормона рилизинг гормона (ЛГРГ) или после хирургической кастрации. Дексаметазон принимали перорально сначала в дозе 4 мг в сутки в течение первого месяца терапии, в дозе 3 мг в течение второго месяца, затем в дозе 2 мг в течение третьего месяца, в дальнейшем по 1 мг.
Объективный ответ на терапию октреотидом отмечен у 31 (81,6%) больного. При этом снижение уровня ПСА > 50% от исходного отмечено у 23 (60,5%) пациентов, стабилизация – у восьми (21,1%) больных. Биохимическое прогрессирование наблюдалось у семи (18,4%) пациентов. Средняя концентрация кислой простатической фосфатазы снизилась с 560,5 до 298 Ед/л при достижении минимального значения ПСА. Также отмечено снижение концентрации ИФР-1 от исходного уровня – с 182,1 до 91,5 нг/мл при достижении надира ПСА. Медиана безрецидивной выживаемости составила семь месяцев (4,5–9,5 месяца), общей выживаемости – 14 месяцев (10,7–17,4 месяца) и опухолево-специфической – 16 месяцев (11,9–20,1 месяца). У больных с частичным ответом на терапию медиана до прогрессирования заболевания была равна десяти месяцам (7,6–12,4 месяца), у пациентов со стабилизацией процесса – семь месяцев (5,7–8,3 месяца). Побочные эффекты связаны в основном с приемом дексаметазона. Так, у десяти (26,3%) больных периодически отмечалась гипергликемия – максимальный уровень глюкозы в крови 8,8 ммоль/л. У 12 (31,6%) пациентов наблюдалась отечность лица. Все нежелательные явления терапии были купированы снижением дозы дексаметазона. У шести (15,8%) больных отмечены жалобы на дискомфорт в области эпигастрия, которые были купированы назначением антацидов и панкреатических ферментов.
Авторы сделали вывод, что терапия октреотидом в комбинации с дексаметазоном на фоне продолжающейся андрогенной депривации приводит к объективному противоопухолевому эффекту более чем у 80% больных. Лечение хорошо переносится пациентами и не ассоциировано с серьезными побочными эффектами [8].
Эффективность применения аналогов соматостатина продемонстрирована и в крупных рандомизированных исследованиях. Так, в исследовании II фазы, включавшем 38 больных КРРПЖ, сравнивали эффективность химиотерапии эстрамустином в комбинации с этопозидом и эффективность терапии аналогом соматостатина ланреотидом в комбинации с дексаметазоном. В группу химиотерапии включено 20 пациентов. Эстрамустин назначали в дозе 140 мг три раза в сутки, этопозид – в дозе 100 мг в течение 21 дня. В группе комбинированной гормональной терапии – 18 больных – применяли аналог ЛГРГ или билатеральную орхидэктомию в комбинации с дексаметазоном в дозе 4 мг в сутки с последующей титрацией дозы, а также ланреотид в дозе 30 мг каждые две недели. Было показано, что эффективность терапии в двух группах существенно не различалась. Так, снижение уровня ПСА > 50% от исходного отмечено у восьми (44%) больных в группе комбинированной гормональной терапии и у девяти (45%) пациентов в группе химиотерапии (p > 0,05). Частичный ответ на терапию отмечен у 30 и 29% больных соответственно (p > 0,05).
Достоверных различий степени выраженности болевого синдрома и физической активности в группах также не отмечено. Медиана общей выживаемости составила 18 и 18,8 месяца соответственно, медиана безрецидивной выживаемости – четыре и шесть месяцев соответственно (p > 0,05). В группе комбинированной гормональной терапии наиболее частым побочным эффектом была транзиторная гипергликемия – 22% больных. В группе химиотерапии – гематологическая токсичность – 80% больных. Сделан вывод, что комбинированная терапия с использованием аналога соматостатина, дексаметазона, аналога ЛГРГ или кастрации не уступает по эффективности химиотерапии, однако первая обладает меньшей токсичностью и лучше переносится больными [9].
В другом рандомизированном исследовании оценивали эффективность комбинированной терапии с использованием октреотида в дозе 20 мг один раз в 28 дней в комбинации с дексаметазоном в дозе 4 мг в сутки с последующим снижением дозы и зометой в дозе 4 мг один раз в 28 дней и монотерапии зометой в дозе 4 мг один раз в 28 дней. В исследование было включено 38 больных в возрасте 78,8 ± 6,8 года. В группу комбинированной терапии рандомизировано 20 больных, в группу монотерапии зометой – 18. Результаты исследования показали, что комбинированная терапия с использованием октреотида была более эффективной, чем монотерапия зометой. Так, снижение уровня ПСА > 50% от исходного уровня отмечено у 13 (65%) больных в группе комбинированной терапии и ни у одного пациента в группе монотерапии. Медиана безрецидивной выживаемости составила семь месяцев в группе комбинированной терапии и один месяц в группе монотерапии (p 0,05). В группах наблюдались достоверные различия по уровню ПСА (p = 0,0014).











Опыт применения октреотида в пролонги-рованной форме выпуска при лечении кастрат-резистентного рака предстательной железы
Целью исследования была оценка эффективности препарата октреотид в зависимости от применяемой дозы (20 мг или 30 мг), путем изучения динамики уровня простатического специфического антигена. В ходе исследования была отмечена большая эффективность октреотида в дозировке 30 мг — положительный ответ на лечение (снижение или стабилизация простатического специфического антигена, симптоматический эффект) отмечен почти у 80% больных.
Рак предстательной железы (РПЖ) в настоящее время считается одной из самых серьезных проблем мужского населения. В Европе РПЖ является наиболее распространенной злокачественной опухолью, заболеваемость которой составляет 214 случаев на 100 тыс. мужчин [1]. В РФ первичная заболеваемость РПЖ в последнее время стремительно возрастает. В 2012 г. было зарегистрировано 29 082 новых случая при приросте заболеваемости 157,78% за 10 лет [2].
Эпидемиологическая ситуация осложняется тем, что более половины впервые выявленных случаев РПЖ диагностируются уже на стадии местнораспространенного – 35,3% – и метастатического рака – 17,8% [3, 4].
Андрогенная депривационная терапия (АДТ) – один из основных методов консервативного лечения распространенных форм РПЖ и более чем 80% больных позволяет стабилизировать процесс [5]. Однако в течение 2 лет у таких пациентов может развиваться резистентность к гормональным методам воздействия в форме кастрационно-резистентного рака предстательной железы (КРРПЖ) [6–8]. Ответ на АДТ продолжается в среднем 18–24 месяцев, после чего отмечается переход болезни в стадию кастрационной резистентности.
К одним из перспективных и недостаточно изученных направлений в лечении КРРПЖ относится назначение комбинированной терапии аналогами соматостатина длительного действия (октреотид) и дексаметазоном на фоне АДТ [9].
Соматостатин – ингибирующий пептид с экзокринной, эндокринной, паракринной и аутокринной активностью (выделен в 1973 г.), включает группу пептидов, содержащих 14 и 28 аминокислот. В настоящее время идентифицировано не менее 5 типов соматостатиновых рецепторов (SSTR 1–5), располагающихся на плазматической мембране клеток. Клетки ряда опухолей и их метастазы экспрессируют рецепторы соматостатина с высокой плотностью, существенно превышающей их плотность на клетках нормальных тканей. Наибольшая экспрессия соматостатиновых рецепторов (2-го и 5-го типов) наблюдается в нейроэндокринных клетках КРРПЖ. Нейроэндокринные клетки присутствуют в нормальной ткани предстательной железы, и их находят на всех стадиях РПЖ. Рецепторы соматостатина и его аналогов служат потенциальными мишенями при лечении РПЖ. Аналоги соматостатина, например октреотид, ингибируют рост рака простаты в эксперименте, оказывая непрямой антигормональный (за счет обратной связи) и прямой антимитотический эффекты, связанные с ингибированием соматостатиновых рецепторов [10, 11].
Потенциальный противоопухолевый эффект аналогов соматостатина может быть связан с торможением клеточного роста и ангиогенеза в опухоли, а также с увеличением интенсивности апоптоза опухолевых клеток. Ингибирующие эффекты на клеточном опухолевом уровне предположительно основаны на прямом действии, зависящем от экспрессии опухолью рецепторов к соматостатину и непрямом, имеющем значение в регуляции нормальных клеток, экспрессирующих рецепторы к соматостатину.
Имеется ряд клинических исследований, показывающих эффективность и безопасность применения аналогов соматостатина с дексаметазоном, на фоне АДТ у больных КРРПЖ [12, 13].
Целью исследования была оценка эффективности препарата октреотид в пролонгированной форме выпуска в зависимости от применяемой дозы (20 или 30 мг) путем изучения динамики уровня простатического специфического антигена (ПСА), оценки влияния препарата на статус активности пациентов, уровня болевого синдрома и метаболических изменений, оценки эффективности в зависимости от гистологического типа опухоли и количества костных метастазов, проведения мониторинга побочных эффектов.
С января 2010 по декабрь 2014 г. на базе Городской больницы № 57 проведено исследование, которое включило 92 пациента с КРРПЖ, получавших лечение аналогом соматостатина октреотидом (пролонгированная форма выпуска) в комбинации с дексаметазоном на фоне хирургической или медикаментозной кастрации.
Средний возраст больных составил 67,4 года (от 51 до 81 года). Пациенты были распределены на 2 группы в зависимости от дозировки октреотида: 1-я группа –37 больных, которым проводилась терапия октреотидом 20 мг в комбинации с дексаметазоном; 2-я группа – 55 больных, получавших октреотид 30 мг в комбинации с дексаметазоном. Пациенты обеих групп получали препарат октреотид в пролонгированной форме внутримышечно 1 раз в 28 дней в сочетании с пероральным применением дексаметазона: 4 мг/сут в течение первого месяца, 2 мг/сут в течение следующих 2 недель терапии, затем 1 мг/сут в качестве поддерживающей дозы до конца курса лечения.
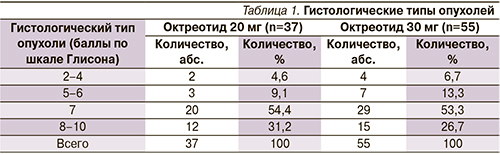
Среднее время от момента установленного диагноза до формирования гормонрезистентной фазы заболевания составило 22 месяца в 1-й группе, 24,3 месяца – во 2-й. При гистологической верификации диагноза преобладали умеренно- и низкодифференцированные формы РПЖ (табл. 1).
Среди пациентов 1-й группы местно-распространенный РПЖ (Т3–4N0M0) был диагностирован у 3 (9,1%), лимфогенно-диссеминированный (N1–M0) – у 5 (13,6%) и метастатический (N0–1M1) – у 28 (75%) пациентов. Во 2-й группе стадия Т3–4N0M0 верифицирована у 4 (6,7%) больных, N1M0 – у 7 (13,3%) и N0–1M1 – у 44 (80%). Средний уровень ПСА в 1-й группе составил 127,5 ± 240,6, во 2-й – 145,5 ± 359,5 нг/мл. Данные представлены в табл. 2.
Группы были однородными по возрасту больных и клинической стадии процесса; наблюдались достоверные различия по уровню ПСА. Перед началом лечения всем пациентам определены статус активности по шкале Карновского и оценка болевого синдрома по шкале ВОЗ. Шестьдесят девять больных были включены со статусом активности 80–100%, 16 со статусом активности 60–70% и 7 со статусом активности 50–60%. Данные по статусу активности представлены в табл. 3.

Большинство больных страдали болевым синдромом, 28 пациентов не нуждались в обезболивании. Нерегулярно принимали ненаркотические анальгетики 42 (45,7%) пациента, 18 (19,6%) больных нуждались в постоянном приеме ненаркотических анальгетиков и 4 (4,3%) периодически принимали наркотические анальгетики для снижения болевого синдрома. Данные представлены в табл. 4.
Эффективность лекарственного лечения оценивали после каждого курса комбинированной терапии, осуществляя гематологический контроль, определение уровня ПСА сыворотки крови, оценку качества жизни и уровня болевого синдрома, а также контроль метаболических изменений по модели IDF (от 2005 г.).
При положительном ответе на лечение комбинированную терапию продолжали до момента наступления прогрессирования (увеличение размеров и количества метастатических очагов или появление новых или 3 последовательных повышения уровня ПСА).
К положительному эффекту относили снижение или стабилизацию уровня ПСА сыворотки крови, положительную динамику показателей общего и биохимического анализа крови, снижение уровня болевого синдрома и улучшение качества жизни пациента.
Результаты исследования показали, что в группе больных, получавших октреотид 20 мг, количество курсов варьировалось от 2 до 12 (среднее 6,2±3,3). Во 2-й группе количество циклов было от 3 до 13 (среднее – 7,7± 3,4). Медиана времени до появления признаков прогрессирования составила 5 (2–13) и 7 (1 –10) месяцев в группах соответственно. По завершении исследования проведен мониторинг количества циклов введения препаратов в зависимости от гистологического типа опухоли и от количества костных метастазов (табл. 5 и 6).
Снижение уровня ПСА >50 % от исходного уровня в 1-й группе отмечено у 15 (40,7%) и у 28 (51,1%) больных во 2-й соответственно. У 5 (14,4%) пациентов, получавших октреотид 20 мг, и у 8 (15,6%) на фоне приема октреотида 30 мг отмечено снижение уровня ПСА >80 %. Стабилизация заболевания отмечена у 8 (22,2%) больных в 1-й группе и 11 (20%) – во 2-й (табл. 7).
При оценке градации боли число пациентов, не требующих приема анальгетических препаратов, в 1-й группе увеличилось на 4,5%, во 2-й – на 10% на фоне проводимой терапии. В то же время полностью отказаться от приема наркотических препаратов с целью обезболивания никто не смог. В целом следует отметить снижение градации болевого синдрома у 16,2% (6 из 37) во 2-й группе против 9,1% (5 из 55) пациентов в 1-й.
Положительная динамика наблюдалась также и в изменении статуса активности больных. Изменение статуса активности в положительную сторону произошло у 3 (9%) пациентов 1-й группы и у 7 (13,3%) в группе октреотида 30 мг. Данные отражены в табл. 8.

При оценке метаболических изменений каких-либо значимых отклонений не наблюдалось у больных обеих групп, за исключением гипергликемии, наблюдавшейся у 6 (16,2%) пациентов 1-й группы и у 13 (23,6%) 2-й. Коррекция углеводного обмена у этих пациентов достигнута использованием диетического стола № 9 и лишь у 2 (5,4%) больных 1-й группы и 4 (7,2%) во 2-й – дополнительным применением пероральных сахароснижающих препаратов.
Следует отметить, что повышение ПСА в течение первых двух месяцев не более чем на 50% (при ПСА 20 нг/мл) не служит поводом для отмены препаратов. Уменьшение боли в костях, улучшение качества жизни и статуса активности пациента – критерии продолжения лечения. Результаты нашего исследования свидетельствуют о том, что уровень ПСА является прогностическим фактором, но не может служить достаточным основанием для отказа от намеченноголечения.
При проведении исследования нами опробована схема ступенчатой терапии, а именно перевод ряда больных с 20 на 30 мг октреотида. Такой переход осуществлялся на разных сроках лечения в случае отсутствия или недостаточного эффекта от использования дозировки 20 мг. Данная методика позволила пролонгировать курс применения октреотида пациентам, но уже в увеличенной дозе.
Лечение больных октреотидом в пролонгированной форме как в 1-й, так и во 2-й группах не сопровождалось какими-либо серьезными специфическими побочными токсическими реакциями.
Применение аналога соматостатина октреотида, его пролонгированной формы, на фоне андрогенной абляции приводит к достижению объективного эффекта, позволяя отодвинуть сроки начала химиотерапии или иных дорогостоящих методов лечения КРРПЖ.
В ходе исследования отмечена большая эффективность октреотида в дозировке 30 мг – положительный ответ на лечение (снижение или стабилизация ПСА, симптоматический эффект) отмечен почти у 80% больных.
Применение октреотида 30 мг имеет удовлетворительный профиль переносимости, что немаловажно при использовании препарата пожилыми и ослабленными пациентами.
