Анатомия предстательной железы представляет огромный интерес для изучения проблем мужского здоровья. Простата необходима для функционирования мочеполовой системы, а знание особенностей ее строения помогает понять этиологию ряда патологических процессов. Это важно при рассмотрении возрастных изменений в организме мужчины.
Предстательная мужская железа
Простата является исключительно мужским внутренним органом, принимающим активное участие в обеспечении половых функций. Секретируемая жидкость в предстательной железе составляет почти треть всего эякулята и содержит различные ферменты, иммуноглобулины и другие ингредиенты, позволяющие разжижать сперму, обеспечивая ее двигательную способность и жизнеспособность сперматозоидов. Функциями железы считается способствование сперматогенезу, обеспечение передвижения сперматозоидов, создание у мужчины сексуального влечения, контроль уровня ряда гормонов, а также исполнение роли клапана в мочевой системе при эрекции.
Положение предстательной железы в организме — нижняя часть малотазовой полости. Размещается под мочевым пузырем со смещением немного назад. Она соприкасается задней своей поверхностью с прямокишечной передней стенкой, что позволяет проводить пальпацию органа через анальное отверстие. Здесь прощупываются семявыносящие протоки и семенные пузырьки, примыкающие к стенке железы. Передняя часть простаты имеет соединение с лобковым симфизом через лобково-предстательную мышцу (связку).
Вверху (основание простаты) предстательная железа плотно прилегает к мочевому пузырю, охватывая мочевыводящий канал. Простатическая зона исполняет роль клапана. Во время эрекции железа пережимает канал, блокируя мочеиспускание, открываются выходы семяновыносящих протоков, связывающие предстательную железу и уретру.
Нижняя часть органа (верхушка) соприкасается с мочеполовой диафрагмой. Располагающиеся здесь мышцы промежности ограничивают выход из полости малого таза и фиксируют предстательную железу.
Функционирование железы обеспечивает ее сложное альвеолярно-трубчатое строение. Она относится к органам непарного типа и составлена из железистой паренхимы и гладкомышечных тканей, окруженных капсулой. Простата обладает плотной, но эластичной констистенцией, и формой, напоминающей каштан. Аномальная форма характеризуется поперечным или фронтальным (порядка 4 см), продольным или вертикальным (около 3 см) и сагиттальным (2 см) размером. Масса ее у взрослого человека составляет 16-22 г. У детей орган находится на стадии развития, а окончательного объема достигает к 16-18-ти летнему возрасту.
О строении предстательной железы
В строении предстательной железы различаются такие основные части – основание, верхушка, передняя и задняя поверхность, а также нижнелатеральная зона. Четко просматривается долевая структура органа. Железа покрыта тонкой соединительнотканной оболочкой (капсулой).
По составу тканей выделяется железистая паренхима и мышечное вещество, причем они неравномерно распределены по объему. В районе прямой кишки более развита паренхима, а вокруг мочевыделительного канала преобладает мышечная ткань. Паренхима пронизана семявыносящими протоками. Питание органа обеспечивается кровеносными и лимфатическими сосудами, а многочисленные нервные волокна отвечают за необходимую его иннервацию.
В строении органа выделяются отдельные доли простаты – правая и левая доля предстательной железы, а также средняя доля предстательной железы. Первые две доли соединяются между собой перешейком, который плотно прилегает к мочевому пузырю. Граница перешейка проходит по местам ввода в железистую полость семявыносящих протоков.
Когда рассматривается предстательная железа, средняя доля формируется следующим образом. В молодые годы перешеек представляет собой небольшой язычок. С возрастом он утолщается, а его размеры становятся сравнимыми с основными долями, что дает полное основание отнести его к третьей, дополнительной доле. К тому же следует отметить, что новая доля становится важным фактором в проблемах мочеиспускания.
Мышечные волокна содержатся в большом количестве в обеих долях. Множество их расплагается возле протоков, что позволяет путем периодического сдавливания этих каналов обеспечивать опорожнение (выброс) секрета наружу в момент эрекции. Это особый вид мышц, которыми невозможно управлять. Их поведение регулируется нервными импульсами и гормональным воздействием, за что ответственна вегетативная система. Аналогами такого механизма регуляции является потоотделение и кишечная перистальтика.
Помимо управления перемещения простатического секрета, мышечные ткани отвечают и за клапанную функцию. Именно поэтому, их количество увеличивается с приближением к мочевыводящему каналу. За счет сокращения мышечных волокон блокируется поток мочи в нужный момент.
Особого внимание требует средняя доля, возникающая с возрастом на месте перешейка. Ее увеличение вызвано разрастанием достаточно плотной, соединительной ткани. Это вызывает компрессию мочевыводящего канала и проблемы с мочеиспусканием.
Предстательная железа (доля) сверху покрыта тонким слоем соединительной ткани – капсулой. Она имеет строение плотной пленки, от которой отходят отростки. Они внедряются в ткани предстательной железы по всему ее объему, формируя перемычки, разделяющие доли органа на мелкие, многочисленные дольки. Эти перемычки называются септами и обеспечивают дольчатую структуру железы. Сформированные доли имеют разные размеры, вплоть до микроскопических. Основная функция капсулы – внешняя защита и ограничение объема органа.
Доли предстательной железы. Фото предоставлено flickr.com
Иннервацию, т.е. регуляцию органа со стороны нервной системы, обеспечивают достаточно развитые нервные структуры простаты. Их основу составляют особо чувствительные, постганглионарные волокна парасимпатического и симпатического типа. В предстательную железу они направляются из нижнего подчревного нервного сплетения. На железистой поверхности они формируют свое предстательное сплетение.
Кровоснабжение предстательной железы обеспечивается из артерий, являющихся ветвями средних кровеносных сосудов прямой кишки. Венозному кровотоку способствуют широкие вены, которые располагаются в непосредственной близости от железы и связано с системами мочевого пузыря и нижнего отдела кишечника. Лимфососуды связаны с подвздошными и частично с крестцовыми лимфаузлами.
Возрастные структурные анатомические изменения
Многочисленные исследования доказывают, что возрастная (старческая) атрофия существенно влияет на строение предстательной железы, приводя к ее дисфункции. Заметные изменения обнаруживаются уже в 43-46 лет. Постепенно меняется форма органа. Он уменьшается в размере и вытягивается в поперечном направлении.
Возрастные анатомические изменения претерпевает система кровоснабжения простаты. В молодости артерии имеют штопорообразный извив, что обеспечивает нормальный кровоток. После 45-50 лет количество сосудов уменьшается, и к 60-62 годам формируется редкопетлистое сплетение артерий. Уменьшается и внутриартериальный просвет. Все это приводит к значительному ухудшению кровоснабжения.
Распределение кровеносных сосудов становится с возрастом все более неравномерным. Межжнлезистые артерии вытягиваются, а артерии средних зон, наоборот, становятся короче. Диаметр внутриорганных артерий уменьшается с 215-22 мкм до 125-135 мкм. Постепенно ухудшается и венозный отток, т.к. отключается периуретральное венозное сплетение из-за пережимания уретры. Начиная с 44-47 лет, начинается смещение мочевыводящего канала внутри простаты. В результате железа принимает форму подковы.
Старческие процессы приводят к заметному изменению ангиоархитектоники простраты. Это не может не сказаться на структуре тканей, и, прежде всего, страдает железистая паренхима. В результате развитие получают такие патологии, как простатит и аденома простаты. Высок риск появление опухолевых образований.
Ситуацию значительно обостряют различные заболевания и хирургические вмешательства. Все, что вызывает существенные гормональные сбои, способствует ускорению необратимых изменений. В частности замечено, что резекция доли щитовидной железы при лечении ее патологий, коренным образом меняет гормональный фон, что сказывается на репродуктивной функции мужчины. Нарушается процесс образования и движение спермы, а следовательно, и работа предстательной железы. Это ведет к преждевременной атрофии железистой ткани.
Клиническая анатомия предстательной железы
Предстательная железа (простата) — железисто-мышечный орган, расположенный в подбрюшинном этаже передне-нижнего отдела таза. Предстательная железа охватывает, со всех сторон, простатическую часть мочеиспускательного канала.
Предстательная железа и ее анатомическое окружение представлены на рис. 1.1., а органы таза и мочеиспускательный канал мужчины на рис. 1.2.

Рис. 1.1. Предстательная железа и ее анатомическое окружение

Рис. 1.2. Органы таза и мочеиспускательный канал мужчины
Семявыносящие протоки входят в железу на задней поверхности, напраатяются в толще железы вниз, медиально и кпереди и открываются в простатическую часть уретры (рис. 1.3).

Рис. 1.3. Анатомо-функциональное единство мочеполовых органов
Участок железы, расположенный между обоими семявыносящими протоками (ductus ejaculatorii) и задней поверхностью уретры, имеющий клиновидную форму, составляет средний отдел железы, isthmus prostatae (lobus medius). Остальную, большую часть, составляют lobi dexter et sinister, которые, однако, на поверхности не разграничены резко друг от друга. Средняя доля представляет хирургический интерес, так как, увеличиваясь при гипертрофии простаты, может вызывать значительные нарушения мочеиспускания.
Наибольшим диаметром предстательной железы является поперечный (близ основания); он равен в среднем 3,5 см, переднезадний — 2 см, вертикальный — 3 см.
Простата окружена фасциальными листками, происходящими из fascia pelvis и образующими вместилище, в котором, кроме предстательной железы, находятся клетчатка и заложенное в ней довольно объемистое венозное сплетение (plexus prostaticus), располагающееся главным образом в переднем отделе под ligg. pubovesicalia и по бокам предстательной железы.
Кнутри от фасциальной оболочки находится собственно капсула простаты, состоящая из гладкой мышечной и соединительной ткани. Ткань простаты состоит из желез, погруженных в основу, состоящую преимущественно из мышечной ткани; дольки ее состоят из тонких, слегка разветвленных трубочек, впадающих в протоки простаты (в количестве 20-30), которые открываются на задней стенке предстательной части уретры.
Часть предстательной железы кпереди от проходящего через нее мочеиспускательного канала состоит почти исключительно из мышечной ткани. Совокупность гладкой мускулатуры предстательной железы носит название substantia muscularis (рис. 1.4).

Рис. 1.4. Анатомическая схема предстательной железы и простатической части уретры.
1 — капсула, 2 — предстательная часть мочеиспускательного канала, 3 — ацинусы железок, 4 — устья выводных протоков ацинусов, 5 — устья семявыносящих протоков на дне семенного бугорка, 6 — мышечный слой, 7 — семенной бугорок.
Кровоснабжается простата из аа. vesicales inferior и аа. rесtales mediae. Вены вступают в plexus vesicalis et prostaticus, из которого выносят кровь vv. vesicales inferiores; сосуды предстательной железы достигают полного развития лишь после наступления половой зрелости.
Лимфатические сосуды вливаются в узлы, расположенные в передних отделах полости таза, вдоль сосудов запирательной ямки. Иннервация происходит из plexus hipogastricus inferior.
Все мочеполовые органы мужчины, находящиеся в малом тазу и мошонке, а также почечно-уретральная система имеют анатомо-морфофункциональное единство, т. е. нарушение структуры и функции одних ведет к нарушениям в жизнедеятельности всех остальных.
Так, например, заболевания почек сопровождаются выделением продуктов воспаления, которые попадают по мочеточникам в мочевой пузырь и далее в уретру и вовлекают в воспалительный процесс предстательную железу. В свою очередь воспалительные изменения в простате из-за отека или фибросклероза инициируют нарушение оттока мочи из почек, и, как следствие, сначала легкие, а затем и тяжелые формы почечной недостаточности (см. рис. 1.3).
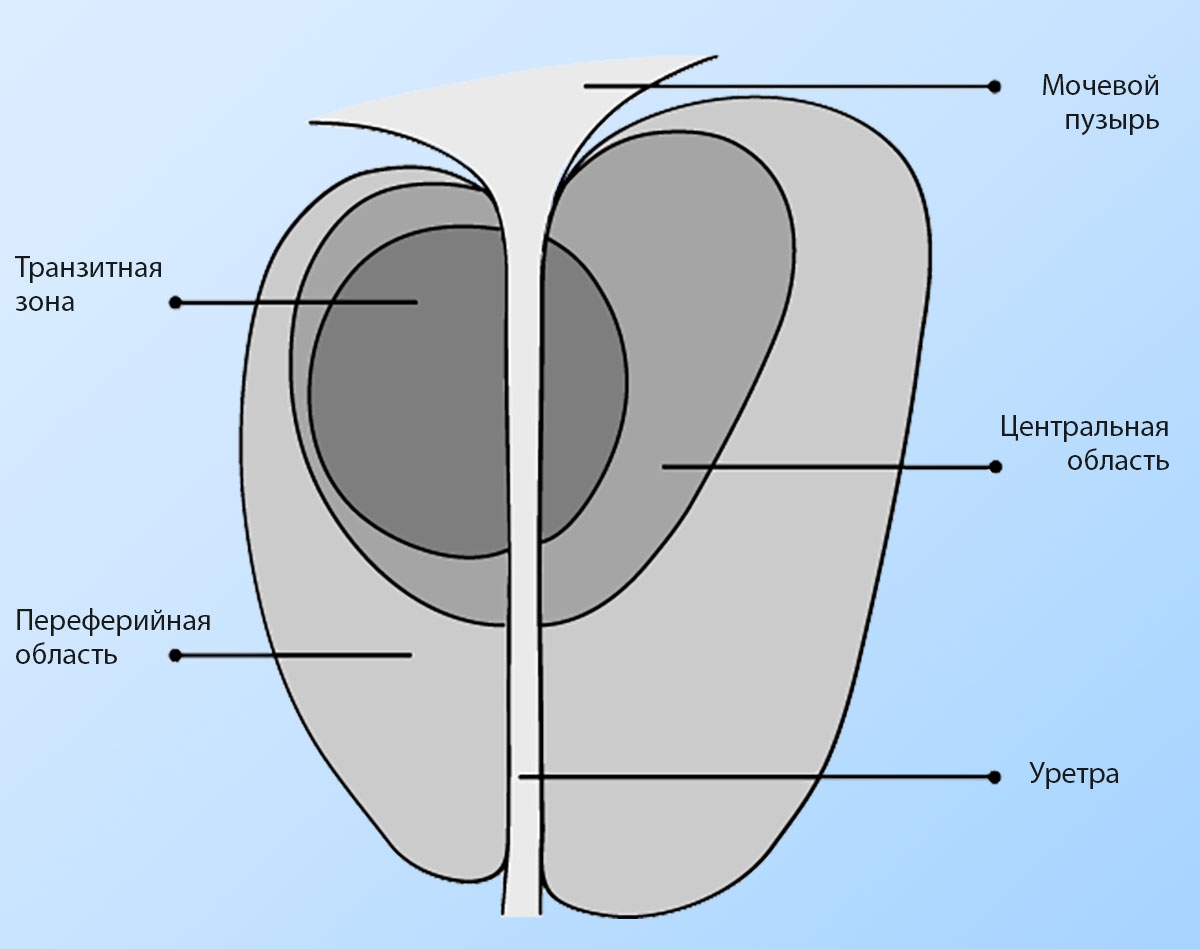
Существует множество классификаций долевого строения предстательной железы (ПЖ). Урологи традиционно выделяют три доли — две боковые и среднюю. Однако существовали и другие классификации: деление ПЖ на 5 долей — переднюю, заднюю, среднюю и две боковые, на 6 долей — две задние, две внутренние и две боковые.
В настоящее время наиболее распространенной является зональная анатомия предстательной железы, разработанная J. Е. McNeal (1981). Он выделил четыре железистые зоны (центральную, периферическую, две переходные) и четыре фиброзно-мышечных слоя (переднюю фибромускулярную строму, препростатический сфинктер, продольные гладкомышечные волокна уретры и постпростатический сфинктер) (рис. 1.5).

Рис. 1.5. Схема зонального строения предстательной железы
Деление органа на эти доли обусловлено различием гистологического строения желез в них и имеет клиническое значение. Центральная зона, прилежащая к семенным пузырькам, относительно мало склонна к патологическим изменениям, периферическая зона часто поражается злокачественными и воспалительными процессами, переходные зоны нередко являются источником развития доброкачественной гиперплазии простаты.
Процесс репродукции человека зависит не только от качества и количества производимого организмом мужчины семени, но и от возможности вынесения его наружу, от характера функционирования и взаимодействия звеньев семявыносящих путей. Простата и производимый ею простатический сок занимают центральное место и играют важнейшую роль в процессе функционирования органов репродукции мужчины (рис. 1.6).

Рис. 1.6. Пути выведения семени.
1 — testis, 2 — tunica albuginea, 3 — septula testis, 4 — tubuli seminiferi contorti, 5 — tubuli seminiferi recti, 6 — rete testis, 7 — mediastinum testis, 8 — ductuli effercntes, 9 — ductus epididymidis, 10 — epididymidis, 11 — pars prostatica urethrae, 12 — vesicula seminal is, 13 — vesica urinaria, 14 — corpus cavemosum penis.
Микроанатомия предстательной железы
С целью определения морфологического субстрата известных заболеваний ПЖ (хронического простатита, доброкачественной гиперплазии и рака) проведено сопоставление данных ультразвукового исследования 56 трупных предстательных желез и гистологического исследования участков предстательной железы, имеющих эхографические признаки заболеваний.
Предстательные железы выделяли вместе с прилежащей стенкой прямой кишки (полосой 5 х 10 см) и округлой пара-уретральной частью мочевого пузыря (диаметром 5 см). Участки парауретральных органов выделяли для лучшей ориентации простаты в пространстве при выполнении дальнейших исследований. Выделено 56 предстательных желез умерших от различных причин, имевших в анамнезе заболевания ПЖ.
Произведено 170 гистологических исследований (в одной предстательной железе практически всегда встречалось несколько различных эхографических изменений, поэтому проводилось гистологическое исследование нескольких участков ПЖ).
Свежие (не более 1 сут) выделенные простаты доставляли в отделение ультразвукового исследования (УЗИ) в стеклянных банках с крышками, ничем не заливали, не фиксировали — для сохранения структуры: выполняли УЗИ ректальным датчиком через стенку прямой кишки, выделенную вместе с железой; необходимую компрессию обеспечивали второй рукой в перчатке (рис. 1.7).

Рис. 1.7. Методика проведения УЗИ выделенных желез. а — контейнер для доставки предстательных желез; б — врач-исследователь, выполняющий УЗИ выделенной кадаверной простаты на аппарате HDI-5000.
УЗ-исследование документировалось снимками. При выявлении в структуре предстательной железы предполагаемых патологических эхографических признаков заболеваний участки ткани с этими изменениями препарировали, фиксировали формалином; гистологические срезы окрашивали гематоксилином и эозином (или по Ван Гизону с докраской гематоксилином), микроскопировали; фотографировали.
Далее представлены примеры иллюстративного материала на основе гистологических микропрепаратов.
Камни простаты
Камни простаты, кальцинаты, петрификаты, амилоидные тельца, простатические пробки — все эти термины оказались в нашем исследовании собственными названиями различных стадий (этапов) одного и того же процесса камнеобразовании при эволюции предстательной железы (рис 1.8-1.10).

Рис. 1.8. I стадия камнеобразования — образование «предкамня». Формирующийся «предкамень». В просвете мелкого протока, состоит из сгустка слущенного эпителия, пропитанного белковой субстанцией; находится в просвете мелкого протока с атрофичным эпителием стенки (вероятно, самая начальная стадия формирования белкового тельца — предкамня).

Рис. 1.9. II стадия камнеобразования. Множественные амилоидные тельца и просвете расширенного ацинуса, с различной степенью кальцификации. Пролифирация, гиперплазия железистого эпителия с образованием псевдопапилярных структур (сосочков) вследствие хронического воспаления ПЖ (хронического простатита).

Рис. 1.10. III стадия камнеобразования. Простатолитиаз (III стадия): истинные камни, полностью кальцифицироиавшиеся амилоидные тельца в просвете протоков и ацинусов.

Рис. 1.11. I стадия XII — альтерация, отек: альтерация (повреждение) паренхимы предстательной железы вследствие отека стромы с полиморфно-клеточной инфильтрацией и большим количеством сегмеитоядерных лейкоцитов.

Рис. 1.12. II стадии — инфильтрация, пролиферация, уплотнение: срез простатического протока с инфильтрацией (вплоть до повреждения) стенки и гнойным содержимым и просвете

Рис. 1.13. III стадия фиброз, рубцевание, склероз, сморщивание: склероз паренхимы, замещение соединительной тканью структур ПЖ, нарушение архитектоники вследствие разрешения патологического процесса
