Диагностика >> аденома и рак предстательной железы
Предстательная железа (простата) – это мышечно-железистый орган расположенный на нижнем полюсе мочевого пузыря у мужчин. Через простату проходит начальная (простатическая) часть мочеиспускательного канала в которую открываются выводные канальцы семенных мешочков.
Аденома предстательной железы представляет собой доброкачественную гиперплазию (доброкачественную опухоль) тканей простаты, которая трудно поддается диагностике. Это заболевание является одним из наиболее часто встречающихся урологических заболеваний у мужчин.
Патогенез аденомы простаты тесно связан с гормональными изменениями происходящими в организме мужчины с возрастом. Риск развития аденомы простаты пропорционален возрасту мужчины. Примерно 50% мужчин в возрасте 40 лет имеют признаки гиперплазии предстательной железы, а в 80-ти летнем возрасте аденома простаты обнаруживается у 100% мужчин.
Гиперплазия (увеличение объема) тканей предстательной железы ведет к сдавлению мочеиспускательного канала. Этот феномен определяет развитие основных симптомов болезни.
Первым этапом диагностики является опрос больного (сбор анамнеза), который позволяет установить характер жалоб больного, время их возникновения и эволюцию с момента появления до момента обращения к врачу. Первым делом врач фиксирует возраст больного. Как уже упоминалось выше, риск аденомы простаты значительно возрастает после сорокалетнего возраста. Установление характера симптомов и динамики их развития, является не менее важным моментом, так как это позволяет осуществить дифференциальный диагноз аденомы простаты от других заболеваний предстательной железы на самых ранних этапах диагностики.
Нарушения мочеиспускания могут быть следствием и других заболеваний, например, хронического простатита. Для дифференциального диагноза аденомы простаты от хронического простатита, важное значение имеет болевой синдром, присутствующий при простатите и отсутствующий при аденоме.
Длительное прогрессивное сдавление мочеиспускательного канала аденомой простаты, вызывает компенсаторную реакцию со стороны мышечных стенок мочевого пузыря (утолщение мышц мочевого пузыря). Однако, этот процесс может лишь на небольшое время поддержать функцию мочеиспускания. Конечная фаза заболевания аденомой простаты характеризуется развитием недержания мочи и отсутствием позывов при растяжении стенок мочевого пузыря.
Нужно отметить, что у больных с выраженным нарушением функции выведения мочи, помимо симптомов аденомы простаты могут присутствовать и симптомы различных осложнений: пиелонефрит, гидронефроз, мочекаменная болезнь, которые развиваются в результате задержки и неполного выведения мочи.
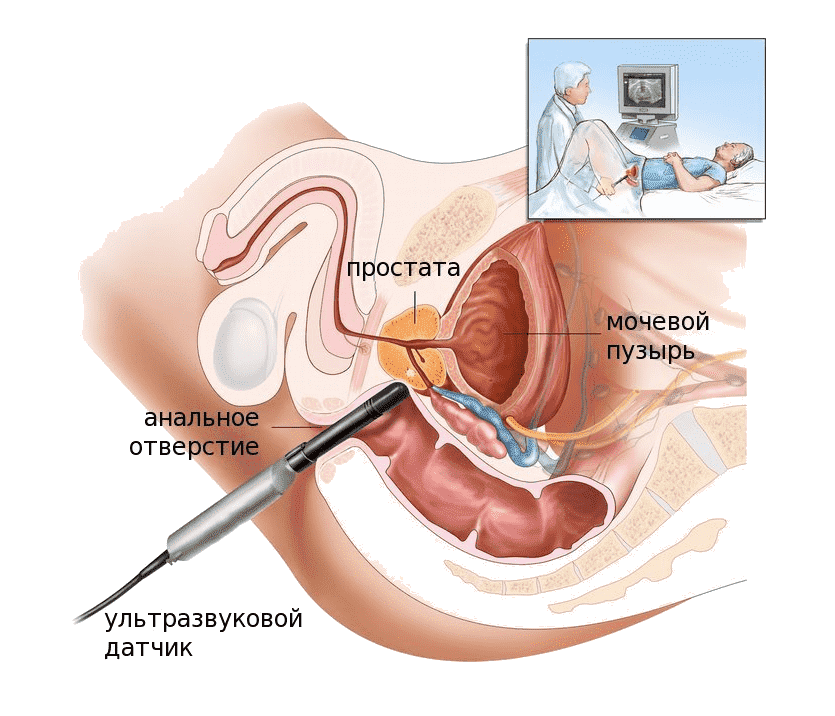
Дальнейшим этапом диагностики является пальцевое трансректальное исследование предстательной железы. Этот метод позволяет определить размеры и консистенцию простаты, а также дифференцировать аденому простаты от рака предстательной железы. Для аденомы простаты характерен центральный рост, тогда как рак предстательной железы чаще всего развивается в периферических отделах простаты.
Из инструментальных методов диагностики чаще всего используют ультразвуковое исследование предстательной железы. Этот метод обладает большой информативной ценностью и позволяет определить точное расположение аденомы, размеры опухоли. Обычно проводят комплексное ультразвуковое исследование органов мочеполовой системы. При этом, могут быть обнаружены некоторые осложнения или заболевания сопутствующие аденоме простаты: камни в почках, камни мочевого пузыря, гидронефроз и пр. Все это усложняет диагностику и усугубляет состояние больного.
Для диагностики функции почек и проходимости мочевых путей назначают экскреторную урографию. Это радиологический метод исследования заключается во внутривенном введении контрастного вещества и наблюдении за его выделением почками при помощи рентгеновских снимков. Экскреторная урография позволяет установить начальные стадии хронической почечной недостаточности, предоставляет информацию о состоянии путей выведения мочи.
В последнее время все более популярным методом диагностики становится иммунологическое определение простат специфического антигена (ПСА). ПСА представляет собой специфический белок, концентрация которого в крови повышается при различных опухолевых и воспалительных поражениях предстательной железы.
Рак предстательной железы является самой распространённой злокачественной опухолью у мужчин, а так же второй по счету причиной смертности от онкологических заболеваний среди мужчин (первое место занимает рак легкого). Группу риска составляют мужчины старше 55 лет. В редких случаях рак предстательной железы развивается у мужчин моложе 50 лет. Максимальная заболеваемость наблюдается среди мужчин в возрасте старше 70 лет (146, 1 на 100 000 мужского населения).
Высокие показатели смертности от этого заболевание обусловлены длительным бессимптомным течением болезни, что является причиной несвоевременной диагностики. В последнее время уменьшилось количество больных на ранних стадиях заболевания, зато увеличилось число больных в IV стадии рака предстательной железы. Более 60% больных обращаются к врачу уже при наличии метастаз в отдаленных органах, что делает прогноз заболевания весьма сомнительным.
В диагностике рака предстательной железы различают несколько основных этапов:
- Сбор анамнеза и осмотр больного;
- Пальцевое трансректальное исследование предстательной железы;
- Ультразвуковое исследование предстательной железы;
- Определение простат специфического антигена (ПСА);
- Гистологическое исследование тканей простаты.
При осмотре больного обращают внимание на его общее состояние, массу тела состояние кожных покровов. Особое внимание уделяется осмотру лимфатических узлов и печени.
Пальцевое трансректальное исследование предстательной железы является наиболее простым и доступным методом диагностики рака простаты. При пальпации предстательной железы врач может выявить следующие симптомы злокачественной опухоли: плотная консистенция и ассиметричная форма предстательной железы, наличие локального или диффузного уплотнения, неподвижность предстательной железы, вовлечение в процесс прилежащих органов (мочевой пузырь, прямая кишка), пальпируемые семенные пузырьки.
Ультразвуковая диагностика предстательной железы. Наиболее часто используется трансректальное ультразвуковое исследование, обладающее большей информативностью. Периферический отдел предстательной железы занимает около 75% от общего объема простаты. Определение очага патологического роста в этой зоне позволяет в 80% установить диагноз рака предстательной железы.
Диагностика методом определения концентрации простат специфического антигена. Повышение концентрации ПСА в крови не является специфическим признаком рака предстательной железы. ПСА повышается также и при простатите или при аденоме простаты. Однако, отмечена взаимосвязь между концентрацией ПСА в крови и гистологической формой рака простаты. В меньшей степени по концентрации ПСА можно судить о клинической стадии рака предстательной железы.
Физиологическая концентрация ПСА в крови увеличивается с возрастом мужчины. Так, в 40 — 49 лет она составляет 2,5 нг/мл, в 50 — 59 лет — 3,5 нг/мл, в 60 — 69 лет — 4,5 нг/мл, а в 70 — 79 лет — 6,5 нг/мл.
Уровни ПСА превышающие 10-20 нг/мл свидетельствуют о том что опухоль переросла за пределы капсулы простаты. Концентрация ПСА выше 40 нг/мл говорит о наличии метастаз.
Окончательная диагностика рака предстательной железы устанавливается только после гистологического исследования тканей опухолей.
Для диагностики стадии рака предстательной железы (наличие отдаленных метастаз) проводят радиологическое исследование легких, ультразвуковое исследование печени и лимфатических узлов брюшной полости, а так же сцинтиграфию и радиографию костей.
- Липшульца Л. Урология для врачей общей практики, Спб. : Питер, 1997
- Лопаткин,Н.А. Доброкачественная гиперплазия предстательной, М., 1997
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
После 35–40 лет лишь немногие из представителей сильного пола задумываются о состоянии предстательной железы. А ведь коварные заболевания – аденома (гиперплазия простаты) и рак – часто не дают о себе знать очень долго. Доброкачественное разрастание простаты встречается у каждого десятого мужчины от 40 до 50, а злокачественные клетки появляются у каждого двадцатого. Как диагностировать болезнь на ранней стадии и избежать неприятных последствий?

Медики до сих пор спорят о том, что вызывает развитие аденомы (гиперплазии) и рака простаты
Что такое аденома (гиперплазия) предстательной железы
Аденома – это устаревшее название гиперплазии простаты.
Гиперплазия простаты – это доброкачественное разрастание железы, при котором происходит нарушение мочеиспускания из-за сужения мочевыводящего канала. Из-за застоя мочи развивается цистит, пиелонефрит, мочекаменная болезнь или другое заболевание. Привычный образ жизни больного нарушается.
- с возрастом, из-за патологических изменений в тканях;
- на фоне гормональных нарушений (метаболизма тестостерона и эстрогенов);
- при сопутствующих заболеваниях и частых стрессах.

Гиперплазия простаты – это не онкологическое заболевание
При патологии наблюдаются трудности с мочеиспусканием:
- оно становится более продолжительным, напор недостаточный;
- для опорожнения необходимо напрягать брюшной пресс;
- появляется потребность в частом ночном мочеиспускании из-за скопления остаточной мочи;
- на поздней стадии развивается недержание мочи.
- Сбор анамнеза – жалобы на боли, возрастной критерий, выявление симптомов и динамики развития заболевания.
- Пальцевое ректальное исследование железы на предмет определения размеров и структуры органа.
- УЗИ простаты или органов мочеполовой системы (обычное и трансректальное).
- Иммунологическое определение онкомаркера ПСА, концентрация которого повышается в крови при опухолевых и воспалительных процессах предстательной железы.
После 50 лет посещать врача стоит раз в год или при появлении малейшего дискомфорта в области таза
Лечение гиперплазии простаты
В зависимости от возраста пациента, размера и формы предстательной железы и клинической картины заболевания возможно консервативное или хирургическое лечение. Медикаментозным путем с патологическим разрастанием тканей справляются на начальной стадии, пока железа не увеличилась до 50 см3 и не привело к выраженным нарушениям мочеиспускания.
Если образование снижает качество жизни, а к лекарственной терапии есть противопоказания, выполняют полостную операцию или трансуретральную резекцию. Разработаны и другие альтернативные методы лечения гиперплазии предстательной железы, например крио-, микроволновая терапия, ультразвук, инъекции ботокса. В прогрессивных клиниках предлагают инновационный малотравматичный способ (эндоваскулярную эмболизацию артерий простаты) который не имеет противопоказаний и не вызывает осложнений.
Справиться с гиперплазией простаты можно в любом возрасте, однако степень травматичности воздействия будет разной в зависимости от состояния железы. В случае со злокачественной опухолью прогнозы не такие радужные. Тем не менее, на первой и второй стадиях рак предстательной железы излечим практически в 100 % случаев. Главная задача мужчины – быть начеку и регулярно посещать уролога, а после пятидесяти – сдавать кровь на наличие онкомаркеров и проходить УЗИ.
Онкологические заболевания протекают иначе.
Рак предстательной железы
Злокачественный процесс длительное время протекает бессимптомно. На поздней стадии клетки распространяются по кровеносным и лимфатическим путям, ткани разрастаются в окружающие органы: прямую кишку, мочевой пузырь, брюшную полость, – и дают метастазы. Характерные боли появляются на третьей-четвертой стадиях.
Причина возникновения заболевания остается неизвестной.
К факторам риска развития заболевания относят:
- неустойчивый гормональный фон;
- расовую принадлежность (чаще болеют африканцы и афроамериканцы);
- недостаточное употребление в пищу клетчатки;
- влияние на организм канцерогенов, например, в условиях вредного производства;
- обнаружение рака простаты у родственников.
Исследования показали, что чаще раком простаты болеют мужчины, употребляющие в пищу много мясных и молочных продуктов. Вероятно, избыток жиров активизирует выработку тестостерона. Кроме того, во время жарки в продукте появляются канцерогенные вещества.
- 1 стадия– протекает бессимптомно. Выявление болезни происходит случайно или во время планового обследования.
- 2 стадия– мочеиспускание по-прежнему в норме, болевого синдрома нет. Заподозрить заболевание возможно во время ректального исследования. Увеличивающиеся образования заметны и на УЗИ.
- 3 стадия– опухоль разрастается за границы простаты на основание мочевого пузыря, стенки таза. Появляются дискомфорт, учащенное мочеиспускание, гематурия (частицы крови в моче), иногда метастазы в районе тазовых лимфоузлов.
- 4 стадия– опухоль достигает больших размеров. Пациент страдает от дизурических расстройств. Метастазы поражают кости, лимфатические узлы и внутренние органы. Ухудшается самочувствие, снижается вес.
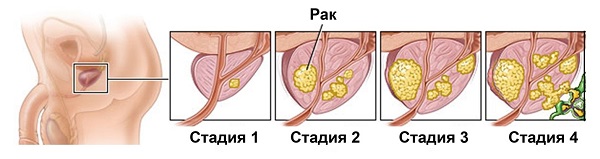
Часто рак простаты диагностируют на 3–4 стадии, когда появляется выраженная симптоматика
Гиперплазия разрастается в центре железы, а раковые клетки развиваются в 90 % случаев на периферии. При разрастании железистого эпителия говорят об аденокарциноме. Плоскоклеточный рак затрагивает плоский эпителий, тубулярный – узкие каналы со специфическим секретом, а альвеолярный – концевые отделы простаты.
Во время осмотра и сбора анамнеза урологи обращают внимание на массу тела и состояние кожных покровов, состояние лимфатических узлов и печени. При пальпации можно определить объем, асимметрию простаты, локальное или диффузное уплотнение, неподвижность, оценить семенные пузырьки. Чтобы поставить итоговый диагноз, выполняют биопсию. Через промежность или прямую кишку с помощью специфической иглы для исследования берут незначительную часть железы.
Увеличение концентрации ПСА в крови сверх физиологической нормы – это серьезный сигнал. В зависимости от возраста этот показатель составляет от 2,5 нг/мл в 40–49 лет до 6,5 – в 70–79.

Статистика онкологических заболеваний в России
Нет 100 % профилактических способов, которые бы предотвратили развитие онкопроцесса. Однако каждому мужчине по силам регулярно проходить профилактические осмотры и следовать рекомендациям. Не стоит отказываться от ультразвукового или ректального исследования простаты, а анализ крови на ПСА – сдавать по назначению уролога, даже если состояние здоровья не вызывает опасений.

После эмболизации артерий простаты пациенты быстро возвращаются к полноценной жизни
Лечение рака предстательной железы
- Химиотерапия. Малоэффективна само по себе, поэтому ее комбинируют с лучевой терапией. Действие лекарств блокирует выработку тестостерона – состояние пациента улучшается, рост опухоли замедляется.
- Лучевая терапия. Облучение через кожные покровы предотвращает появление метастазов. Рекомендована пациентам с начальными и средними формами рака без широкого метастазирования, в том числе старше 70 лет.
- Оперативный подход (радикальная простатэктомия). Если опухоль не успела дать метастазов, назначают полное удаление простаты.

Если болезнь вошла в третью или четвертую стадию, вероятность благоприятного исхода сильно снижается
Аденома предстательной железы: диагностика и лечение
Диагностика аденомы предстательной железы
Диагностика доброкачественной гиперплазии предстательной железы как правило не вызывает затруднений и включает в себя следующие исследования:
- Заполнение опросника IPSS и 24-часовых дневников мочеиспусканий
- Лабораторные исследования: общий и биохимический анализы крови, общий анализ мочи, уровень общего ПСА крови (простатспецифический антиген),
- Повышенный уровень общего ПСА крови может указывать на возможные инфекционные или даже злокачественные заболевания ПЖ,
- Пальцевое ректальное исследования ПЖ,
- УЗИ предстательной железы (трансабдоминально и/или трансректально) УЗИ мочевого пузыря, УЗИ почек (оценивается объем предстательной железы, наличие объема остаточной мочи после мочеиспускания, состояние верхних мочевых путей при хронической или острой задержки мочи),
- Урофлоуметрия (качественная оценка скорости струи мочеиспускания).
- Посев мочи на флору и определение чувствительности к антибиотикам
- Уртероцистоскопия
- Биопсия предстательной железы
- Комплексное уродинамическое исследование (КУДИ).
Проведение дифференциальной диагностики с такими заболеваниями, как: опухоли мочевого пузыря, камни мочевого пузыря, травма мочевого пузыря, синдром хронической тазовой боли, хронический простатит, нейрогенный мочевой пузырь, рак предстательной железы, стриктуры уретры, инфекционные заболевания мочевых путей и пр.
Только комплексный подход, на основании проведенных указанных выше исследований помогает врачу установить правильный диагноз и определить тактику дальнейшего лечения – консервативная или оперативная, в зависимости от показаний.
Лечение аденомы предстательной железы
заключается в приеме лекарственных средств. Существует два типа медикаментов применяемых в лечении ДГПЖ: альфа-адреноблокаторы и ингибиторы 5альфа-редуктазы.
Альфа-адреноблокаторы — данные препараты селективно блокируют альфа1а-адренорецепторы гладкой мускулатуры предстательной железы, шейки мочевого пузыря и простатической части уретры, снижая тем самым тонус гладкой мускулатуры этих органов, улучшая отток мочи, уменьшая симптомы обструкции и раздражения мочевыводящих путей. Их рекомендуется назначать пациентам с умеренной тяжестью симптомов (по шкале IPSS 8 и более баллов).
- Тамсулозин* (Tamsulosinum) (Обладает наибольшим селективным действием),
- Алфузозин* (Alfuzosinum),
- Доксазозин* (Doxazosinum),
- Теразозин* (Terazosinum)
Возможные побочные эффекты:
- Со стороны нервной системы и органов чувств: головокружение, головная боль, астения, сонливость/бессонница.
- Со стороны сердечно-сосудистой системы : ортостатическая гипотензия, обморок, сердцебиение, тахикардия, боль в груди.
- Со стороны органов ЖКТ: тошнота, рвота, запор/диарея.
- Со стороны мочеполовой системы: ретроградная эякуляция, снижение либидо, приапизм.
Ингибиторы альфа-редуктазы— блокируют превращение тестостерона в более активный андроген — дигидротестостерон (ДГТ). Такие препараты, как Финастерид и Дутастерид, высокоэффективно снижают концентрацию ДГТ как в крови, так и в тканях предстательной железы. Подавление образования ДГТ сопровождается уменьшением размеров предстательной железы, увеличением максимальной скорости мочеиспускания и снижением выраженности симптомов, связанных с гиперплазией предстательной железы. В отличие от альфа-адреноблокаторов, эффект от применения ингибиторов альфа-редуктазы развивается в течение нескольких месяцев. Данные препараты, более эффективны у пациентов с изначально большим объемом ПЖ и при длительном применении снижают риски: развития острой задержки мочи и необходимости проведения хирургических вмешательств,в т.ч. трансуретральной резекции предстательной железы. Большинство мужчин отмечают улучшение после 6 месяцев от начала лечения.
Возможные побочные эффекты:
- Со стороны иммунной системы: частота неизвестна — реакции гиперчувствительности, в т.ч. ангионевротический отек (включая отек губ, лица и гортани).
- Со стороны психики: часто — снижение либидо; частота неизвестна — депрессия, снижение либидо, которое сохраняется после прекращения терапии.
- Со стороны сердца: частота неизвестна — ощущение сердцебиения.
- Со стороны печени и желчевыводящих путей: частота неизвестна — повышение активности печеночных трансаминаз.
- Со стороны кожи и подкожных тканей: нечасто — сыпь; частота неизвестна — крапивница, кожный зуд.
- Со стороны половых органов и молочных желез: часто — эректильная дисфункция; нечасто — нарушение эякуляции, увеличение и болезненность грудных желез; частота неизвестна — болезненность яичек, эректильная дисфункция, сохраняющаяся после прекращения терапии, мужское бесплодие и/или снижение качества семенной жидкости.
ВАЖНО! При оценке результатов лабораторных исследований необходимо учитывать, что у пациентов, получающих лечение ингибиторами альфа-редуктазы, содержание ПСА в плазме крови снижается.
У большинства пациентов в течение первых месяцев терапии отмечается быстрое снижение показателя ПСА с его последующей стабилизацией. Исходное значение ПСА, устанавливающееся после проведения терапии, составляет примерно половину соответствующего показателя, отмечавшегося до начала лечения. Таким образом, у пациентов, получающих лечение в течение 6 мес. или более, значение ПСА следует удваивать в сравнении с нормальными значениями у мужчин, не получавших лечение.
Комбинированная терапия — сочетанное применение альфа-блокаторов и ингибиторов альфа-редуктазы рекомендуется пациентам с выраженными симптомами нарушения мочеиспускания, не реагирующих на монотерапию.
Биологически активные добавки (БАДы) или растительные средства — к сожалению, для большинства пациентов, в настоящее время нет доказательств об эффективности данных веществ, их применение не рекомендуется профессиональными сообществами урологов.
- Ограничьте прием жидкости за несколько часов до сна.
- Ограничьте прием кофеин и алкоголь содержащих напитков
- Попробуйте мочиться поэтапно – после мочеиспускания, подождите несколько секунд, и попробуйте помочиться снова, сильно не напрягаясь и надавливая на мочевой пузырь.
