Рецидив рака простаты после брахитерапии, что и где делать?!
Здравствyйте, очень прошу рекомендаций!
Наша ситуация:
Мyжчина, 69 лет. Рост 180см, Вес 86 кг.
В 2008 году при анализе крови случайно обнаружили повышенный ПСА – 9,8.
В октябре 2009 сделал биопсию на Кипре. Нашли простатит, признаков рака нет.
Ноябрь 2009 год в онкоцентре им. Блохина в кипрских стеклах нашли простатит и микрофокус (5 желез) аденокарценомы.
9 ноября 2009 год в онкоцентре им. Блохина сделали свою биопсию — признаков рака нет, онкодиспансер в Перми в них же обнаружил только простатит.
В мае 2016 года по кипрским стеклам в онкоинституте им Герцена обнаружена «Железисто-стромальная гиперплазия предстательной железы с очагами низкой ПИН, участками атрофии и фиброзирования, фокусом постатрофической гиперплазии. Без опухолевого роста.
Декабрь 2009 года ПСА – 15,9.
Вскоре мне сделали брахитерапию в онкоцентре им. Блохина, в простату имплантировано 86 зерен I-125.
Динамика ПСА после брахитерапии:
01.2010 – 5.21
01.2011 – 0,74
01.2012 – 1.38
01.2013 – 1,5
01.2014 – 2.47
01.2015 – 3,17
09.2015 – 6.04
10.2015 – 4.91
04.2016 – 7.49
11.2016 – 8.28
02.2017 – 8.73
04.2017 – 7.86
08.2017 – 7.63
10.2017 – 7.39.
С мая 2017 испытываю затрудненное мочеиспускание, боли и жжение в промежности и в области простаты, с апреля 2017 лечился антибиотиками, свечами, витаминами и магнитом от простатита.
В ноябре 2017 сделал биопсию:
Аденокарцинома с поражением обеих долей
Градация по глисону 5
опyхоль занимает 80%
zno (не уверен в написании?) 3 стадии
T3N0M0
Вопросы:
1. Какие наши дальнейшие действия? РПЭ? В какой клинике делают после брахитерапии? Готов выехать за рyбеж.
2. Почему по Глисону одна цифра? Потому что одна большая опухоль? Это по 5-балльной или 10-балльной шкале?
Нyжно и можно ли делать гормональные инъекции, пока определяемся с операцией?
Корякин А.В., Сивков А.В., Ощепков В.Н., Рощин Д.А., Алексеев Б.Я., Аполихин О.И., Каприн А.Д.
Совершенствование диагностических технологий при неизменно высокой заболеваемости раком предстательной железы (РПЖ) позволяет выявлять это заболевание на ранних стадиях, что и обуславливает рост интереса к малоинвазивным методам локальной терапии [1]. Высокая клиническая эффективность и низкая травматичность брахитерапии сделали ее одним из методов выбора в лечении локализованного РПЖ [2].
Важным аспектом ведения онкологических пациентов является индивидуальное прогнозирование течения злокачественного процесса. Научно обоснованное определение прогноза позволяет не только получить представление об эффективности проведенного вмешательства, но и разработать индивидуальную тактику дальнейшего наблюдения и лечения. В настоящее время отдаленные результаты лечения методом 125 I брахитерапии достаточно хорошо изучены, определены критерии отбора пациентов и дозиметрические показатели для осуществления эффективного лечения [3]. Однако существует нерешенное противоречие в, казалось бы, общепринятом постулате о зависимости эффективности лечения от дозы радиации: увеличение дозы, влекущее за собой повышение частоты осложнений, вовсе не обязательно связано с лучшими результатами безрецидивной выживаемости [4,5]. Одно из первых сообщений, в котором высказывалось частичное несогласие с классическими постулатами лучевой терапии о прямой зависимости доза-реакция, поступило от D. Ash и соавт. (одного из пионеров метода брахитерапии в Европе). В 2006 г. ими приведены данные 667 пациентов, перенесших брахитерапию в госпитале Leeds в период 1995-2001 гг. Авторы сообщили об отсутствии значимой корреляции между D90 (дозой, получаемой 90% железы) и онкологическими результатами для всех пациентов, которые получили больше или меньше 140 Гр (р=0,43), как и для получивших больше или меньше 130 Гр (р=0,14). Однако анализ по группам риска показал, что у пациентов низкого риска была статистически значимая корреляция между D90 и контролем уровня простатспецифического антигена (ПСА) (р14 мл/сек, объем ПЖ 0,05) по основным показателям.
Таким образом, распределение больных по возрасту, стадии, степени дифференцировки опухоли, общему состоянию и сопутствующим соматическим заболеваниям в сравниваемых группах однородно (p>0,05), что позволило провести адекватный сравнительный анализ результатов лечения.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
До лечения средний уровень общего ПСА в I группе составлял 7,3±2,4 нг/мл, во II – 8,1±2,5 нг/мл. Через 60 месяцев средний уровень упал до 9% и 12% от исходного в I группе и II группах, соответственно. При этом в обеих группах больных выявлены статистически значимые различия по сравнению с исходными показателями (р 125 I.
Комплекс математико-статистического анализа включал корреляционный и регрессионный методы. На первом этапе были изучены показатели обследования больных до начала лечения и дозиметрические показатели после лечения, возможно значимые для прогнозирования безрецидивной выживаемости – 7 прогностических факторов, с помощью которых построена математическая модель индивидуального прогнозирования безрецидивной выживаемости (табл. 2).
Для отбора наиболее значимых прогностических факторов при построении модели использована процедура пошагового регрессионного анализа показателей.
На основании регрессионного анализа выделенных факторов прогноза была построена математическая модель индивидуального прогнозирования ожидаемой безрецидивной выживаемости больных с локализованным РПЖ после проведения низкодозной брахитерапии.
Таблица 2. Набор факторов для прогнозирования безрецидивной выживаемости больных с локализованным раком предстательной железы
| Факторы прогноза | Градации | Обозначения, используемые в уравнениях |
|---|---|---|
| 1. Возраст на момент операции | полных лет | Х1 |
| 2. Стадия | 1,2 | Х2 |
| 3. ПСА | нг/мл | Х3 |
| 4. Объем предстательной железы | см 3 | Х4 |
| 5. Оценка по шкале Gleason | балл | Х5 |
| 6. D90 фактический, после имплантации | Гр | Х6 |
| 7.V100 фактический, после имплантации | % | Х7 |
Уравнение регрессии после 125I брахитерапии:
Формула модели имеет следующий вид: 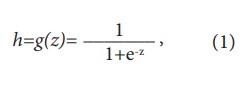
где z = a0+a1X1+a2X2+. + anXn a0,a1,a2,…an – коэффициенты модели.
Величина h принимает значения от 0 до 1. Ее интерпретируют как вероятность отнесения к классу ‘1’ (высокий риск рецидива). Если h 20)
ОБСУЖДЕНИЕ
В литературе описывается несколько десятков прогностических моделей для определения эффективности лучевой терапии и, в частности, брахитерапии. В таблице 3 представлены сравнительные характеристики 14 прогностических моделей для пациентов, перенесших брахитерапию предстательной железы и опубликованных после 2007 года. Наиболее часто встречающиеся прогнозируемые параметры в этих публикациях: ББРВ, вероятность развития метастатического заболевания или смерти от РПЖ, общая выживаемость.
Из всех представленных прогностических моделей, наиболее высокая точность заявлена у L. Potters и соавт., модель разработана на когорте из 5931 пациента и прошла внутреннюю валидизацию [8]. Модель прогнозирует вероятность 9-летней ББРВ.
Для 11 моделей, которые также рассчитывают вероятность рецидива, данные по точности не представлены. Еще три модели являются внешней валидизацией номограмм Каттана, при этом они обладают невысокой точностью (площадь под ROC кривой 0,49, 0,51 и 0,66).
Также важно отметить, что большинство прогностических средств, представленных в таблице, были разработаны на популяциях США, что также стоит учитывать при применении их в других регионах. Оптимальным представляется инструмент, который уже прошел внешнюю валидизацию на многонациональных когортах.
Отличие разработанного нами способа от других заключается в том, что в качестве факторов прогноза использовали следующую комбинацию клинических параметров: уровень ПСА до операции, объем ПЖ, градация по Gleason. Кроме того, учитывали дозиметрические показатели после проведения низкодозной брахитерапии D90 (Гр), V100 (%), что в конечном итоге позволило разработать модель, характеризующейся хорошей точностью – 0,79.
ЗАКЛЮЧЕНИЕ
Результаты нашей работы подтверждают, что тщательное обследование и правильный подбор пациентов, а также строгое соблюдение дозиметрических критериев позволяют добиваться наилучших результатов при лечении локализованного РПЖ методом 125I брахитерапии. При этом проблема индивидуального прогнозирования эффективности брахитерапии локализованного РПЖ остается весьма актуальной, достаточно сложной и еще не вполне решенной. Разработанная прогностическая модель может послужить инструментом при планировании новых клинических исследований, в том числе для изучения предсказательной точности на сроках, превышающих 5 лет, а также в группах пациентов повышенного риска. Использование критериев индивидуального прогнозирования бБРВ позволяет оценить эффективность проведенного лечения и составить план дальнейших диагностических и лечебных мероприятий.
ЛИТЕРАТУРА
Статья опубликована в журнале «Экспериментанльная и клиническая урология» №1 2019, стр. 51-56
Что такое ПСА?
Простат-специфический антиген (ПСА) является маркером, который используется для диагностики и раннего выявления рака предстательной железы. Он обладает достаточно высокой чувствительностью и специфичностью для того, чтобы заподозрить наличие заболевания на начальных стадиях.
Помимо первичной диагностики, уровень ПСА имеет огромное значение при последующем диспансерно-динамическом наблюдении за пациентами, которым проведено какое-либо лечение по поводу рака простаты: лучевая или гормональная терапия, операция. Высокодозная брахитерапия не является исключением.
Очевидно, что после брахитерапии уровень простат-специфического антигена должен снижаться по сравнению с его исходным показателем. Динамика этого снижения и минимальный уровень, до которого он опускается, имеют большое значение для определения эффективности проведенного лечения. При этом необходимо помнить, что определение уровня ПСА желательно производить в одной и той же лаборатории, так как используемые тест-системы обладают различной чувствительностью, что объясняет возможные значимые расхождения показателя при одновременном заборе у одного и того же пациента в разных лабораториях.
- магнитно-резонансная томография
- остеосцинтиграфия
- позитронно-эмиссионная томография.

Динамика ПСА после брахитерапии
При определении уровня простат-специфического антигена после высокодозной брахитерапии необходимо помнить три важных нюанса:
Высокие показатели ПСА после брахитерапии
Рост ПСА более 2 нг/мл относительно низшего его значения, достигнутого после лечения, в настоящее время является общепризнанным определением рецидива заболевания при лучевой терапии, к которой относиться и высокодозная брахитерапия. Абсолютное значение этой низшей точки уровня ПСА строго индивидуально и во многом зависит от исходных клинических показателей опухоли (местная распространенность процесса, степень злокачественности).


Авторская публикация:
НОВИКОВ СЕРГЕЙ НИКОЛАЕВИЧ
радиолог, онколог, радиотерапевт
ведущий научный сотрудник, заведующий отделением
НИИ онкологии им Н.Н. Петрова
Биохимический рецидив после радикального местного лечения
Радикальная простатэктомия (РПЭ), дистанционная лучевая терапия (ДЛТ) и брахитерапия (БТ) — наиболее эффективные и широко распространенные в клинической практике методы лечения больных с клинически локализованным и местно-распространенным раком предстательной железы (РПЖ), целью которых является полное излечение от заболевания.
В то же время у некоторых пациентов после радикального местного лечения развивается прогрессирование опухолевого процесса в виде местного рецидива, генерализации РПЖ или биохимического рецидива.
Под биохимическим прогрессированием понимают изолированное повышение уровня простатспецифического антигена (ПСА) после проведенного местного лечения (РПЭ или лучевой терапии) в отсутствии клинической симптоматики и признаков локального и системного рецидива.
У больных с развившимся объективным рецидивом рост уровня маркера всегда предшествует клиническому прогрессированию, но далеко не всегда биохимический рецидив приводит к развитию клинического. По данным Moul, после РПЭ биохимический рецидив регистрируется у 15-46% больных, что, например, в США составляет несколько тысяч пациентов в год.
После лучевой терапии частота биохимического прогрессирования колеблется от 10 до 50% в зависимости от прогностических факторов до начала лечения. Основными проблемами при выборе тактики лечения у данной категории пациентов являются дифференциальная диагностика местного и системного рецидива РПЖ и определение прогноза течения заболевания.
Биохимический рецидив после радикальной простатэктомии
Период полураспада молекулы ПСА в сыворотке крови составляет 3,15 дня, поэтому через 21-30 дней после радикально выполненной операции уровень маркера падает до неопределяемых значений. Сохраняющийся после РПЭ определяемый лабораторными методами уровень маркера или последующее его повышение после неопределяемого уровня свидетельствуют о развитии биохимического рецидива.
Уровень ПСА, при котором регистрируется рецидив, составляет по различным рекомендациям 0,2-0,5 нг/мл. Наиболее принятыми пороговыми значениями маркера являются уровни 0,2 и 0,4 нг/мл. Так, Европейский консенсус по лечению ПСА-рецидива рекомендует определять концентрацию маркера 0,2 нг/мл как критерий биохимического прогрессирования в случае хотя бы одного последующего повышения уровня маркера.
Такой же пороговый уровень ПСА для определения рецидива заболевания предлагают Freedland и соавт. на основании данных исследования, включавшего 358 больных раком предстательной железы, у которых наблюдалось повышение уровня ПСА после РПЭ. При концентрации маркера в пределах 0,11-0,2 нг/мл риск дальнейшего биохимического прогрессирования в течение 1 года и 3 лет составил 64 и 93% соответственно. В то же время при уровне ПСА 0,21-0,3 нг/мл риск роста маркера в течение 1 года достигал 86%, а в течение 3 лет — 100%.
В то же время Amling и соавт., проанализировав результаты лечения 2782 больных клинически локализованным РПЖ, которым в 1987-1993 гг. в клинике Мауо выполняли РПЭ, пришли к выводу, что однократное повышение уровня ПСА до 0,2 нг/мл далеко не всегда приводит к дальнейшему прогрессированию. Только у 49% пациентов с повышением уровня ПСА до 0,2 нг/мл наблюдали дальнейший рост маркера в течение 3 лет после операции, в то время как при повышении значения ПСА до 0,3 и 0,4 нг/мл дальнейшее увеличение концентрации маркера отмечено у 62 и 72% больных соответственно.
Вероятность развития клинического прогрессирования (местного рецидива или генерализации) также была достоверно ассоциирована с уровнем повышения маркера в течение первых 3 лет после РПЭ (p=0,0001). На основании полученных данных авторы предлагают использовать концентрацию простатспецифического антигена 0,4 нг/мл как наиболее приемлемый пороговый уровень, характеризующий развитие биохимического прогрессирования после РПЭ.
Ряд исследований показал, что повреждение капсулы предстательной железы во время операции может приводить к выявлению при патоморфологическом исследовании так называемого неопухолевого края резекции, ассоциированного с высокой вероятностью того, что фрагменты ткани предстательной железы без наличия клеток РПЖ могли быть оставлены в ложе удаленного органа (в области уретры, шейки мочевого пузыря, кавернозных нервно-сосудистых пучков, передней стенки прямой кишки).
В серии из 94 наблюдений Boccon-Gibod и соавт. выявили при патоморфологическом исследовании повреждение капсулы предстательной железы с наличием доброкачественных тканей в зоне дефекта в 37% препаратах после выполнения позадилонной РПЭ и в 90% случаев — после промежностной РПЭ. Mostofi и соавт. сообщают о 26% случаев инцизии капсулы с наличием неопухолевых изменений в зоне края резекции, выявленных при анализе 300 послеоперационных образцов.
По данным Moul, у ряда больных с повреждением капсулы железы и отсутствием опухолевого роста в области края резекции в послеоперационном периоде отмечается небольшое, но стабильное повышение уровня ПСА в пределах 0,1-0,3 нг/мл, что связано с оставшимися доброкачественными тканями.
Наличие в зоне операции остаточной ткани предстательной железы без признаков опухолевого роста нередко объясняется особенностями хирургической техники, в частности сохранением шейки мочевого пузыря (уретросберегающая РПЭ). Стремление хирурга выделить как можно больше мышечной ткани шейки мочевого пузыря в области ее тесного прилегания к предстательной железе может увеличивать риск оставления простатических тканей в области шейки.
Так, Lepor показал, что при срочном исследовании биоптатов из шейки мочевого пузыря при ее сохранении во время РПЭ в 38% случаев определяли доброкачественную ткань предстательной железы и только в 3% — клетки аденокарциномы. При плановом послеоперационном исследовании биоптатов шейки опухолевые клетки выявлены в 4%, а доброкачественная простатическая ткань — в 57% наблюдений.
В другом исследовании изучали частоту выявления остаточной ткани предстательной железы в биоптатах дистальной уретры после мобилизации верхушки простаты. Отсутствие клеток предстательной железы установлено в 39% случаев, доброкачественная ткань простаты — в 54%, аденокарцинома — только в 7%.
Сверхчувствительные методы определения ПСА
Помимо стандартных методик определения концентрации ПСА в сыворотке, существуют методы так называемого сверхчувствительного анализа уровня маркера, позволяющие регистрировать его крайне низкие значения. Вопрос о клиническом значении данных методов остается спорным, однако некоторые исследования показали, что ультрачувствительные способы определения ПСА позволяют диагностировать биохимическое прогрессирование после радикальной простатэктомии значительно раньше, чем при проведении рутинного анализа.
Stamey и соавт. ретроспективно исследовали образцы сыворотки у 22 больных с биохимическим рецидивом, определяемым как повышение уровня ПСА в послеоперационном периоде более 0,3 нг/мл. Используя модифицированный метод определения уровня маркера, который позволял регистрировать ПСА начиная с концентрации 0,07 нг/мл, авторы диагностировали развитие прогрессирования (ПСА=0,1 и более) в среднем на 310 дней раньше при использовании сверхчувствительного анализа по сравнению с рутинным определением уровня простатспецифического антигена. Ellis и соавт. также провели ретроспективное исследование, в которое включили 170 больных после РПЭ, а в контрольную группу — 142 женщины после радикальной цистэктомии и 29 мужчин, перенесших цистпростатэктомию, у которых не было выявлено РПЖ.
Биологический уровень ПСА, с которого тест, изучаемый в данной работе, начинал регистрировать маркер, составил 0,08 нг/мл. ПСА не определялся в сыворотке 82,4% женщин и 86,2% мужчин после радикальной цистэктомии. У больных с развившимся после РПЭ биохимическим прогрессированием (0,1 нг/мл и выше) период от определения роста уровня ПСА ультрачувствительным методом до его регистрации в рутинном анализе составлял от 12,7 до 22,5 мес.
При использовании удьтрачувствительных лабораторных методик уровень маркера, при котором следует регистрировать биохимический рецидив, также не установлен. Так, по мнению Stamey и соавт., этот уровень составляет 0,08 нг/мл, а по данным Ellis и соавт., — 0,07 нг/мл. Doherty и соавт. изучали прогностическое значение порогового значения ПСА 0,01 нг/мл в послеоперационном периоде в дальнейшем выявлено прогрессирование процесса. При многофакторном анализе по Сох надир ПСА 7 баллов, инвазия семенных пузырьков и метастатическое поражение лимфатических узлов свидетельствуют о более вероятном наличии диссеминированного опухолевого процесса у больных с биохимическим рецидивом.
Одним из ключевых методов дифференциальной диагностики местного и системного прогрессирования является использование параметров кинетики ПСА.
Для диссеминации опухолевого процесса более характерны следующие параметры:
1) период от РПЭ до развития биохимического прогрессирования менее 1-2 лет;
2) скорость прироста уровня маркера >0,75 нг/мл в год;
3) период удвоения ПСА менее 6-10 мес.
На основании данных морфологического исследования в комбинации с параметрами кинетики ПСА Partin и соавт. разработали номограммы, позволяющие стратифицировать больных с биохимическим рецидивом на группы низкого и высокого риска наличия метастатического процесса.
Тактика лечения
Тщательное наблюдение (выжидательная тактика). В настоящее время нет данных, которые бы достоверно демонстрировали, что лечение биохимического рецидива после РПЭ улучшает опухолево-специфическую выживаемость больных и что терапевтические стратегии, которые приводят к подавлению уровня простатспецифического антигена, оказывают влияние на развитие заболевания.
Классическое исследование, проведенное Pound и соавт. в клинике John Hopkins, показало, что только у одной трети больных с повышенным уровнем ПСА в последующем развивается клиническая генерализация рака предстательной железы. Без проведения специфического лечения наблюдали 304 больных с биохимическим рецидивом после РПЭ.
Период наблюдения составил 0,5-15 лет, медиана — 5,3 года. У 103 (34%) пациентов за этот период были выявлены отдаленные метастазы. Медиана времени от развития маркерного рецидива до появления метастазов составила 8 лет, а медиана периода от момента генерализации процесса до смерти — 5 лет, В связи с таким медленным про трассированием РПЖ у некоторых больных, особенно пожилого возраста с наличием сопутствующих заболеваний и временем удвоения уровня ПСА >12 мес, методом выбора может быть динамическое наблюдение с последующим назначением гормонотерапии при развитии клинического прогрессирования или увеличения скорости роста маркера.
Дистанционную лучевую терапию на область везико-уретрального анастомоза (простатической ямки) у больных с биохимическим прогрессированием после РЭ обычно называют спасительной. Проведение спасительного облучения имеет смысл в тех случаях, когда на основании вышеперечисленных факторов прогноза и методов обследования определяется высокая вероятность наличия изолированного местного рецидива РПЖ.
В большинстве проведенных исследований эффективность спасительной ДЛТ оценивали по маркерному ответу (уровню снижения ПСА), в то же время влияние лучевой терапии на опухолево-специфическую выживаемость больных остается неясным. Концентрация ПСА снижается после облучения до неопределяемых значений у 60-80% больных, но в течение последующего 5-летиего периода наблюдения только у 10-45% пациентов уровень маркера не возрастает.
Наиболее важным фактором прогноза эффективности спасительной лучевой терапии является уровень ПСА до начала облучения. Чем ниже концентрация ПСА, тем больше вероятность ответа на лечение. Результаты ДЛТ у больных с биохимическим рецидивом в зависимости от уровня ПСА представлены в табл. 1.48.
Таблица 1.48. Результаты ДЛТ у больных с биохимическим рецидивом в зависимости от уровня ПСА

На основании результатов проведенных исследований, изучавших эффективность лучевой терапии у больных с биохимическим рецидивом после РПЭ, Американское общество терапевтической радиологии и онкологии (ASTRO) в 1999 г. рекомендовало проводить спасительную ДЛТ при уровне ПСА 1,5 нг/мл.
Другими статистически значимыми факторами прогноза являлись сумма Глисона, период удвоения ПСА, состояние хирургическою края, проведение неоадъювантной или сопутствующей гормональной терапии, метастазы в лимфатических узлах. На основании проведенного регрессионного анализа по Сох авторы разработали номограмму, оценивающую вероятность прогрессирования рака предстательной железы после спасительной лучевой терапии, проведенной по поводу биохимического рецидива. Предсказательная точность номограммы оказалась равной 0,69.
В проведенных исследованиях, изучавших эффективность спасительной ДЛТ, использовали дозы излучения 64-68 Гр, а облучение проводили с 4 полей на область простатической ямки (зона везико-уретрального анастомоза). На конференции по консенсусу в отношении спасительной лучевой терапии, проведенной под эгидой ASTRO, рекомендована доза 64 Гр.
Вопрос о целесообразности сочетания спасительной ДЛТ и гормонального лечения остается неясным вследствие отсутствия результатов крупных проспективных исследований, оценивающих эффективность комбинированной терапии. В ретроспективном исследовании, проведенном в университете Stanford, показано, что добавление антиандрогенной терапии к спасительной ДЛТ (2 мес до начала облучения и в среднем 6 мес после) приводит к улучшению 5-летней безрецидивной выживаемости (56% в группе комбинированного и 27% — в группе только ДЛТ).
В настоящее время ожидаются результаты рандомизированного исследования Радиотерапевтической онкологической группы (RTOG 96-01), в котором сравнивается эффективность спасительной дистанционной лучевой терапии без адъювантной гормонотерапии и ДЛТ в комбинации с касодексом в дозе 150 мг в течение 2 лет.
10-летняя и 15-летняя опухолево-специфическая смертность составила 27 и 40%. В мультивариантном анализе помимо уровня ПСА с выживаемостью больных достоверно коррелировали такие факторы прогноза, как инвазия опухоли в семенные пузырьки и метастатическое поражение лимфатических узлов.
Ward и соавт. сообщают о результатах выполнения спасительных операций у 199 больных с рецидивами РПЖ после лучевой терапии: 138 из них выполнена РПЭ, а 61 — цистпростатэктомия. Частота травмы прямой кишки составила 5% при выполнении РПЭ и 15% при выполнении цистпростатэктомии. В послеоперационном периоде наиболее частыми осложнениями были выделение мочи по дренажам (15%) и формирование контрактуры шейки мочевого пузыря (23%). Частота недержания мочи уменьшилась с накоплением опыта выполнения данных операций с 57 до 44%.
Средний период наблюдения составил 7 лет, 10-летняя опухолево-специфическая выживаемость — 65%. Выживаемость больных, которым была выполнена РПЭ, оказалась значительно выше, чем больных, которым требовалось выполнение цистпростатэктомии (77 и 38% соответственно; р 60 Гр. Уровень ПСА до облучения не превышал 30 нг/мл, а сумма Глисона при первичной биопсии была меньше 7 баллов. Радикальную простатэктомию выполняли при условии отсутствия отдаленных метастазов, уровне ПСА 9 баллов (29%; р 10 нг/мл и суммой Глисона >9 баллов.
Ccspedes и соавт. оценили вероятность развития осложнений криоабляцйи у больных с рецидивом после дистанционной лучевой терапии в зависимости от метода применяемой тепловой защиты уретры. При использовании стандартного обогрева мочеиспускательного канала обструкция мочевых путей и острая задержка мочеиспускания отмечены у 14% больных, а недержание мочи в отдаленном периоде выявлено у 28% пациентов. В то же время в группе из 28 больных, которым выполняли криоабляцию с использованием нестандартной тепловой протекции уретры, обструкция мочевых путей выявлена у 54%, а недержание мочи — у 46% пациентов.
Гормональная терапия
Несмотря на возможность применения методов местного воздействия у больных с рецидивом РПЖ после лучевой терапии, основным вариантом лечения данной категории пациентов остается гормональная терапия, что объясняется, как правило, отягощенным соматическим статусом больных и высокой вероятностью развития осложнений при проведении местного лечения. В то же время остается неясным вопрос о том. когда следует начинать проведение гормонотерапии: сразу после регистрации биохимического рецидива, при подтверждении местного прогрессирования или при развитии метастазов.
Рандомизированные исследования по сравнению ранней и отсроченной антиандрогенной терапии у больных с биохимическим рецидивом после лучевой терапии отсутствуют. Именно поэтому в рекомендациях ASCO (Американское общество клинической онкологии) вопрос о времени начала гормональной терапии у больных с биохимическим рецидивом рассматривается как нерешенный.
Экстраполируя результаты исследований Bolla и соавт. и Messing и соавт., которые сравнивали результаты немедленной и отсроченной гормонотерапии соответственно у больных после ДЛТ и РПЭ, на популяцию больных с рецидивами РПЖ после облучения, можно сделать вывод о преимуществе раннего начала андроген-депривационной терапии.
В то же время в приведенном выше исследовании Moul и соавт., в которое включали больных с биохимическим прогрессированием после РПЭ, преимущество в безметастатической выживаемости при раннем начале гормонотерапии по сравнению с ее отсроченным проведением было достигнуто только в группе больных с низкой дифференцировкой опухоли (сумма Глисона >7 баллов) и периодом удвоения уровня ПСА менее 12 мес. В связи с отсутствием однозначных данных о преимуществе раннего начала гормонального лечения и известных данных о побочных эффектах антиандрогенной терапии вопрос о назначении эндокринной терапии должен быть подробно обсужден с больным.
