Рак фаллопиевой трубы является наиболее редкой злокачественной опухолью среди других онкологических заболеваний женских половых органов и составляет в числе последних от 0,11 до 1,18%. Заболевание иногда встречается у 17 – 19-летних девушек, иногда — у беременных, но наиболее часто выявляется в 50 – 62-летнем возрасте. Вероятность рецидива рака маточной трубы и эффективность лечения напрямую зависят от своевременной диагностика и лечения. В то же время, на дооперационных этапах диагностика злокачественного процесса осуществляется только спустя полгода – год после появления первых признаков, причем не более чем в 21% случаев.
Причины и стадии заболевания

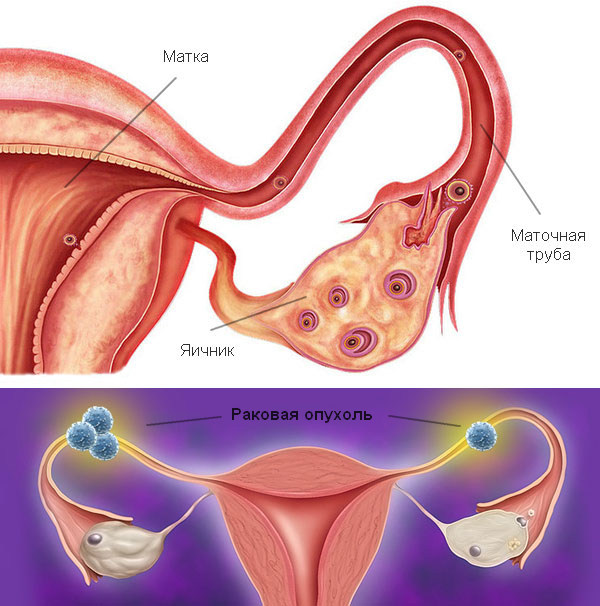
Как правило, злокачественное новообразование развивается только в одной маточной трубе (в 87 — 97%), причем, чаще в левой. В то же время, в соответствии с данными различных авторов двусторонний процесс может достигать 30%. Основными гистологическими формами опухоли являются аденокарцинома серозная (в среднем в 70% случаев), эндометриоидная и муцинозная (10%), светлоклеточная (до 4%), переходноклеточная (до 1,5%) и недифференцированный рак (около 1%).
В последние годы появляются предположения отдельных авторов о возможности вирусной природы развития рака. Отмечается и определенная генетическая предрасположенность, связанная с мутацией генов BRCA1 и BRCA2, участвующих в защите от спонтанного повреждения ДНК и в его восстановлении. Однако большинство специалистов основной причиной считают гормональные расстройства в гипофизарно-яичниковой системе эндокринной регуляции.
К провоцирующим факторам относят:
- возраст старше 40 лет, особенно возраст постменопаузального периода;
- острые воспалительные процессы придатков матки, которые встречаются более чем у 30% больных;
- бесплодие в анамнезе, которое отмечается среди 40-70% женщин с раком фаллопиевой трубы; риск его развития при бесплодии в 5 раз превышает таковой у рожавших женщин.
Считается, что первичный рак маточной трубы развивается, преимущественно, в фимбриальном отделе (каждый 10-й случай), но значительно чаще встречается вторичная злокачественная опухоль, которая распространяется инвазивным путем с тела матки или яичника, а также метастатический рак — из раковой опухоли молочных желез или органов пищеварения (из желудка или кишечника).
С фаллопиевых труб опухоль может распространяться гематогенным (по крови), лимфогенным (наиболее частый, по сравнению с опухолью яичников, путь распространения) или имплантационным (на контактирующие поверхности) путем в парааортальные (в 33%), паховые и забрюшинные лимфатические узлы, лимфоузлы париетального и висцерального листков брюшины, надключичные лимфоузлы, в яичники, матку и маточные связки, большой сальник, печень и диафрагму. Метастазирование трубного злокачественного образования в лимфоузлы происходит чаще, по сравнению с таковым яичников.
Различают четыре стадии развития первичного рака:
- I стадия представляет собой ограничение распространения патологического процесса только фаллопиевой трубой.
- II стадия — ограничение одной или обеими маточными трубами, но с распространением на тазовую клетчатку или яичники, то есть в пределах малого таза.
- III стадия — поражение одной или обеих маточных труб, органов малого таза с метастазированием в околоаортальные, подвздошные и паховые лимфоузлы.
- IV стадия — наличие опухоли в одной или в обеих маточных трубах с распространением на органы малого таза и наличием метастазов не только в парааортальных, подвздошных и паховых, но и в отдаленных лимфатических узлах.
Клиническая картина
По сравнению с яичниками, симптомы при раке маточной трубы появляются относительно рано в виде патологических выделений. Это связано с тем, что фаллопиева труба сообщается анатомически с полостью матки и посредством цервикальнгого канала — с влагалищем. Однако более чем в 70% случаев длительное время клинические проявления отсутствуют, а возникающие признаки являются неспецифичными и многообразными. Часто рак выявляется случайно в результате ультразвукового исследования или гинекологического осмотра по какому-либо другому поводу.
Несколько чаще встречается классическая триада симптомов, позволяющая предположить наличие злокачественной опухоли:
Чаще встречается не классическая триада, а отдельные симптомы в виде выделений водянистого (в 50% случаев) или кровянистого (35%) характера, болей в нижних отделах живота (47%), наличие образования диаметром от 3 см и более в области придатков матки (85%), наличие жидкости в брюшной полости (асцита) различной степени выраженности (18%), а также метастазов в паховые или/и надключичные лимфатические узлы как первого проявления заболевания (около 11%).
Кроме того, возможны такие неспецифические признаки наличия патологии, как неудовлетворительное самочувствие, быстрая утомляемость, общее недомогание и слабость, на более поздних стадиях — повышение температуры, а при распространенном опухолевом процессе основными проявлениями становятся интенсивные боли в животе, увеличенный объем живота, расстройства мочеотделения и симптоматика кишечной непроходимости. В случае вторичного рака клиническая симптоматика определяется поражением основного органа (матка, яичник и т. д.).
Диагностика заболевания
Учитывая крайне низкий процент правильной предоперационной диагностики (не больше 10%), и отсутствие высокоинформативных методов последней, в большинстве клинических учреждений применяется метод комплексного подхода, включающего клиническую симптоматику, лабораторные, инструментальные и другие методики установления диагноза.
Незначительную диагностическую ценность имеет цитологическое исследование выделений из влагалища или мазков из цервикального канала, которые бывают положительными (выявляются патологические клетки) при наличии заболевания лишь в 23% случаев. Несколько повышает точность цитологического исследования сбор отделяемого из половых путей посредством специального колпачка или тампона, вводимых на несколько часов во влагалище.
Одним из наиболее перспективных исследований в лабораторной диагностике многие специалисты считают определение содержания циркулирующего в крови онкомаркера CA-125, представляющего собой природные белки, которые секретируются в кровоток клетками опухоли. Содержание онкомаркера CA-125 в крови повышается при I и II стадиях рака у 68% женщин, при III и IV стадиях — у 95%, в среднем — у 85% женщин с рассматриваемой патологией. Незначительное увеличение показателей онкомаркера (не более 35 ЕД/мл) возможно при менструациях или эндометриозе. Этот метод является наиболее ранним и чувствительным при прогрессировании и рецидивах злокачественной опухоли.
УЗИ при раке маточной трубы является относительно информативным. Эхографическая картина обычно напоминает гидросальпинкс. Часто она позволяет определить раковое образование и некоторые его особенности, а также наличие свободной жидкости в брюшной полости. При анализе эхографических изображений выделяются три основных их типа:
Иногда ультразвуковая структура не соответствует ни одному из этих типов и определяется как многокамерная плотно-кистозная масса с несколько сниженной или одинаковой с остальными тканями плотностью.
Более информативным является УЗИ с цветовым допплеровским картированием (ЦДК), которое позволяет выявить патологический кровоток, свидетельствующий о злокачественности опухоли. Этот метод дает возможность диагностики патологии даже у женщин с избыточной массой тела. Ценность и достоверность метода значительно выше, если его результаты сопоставлены с результатами цитологического исследования выделений из цервикального канала.
Наиболее надежный диагностический метод, информативность которого достигает 90% — компьютерная томография (КТ), представляющая собой послойную диагностику органов брюшной полости, малого таза и забрюшинного пространства. Однако высокая стоимость и значительная лучевая нагрузка ограничивают возможность использования КТ. В качестве высокоинформативного дополнительного метода она оправдана при сомнительных результатах других методов и в сложных случаях диагностики.
При подозрении на наличие опухоли, особенно рецидивирующей, также показано проведение диагностической лапароскопии в целях определения распространенности метастазов и проведения биопсии.
Лечение рака маточной трубы

В связи с тем, что эта патология встречается редко и наблюдаемые группы пациентов достаточно малочисленные, единые стандарты тактики лечения женщин с раковым поражением фаллопиевой трубы не выработаны. Главными целями являются устранение злокачественного новообразования, а также проведение терапии по профилактике рецидивов и метастазирования.
На первом этапе осуществляется радикальная хирургическая операция с проведением тщательного стадирования опухолевого процесса. Оптимальным объемом выполнения операции считается удаление матки вместе с придатками, резекцией большого сальника и удалением подвздошных лимфатических узлов с обеих сторон, проведением биопсии парааортальных лимфоузлов и брюшины малого таза в целях гистологического исследования, а также с забором смывов с диафрагмы и боковых каналов брюшной полости для проведения цитологического исследования. В случае невозможности удаления подвздошных лимфоузлов проводится их биопсия.
На поздней стадии заболевания, когда опухоль прорастает в соседние ткани и органы, осуществляется, так называемая, циторедуктивная операция — максимально возможное удаление опухолевой массы. Желательно, чтобы остаточный ее объем составлял менее 2 см. Это связано с тем, что чем меньше после хирургического лечения размер остаточной массы образования, тем прогноз заболевания лучше.
Кроме того, в опухолях значительного размера имеются участки с плохим кровоснабжением и значительный процент клеток, в которых деление временно отсутствует. После удаления части опухоли эти клетки становятся активными, а значит и более чувствительными к воздействию химиотерапевтических препаратов и лучевой терапии, что способствует частичному, а иногда и полному регрессу опухоли и повышает процент выживаемости.
Из-за относительно поздней выявляемости и раннего метастазирования злокачественного новообразования частота неэффективности хирургического лечения довольно высока даже при его проведении на ранних стадиях. Поэтому комбинированная химиотерапия в качестве вспомогательного лечения при раке маточной трубы необходима на любой стадии болезни.
Современные схемы лечения представляют собой комбинацию Циклофосфана с препаратами на основе платины — с Циспластином, с Доксирубицином и Циспластином, с Карбоплстином. По данным различных авторов частичный или полный опухолевый регресс при такой терапии происходит в 53-92%, а 5-летняя выживаемость составляет 51%. При резистентности опухоли к платиновым препаратам используются препараты из группы таксанов (Паклитаксел). Они также применяются в комбинации с платиновыми средствами при раке III-IV стадии. В последнем случае 5-летняя выживаемость достигает 30%.
Возможные негативные последствия химиотерапии — это подавление функции костного мозга, реакции повышенной чувствительности и невропатии периферического характера, не требующие отмены препарата, снижение общего иммунитета, снижение массы тела, диффузная алопеция, кожная сыпь, быстрая утомляемость, расстройства функции желудочно-кишечного тракта, воспалительные процессы и изъязвления на слизистых оболочках ротовой полости. Эти явления постепенно проходят после прекращения введения химиотерапевтических препаратов.
Лучевое воздействие на область малого таза и зону проекции парааортальных лимфоузлов в настоящее время применяется только как завершающий этап лечения.
Прогноз

Прогноз при раке маточной трубы определяется приблизительным процентом выживаемости в течение 5 лет. Без проведения комбинированного лечения этот общий показатель равен 35%, показатель при I стадии злокачественного процесса составляет 70%, при II и III стадиях — около 25 – 30%.
Общий показатель 5-летней выживаемости в случаях проведения комплексной терапии (оперативное лечение с химио- и лучевой терапией) при I и II стадиях составляет около 100%, без рецидивов — 80-90%, при III стадии — около 28%.
Эти показатели во многом зависят от вида и степени дифференцировки раковой опухоли, ее метастазирования и от объема хирургического вмешательства.
Рак фаллопиевой трубы .
КОД ПО МКБ-10
C57 Злокачественное новообразование других и неуточнённых женских половых органов.
C57.0 Злокачественное новообразование фаллопиевой трубы .
РМТ наблюдают достаточно редко. По данным мировой и отечественной литературы, встречаемость РМТ составляет 0,11–1,18% среди опухолей женских половых органов.
Чаще всего опухоль развивается в четвёртой, пятой и шестой декадах жизни; средний возраст больных составляет 62,5 лет. Однако опухоли можно наблюдать и у девушек в возрасте 17–19 лет.
Профилактика рака маточной трубы мало изучена и сводится к своевременному лечению воспалительных процессов.
Скрининговых программ нет.
Гистологическая классификация основных форм злокачественных опухолей маточной трубы:
- серозная аденокарцинома;
- эндометриоидная аденокарцинома;
- муцинозная аденокарцинома;
- светлоклеточная аденокарцинома;
- переходноклеточная аденокарцинома;
- недифференцированная аденокарцинома.
В клинической практике вышеперечисленные виды опухолей наблюдают неодинаково часто. Характерно преобладание серозной аденокарциномы (60–72% случаев). Муцинозные и эндометриоидные опухоли отмечают в 10% случаев, светлоклеточные опухоли — в 2–4%, переходноклеточные — в 0,5–1,5%, а недифференцированный рак — в 0,5–1%.
Интересен тот факт, что в маточной трубе встречаются практически все морфологические формы опухолей, наблюдаемые также и в яичниках.
Для определения стадии рака маточной трубы в настоящее время применяют две классификации: TNM и классификацию Международной
федерации гинекологов и акушеров (FIGO).
T — первичная опухоль
- TX — недостаточно данных для оценки первичной опухоли.
- T0 — первичная опухоль не определяется.
- Тis (FIGO: 0) — преинвазивная карцинома (сarcinoma in situ).
- Т1 (FIGO: I) — опухоль ограничена маточной трубой (трубами).
♦T1a (FIGO: IA) — опухоль ограничена одной трубой без прорастания серозной оболочки, асцита нет.
♦T1b (FIGO: IB) — опухоль ограничена двумя трубами, без прорастания серозной оболочки, асцита нет.
♦T1c (FIGO: IC) — Опухоль ограничена одной или двумя трубами, прорастает серозную оболочку, опухолевые клетки в асцитической жидкости или смыве из брюшной полости. - Т2 (FIGO: II) — опухоль вовлекает одну или обе трубы и распространяется на тазовые органы.
♦T2a (FIGO: IIA) — распространение и/или метастазы в матку и/или яичники. - ♦T2b (FIGO: IIB) — распространение на другие структуры таза.
♦T2с (FIGO: IIС) — распространение на стенки таза (IIa или IIb) с наличием опухолевых клеток в асцитической жидкости или смыве из брюшной полости. - Т3(FIGO: III) — опухоль поражает одну или обе маточные трубы с имплантацией по брюшине вне таза и/или метастазами в регионарных лимфатических узлах.
♦T3a (FIGO: IIIA) — микроскопические метастазы по брюшине за пределами таза.
♦T3b (FIGO: IIIB) — макроскопические метастазы по брюшине до 2 см в наибольшем измерении.
♦T3с и/или N1 (FIGO: IIIС) — метастазы по брюшине более 2 см в наибольшем измерении и/или метастазы в регионарных лимфатических узлах.
N — регионарные лимфатические узлы
- N0 — нет признаков поражения метастазами регионарных лимфатических узлов.
- N1 — метастазы в регионарные лимфатические узлы.
- NX — недостаточно данных для оценки состояния регионарных лимфатических узлов.
М — отдалённые метастазы
- М0 — нет признаков отдалённых метастазов.
- M1 — (FIGO: IVB) — отдалённые метастазы (исключая метастазы по брюшине).
- MX — недостаточно данных для определения отдалённых метастазов.
Считают, что предрасполагающими факторами, способствующими возникновению рака маточной трубы, служит ОВЗПМ в анамнезе, бесплодие, возраст старше 40 лет. Воспалительные заболевания маточных труб отмечают более чем у 1/3 больных; большинство больных страдают бесплодием (40–71%).
В последние годы появились сообщения, свидетельствующие о возможной вирусной этиологии рака маточных труб.
На ранних стадиях заболевания маточная труба макроскопически может быть не изменена. При запущенных стадиях она увеличивается в размерах и деформируется, приобретая колбасовидную, ретортообразную, яйцевидную и другие формы.
При запаянном отверстии ампулы маточной трубы внешне характерна картина гидрогематопиосальпинкса. Поверхность опухоли обычно мелкобугристая, мелковорсинчатая, сероватобелого или розоватобелого цвета (напоминает цветную капусту). Большая часть поверхности поражённых маточных труб серосинюшного цвета, иногда темнобагрового, что наблюдают при перекруте трубы с резко выраженной дисциркуляцией. При открытом отверстии ампулы маточной трубы опухолевые массы чаще всего выступают в брюшную полость в виде опухолевых узлов или разрастаний бородавчатого вида.
Выделяют три пути опухолевой диссеминации: лимфогенный, гематогенный и имплантационный.
При раке маточной трубы лимфогенное метастазирование наблюдают чаще, чем при раке яичников. Маточная труба обильно снабжена лимфатическими сосудами, которые впадают в яичниковые лимфатические сосуды, заканчивающиеся в парааортальных лимфатических узлах. Возможен также внутритазовый ток лимфы с дренированием в верхние ягодичные лимфатические узлы. Существование анастомозов между лимфатическими сосудами круглой связки матки определяет развитие метастазов в паховых лимфатических узлах. Достаточно часто (до 5%) наблюдают поражение надключичных лимфатических узлов.
Помимо поражения лимфатических узлов, при раке маточных труб отмечают поражение ряда органов малого таза (прежде всего яичников, затем матки, её связочного аппарата и влагалища). С момента поражения яичников начинается генерализация опухолевого процесса с поражением париетальной и висцеральной брюшины, большого сальника, печени, диафрагмы. На данном этапе развития процесса макроскопически рак маточных труб трудно отличить от рака яичников.
В отличие от рака яичников, в большинстве случаев характеризующегося долгим бессимптомным течением, при раке маточных труб существует достаточное разнообразие симптомов. Наиболее частыми симптомами бывают обильные водянистые и кровянистые выделения, боли внизу живота. Однако сочетание этих трёх признаков отмечают лишь в 12,5% случаев.
Кровянистые выделения из половых путей на фоне менопаузы или ациклические кровянистые выделения у женщин репродуктивного возраста отмечают в 50–60% случаев. Кровянистые выделения преимущественно обусловлены прорастанием слизистой оболочки маточной трубы опухолью, а также распадом опухоли. В этом случае часто ошибочно ставят диагноз рака эндометрия и более чем в половине случаев производят диагностическое выскабливание матки (иногда повторно). Даже в повторно произведённых соскобах не всегда обнаруживают опухолевую ткань. Это приводит к задержке в постановке истинного диагноза.
Метастатическое поражение лимфатических узлов (парааортальных, надключичных, шейных) может быть первым клиническим признаком рака. Такую клиническую картину наблюдают в 8–12,5% случаев. К объективным симптомам рака маточных труб относят увеличение живота в объёме вследствие скопления свободной жидкости в брюшной полости у больных с III и IV стадией заболевания или вследствие роста опухолей.
Правильная предоперационная диагностика рака маточной трубы крайне неинформативна (всего 10%). Даже интраоперационно правильный диагноз устанавливают только в 50% случаев. Следует подчеркнуть, что ни одна деформация маточной трубы не должна быть оставлена во время операции без обследования (исследовать следует весь операционный материал).
Учитывая отсутствие высокоинформативного метода диагностики, большинство клиник применяют комплексный подход, включающий целый ряд клинических, лабораторных и инструментальных методов исследования. Среди них наиболее часто выполняют УЗИ и рентгеновскую КТ, лапароскопию, определение опухолеассоциированных маркёров.
Одним из наиболее интересных и перспективных направлений в диагностике рака маточной трубы считают определение опухолевого маркёра СА 125. В среднем CA 125 повышается в 85% случаев рака маточных труб. У больных с I–II стадией заболевания СА 125 повышается в 68% случаев, что значительно чаще, чем при раке яичников ранних стадий, а у больных с III–IV стадией — в 95% случаев. Кроме того, это достаточно ранний и чувствительный метод для определения прогрессирования и рецидивирования опухоли. Однако незначительное повышение СА 125 может наблюдаться и при эндометриозе.
В диагностике рака маточных труб широко применяют ультразвуковую томографию органов малого таза и брюшной полости. Чем сложнее ультразвуковое строение исследуемого образования, тем больше вероятность наличия злокачественной опухоли. При трансвагинальной сонографии стенки трубы обычно утолщены, с папиллярными разрастаниями. Маточная труба имеет колбасовидную форму, опухоль солидного или кистозносолидного строения. Диагностические возможности ультразвуковой томографии увеличились с внедрением 3Dизображения. Следует отметить, что благодаря этому исследованию появилась возможность дифференцировать трубную патологию с яичниковой.
Важную в диагностическом отношении информацию можно получить с помощью КТ брюшной полости, забрюшинного пространства, малого таза. Особенно актуально применение КТ для определения чёткой локализации, формы опухоли, взаимоотношения с окружающими тканями.
Наиболее эффективным методом диагностики рака маточной трубы считают лапароскопию. Она позволяет оценить распространённость опухолевого процесса и, главное, морфологически верифицировать диагноз у 95% больных.
Дифференциальная диагностика достаточно сложна. Рак маточной трубы следует дифференцировать с туберкулёзом, воспалительными процессами, трубной беременностью, злокачественными опухолями яичников, раком брюшины, метастатическим поражением придатков матки.
До настоящего времени не существует единой тактики ведения больных раком маточной трубы.
- Устранение опухоли.
- Предупреждение рецидива опухоли и её метастазирования.
Необходимость проведения хирургического лечения. Лекарственная и лучевая терапия может быть проведена в амбулаторных условиях.
Первым этапом при раке маточной трубы проводят хирургическое лечение — выполнение радикальной операции, включающей экстирпацию матки с придатками, удаление большого сальника, биопсию парааортальных и подвздошных лимфатических узлов, биопсию и взятие смывов с брюшины таза, латеральных каналов и диафрагмы. При невозможности выполнения лимфаденэктомии выполняют биопсию этих узлов. Проведение хирургического вмешательства при поздних стадиях рака подразумевает выполнение циторедуктивной операции в оптимальном объёме (остаточная опухоль менее 2 см). Размеры остаточной опухоли после хирургического лечения существенно влияют на прогноз заболевания. Кроме того, в больших по объёму опухолевых образованиях содержатся плохо кровоснабжаемые участки, а также большое количество временно не делящихся клеток, большая часть которых после редукции опухоли переходит в активное состояние и становится более чувствительной к воздействию цитотоксических агентов.
Всем больным, у которых рак маточной трубы диагностирован во время лапароскопии или лапаротомии, операцию выполняют в том же объёме, что и при раке яичников. Однако метастазы в лимфатические узлы у больных раком маточных труб отмечают чаще, чем у больных раком яичников.
Выборочные исследования и широкое применение различных химиопрепаратов, их комбинации, а также сочетание химиотерапии с лучевой терапией не позволяют провести адекватное сравнение различных подходов лечения. Высокая частота неэффективности лечения даже при ранних стадиях подчеркивает необходимость адъювантного лечения на каждой стадии заболевания.
Основой современной полихимиотерапии рака маточных труб считают комбинации с включением производных платины. Объективный ответ на лечение достигается у 53–92% больных с запущенной стадией заболевания; средняя длительность ответа — 12,5 мес.
Широко применяют следующие платиносодержащие схемы химиотерапии: циклофосфамид с цисплатином (CP), циклофосфамид в сочетании с доксорубицином и цисплатином (CAP) и циклофосфамид с карбоплатином (CC). При проведении полихимиотерапии на основе платины пятилетняя выживаемость составляет 51%.
Относительно назначения таксанов в терапии рака маточных труб в литературе мало сообщений. В основном токсичность проявляется в виде миелосупрессии, реакции гиперчувствительности и периферической невропатии — прекращения лечения не требуется. В настоящее время доказана эффективность паклитаксела в качестве химиотерапии второй линии у больных с раком маточных труб, резистентным к препаратам платины. Частота объективных эффектов со средней продолжительностью 6 мес, составившая 25–33%, зависит от дозы препарата. Паклитаксел эффективен у больных с формами рака маточных труб III–IV стадии. Ожидаемая пятилетняя выживаемость составляет 20–30%.
В настоящее время общая схема лечения заболевания и оптимальный режим химиотерапии попрежнему остаются в состоянии разработки.
Что касается лучевой терапии, то в настоящее время многие авторы соглашаются, что облучение только малого таза неэффективно с учётом высокой частоты развития внетазовых метастазов, что служит важным аргументом против такой стратегии. Некоторые авторы рекомендуют облучение всей брюшной полости, но при этом отмечают, что это может привести к серьезным осложнениям со стороны кишечника.
Наиболее эффективным вариантом завершающего этапа лечения считают проведение лучевой терапии области малого таза и парааортальной зоны.
На результат проводимого лечения влияет ряд параметров: стадия заболевания, степень дифференцировки опухоли, объём хирургического вмешательства, размеры остаточной опухоли. Однако даже диагностирование заболевания на I стадии не всегда определяет хороший прогноз, поскольку в каждом случае течение опухолевого процесса неоднозначно и имеет свои особенности. На ранних стадиях глубина инвазии в стенку трубы выступает важным фактором прогноза по аналогии с раком эндометрия, при котором прорастание в серозную оболочку считают неблагоприятным признаком. На более поздних стадиях заболевания течение опухолевого процесса более сходно с раком яичников.
С учётом вышеперечисленных основных прогностических факторов, необходима предельно индивидуальная лечебная тактика ведения каждой больной, а также систематизация групп больных на основании независимых факторов прогноза.
Тактика лечения больных с начальными стадиями рака принципиально отличается от таковой у больных с далеко зашедшими злокачественными новообразованиями. Следует отметить, что стадия заболевания как фактор прогноза играет роль лишь при тщательном хирургическом стадировании опухолевого процесса.
Важное прогностическое значение имеет объём оперативного вмешательства. При оптимальном удалении опухоли пятилетняя выживаемость больных с III стадией заболевания составила 28%, при частичном удалении опухоли — 9%, после оперативного вмешательства, завершённого биопсией, — 3%. Что касается роли морфологической структуры опухоли в прогнозе заболевания, то полученные данные выживаемости больных с распространёнными формами рака в зависимости от морфологического строения опухоли свидетельствуют о том, что данный критерий практически не влияет на выживаемость.
Степень дифференцировки опухоли считают важным прогностическим фактором, поскольку это влияет на частоту лимфогенного метастазирования. При низкодифференцированных опухолях прогноз хуже, чем при опухолях с высокой степенью дифференцировки. Однако необходимо помнить, что дифференцировка опухоли может меняться в процессе прогрессирования заболевания, проведённого лечения, а также быть различной в первичной опухоли и её метастазах.
Наличие лимфоцитарной инфильтрации улучшает прогноз заболевания. Некоторые авторы рассматривают лимфоцитарную инфильтрацию опухоли как проявление иммунологического противоопухолевого эффекта.
