• Кисты имеют различный диаметр.
• Кисты бывают одно- и многокамерными.
• Часть кисты вне или внутри не представлена плотной тканью.
• Внутренние эхосигналы негомогенные, диффузные.
• Нередко имеется асцит.
КТ и МРТ, как правило, не дают дополнительной информации о характере опухоли яичника.
Цветное допплеровское картирование позволяет определить кровоток в опухоли, представляющий еще один дифференциально-диагностический критерий.
У новорожденных кисты яичника обычно со временем рассасываются. Обычно это однокамерная фолликулярная киста в одном из яичников, реже — гранулезоклеточная опухоль, кистозная тератома или мезонефрома. При УЗИ кисту яичника следует дифференцировать от кисты мочевого протока.
Каждые 2—3 нед следует проводить контрольное УЗИ. Оперативное вмешательство выполняют лишь при появлении картины острого живота. В таких случаях обращаются к детскому хирургу или детскому гинекологу.
У детей младшего возраста кисты яичника наблюдаются более часто, причем чем старше ребенок, тем чаще они встречаются и тем лучше удается визуализировать яичник и кисту (рис. 8-5). Иногда кисты яичника бывают причиной другой патологии, например ложного преждевременного полового развития (гормонально-активные кисты яичника, чаще гранулезоклеточная опу-
 |
холь), или проявляются картиной острого живота (перекрут ножки кисты, разрыв кисты или кровоизлияние в нее).
Кисты яичника в пубертатном периоде и у девушеквстречаются еще чаще. Это объясняется тем, что функцию яичников начинает контролировать гипоталамо-гипофизарная система. В зависимости от патоморфологических особенностей различают следующие виды кист:
• функциональные кисты (фолликулярная киста, киста желтого тела);
• тератома (дермоидная киста, имеющая экто-дермальное происхождение);
• гранулезоклеточная опухоль (характерен высокий уровень эстрадиола в сыворотке крови);
• поликистозные и мультифолликулярные яич
ники как особая форма кист (возможны зло
качественные формы).
Доброкачественные кисты яичникачасто являются функциональными и поэтому при них не следует сразу прибегать к операции. Эти кисты целесообразно сначала лечить консервативно. При простой гладкостенной кисте яичника следует:
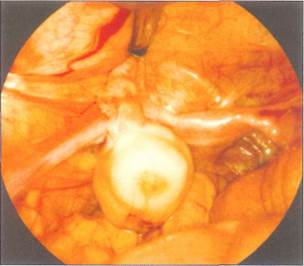 |
| Рис. 8-5. Маленькая дермоидная киста у девочки 7 лет 3 мес. Рядом с маленькой маткой и нормальным правым яичником виден увеличенный левый яичник, |
• с помощью тщательного УЗИ убедиться в доброкачественном характере кисты;
• назначить эстроген-прогестагенную терапию для подавления активности кисты (перораль-ные контрацептивы, содержащие 30 мкг эти-нилэстрадиола и подавляющий функцию гипофиза сильнодействующий прогестаген) дли-
тельно, в течение 3—4 мес без 7-дневных перерывов с последующим контрольным УЗИ;
• при синдроме ПКЯи синдроме мультифолли-кулярных яичников для уточнения диагноза определить уровень тестостерона и ДГЭАС в сыворотке крови и назначить длительную гормональную терапию. При синдроме П КЯ назначить пероральные контрацептивы, содержащие анд-рогены или комбинацию эстрадиола валерата 2 мг и ципротерона ацетата 2,5—5 мг, непрерывно в течение 21 дня с последующим 7-дневным перерывом;
• прибегнуть к оперативному вмешательству в тех случаях, когда развивается картина острого живота или киста яичника, несмотря на терапию, не регрессирует (нефункциональная киста).
Тактика оперативного лечения зависит от опыта и возможностей хирурга.
Малоинвазивные эндоскопические вмешательства
Помимо традиционной лапаротомии, в последние годы хорошо зарекомендовали себя малоинвазивные эндоскопические вмешательства. Характер этих вмешательств определяется клинической картиной заболевания.
Под эндоскопическим контролем перекрут устраняют, вращая яичник в противоположном направлении, после чего для профилактики рецидива яичник фиксируют отдельными швами к брюшине, покрывающей боковую стенку таза.
Кровоточащие края разрыва коагулируют, останавливая тем самым кровотечение, остающееся содержимое кисты отсасывают. Расширить объем операции, например удалить кисту, обычно не удается из-за рыхлой консистенции мягких тканей и их кровоточивости (рис. 8-6).
Функциональные кисты и кистомы
Кисту пунктируют, содержимое берут для определения концентрации эстрадиола и прогестерона, которая позволяет судить о функциональной активности кисты. Осадок после центрифугирования содержимого кисты подвергают
 |
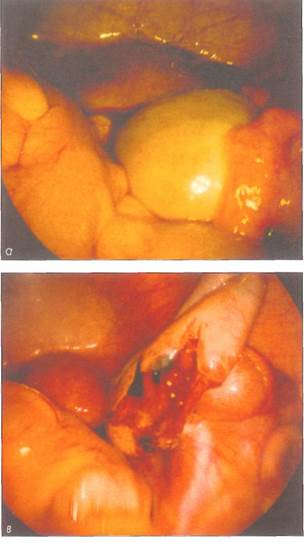
цитологическому исследованию. Светлая, прозрачная жидкость свидетельствует о кистоме (бла-стома). Желтоватый цвет жидкости (стероидные гормоны!) указывает на гормонально-активную функциональную кисту (фолликулярная киста, киста желтого тела).
При подозрении на гладкостенную слизистую кисту (слабые гомогенные внутренние эхосигна-лы на сонограммах), эндометриому или дер-моидную кисту (содержит жир) прибегают к пункции троакаром, эвакуации содержимого с помощью мощного отсоса и многократному промыванию полости кисты так, чтобы содержимое ее не попало в брюшную полость. Для гистологического исследования следует вскрыть белочную оболочку ножницами, лучом С02-лазера или
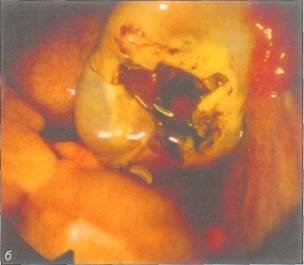
Рис. 8-6. Девочка 14 лет 3 мес, поступившая с картиной острого живота, а — органы малого таза: видны матка, правый яичник, а также фимбрии и инфундибулярная часть трубы, залитые кровью; б — после подтягивания яичника обнаружен крупный разрыв кисты, края разрыва кровоточат. Оперативное вмешательство (иссечение кусочка стенки кисты, коагуляция кровоточащих краев разрыва) было направлено на остановку кровотечения и максимальное сохранение яичника; в — разрыв кисты яичника с сильным кровотечением у девочки 13 лет 7 мес. При клиническом обследовании: первичная олигоменорея, аменорея в течение 3 мес, острая стреляющая боль внизу живота. На операции: разрыв кисты правого яичника,
микроэлектродом монополярного электрокоагулятора и удалить кисту целиком. Если ткань яичника рыхлая и легко рвется, после биопсии стенки кисты оставшуюся часть подвергают вапоризации С02-лазером. Такая тактика оправдана при гладкостенных кистах и отсутствии пролифера-тов. После остановки кровотечения из стенок кисты на яичник накладывают полидиоксаноно-вые швы нитью 4-0, завязывая узлы внутри брюшной полости (рис. 8-7).
Полость малого таза обильно промывают 1 л раствора Рингера с лактатом, а прямокишечно-маточное углубление дренируют силиконовой трубкой 12 F (дренаж Робинсона). Для профилактики образования спаек в брюшную полость вливают 500 мл раствора Рингера с лактатом.
 |
 |
 |
Эндометриоидные кисты всегда удаляют после предварительной эвакуации их содержимого, целостность яичника восстанавливают наложением швов на его капсулу. Некоторые гинекологи не ушивают яичник, оставляя его рану открытой. Наш опыт свидетельствует о целесообразности шва яичника, так как он, хотя и увеличивает продолжительность операции, предотвращает образование в дальнейшем спаек с кишечником и маточной трубой. Шов может быть как узловым, так и непрерывным.
Синдром поликистозных яичников
Оперативное лечение при синдроме поликистозных яичников показано лишь при неэффективности или непереносимости консервативной терапии. Оно заключается в протыкании кист монополярным игольчатым электродом или С02-лазером.
Лечение кист яичника при неуверенности в их доброкачественном характере
При неуверенности в доброкачественном характере кисты яичника и при дермоидных кистах необходимо стремиться, чтобы содержимое кисты не попало в брюшную полость.
Опухоль следует сначала полностью отсепари-ровать и выделить яичник, ввести в брюшную полость специальный пакет (Lap-sac или Preatman-sac) и в этом пакете извлечь опухоль из брюшной полости (рис. 8-8—8-10).
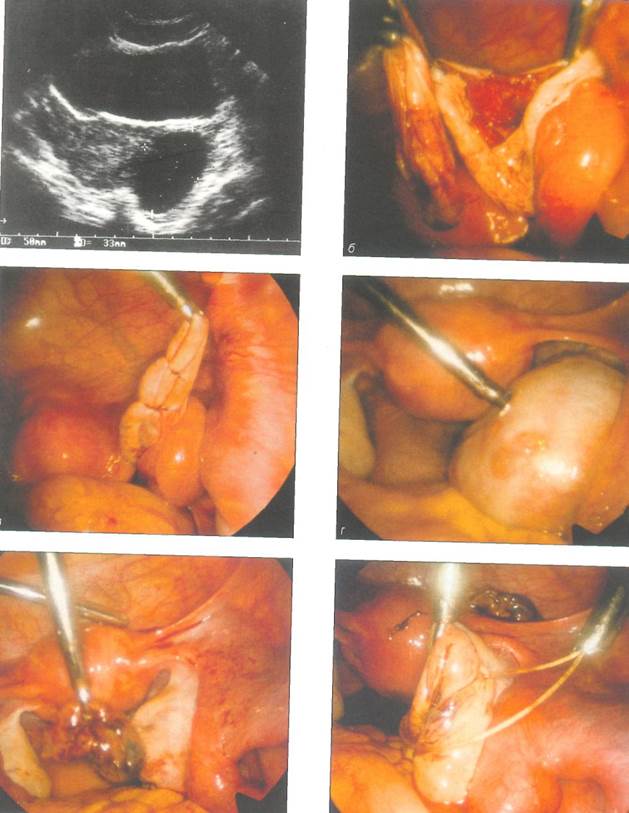
Рис. 8-7. Пельвископическая операция при кисте яичника, о- предоперационная сонограмма кисты, которая не поддалась консервативной терапии; б — после вскрытия белочной оболочки стенки кисты иссечены целиком (слева от яичника); в — целостность яичника восстановлена наложением отдельных полидиок-саноновых швов нитью 4-0; г — маленькая кистома яичника, Вначале кисту пунктируют для определения концентрации прогестерона и эстрадиола в ее содержимом и для его цитологического исследования; д — после вскрытия белочной оболочки удаляют стенки кисты; е — восстановление целостности яичника швами с завязыванием узлов вне брюшной полости; ж — извлеченный из брюшной полости операционный препарат,
• Киста локализуется в одном или обоих яичниках.
• Диаметр кисты достигает 10 см.
• Киста имеет гладкую наружную и внутреннюю стенку.
• Киста может быть одно- и многокамерной.
• Внутренние эхосигналы отсутствуют или они гомогенные и имеют диффузный характер.
• При кисте яичника асцит отсутствует.
Сонографические признаки злокачественной опухоли яичника
• Кисты имеют различный диаметр.
• Кисты бывают одно- и многокамерными.
• Часть кисты вне или внутри не представлена плотной тканью.
• Внутренние эхосигналы негомогенные, диффузные.
• Нередко имеется асцит.
КТ и МРТ, как правило, не дают дополнительной информации о характере опухоли яичника.
Цветное допплеровское картирование позволяет определить кровоток в опухоли, представляющий еще один дифференциально-диагностический критерий.
У новорожденных кисты яичника обычно со временем рассасываются. Обычно это однокамерная фолликулярная киста в одном из яичников, реже — гранулезоклеточная опухоль, кистозная тератома или мезонефрома. При УЗИ кисту яичника следует дифференцировать от кисты мочевого протока.
Каждые 2—3 нед следует проводить контрольное УЗИ. Оперативное вмешательство выполняют лишь при появлении картины острого живота. В таких случаях обращаются к детскому хирургу или детскому гинекологу.
У детей младшего возраста кисты яичника наблюдаются более часто, причем чем старше ребенок, тем чаще они встречаются и тем лучше удается визуализировать яичник и кисту (рис. 8-5). Иногда кисты яичника бывают причиной другой патологии, например ложного преждевременного полового развития (гормонально-активные кисты яичника, чаще гранулезоклеточная опу-
 |
холь), или проявляются картиной острого живота (перекрут ножки кисты, разрыв кисты или кровоизлияние в нее).
Кисты яичника в пубертатном периоде и у девушеквстречаются еще чаще. Это объясняется тем, что функцию яичников начинает контролировать гипоталамо-гипофизарная система. В зависимости от патоморфологических особенностей различают следующие виды кист:
• функциональные кисты (фолликулярная киста, киста желтого тела);
• тератома (дермоидная киста, имеющая экто-дермальное происхождение);
• гранулезоклеточная опухоль (характерен высокий уровень эстрадиола в сыворотке крови);
• поликистозные и мультифолликулярные яич
ники как особая форма кист (возможны зло
качественные формы).
Доброкачественные кисты яичникачасто являются функциональными и поэтому при них не следует сразу прибегать к операции. Эти кисты целесообразно сначала лечить консервативно. При простой гладкостенной кисте яичника следует:
 |
| Рис. 8-5. Маленькая дермоидная киста у девочки 7 лет 3 мес. Рядом с маленькой маткой и нормальным правым яичником виден увеличенный левый яичник, |
• с помощью тщательного УЗИ убедиться в доброкачественном характере кисты;
• назначить эстроген-прогестагенную терапию для подавления активности кисты (перораль-ные контрацептивы, содержащие 30 мкг эти-нилэстрадиола и подавляющий функцию гипофиза сильнодействующий прогестаген) дли-
тельно, в течение 3—4 мес без 7-дневных перерывов с последующим контрольным УЗИ;
• при синдроме ПКЯи синдроме мультифолли-кулярных яичников для уточнения диагноза определить уровень тестостерона и ДГЭАС в сыворотке крови и назначить длительную гормональную терапию. При синдроме П КЯ назначить пероральные контрацептивы, содержащие анд-рогены или комбинацию эстрадиола валерата 2 мг и ципротерона ацетата 2,5—5 мг, непрерывно в течение 21 дня с последующим 7-дневным перерывом;
• прибегнуть к оперативному вмешательству в тех случаях, когда развивается картина острого живота или киста яичника, несмотря на терапию, не регрессирует (нефункциональная киста).
Тактика оперативного лечения зависит от опыта и возможностей хирурга.
Малоинвазивные эндоскопические вмешательства
Помимо традиционной лапаротомии, в последние годы хорошо зарекомендовали себя малоинвазивные эндоскопические вмешательства. Характер этих вмешательств определяется клинической картиной заболевания.
Под эндоскопическим контролем перекрут устраняют, вращая яичник в противоположном направлении, после чего для профилактики рецидива яичник фиксируют отдельными швами к брюшине, покрывающей боковую стенку таза.
Кровоточащие края разрыва коагулируют, останавливая тем самым кровотечение, остающееся содержимое кисты отсасывают. Расширить объем операции, например удалить кисту, обычно не удается из-за рыхлой консистенции мягких тканей и их кровоточивости (рис. 8-6).
Функциональные кисты и кистомы
Кисту пунктируют, содержимое берут для определения концентрации эстрадиола и прогестерона, которая позволяет судить о функциональной активности кисты. Осадок после центрифугирования содержимого кисты подвергают
 |

цитологическому исследованию. Светлая, прозрачная жидкость свидетельствует о кистоме (бла-стома). Желтоватый цвет жидкости (стероидные гормоны!) указывает на гормонально-активную функциональную кисту (фолликулярная киста, киста желтого тела).
При подозрении на гладкостенную слизистую кисту (слабые гомогенные внутренние эхосигна-лы на сонограммах), эндометриому или дер-моидную кисту (содержит жир) прибегают к пункции троакаром, эвакуации содержимого с помощью мощного отсоса и многократному промыванию полости кисты так, чтобы содержимое ее не попало в брюшную полость. Для гистологического исследования следует вскрыть белочную оболочку ножницами, лучом С02-лазера или
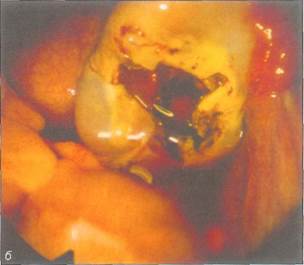
Рис. 8-6. Девочка 14 лет 3 мес, поступившая с картиной острого живота, а — органы малого таза: видны матка, правый яичник, а также фимбрии и инфундибулярная часть трубы, залитые кровью; б — после подтягивания яичника обнаружен крупный разрыв кисты, края разрыва кровоточат. Оперативное вмешательство (иссечение кусочка стенки кисты, коагуляция кровоточащих краев разрыва) было направлено на остановку кровотечения и максимальное сохранение яичника; в — разрыв кисты яичника с сильным кровотечением у девочки 13 лет 7 мес. При клиническом обследовании: первичная олигоменорея, аменорея в течение 3 мес, острая стреляющая боль внизу живота. На операции: разрыв кисты правого яичника,
микроэлектродом монополярного электрокоагулятора и удалить кисту целиком. Если ткань яичника рыхлая и легко рвется, после биопсии стенки кисты оставшуюся часть подвергают вапоризации С02-лазером. Такая тактика оправдана при гладкостенных кистах и отсутствии пролифера-тов. После остановки кровотечения из стенок кисты на яичник накладывают полидиоксаноно-вые швы нитью 4-0, завязывая узлы внутри брюшной полости (рис. 8-7).
Полость малого таза обильно промывают 1 л раствора Рингера с лактатом, а прямокишечно-маточное углубление дренируют силиконовой трубкой 12 F (дренаж Робинсона). Для профилактики образования спаек в брюшную полость вливают 500 мл раствора Рингера с лактатом.
 |
 |
 |

Эндометриоидные кисты всегда удаляют после предварительной эвакуации их содержимого, целостность яичника восстанавливают наложением швов на его капсулу. Некоторые гинекологи не ушивают яичник, оставляя его рану открытой. Наш опыт свидетельствует о целесообразности шва яичника, так как он, хотя и увеличивает продолжительность операции, предотвращает образование в дальнейшем спаек с кишечником и маточной трубой. Шов может быть как узловым, так и непрерывным.
Синдром поликистозных яичников
Оперативное лечение при синдроме поликистозных яичников показано лишь при неэффективности или непереносимости консервативной терапии. Оно заключается в протыкании кист монополярным игольчатым электродом или С02-лазером.
Лечение кист яичника при неуверенности в их доброкачественном характере
При неуверенности в доброкачественном характере кисты яичника и при дермоидных кистах необходимо стремиться, чтобы содержимое кисты не попало в брюшную полость.
Опухоль следует сначала полностью отсепари-ровать и выделить яичник, ввести в брюшную полость специальный пакет (Lap-sac или Preatman-sac) и в этом пакете извлечь опухоль из брюшной полости (рис. 8-8—8-10).
Рис. 8-7. Пельвископическая операция при кисте яичника, о- предоперационная сонограмма кисты, которая не поддалась консервативной терапии; б — после вскрытия белочной оболочки стенки кисты иссечены целиком (слева от яичника); в — целостность яичника восстановлена наложением отдельных полидиок-саноновых швов нитью 4-0; г — маленькая кистома яичника, Вначале кисту пунктируют для определения концентрации прогестерона и эстрадиола в ее содержимом и для его цитологического исследования; д — после вскрытия белочной оболочки удаляют стенки кисты; е — восстановление целостности яичника швами с завязыванием узлов вне брюшной полости; ж — извлеченный из брюшной полости операционный препарат,
Солидные опухоли яичника
При солидной опухоли яичника, которая может оказаться злокачественной, ее следует из онкологических соображений удалять вместе с яичником.
Существуют различные варианты лапароскопического удаления пораженного опухолью яичника, например пересечение воронкотазовой связки с помощью биполярной коагуляции или с наложением скользящего узла, рассечение брыжейки яичника и, наконец, рассечение маточной трубы и собственной связки яичника. Отсеченные придатки помещают в пакет, чтобы избежать загрязнения брюшной полости, и извлекают наружу. Для выполнения таких операций требуется большой опыт. В противном случае следует выполнить ла-паротомию со срочным гистологическим исследованием для уточнения объема операции и ее характера.
Хирург, идущий на такую операцию, должен владеть техникой как щадящих, так и радикальных операций с выполнением тазовой и парааор-тальной лимфаденэктомии, микрохирургической техникой, обладать знаниями о лучевой и химиотерапии.
Ювенильный эндометриоз
Выраженная дисменорея, особенно вторичная, нарушение менструальной функции по типу мет-роррагии, пре- и постменструальных кровяных выделений, которые резистентны к лечению, указывают на эндометриоз. Ювенильный эндометриоз особенно часто наблюдается у девушек с анома-
 |
 |
 |
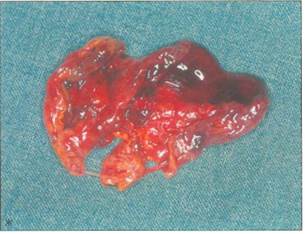
Рис. 8-8. Большая опухоль, располагающаяся выше пограничной линии, у девочки 8 лет 1 мес. а-в связи с подозрением на злокачественный характер опухоли была предпринята лапароскопия и установлена принадлежность опухоли к яичнику. Опухоль была удалена путем лапаротомии (гистологическое исследование: зрелая тератома); б — удаленная опухоль.
 |
 |
Рис. 8-9. Девочка 14 лет с крупной пальпируемой опухолью внизу живота и вторичной аменореей, а — учитывая большие размеры опухоли и неоднородность ее структуры, лапароскопия не предпринималась, Опухоль была удалена путем лапаротомии; б- операционный препарат. Опухоль оказалась зрелой тератомой без признаков злокачественного перерождения.
 |

Применение термокоагуляции менее надежно, так как при ней трудно судить о глубине дест-

Рис. 8-10. Выделение зрелой тератомы, а — опухоль была помещена в пакет и извлечена, рана яичника ушита; б- пакет Lap-sac in situ: во избежание диссеминации опухолевых клеток опухоль или подозрительную ткань помещают в прочный пластиковый пакет и извлекают наружу; в — операционный препарат: опухоль содержит жир и волосы.
рукции очагов и возможны рецидивы. Спайки рассекают ножницами, биполярной коагуляцией или С02-лазером. Эндометриомы иссекают с наложением швов на рану яичника. Оперативное вмешательство является частью комбинированного лечения эндометриоза.
Спайки брюшной полости
Наличие спаек в брюшной полости можно заподозрить при появлении диспептических жалоб, метеоризма и болей в животе после еды, особенно если пациентка перенесла ранее аппендэкто-мию или воспалительный процесс в брюшной полости. Спайки с кишечником или половыми органами, например, после сальпингита содержат сосуды, поэтому, перед тем как рассечь лазером или ножницами, их следует скоагулировать или перевязать. Спайки следует рассекать полностью, чтобы восстановить подвижность спаянного органа. Важно обильно промыть брюшную полость и удалить остатки тканевого детрита и
 |
 |
 |
 |
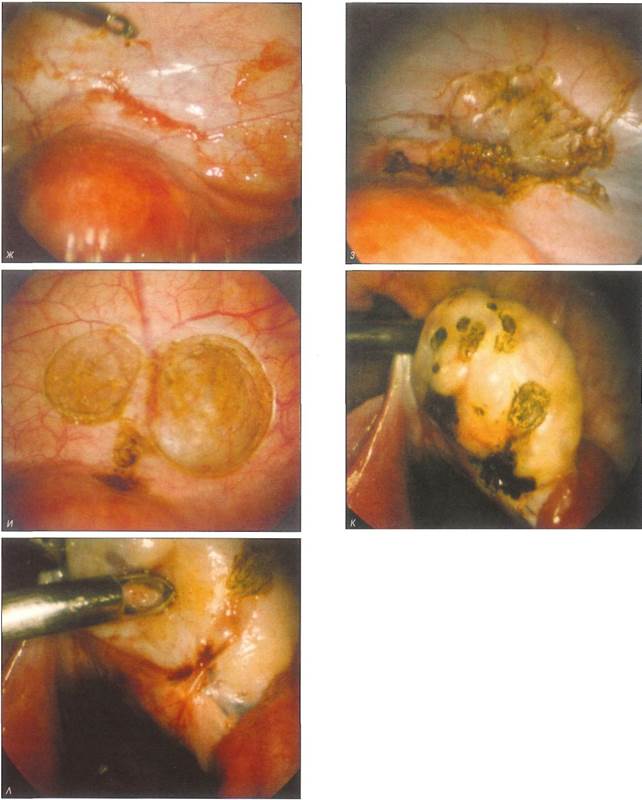
эндометриоиднои ткани позади матки и в прямокишечно-маточном углублении, в котором отмечается скопление крови; д — очаги эндометриоза окаймляют лучом С02-лазера, после чего иссекают или вапоризируют; е — вид операционного поля после полной вапоризации очагов эндометриоза; ж — эндометриоид-ные разрастания на брюшине, покрывающей мочевой пузырь у 13-летней девочки с удвоением матки; з — состояние после неполной вапоризации, выполненной ранее; многочисленные обугленные участки оказались остаточными очагами эндометриоза, Предстоит удалить удвоенную матку как причину эндометриоза; и — более совершенный способ лечения эндометриоза путем иссечения пораженного участка брюшины после окаймляющего разреза С02-лазером, так как имеется возможность гистологического контроля полноты удаления; к — эндометриоз яичников у девушки 17 лет 3 мес с выраженной вторичной дисменореей, Поверхностные эндометриоидные разрастания на яичниках вапо-ризированы; л — при выполнении вапоризации важно рассечь плоскостные спайки позади матки С02-лазером, чтобы удалить (разрушить) вызвавшие их очаги эндометриоза,
 |
влить в нее от 500 до 1000 мл раствора Рингера с лактатом для профилактики образования спаек (см. рис. 8-3, д—ж).
Острая травма живота
Пациентки с острой травмой живота обычно доставляются в хирургическое отделение и к гинекологам попадают редко. Применявшийся до последнего времени в таких случаях перитоне-альный лаваж в настоящее время вытесняется лапароскопией (пельвископией), которая дает возможность точно установить локализацию повреждения и уточнить его характер. Также после хирургических вмешательств при подозрении на спаечную кишечную непроходимость или перитонит неясного происхождения целесообразно выполнить лапароскопию, которая значительно менее травматична и менее опасна, чем диагностическая лапаротомия. Кроме того, нередко уже при лапароскопии можно остановить кровотечение, рассечь спайку или вскрыть абсцесс.
Пельвископия при неясном диагнозе
Пельвископия при аномалиях развития половых органов, несмотря на значительные возможности сканирующих методов исследования, может оказаться незаменимой для выяснения диагноза. При неполном удвоении половых органов и его сочетании с другими аномалиями развития гистероскопия и пельвископия позволяют поставить точный диагноз. Поэтому при перегородках матки всегда следует выполнять также пельвископию для исследования внутренних органов.
При гипергонадотропном гипогонадизмедля дифференциальной диагностики перемежающейся овариальной недостаточности или резистентности к гонадотропинам пельвископия дает возможность осмотреть внутренние половые органы и выполнить микробиопсию яичников, которая позволяет выяснить, имеются ли в них примор-диальные фолликулы и возможна ли в дальнейшем беременность.
При гениталиях промежуточного типаи карио-типе 46,XY с помощью пельвископии можно уточнить состояние внутренних половых органов. При этом существует возможность эндоскопически удалить тестикулы и гонадобластому (рис. 8-12 и 8-13).
Последнее изменение этой страницы: 2016-12-11; Нарушение авторского права страницы
