Over 25 years’ experience gained by the Cancer Research in treating phyllodes tumors and sarcomas of the breast was pooled to estimate the present-day capacities of diagnosis of these tumors and to optimize their therapy. An attempt was made to analyze the receptor status of neoplasms and to study the proliferative characteristics of the tumors by laser flow cytometry. The study failed to reveal significant diagnostic criteria for small (less than 5 cm) breast phyllodes and sarcomas. All surgical interventions, most frequently sector resection of the breast, were performed in its benign and intermediate phyllodes tumors. Mastectomy was made in malignant phyllodes tumors and sarcomas of the breast. Analysis of the receptor status revealed that the tumor cell levels of estrogen and progesterone receptors affect the course of breast cancer.
Неэпителиальные и фиброэпителиальные опухоли молочных желез встречаются довольно редко (1,54%) и потому мало изучены. Все эти опухоли характеризуются как новообразования, имеющие двухкомпонентное строение с преобладающим развитием соединительнотканного компонента, который в саркомах является абсолютным, а в группе фиброэпителиальных опухолей сочетается с параллельным развитием эпителиальной ткани. Редкостью данных новообразований, своеобразием клинического течения и полиморфизмом морфологического строения объясняются ограниченная осведомленность о них врачей и разнородность их взглядов как на природу указанных процессов, так и на принципы лечебных подходов.
Нами с целью оценки современных возможностей диагностики и оптимизации лечебных подходов при листовидных опухолях и саркомах молочных желез обобщен более чем 2 5-летний опыт Онкологического центра по лечению этих опухолей; мы попытались также проанализировать рецепторный статус новообразований и исследовать пролиферативные характеристики опухолей методом лазерной проточной цитофлюорометрии.
За указанный период нами выявлено 168 (1,2%) пациенток с листовидными опухолями и 54 (0,34%) с саркомами молочных желез (одно из крупнейших наблюдений в мировой практике). За год в Онкологическом центре получают комплексное лечение не более 10 пациенток с данной опухолевой патологией.
Клиническая картина не отличается специфичностью и варьирует от небольших опухолей с четкими контурами до новообразований, занимающих всю молочную железу (рис. 1). В последнем случае кожа багрово-синюшного цвета, истончена, с резко расширенными подкожными сосудами. Нередко наблюдается изъязвление кожи, что, впрочем, не всегда указывает на злокачественность процесса.
Рис. 1. Саркома молочной железы
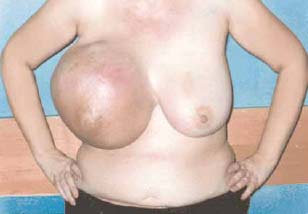
Рис.2. Распределение больных в зависимости от гистологического типа опухоли
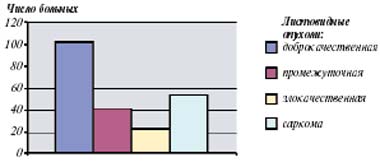
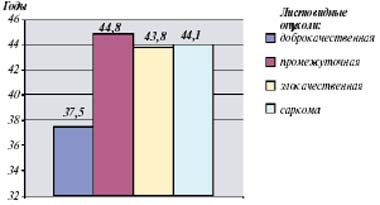
Выделяют 3 гистологических варианта листовидных опухолей, различающихся соотношением стромального и эпителиального компонентов, четкостью контуров опухоли, клеточностью, ядерным полиморфизмом, числом фигур митозов и наличием гетерогенных элементов. Как видно из рис. 2, преобладает доброкачественный вариант опухоли. Наличие различных гистологических типов листовидных опухолей, определяющих особенности клинического течения, способствовало появлению многочисленных вариантов клинической терминологии для обозначения этих новообразований. Наиболее распространенный термин — филлоидная цистосаркома — указывающий на агрессивное течение опухоли. Из гистологических вариантов сарком преобладают ангиосаркомы и злокачественные фиброзные гистиоцитомы (49%). Эти новообразования выявляются практически в любом возрасте (от 11 до 74 лет), однако пик заболеваемости приходится на 40—50 лет. Доброкачественные листовидные опухоли нами достоверно чаще обнаружены в более молодом возрасте — 38 лет (рис. 3).
Рис.3. Распределение больных с различными гистологическими типами опухоли по возрасту (в %)
По мере нарастания злокачественности процесса увеличиваются средние размеры новообразований: при доброкачественной листовидной опухоли — 6,9 см, при промежуточном варианте — 11,6 см, при злокачественном варианте и саркомах — 14,1 см. При анализе возможностей различных методов исследования было обнаружено отсутствие достоверных диагностических критериев. Так, первичные заключения маммографического исследования совпали с гистологическим диагнозом лишь в 29% случаев при листовидных опухолях (n=147)и в 24% — при саркомах (n=39). Так называемая зона обеднения нами выявлена лишь в 21% случаев. Наибольшие трудности возникают при новообразованиях диаметром менее 5 см. Не установлено рентгенологических критериев, позволяющих отличить злокачественный вариант листовидных опухолей от саркомы молочных желез (рис. 4, 5).
Рис.4. Доброкачественная листовидная опухоль у больной Б., 39 лет. В правой молочной железе в нижненаружном квадранте определяется дольчатое узловое образование однородной структуры с четкими контурами, размером 6,5*5,0 см. Кожа, сосок и ареола не изменены.
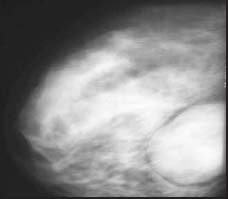
Рис.5. Рентгенограмма правой молочной железы краниокаудальной проекции больной А., 20 лет. Нейрогенная саркома правой молочной железы. В верхнем квадранте определяется дольчатое узловое образование размером 7*6 см., контуры четкие, полоска просветление по периметру опухолевого узла.
Мы попытались выяснить возможности УЗИ молочных желез (21 больная с листовидными опухолями и 3 — с саркомой). Малое число наблюдений пока не позволило выявить четкие диагностические критерии, позволяющие различать гистологические варианты листовидных опухолей (рис. 6, 7). Единственный признак, обративший на себя внимание, — низкая скорость кровотока (2,4—6,4 см/сек), в том числе и пиковая.
Рис.6. Доброкачественная листовидная опухоль (больная К., 21 года). Гипоэкогенное образование с четкими ровными контурами, неоднородной структуры, щелевидные полости внутри образования.
Рис.7. Саркома молочной железы (больная М., 49 лет). Гипоэкогенное образование неоднородной структуры, с неровными нечеткими контурами, ободок инфильтрации.
Анализ возможностей цитологического исследования пунктатов опухолей показал, что первичные заключения в 29% случаев при листовидных опухолях и в 29% при саркомах соответствовали действительному диагнозу. Неудачи, на наш взгляд, обусловлены особенностями гистологического строения опухолей и полиморфизмом (сочетание эпителиального и стромального компонентов, наличие кистозных полостей). Анализ предоперационных диагнозов показал, что последний лишь в 42% случаев соответствовал гистологическому заключению. Таким образом, в большинстве случаев диагноз неэпителиальной или фиброэпителиальной опухоли молочной железы явился диагнозом гистологическим. При анализе лечебных подходов при доброкачественных и промежуточных листовидных опухолях у 144 больных (табл. 1) видно, что были использованы все варианты хирургических вмешательств. Чаще выполнялась секторальная резекция молочных желез. Использование мастэктомии или радикальной резекции обусловлено либо большими размерами опухолей, либо ошибками в диагностике. Увеличение объема оперативного вмешательства достоверно приводит к уменьшению вероятности развития местного рецидива. Так, если после секторальной резекции рецидив возник в 19,7% случаев, то после мастэктомии — в 4,8%. В целом рецидивирование отмечено в 19,4% случаев. Энуклеация опухоли в 100% приводит к развитию местного рецидива. Отдаленного метастазирования при указанных гистологических формах не отмечено. При данных гистологических вариантах достаточным объемом мы считаем секторальную резекцию; в случае тотального поражения молочной железы — мастэктомию.
Таблица 1. Лечение больных с доброкачественными и промежуточными вариантами листовидной опухоли
Течение злокачественных листовидных опухолей (23 пациентки) обусловлено озлокачествле-нием стромального компонента (развитие саркомы на фоне листовидной опухоли). Анализ показал, что структура оперативных вмешательств существенно отличалась от таковой при доброкачественных опухолях. Различные варианты мастэктомии составили 76% (при этом частота рецидивов была более высокой — 26%). Рецидивирование после секторальной резекции отмечалось в 2 раза чаще, чем после мастэктомии (табл. 2). Метастазирование — гематогенное (легкие, кости, печень). Метастазов в регионарные лимфатические узлы нами не отмечено. Достаточный объем оперативного вмешательства — мастэктомия. Необходимости в выполнении лимфаденэктомии нет.
Таблица 2. Рецидивирование злокачественных листовидных опухолей в зависимости от вариантов лечения
Лечение метастазов оказалось безуспешным; 5-летняя выживаемость составила 58,5%. Адъювантное лечение приводило к недостоверному улучшению результатов. Самыми прогностически неблагоприятными являются саркомы молочных желез (53 женщины и 1 мужчина). Большие размеры опухолевого узла, быстрый рост новообразования и угроза в большинстве случаев его изъязвления предопределили необходимость хирургического лечения. Оперативное вмешательство в объеме секторальной резекции явно недостаточное — после него развитие рецидивов отмечено в 71% случаев, в то время как после мастэктомии — в 22%. В то же время у 12 из 18 пациенток с рецидивом опухоль оказалась ангиосаркомой. Необходимый и достаточный объем оперативного вмешательства при саркомах молочных желез — мастэктомия. Необходимости в выполнении лимфаденэктомии нет (ни разу не выявлено метастазов в регионарные лимфатические узлы). Отдаленное метастазирование отмечено в 41% случаев. Адъювантная терапия не способствует улучшению отдаленных результатов; при ее проведении отмечено некоторое ухудшение результатов лечения, что, на наш взгляд, обусловлено более выраженной исходной распространенностью процесса (табл. 3).
Таблица 3. Особенности клинического течения сарком молочных желез в зависимости от вариантов первичного лечения
Послеоперационная лучевая терапия проводилась в 12 случаях, химиотерапия — в 9 (в том числе сочетание этих режимов — в 5), при которой использовались различные схемы: от монохимиотерапии ТИОТЭФ до применения препаратов платины и антрациклиновых антибиотиков. Лечение метастазов проблематично. Лучевая терапия проводилась в 11 случаях, химиотерапия — в 18, в том числе в 9 осуществлено комбинированное лечение. В 2 случаях лечение было успешным: иссечение солитарного метастаза в легких (липосаркома) и полный эффект после 9 курсов химиотерапии при злокачественной фиброгистиоцитоме (карминомицин, винкристин, интерферон); 5-летняя выживаемость составила 37,8%. Данные о выживаемости больных с различными морфологическими вариантами опухоли представлена на рис. 8.
Рис.8. Выживаемость пациентов (в %) при различных морфологических вариантах опухолей.
Мы не обладаем собственным опытом применения гормонотерапии. Тамоксифен использовался как шаг отчаяния в 2 случаях при неуклонном прогрессировании процесса. Рецепторный статус проанализирован у 48 пациенток (30 больных листовидной опухолью и 18 — саркомой). Установлено, что по мере нарастания злокачественности процесса содержание рецепторов стероидных гормонов понижается, в том числе эстрогенов (ЭР) — на уровне тенденции, а прогестеронов (ПР) — с достоверными различиями.
Сопоставление уровня рецепторов и течения заболевания при доброкачественных и промежуточных листовидных опухолях показало обратно пропорциональную зависимость между ЭР и ПР (различия недостоверны), в то же время при злокачественных первичных новообразованиях в случае развития местных рецидивов рецепторположи-тельных опухолей не отмечено. При саркомах молочных желез различий в содержании рецепторов в первичных опухолях и при местных рецидивах не выявлено, в то время как в случае развития отдаленных метастазов в первичной опухоли отмечен более высокий уровень как ЭР, так и ПР.
Другим, не менее важным критерием, характеризующим опухолевый процесс, служит пролиферативная активность опухоли, выявляемая проточной цитофлюорометрией. По мере нарастания злокачественности процесса частота анеуплоидных опухолей (103 парафиновых блоков) увеличивается: при злокачественных листовидных опухолях анеуплоидия составляет 20%, при саркомах — более 92%. Отметим, что при благоприятном течении листовидных опухолей анеуплоидных образований не было. Анализ распределения клеток по фазам клеточного цикла показал, что, помимо достоверных различий в содержании клеток в разных фазах цикла, при каждом из гистологических вариантов листовидных опухолей имелись значимые различия между первичной и рецидивной опухолью. Индекс пролиферации при доброкачественных и промежуточных листовидных опухолях в случае развития рецидива был достоверно выше, чем в опухолях с благоприятным течением, а при злокачественных листовидных опухолях соответствовал таковому при саркомах молочных желез. Развитие метастатического процесса при саркомах сопровождалось достоверно более высоким индексом пролиферации в первичных опухолях.
Таким образом, на основании проведенного исследования можно сделать следующие выводы:
- Существующие методы исследований (рентгенологическое, УЗИ молочных желез, рутинное цитологическое исследование с окраской по Лейшману), не обладая достоверными критериями диагностики неэпителиальных и фиброэпителиальных опухолей молочных желез, не позволяют дифференцировать различные гистологические варианты этих новообразований.
- Необходимый и достаточный объем оперативного вмешательства при доброкачественной и промежуточной формах листовидной опухоли — секторальная резекция; при тотальном поражении молочной железы, при злокачественном варианте листовидных опухолей и саркомах молочных желез — мастэктомия; оснований для выполения лимфаденэктомии нет.
- Адъювантная терапия при злокачественных листовидных опухолях и саркомах молочных желез не приводит к достоверному улучшению результатов лечения: безрецидивная 5-летняя выживаемость при злокачественных листовидных опухолях в случае проведения адъювантного лечения — 81,8 ± 16,4%, без него — 53,4±17,0% (p>0,05); при саркомах — соответственно 33,73±12,5 и 49,0±10,8% (p>0,05). Общая 5-летняя выживаемость при злокачественных листовидных опухолях составляет 58,5 ± 15,0%, присаркомах — 37,8±8,5%.
- Различные морфологические варианты листовидных опухолей достоверно отличаются по пролиферативным характеристикам: индекс пролиферации при доброкачественных листовидных опухолях составляет 20,08±1,35%, при промежуточных — 25,33±2,02%, при злокачественных — 31,23±2,71% (p 0,05); изменения ПР имеют противоположную направленность, достигая максимальных значений в первичной опухоли при благоприятном течении заболевания (48,97±8,64 и 32,7±8,32 фмоль/мг белка; p>0,05).
- При саркомах молочных желез уровень рецепторов стероидных гормонов в первичной опухоли в случае развития метастатического процесса выше, чем при его отсутствии (ЭР — соответственно 24±14,92 и 10,02±3,56 фмоль/мг белка; ПР — 15,9±5,24 и 5,13 ± 1,81 фмоль/мг белка; p>0,05).
Дата обновления: 2020-01-20
Саркома – это заболевание, при котором из соединительных тканей начинают образовываться опухоли злокачественной природы. Локализоваться эта разновидность новообразований может в любых органах и системах, в том числе и в молочных железах.
Что представляет собой саркома молочной железы
Гистология свидетельствует о том, что все разновидности сарком молочной железы считаются опухолями злокачественной природы, которые образуются из тканей мезенхимального происхождения. Исходя из статистических данным, всего два процента из общего числа всех раковых новообразований в груди составляет саркома молочных желез.
Зачастую заболевание поражает только железы в одной груди. Подвержены люди абсолютно любой возрастной категории, не зависимо от их половой принадлежности. Всем саркомам характерно стремительное развитие, рост и появление метастазов. Процент смертности у таких пациентов очень высок.
Причины появления заболевания
На сегодняшний день доподлинно неизвестно, что именно провоцирует образование саркомы молочной железы, но однозначно болезнь считается многофакторной. Причинами ее появления могут быть:
- Плохая экологическая ситуация и канцерогенные вещества. Значительно выше риск образования опухолей злокачественной природы, если человек тесно контактирует с канцерогенами;
- Облучение ионизирующим излучением. Радиация оказывает воздействие на соединительную ткань, делая ее подверженной к появлению различных раковых образований;
- Когда человек часто получает травмы груди, или в ней протекают процессы воспалительного характера (например, мастит), повышается риск появления саркомы молочной железы;
- Наследственная предрасположенность к онкологии. Если в роду были онкобольные, риск появления саркомы или другой злокачественной опухоли очень высок.
Бывают случаи, когда не в полном объеме проводилась операция по удалению сектора молочной железы, на котором находилось доброкачественное новообразование, что привело к повторному появлению опухоли. В дальнейшем она трансформируется в злокачественную и перерождается в саркому грудной железы. Зачастую во время диагностики саркомы обнаруживают и другие новообразования различной этиологии, потому как эта опухоль не специфична для конкретного органа.
Симптомы
Характерной чертой саркомы грудной железы является ее активное развитие и рост. Уже через пару месяцев после появления новообразования оно существенно увеличивается в размере. Диагностировать заболевание на начальном этапе очень сложно, даже если женщина регулярно проходит плановые осмотры у специалиста.
Симптоматика, сигнализирующая о появлении саркомы молочной железы:
- грудные железы становятся припухлыми и болят;
- лимфоузлы подмышками и на шее увеличиваются;
- новообразование активно распространяется в коже грудной железы, поэтому появляются воспаленные инфильтраты, которые со временем становятся язвами.
Если в организме больного саркомой молочной железы уже начался процесс метастазирования:
- начинается сильный кашель;
- появляется одышка;
- живот становится больше в размерах;
- конечности начинают отекать;
- кожные покровы становятся желтушными;
- появляются болезненные ощущения в области позвоночника и костей конечностей, ребер и грудной клетки;
- возможно наличие патологических переломов костей.
Симптомами саркомы грудной железы, находящейся в запущенной стадии, является потеря в весе, сильная усталость, малокровие, провоцирующее утрату здорового цвета кожи.
Существующие виды, формы и стадии заболевания
Бывают такие разновидности саркомы молочной железы:
- первичная – появляющаяся из тканей грудной железы;
- вторичная (метастатическая) – которая образовывается вследствие активного распространения злокачественных клеток, появившихся при саркоме других органов, по общему кровотоку организма.
Еще заболевание подразделяют относительно гистологии опухоли: клеточная, круглоклеточная или гигантоклеточая.
Отличительной чертой новообразования является отсутствие в нем железистой и эпителиальной тканей. Образование саркомы грудной железы начинается из стромальных клеток. В груди могут развиваться опухоли различных видов, размерами в диаметре до пятнадцати сантиметров. Чаще всего диагностируют веретеноклеточный вид саркомы, которому характерно наличие клеток-мутантов с большим количеством ядер. Когда таких клеток очень много, специалисты говорят о наличии гигантоклеточной саркомы, которая провоцирует процесс мутации здоровых клеток в многоядерные.
Самой опасной разновидностью саркомы молочной железы является круглоклеточная. Очень часто заболевание рецидивирует и склонно активно начинать метастазирование. Прогнозы для пациента с метастазами неблагоприятен.
Бывают случаи, когда у пациента обнаруживают смешанную саркому грудной железы, при которой срастаются пораженные и здоровые ткани органов. Ее развитие зачастую начинается после полученного механического повреждения органа.
Опираясь на морфологию опухоли, саркому грудной железы делят на:
- фибросаркому – опухоль, образовывающуюся из соединительных тканей. Отличается она большими размерами и появлением инфильтрации кожи;
- фиброзную гистиоцитому, имеющую злокачественную природу;
- рабдомиосаркому – новообразование, появляющееся из мышечной ткани, имеющее высокий уровень злокачественности и склонное к быстрому развитию и росту. Часто диагностируют этот вид у молодых людей, не достигших двадцати пяти лет;
- лейомиосаркому – редкая опухоль злокачественной природы, которая очень агрессивно развивается. Образование ее происходит в гладкой ткани мышцы;
- ангиосаркому – новообразование появляется из клеток эндотелия сосудов. Подвержены ему люди средней возрастной категории, до сорока пяти лет;
- хондро- и остеосаркому – болезни таких видов имеют высшую степень злокачественности и диагностируются зачастую у представительниц женского пола, находящихся в преклонном возрасте (старше пятидесяти пяти лет);
- липосаркому – опухоль, образующаяся из мезенхимальных тканей. Новообразование склонно активно расти и одновременно поражать обе груди.
Саркома грудной железы может находится в нескольких стадиях:
1 стадия: Опухоль еще небольшая в диаметре (не более трех сантиметров) и локализуется в передах груди, не поражая другие органы. Процесс метастазирования и прорастания новообразования в другие сосуды и нервы еще не начался;
2 стадия: Новообразование увеличилось в размерах, однако ее диаметр еще составляет не более пяти сантиметров. Опухоль разрастается за пределами груди и начинает прорастать в располагающиеся рядом сегменты. Метастазирование еще не началось;
3 стадия: Отличительной чертой саркомы является ее распространение в соединительные ткани груди, провоцирующие деформирование ее формы. Начинается процесс метастазирования в лимфоузлах;
4 стадия: Метастазы активно появляются по всему организму. Саркома молочной железы становится большой в объеме, глубоко прорастает в органы и ткани, располагающиеся рядом. Специалисты могут провести диагностику и установить, что заболевание поразило печень, почки и кости.
Как долго и сложно будет проводиться терапия саркомы грудной железы зависит от того, на какой стадии ее диагностировали. Поэтому не стоит пренебрегать плановыми осмотрами у врача и оставлять без должного внимания любые симптомы болезни. Своевременное обнаружение опухоли и ее лечение гарантирует максимально благоприятные прогнозы.
Как проводится диагностика и лечение заболевания
Чтобы определить, как необходимо проводить терапию заболевания, приводится полноценная диагностика саркомы молочной железы и обследование пациента. Первым делом выясняют гистологию новообразования, степень его разрастания и наличие других сопутствующих болезней хронического или системного характера. Проводят такие исследования:
- При помощи маммографии специалисты определяют, насколько опухоль разрослась в тканях грудной железы. Также исследуют региональные лимфоузлы;
- Основываясь на маммографии проводится дуктография – исследование грудных протоков при помощи контрастного вещества. Это помогает специалистам увидеть их четкую структуру и деформацию контуров в районе опухоли;
- Как и при любом другом заболевании, обязательно сдается анализ крови. Он помогает определить, имеются ли в организме системные процессы, провоцирующие рост опухоли. Также выявляют характерные росту новообразования маркеры;
- Берут участок новообразования, с целью проведения биопсического исследования. Это помогает врачу узнать гистологию опухоли и определить, насколько высок уровень ее злокачественности.
Чтобы избавиться от саркомы молочной железы, необходимо проводить комплексную терапию, включающую в себя оперативное вмешательство, химиотерапии и лучевую терапии. Самым распространенным методом является операция по удалению новообразования и тканей, которые оно поражает. Если опухоли диагностировали на первых стадиях, проводят мастэктомию – молочная железа удаляется вместе с грудными мышцами, прилегающими к ним лимфоузлами, а также иссекаются пораженные опухолью ткани. Очень редко врачам удается оставить в сохранности грудные мышцы. В этом случае послеоперационный период и восстановление больного пройдет гораздо легче.
Если саркома высокодифференцированная, при этом ее диаметр небольшой, проводят квадрантэктомию иди секторальную резекцию. Эти операции помогают сохранить часть грудной железы. Когда заканчивается период реабилитации после хирургического вмешательства, при помощи маммопластики специалисты реконструируют грудь, используя имплантанты или, если это возможно, ткани пациента.
Когда началось метастазирование лимфоузлов, проводят их оперативное удаление – лимфаденэктомию. Чтобы в дальнейшем сократить вероятность появления рецидивов и распространения злокачественных клеток, а также повысить уровень выживаемости больных, проводят курс химиотерапии. Состоит она из приема антибактериальных препаратов, цитостатиков и антиметаболитов.
Перед оперативным вмешательством проводят лучевую терапию, которая позволяет сделать меньше диаметр опухоли и оградить ее от здоровых тканей. Чтобы провести профилактику метастазирования и рецидива саркомы молочной железы, после хирургического удаления новообразования и восстановления организма проводят радиотерапию.
Какие могут быть прогнозы при саркоме грудной железы
Прогнозировать развитие заболевания в будущем можно исходя из:
- гистологии опухоли;
- возрастной категории больного;
- своевременности диагностики саркомы;
- степени кардинальности проводимого оперативного вмешательства.
Риск появления рецидива саркомы грудной железы, даже если ее хирургическое удаление проводилось самым опытным врачом и закончилось удачно, очень высокий. Поэтому прогнозировать развитие болезни в будущем очень сложно даже самому опытному врачу.
По статистике, если терапия саркомы проводилась на первоначальном этапе развития опухоли, то около семидесяти процентов пациентов живут в течение пяти лет. Больные с запущенными видами новообразования, выживают не более десяти процентов.
Если в процессе болезни началось метастазирование, прогноз для пациента не утешительный. Проводя лечение, способствующее смягчению симптоматики заболевания, можно отсрочить появление новых опухолей на несколько месяцев. Бывали пациенты, которым удавалось оттянуть этот период на несколько лет.
Саркома молочной железы – очень опасная болезнь, которая быстро развивается и поражает другие органы. Очень важно диагностировать ее на ранних стадиях, чтобы шансы на выживаемость и благоприятный исход лечения были максимально высокими. В будущем, чтобы сократить риски рецидива появления новообразования, необходимо проводить профилактику заболевания и регулярно проходить профосмотры.
Конечно заболевание ужасное, но я понимаю, что профилактика — это постоянное обследование.
