При раке молочной железы (РМЖ) определение любого молекулярного маркера в принципе может преследовать две практические задачи:
- выявление группы риска, требующей дополнительного лечения или более тщательного наблюдения, среди больных с ранними стадиями, не подлежащих адъювантной терапии по клиническим и другим лабораторным показаниям;
- оценка чувствительности к определенным видам терапии и(или) индивидуализация схем адъювантного лечения больных с распространенным процессом.
Еще одним аспектом практического использования результатов изучения молекулярно-биологических характеристик РМЖ может быть разработка новых препаратов, направленно воздействующих на исследуемые белки (или гены) и блокирующих регулируемые ими процессы.В связи с тем, что, как уже отмечалось, количество потенциально значимых биомаркеров очень велико, необходимы четкие критерии, позволяющие рекомендовать каждый конкретный показатель для практического применения. Основные условия включения маркера в схему обследования больного и использования результатов его определения для выбора лечения следующие:
- его включение должно приводить к более благоприятным результатам лечения — увеличению безрецидивной или общей выживаемости, улучшению качества жизни и(или) снижению стоимости;
- эти преимущества должны иметь I уровень доказательности (АSСО) — доказательства получены либо в специальном масштабном рандомизированном проспективном исследовании, либо в результате мета-анализа значительного числа относительно небольших исследований;
- необходимы стандартизованные воспроизводимые методы с четко обозначенными критериями, а также наличие внутренних и внешних программ контроля качества.
В связи с этим количество биомаркеров, реально используемых и рекомендуемых международными организациями для обследования больных РМЖ, весьма ограничено.
Рецепторы стероидных, гормонов — критерий чувствительности к эндокринной терапии
Одним из первых вошедших в практику лечения больных РМЖ показателей, относящихся к категории биологических маркеров, были рецепторы стероидных гормонов — белки, специфически и избирательно связывающие соответствующие стероиды после их проникновения в клетку и опосредующие, таким образом, их биологические эффекты. Сначала обратили внимание на рецепторы эстрогенов (РЭ), несколько позднее стали определять также рецепторы прогестерона (РП). Присутствие РЭ в первичной опухоли молочной железы свидетельствует о ее потенциальной чувствительности к лечебным мероприятиям, направленным на удаление источника эстрогенов из организма или на противодействие их эффектам. РП представляет интерес как молекулярный маркер РМЖ не только потому, что он является первым необходимым звеном реакции клетки на прогестины и определяет ее чувствительность к соответствующим препаратам, но и потому, что его синтез в клетках РМЖ индуцируется эстрогенами.
Таким образом, наличие РП может свидетельствовать о том, что РЭ, по крайней мере частично, функционально активны. Адъювантная эндокринная терапия наиболее эффективна у больных РМЖ с положительным рецепторным статусом: ее эффективность составляет около 10% при РЭ-отрицательных опухолях, примерно 50% — при РЭ-положительных опухолях и около 75% — при опухолях, содержащих одновременно РЭ и РП.
Известно также, что опухоли молочной железы, содержащие оба или хотя бы один из рецепторов стероидных гормонов, имеют более благоприятное течение и послеоперационный прогноз у больных с такими опухолями, независимо от проводимого адъювантного лечения, лучше, чем у больных с рецепторотрицательными опухолями. Однако различия в выживаемости не очень велики, поэтому наиболее важной в практическом отношении областью использова ния результатов определения РЭ и РП является отбор больных, чувствительных к эндокринной терапии. Практическое значение определения РЭ и РП для назначения эндокринной терапии подтверждено мета-анализом,-включавшим 37 тыс. больных операбельным РМЖ, участвовавших в 55 рандомизированных исследованиях.
В настоящее время в различных клиниках и лабораториях используется 3 относительно равнозначных метода определения рецепторного статуса РМЖ:
- радиолигандный — оценка связывающей способности рецепторов в цитозолях опухолей,
- иммуноферментный — определение концентрации иммунореактивного рецепторного белка в тех же цитозолях
- иммуногистохимический — специфическое окрашивание срезов опухоли с помощью антител к рецепторным белкам.
Преимуществом первых 2 методов является их количественный характер, позволяющий объективизировать критерии оценки рецепторного статуса. Радиолигандный метод позволяет также оценить и функциональную активность рецептора на одной из первых стадий его взаимодействия с гормоном, что делает прогноз гормоночувстви-тельности более надежным, чем при определении иммунореактивных белков. С другой стороны, иммуногистохимический метод, хотя и носит относительно субъективный полуколичественный характер, имеет важное достоинство, заключающееся в том, что при окрашивании срезов можно четко определить принадлежность рецепторов именно опухолевым клеткам, что практически невозможно при использовании биохимических методов. Кроме того, этот метод позволяет работать с архивным материалом — парафиновыми блоками и даже готовыми стеклами, что делает его единственно возможным вариантом в случаях, когда необходимость исследования рецепторов стероидных гормонов возникла или была осознана спустя длительное время после операции. Совпадение результатов определения рецепторного статуса РМЖ всеми 3 методами составляет в среднем 80—85%.
Факторы роста и их рецепторы — показатель способности опухоли к саморегулируемому росту
Поскольку резистентность к эндокринной терапии может наблюдаться с самого начала даже у РЭ- и РП-положительных опухолей или развиваться позднее по мере прогрессирования болезни, рецепторный статус оказался необходимым, но не всегда достаточным показателем гормоно-чувствительности РМЖ. В связи с этим постоянно ведется поиск дополнительных критериев, характеризующих их функциональную активность и влияние других регуляторных факторов на биологическое поведение РМЖ.
К числу важнейших регуляторов подобного типа относятся полипептидные факторы, продуцируемые опухолевыми клетками и другими компонентами опухолевой ткани (фибробластами, инфильтрирующими опухоль макрофагами и лимфоцитами, эндоте-лиоцитами) и стимулирующие рост клеток-продуцентов (аутокринный механизм) или соседних клеток (паракринный механизм). Многими исследователями, в том числе и в нашей лаборатории, было показано, что наличие в опухоли молочной железы рецепторов эпидермального фактора роста (РЭФР), особенно при отсутствии рецепторов стероидных гормонов, свидетельствует о неблагоприятном прогнозе заболевания даже на ранних стадиях и о резистентности к эндокринной терапии. Тем не менее из-за неоднозначности результатов, полученных разными авторами, ни один из показателей, характеризующих чувствительность РМЖ к ауто/паракринным регуляторам, не вошел пока в рутинную клиническую практику. Можно ожидать, однако, что в ближайшее время интерес к исследованию РЭФР при РМЖ вновь возрастет в связи с тем, что на стадию клинических испытаний вышли препараты, специфически воздействующие на РЭФР, — моно-клональные антитела к рецептору (цетуксимаб) и ингибиторы внутренней тирозинкиназы РЭФР, реализующей первый этап передачи митогенного сигнала (например, пресса).
НЕR2/neu — мишень для специфической терапии
Определенный прорыв в области практического использования маркеров, связанных с РЭФР-зависимой регуляцией роста РМЖ, произошел после появления герцептина, представляющего собой гуманизированные антитела к НЕR2/neu — одному из тирозинкиназных рецепторов семейства еrbB, к которому принадлежит и РЭФР. Это одна из важнейших систем передачи митогенного сигнала в клетке.
Помимо структуры, рецепторы семейства еrbB различаются по относительной специфичности и сродству к различным общим лигандам (активирующим факторам). Основной особенностью всех рецеп-торных тирозинкиназ являются трансмембранная локализация и необходимость во взаимодействии с соответствующим лигандом для реализации киназной активности и последующих биологических эффектов. После активации в результа те связывания лигандов и димеризации внутренняя тирозинкиназа рецепторов активируется и приобретает способность фосфорилировать как сам рецептор, так и другие клеточные белки. Рецепторы семейства ЕrbB могут образовывать как гомо-, так и гетеродимеры, при этом во многих случаях наиболее активными являются гетерост-руктуры с участием рецептора НЕR2/neu — уникального представителя рассматриваемого семейства, который, не имея собственного лиган-да и не взаимодействуя ни с одним из известных факторов роста, активирующих родственные рецепторы, является тем не менее ключевым звеном передачи митогенных сигналов всех ЭФР-подобных пептидов и необходим для успешного функционирования всей системы.
Блокирование НЕR2/neu может существенно замедлить или остановить рост опухолей, зависимых от подобных стимулов, однако эффективное использование биологически активных препаратов предусматривает предварительную оценку индивидуальной чувствительности больных к данному виду лечения.
При применении герцептина общепринятым и наиболее адекватным методом оценки чувствительности является использование иммуно-гистохимического (ИГХ) окрашивания опухолевых тканей на белок НЕR2/neu с последующей оценкой амплификации гена c-erbBВ-2 методом флюоресцентной гибридизации in situ (FISH). Как правило, менее дорогостоящее ИГХ-исследование проводится в качестве предварительного общего скрининга, а FISH используется в спорных случаях, когда ИГХ-метод не дает четко положительного или четко отрицательного ответа. Подобный подход хорошо зарекомендовал себя в лечении больных РМЖ, позволяя обеспечить максимальную эффективность лечения герцептином, избежав при этом неоправданных затрат на обследование. Что касается прогностического значения гиперэкспрессии или амплификации гена с-еrbB-2, то, несмотря на гигантский материал (к настоящему времени в разных лабораториях мира обследовано более 12 тыс больных РМЖ), единого мнения о прогностической ценности НЕR2/neu пока нет. Некоторые авторы отмечают его неблагоприятное влияние на безрецидивную выживаемость больных с ранними стадиями РМЖ, другие не находят достоверной взаимосвязи этих показателей. Есть данные о том, что опухоли с амплифицированным геном НЕR2/пеи слабо реагируют на эндокринную терапию, но чувствительны к последующей химиотерапии. Считается также, что больным с НЕR2/neu-положительными опухолями следует рекомендовать более интенсивные режимы химиотерапии, чем больным с опухолями, не имеющими повышенной экспрессии этого онкогена.
Наличие у НЕR-2/neu как внутриклеточной, так и экстрацеллюлярной части приводит к тому, что в процессе димеризации возможны деградация молекулы рецептора и миграция его внешнего домена в межклеточную среду. Эта особенность и легла в основу разработки иммуноферментных систем для определения растворимого НЕR-2/neu в сыворотке или в плазме крови. Уже опубликованы результаты, свидетельствующие о перспективности этого направления, в первую очередь, для мониторинга эффективности лечения герцептином, тем не менее признается необходимость дальнейшего набора материала и выработки четких количественных критериев.
Система активации плазминогена — показатель метастатического потенциала РМЖ
Одно из фундаментальных свойств злокачественных опухолей — способность к метастазированию и инвазии. Важнейшим биохимическим механизмом этих процессов является разрушение окружающей базальной мембраны и внеклеточного матрикса ассоциированными с опухолью протеазами, центральное место в котором занимает протеолитический каскад активации плазминогена в опухолевой ткани. В многоступенчатой цепочке протеаз, ведущей к разрушению внеклеточного матрикса, ключевую позицию занимает активатор плазминогена урокиназного типа (uРА). Важную роль играет также находящийся на поверхности клеток рецептор uPА, поскольку при связывании с ним способность uРА активировать плазминоген увеличивается. В целом процесс образования плазмина представляет собой циклическую амплификацию, регулируемую по механизму обратной связи. Помимо uРА, в нем участвует также активатор тканевого типа (tРА), однако его роль при развитии опухолей, по-видимому, противоположна и сводится к разрушению опухолевых клеток и защите окружающих тканей. Активность uPA и tPA подавляется 2 белковыми ингибиторами, принадлежащими к семейству серпинов, — РАI-1 и РАI-2.
Считается, что при опухолевом росте они также играют разную роль: РАI-1 защищает опухолевые клетки от саморазрушения, а РАI-2 тормозит протеолитические процессы во внеклеточном матриксе. Различные компоненты системы активации плазминогена в ткани РМЖ могут находиться как на самих опухолевых клетках, так и на фибробластах стромы, инфильтрирующих опухоль лимфоцитах и макрофагах, эндоте-лиальных клетках, поэтому можно считать, что процесс активации плазминогена носит преимущественно паракринный характер. Уровень и соотношение экспрессии компонентов системы активации плазминогена в опухолевой ткани могут служить показателем метастатической и инвазивной активности опухоли, являясь вследствие этого биологически значимым фактором прогноза при злокачественных опухолях или показателем риска малигнизации доброкачественных новообразований. В достаточно репрезентативных и многочисленных исследованиях продемонстрирована высокая прогностическая значимость uРА и РАI-1 при РМЖ: риск рецидивирования или метастазирования даже при ранних стадиях заболевания возрастает в 1,5—3 раза, если уровень этих белков превышает определенные пороговые значения.
Многофакторный анализ свидетельствует о том, что они являются независимыми факторами прогноза. В связи с этим определение uРА или РАI-1 может быть рекомендовано у больных с ранними стадиями РМЖ для выделения подгрупп с повышенным риском рецидивирования и(или) метастазирования, требующих более интенсивного лечения. Наиболее адекватным методом оценки уровня экспрессии компонентов системы активации плазминогена в настоящее время считается количественное иммуноферментное определение концентрации этих белков в цитозолях тканей. К сожалению, единые пороговые значения пока не установлены, хотя уже проводятся международные кооперированные исследования в этом направлении.
Фактор роста эндотелия сосудов — показатель активности неоангиогенеза
В последние годы большое внимание уделяется проблеме неоангиогенеза (формирования новых сосудов) в злокачественных опухолях. Уже не вызывает сомнения тот факт, что опухоль не может развиваться и расти без образования в ней разветвленной сети капилляров, обеспечивающих снабжение клеток кислородом и питательными веществами. Изучение молекулярных механизмов ан-гиогенеза позволило перейти от микроскопической оценки плотности сосудов в опухолевой ткани к исследованию конкретных молекул, участвующих в регуляции образования и роста новых сосудов. Важнейшим положительным регулятором ангиогенеза бесспорно является фактор роста эндотелия сосудов (vascular endothelial growth factor — VEGF). Доказано, в частности, что VEGF играет ключевую роль в неоангиогенезе при РМЖ. Результаты ряда ретроспективных клинических исследований свидетельствуют о том, что экспрессия VEGF при РМЖ имеет существенное значение для прогноза заболевания, а также влияет на чувствительность опухолей к гормональному и лекарственному лечению. Его высокий уровень свидетельствует о неблагоприятном прогнозе как при раннем, так и при распространенном РМЖ. Кроме того, в настоящее время активно создаются и исследуются новые препараты с антиангиогенными свойствами, и оценка активности VEGF-зависимого ангиогенеза может стать основой для их целенаправленного применения. Попытки использовать показатели содержания VEGF в крови (как в сыворотке, так и в плазме) в качестве адекватной замены тканевой экспрессии этого белка при оценке активности ангиогенеза в РМЖ и прогнозировании исхода заболевания и(или) эффективности терапии до настоящего времени большого успеха не имели.
Таким образом, благодаря успехам биохимии, молекулярной биологии и биотехнологии в настоящее время в арсенале исследователей и клиницистов имеется огромное количество биологически значимых показателей, которые могут помочь в прогнозе раннего РМЖ и выборе адъювантной терапии при распространенном процессе. Тем не менее большинство молекулярных маркеров пока еще прочно не вошли в рутинную практику, что определяется высокой стоимостью подобных исследований и сложностью интерпретации данных одновременного анализа многих прогностических факторов.
Для клинического использования международными организациями в настоящее время рекомендовано лишь несколько из них, эффективность и полезность которых имеют достаточно высокий уровень доказательности, а именно:
- определение РЭ и РП у всех первичных больных для решения вопроса о целесообразности назначения эндокринной терапии;
- оценка экспрессии (амплификации гена) НЕR2/neu у больных распространенным раком, если планируется лечение герцептином;
- рассматривается также возможность определения опухолевой концентрации РАI-1 и/или uРА для выявления группы с повышенным риском рецидивирования и метастазирования среди больных с ранними стадиями процесса.
С появлением новых высокопроизводительных технологий, позволяющих одновременно в очень небольшом образце определять несколько десятков или даже тысяч показателей, особенно актуальными становятся выбор оптимального набора информативных тестов, который позволил бы при минимальной стоимости обследования обеспечить максимальную эффективность лечения каждого больного, а также разработка адекватного алгоритма интерпретации результатов этого комплексного анализа.
Часть опухолей молочной железы состоит из клеток, для которых характерно присутствие рецепторов эстрогенов и других стероидных гормонов, включая прогестоген. Эти рецепторы находятся как в ядре, так и в цитоплазме клеток. Они обнаружены в 65% опухолей, возникающих в период постменопаузы. В то же время лишь 30% опухолей, развивающихся в пременопаузе и связанных с геном BRCA1, обычно не содержат рецепторов эстрогенов и прогестерона (PR).
Однако эти рецепторы присутствуют в опухолях, связанных с геном BRCA2. Гормональная зависимость некоторых опухолей подтверждается клиническими наблюдениями при изменении в организме гормонального фона. В настоящее время показано, что наличие рецепторов эстрогенов (ER) в опухолевых клетках коррелирует с чувствительностью индивидуальной опухоли к гормонам. Это позволяет прогнозировать ее чувствительность к гормональным препаратам, что имеет важное клиническое значение.
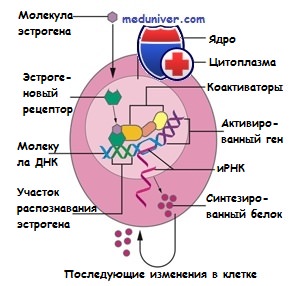
Эстрогеновый рецептор
При этом к положительным обычно относят опухоли, значение ER для которых находится выше определенного уровня, обычно составляющего 5 фмоль/мг цитоплазматического белка, или 25 фмоль/мг ядерной ДНК.
Наличие эстрогеновых рецепторов характерно для хорошо дифференцированных опухолей (особенно трубчатого, дольчатого, лобулярного или сосочкового типа), а также для опухолей с микроскопическими признаками эластоза. Согласно клиническим наблюдениям, медленно растущие опухоли в основном являются ER-положительными. Первичная опухоль и ее метастазы обладают близкими значениями ER, хотя от положительных опухолей иногда наблюдаются ER-отрицательные метастазы. Обратная картина встречается редко.
Насколько успешно измерения ER позволяют прогнозировать чувствительность опухолей к гормонам? Лишь 5-7% ER-отрицательных опухолей проявляют чувствительность к гормонам. Напротив, гормональной чувствительностью характеризуются 55% ER-положительных опухолей. Хотя больных с такими опухолями можно лечить гормональными препаратами, уровень ER нельзя считать достаточно надежным показателем.
Однако существует клиническая закономерность, выявленная эмпирически: опухоли с высоким значением ER в 90% случаев являются гормонально зависимыми. Наряду с этим показано, что опухоли с высокими значениями PR, более чем в 80% случаев также чувствительны к гормонам.
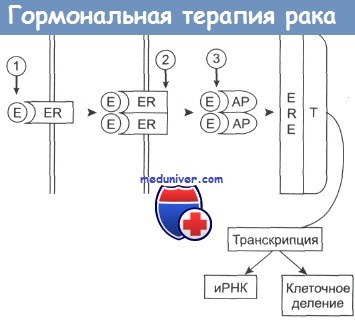
Эстроген (Е) связывается с рецептором (ER), который димеризуется.
Комплекс приобретает активность (АР) и присоединяется к эстроген-зависимым структурам (ERE) клеточного ядра.
Происходит активация таких белков, участвующих в транскрипции (Т), как РНК-полимераза II, что приводит к синтезу белка и делению клетки.
Гозерелин вызывает снижение уровня эстрогенов в плазме крови (1); фульвестран (2) предотвращает процесс димеризации рецептора и его активацию; тамоксифен (3) связывается с активным комплексом, подавляя его способность инициировать транскрипцию.
Аннотация научной статьи по клинической медицине, автор научной работы — Невожай В. И., Мюллер Е. С.
The authors have analyzed 240 observations of breast cancer in efforts to identify expression of estrogen and progesterone receptors in malignant cells. As reported, receptor-negative status dominated in observations of patients of young age. The receptor-positive status was frequently met in observations of patients of premenopausal age. At the age of 50 to 59, the situation was similar. In the postmenopausal age, most tumors had receptor-positive status.
Похожие темы научных работ по клинической медицине , автор научной работы — Невожай В. И., Мюллер Е. С.
Immunohistochemical Study of Steroid Hormone Receptors in Case of Breast Cancer
The authors have analyzed 240 observations of breast cancer in efforts to identify expression of estrogen and progesterone receptors in malignant cells. As reported, receptor-negative status dominated in observations of patients of young age. The receptor-positive status was frequently met in observations of patients of premenopausal age. At the age of 50 to 59, the situation was similar. In the postmenopausal age, most tumors had receptor-positive status.
7. Жебровский В.В. Ранние и поздние послеоперационные осложнения в хирургии органов брюшной полости. — Симферополь : КГМУ, 2000.
8. Кравцов Ю.А., Белых С.И., Деркач Г.М. // Хирургия. — 1995. — № 4. — С. 16-19.
9. Лещенко И.Г. Релапаротомия при повреждении живота — Куйбышев : КМИ, 1991.
10. Микуляк Р.В. // Клин. хирургия. — 1984. — № 1. -С. 25-27.
11. Смирнов А.М., Арлаудов Д., Иванчев Н. и др. //Хирургическая коррекция и интенсивная терапия тяжелых патологических состояний у детей : сб. науч. тр. — М., 1987. — С. 35-39.
12. Тоскин К.Д., Жебровский В.В. Грыжи брюшной стенки. — М. : Медицина, 1990.
13. Шапкина А.П., Кравцов Ю.А // Вестник хирургии. -1984. — № 11. — С. 100-103.
14. Янов В.Н. Аутодермальная пластика больших и гигантских послеоперационных и пупочных грыж : ав-тореф. дис. . д-ра мед наук. — М., 1978.
УДК 618.19-006.6-07:611.018:577.171 В.И. Невожай, Е.С. Мюллер
ИММУНОГИСТОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ РЕЦЕПТОРОВ СТЕРОИДНЫХ ГОРМОНОВ ПРИ РАКЕ МОЛОЧНОЙ ЖЕЛЕЗЫ
Владивостокский государственный медицинский университет
Ключевые слова: рак молочной железы, рецепторы опухолевых клеток, стероиды.
В настоящее время иммуногистохимический метод широко распространен в онкологической практике. Применяется он в первую очередь для диагностики гематопоэтических, лимфопролиферативных новообразований, анапластических опухолей, мягкотканных сарком. Естественно, разработан целый арсенал им-муногистохимических маркеров и для такого распространенного заболевания, как рак молочной железы (РМЖ). Используются такие маркеры, как егЬВ-2/ HER-2/neu, Ьс1-2, р53, рецепторы стероидных гормонов, Ю-67, отражающие разные стороны и уровни функционирования опухолевой клетки, позволяющие определять прогноз заболевания, предсказывать эффективность лечебных мероприятий. Особенно часто используется определение рецепторов эстрогена (ER) и прогестерона (PR), без данных о которых невозможно правильное назначение гормонотерапии [3, 7—9].
Рецепторы стероидных гормонов — это белки, специфически и избирательно связывающие стероиды после их проникновения в клетку и опосредующие их биологические эффекты. Определение рецепторов эс-традиола и прогестинов в опухолях молочной железы позволяет достоверно высказаться о предполагаемой чувствительности к гормонотерапии. По данным ли-
15. Matsumoto T., Nemhauser M., Soloway H. et al. //Milit. Med. — 1969. — Vol. 134, No. 4. — P. 247-252.
Поступила в редакцию 18.01.2007.
MEDICAL GLUE MK-7M IN ABDOMINAL HERNIA SURGERY: EXPERIMENTAL AND CLINICAL INVESTIGATION
A.A. Grigoryuk, Yu.A. Kravtsov, V.A. Kovalev, A.M. Cheyshvili Vladivostok State Medical University, Far-Eastern State Medical University (Khabarovsk)
Summary — The authors have performed experimental work in efforts to model frontal abdominal wall hernias on 90 white nonpedigree rats. This defect was closed via: 1) closure with silk interrupted suture; 2) Sapezhko’s plasty; and 3) sutural glue duplica-ture. The sutural glue connection had some advantages over the other methods. These were: acceleration of surgery procedure, decreased number of suture material to be left in wound, and adequate connection strength. No suppuration was observed near the glue application area. The postoperative course of 32 patients undergone sutural glue plastic surgery for frontal abdominal wall was favourable. The late fates had been studied during 10 years, and no recurrence of hernias was diagnosed.
Pacific Medical Journal, 2007, No. 4, p. 76-79.
тературы, у рецепторно-негативных больных эффект может быть отмечен от любых видов гормонального лечения лишь в 5—10% случаев, а среди больных с положительными рецепторами — в 60—81% наблюдений. И лишь 41% больных с одним видом рецепторов реагируют на то же лечение [1, 4—6].
Целью нашего исследования стало сравнительное изучение возраста пациенток и различного сочетания рецепторов эстрогенов и прогестерона при РМЖ.
Были проанализированы уровни рецепторов эстрогенов и прогестерона, изученные иммуногисто-химическим способом в биоптатах, полученных при
Тихоокеанский медицинский журнал, 2007, № 4
Распределение стероидных рецепторов у больных раком молочной железы в различных возрастных группах
Возрастные группы, лет
Ситуация 20- -39 40- -49 50- -59 > 60
абс. % абс. % абс. % абс. %
ER+ PR+ 10 35,7±9,1 46 56,1±5,5 35 51,5±6,1 33 53,2±6,3
ER+ PR- 3 10,7±5,8 11 13,4±3,8 9 13,2±4,1 10 16,2±4,7
ER- PR+ 3 10,7±5,8 4 4,9±2,3 1 1,5±1,5 3 4,8±2,7
R- P R- E 12 42,9±9,4 21 25,6±4,8 23 33,8±5,7 16 25,8±5,6
Всего: 28 100 82 100 68 100 62 100
оперативных вмешательствах и проведении соок-биопсии у 240 больных РМЖ со 2-го полугодия 2004 по 2006 г. Больные проходили обследование и/или лечение на базе Приморского краевого онкологического диспансера, городского онкологического отделения Городской клинической больницы № 2 и маммологического центра. Иммуногистохимическое исследование проводилось в геномном отделении краевого бюро судебно-медицинской экспертизы под руководством В.Б. Кожемяко.
Наличие или отсутствие стероидных рецепторов стало не только фактором, определяющим показан-ность эндокринной терапии у больных РМЖ, но и
прогностическим показателем в отношении жизни у больных с операбельными опухолями. Итак, что может дать клиницисту информация об эстрогенных и прогестероновых рецепторах у больных раком молочной железы:
1) предсказание ответа на эндокринную терапию;
2) информацию о риске рецидива болезни;
3) вероятность метастазирования по органам.
1. Гарин А.М. Эндокринная терапия и гормонозависимые опухоли. — М. — Тверь : Триада, 2005.
2. Гарин А.М., Базин И.С. Десять наиболее распространенных злокачественных опухолей. — М.,
3. Диагностическая иммуноцитохимия опухолей / Д.Ф. Глузман, Л.М. Скляренко, В.А. Надгорная, И.А. Крячок. — Киев : Морион, 2003.
4. Летягин В.П. Первичные опухоли молочной железы: практическое руководство. — М.: Миклош, 2005.
5. Нейштадт Э.Л., Воробьева О.А. Патология молочной железы. — СПб.: Фолиант, 2003.
6. Пожарский К.М., Леенман Е.Е. // Арх. патол. -2000. — Вып. 3. — С. 3-11.
7. Руководство по иммуногистохимической диагностике опухолей человека / под ред. С.В. Петрова, Н.Т. Райхлина. — Казань : Титул, 2004.
8. Цыплаков Д.Э., Петров С.В.//Арх. патол. — 1997. — Вып. 1. — С. 12-19.
9. Шацева Т.А., Мухина М.С. // Вопросы онкологии. -2004. — Т. 50, № 2. — С. 157-163.
10. Эллиниди В.Н., Аникеева Н.В., Гончарова О.А. и др. // Вопросы онкологии. — 2004. — Т. 50, № 2. — С. 234-236.
Поступила в редакцию 15.05.2007.
IMMUNOHISTOCHEMICAL STUDY OF STEROID HORMONE RECEPTORS IN CASE OF BREAST CANCER V.I.Nevozhay, E.S. Muller Vladivostok State Medical University
Summary — The authors have analyzed 240 observations ofbreast cancer in efforts to identify expression of estrogen and progesterone receptors in malignant cells. As reported, receptor-negative status dominated in observations of patients of young age. The receptor-positive status was frequently met in observations of patients of premenopausal age. At the age of 50 to 59, the situation was similar. In the postmenopausal age, most tumors had receptor-positive status.
Pacific Medical Journal, 2007, No. 4, p. 79-80.

Как известно, злокачественные опухоли возникают и развиваются в организме годами, а то и десятилетиями. Поэтому, когда у женщины обнаружили рак молочной железы, нет нужды спешить и прибегать к срочной операции уже завтра. После подтверждения диагноза есть еще время, чтобы больше узнать о типе своей опухоли, обсудить с врачом необходимые диагностические процедуры и разработать оптимальный план лечения.
Этой публикацией мы начинаем цикл статей от заведующего отделением опухолей грудной железы Национального института рака, доктора медицинских наук Ивана Смоланки о современных возможностях лечения рака груди и новых подходах, а также о новых методиках, применяемых в Национальном институте рака.
Медицинская наука шла к этому долго – теперь мы не просто констатируем наличие опухоли, благодаря углубленным исследованиям мы можем дать ответ на вопрос, почему возникла именно эта форма рака и какие факторы влияют на ее рост.
Клетки рака молочной железы значительно отличаются по биологическим признакам и от этого может существенно зависеть способность опухоли к прогрессированию и ее реакция на тот или иной метод лечения. Исследуя под микроскопом образец опухоли, полученный при биопсии, патоморфолог может определить 2 фактора, которые имеют значение для диагноза – степень злокачественности и рецепторный статус опухоли.
