Важный момент при выявлении объемного образования яичника — выбор способа оперативного доступа (лапароскопического или лапаротомического). Этот вопрос не так прост, и ответ на него в конечном счете будет зависеть от опыта и позиции оперирующего хирурга, а также от желания пациентки.
В настоящее время существует алгоритм выбора оперативного доступа для женщин с объемным образованием малого таза, который подразделяет пациенток на три категории риска наличия злокачественной опухоли: низкого, среднего и высокого:
• Женщины с низким риском должны находиться под наблюдением в течение 3 мес или подвергаться диагностической лапароскопии (по желанию пациентки).
• Женщинам со средним риском выполняют диагностическую лапароскопию. Лапароскопическое удаление объемного образования показано в случае отсутствия хирургических признаков злокачественности.
• Женщинам с высоким риском (10% и выше) необходимо хирургическое вмешательство, чаще всего — путем лапаротомии. При некоторых обстоятельствах для интраоперационной диагностики опухоли можно воспользоваться лапароскопическим доступом, при условии, что у лапароскописта есть достаточный клинический опыт и доступна помощь гинеколога-онколога.
Интраоперационный разрыв овариальных кист, впоследствии оказывающихся злокачественными опухолями, неизбежен, независимо от используемых предоперационных критериев выбора того или иного хирургического подхода. В одном исследовании, проведенном на 32 пациентках, разрыв опухоли произошел в 25% случаев лапароскопии и лишь в 9% случаев лапаротомий. Разрыв, по-видимому, ухудшает прогноз, хотя данные по этому поводу противоречивы.
В некоторых работах сообщают об отсутствии влияния интраоперационного разрыва опухоли на послеоперационную выживаемость, в других — об отрицательном влиянии.
В единственном проведенном на сегодняшний день проспективном исследовании влияния интраоперационного разрыва опухоли на выживаемость показано ее существенное снижение у женщин с карциномой яичника I стадии, правда, не ниже, чем при спонтанном разрыве опухоли, произошедшем еще до операции. В наибольшей степени отрицательное влияние оказал разрыв серозных опухолей, снизив 9-летнюю выживаемость с 86 до 50%.
Более того, многие онкологи назначают химиотерапию после интраоперационного разрыва высокодифференцированного рака Iа стадии, который сам по себе обычно не требует такого лечения. Разумеется, следует избегать обсеменения содержимым кисты полости брюшины при подозрении на злокачественное новообразование яичника.
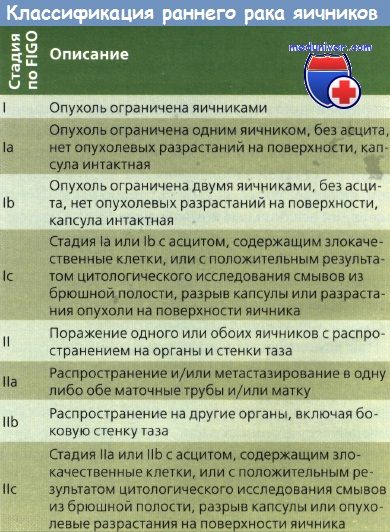
Независимо от хирургического доступа, используемого при лечении злокачественного новообразования яичника, необходимо адекватно оценить хирургическую стадию опухоли. В одном исследовании, проведенном на 100 женщинах с раком яичника, которые обратились к гинекологу-онкологу, после оперативного вмешательства было показано, что лишь у 25% из них была адекватно определена стадия опухоли. Более чем у 30% стадия болезни в конечном счете оказалась более запущенной, чем казалось при исходном оперативном вмешательстве.
Оценка хирургической стадии рака яичника:
1. Необходимо установить следующее:
— Является опухоль односторонней или двусторонней.
— Видна ли опухоль с внешней поверхности яичника.
— Интактнали капсула опухоли.
— Не нарушена ли целостность опухоли
2. Откуда следует брать материал для биопсии:
— Любые подозрительные очаги.
— Из тазовой брюшины в трех разных местах.
— Брюшина прямокишечно-маточного углубления.
— Правый и левый боковые брюшные каналы.
— Нижняя поверхность правой половины диафрагмы.
— Частичная резекция сальника.
— Парааортальные и тазовые лимфатические узлы.
— Смывы с брюшины
Один из факторов, обусловливающих неадекватную оценку стадии болезни, — несоответствие между результатами гистологического исследования замороженных интраоперационных срезов и последующего исследования постоянных препаратов. В нескольких исследованиях показано более чем 5% расхождение результатов при применении этих двух методик.
Проблема заключается в том, что у пациенток, у которых было диагностировано доброкачественное образование по результатам исследования интраоперационных замороженных срезов, невозможно правильно определить стадию опухоли.
В свете характерной для замороженных срезов неточности в интерпретации результатов хирург должен адекватно подойти к оценке стадии заболевания у пациенток с подозрительным на злокачественность объемным образованием яичника, даже если интраоперационные результаты указывают на доброкачественный характер опухоли. Более того, хирург должен информировать пациентку о невысокой диагностической ценности интраоперационного исследования еще до операции, независимо от выбранного способа хирургического доступа.
В настоящее время благодаря развитию эндоскопической техники и способов абластичного удаления опухолей, лапароскопия показана практически во всех случаях при наличии опухолевидного образования яичника существующего более 2 месяцев при динамическом наблюдении, включающим ультразвуковое исследование органов малого таза.
Предоперационное обследование включает клиническое исследование, трансвагинальное ультразвуковое исследование с цветным допплеровским картированием, определение уровня опухолевых маркеров в крови: СА125,СА19-9, альфафетопротеин, НЕ-4, раково-эмбриональный антиген.
B. Д. Иванова, А.В. Колсанов, С.С. Чаплыгин, P.P. Юнусов, А.А. Дубинин, И.А. Бардовский, C. Н. Ларионова
Патофизиологическая основа допплерографии как метода диагностики новообразований яичников заложена исследованиями американского патоморфолога J. Folkman, доказавшего, что необходимым условием роста опухолей является адекватное кровоснабжение. Характерно, что опухолевые клетки сами индуцируют рост но.
Единая международная классификация позволяет одинаково понимать и оценивать как стадию процесса, так и гистотип той или иной опухоли; дает возможность сравнивать материалы многочисленных публикаций, определять и выбирать оптимальные варианты лечения, применять эти варианты в конкретных условиях, т. .
Вирилизирующие (лат. virilis — мужской) опухоли — это гормонально-активные новообразования, секретирующие мужские половые гормоны — андрогены (Т, А, ДГЭА). Вирилизирующие опухоли яичников — редкая форма патологии. Н. С. Торгушина за 25 лет выявила андробластомы в 0,09 % от 2309 о.
В настоящее время благодаря развитию эндоскопической техники и способов абластичного удаления опухолей, лапароскопия показана практически во всех случаях при наличии опухолевидного образования яичника существующего более 2 месяцев при динамическом наблюдении, включающим ультразвуковое исследование о.
Эпителиальные опухоли. Серозные эпителиальные опухоли (СЦЛК) встречаются наиболее части, поэтому имеют практическое значение. Средний возраст больных — 48,9 года. По данным НИИ онкологии, преобладающим гистотипом среди злокачественных эпителиальных опухолей яичников являются серозные карцино.
Как указано в пояснительных замечаниях к гистологической классификации опухолей яичников [Серов С. Ф. и др., 1977], форма эпителиальной опухоли, промежуточная между морфологически ясно доброкачественной и формой явно злокачественной, получила название пограничной опухоли. Этот тип опухоли, как прави.




