
Рак молочной железы. На сегодняшний день рак молочной железы (РМЖ) является одной из наиболее распространённых форм онкологических заболеваний. В 2012 году было диагностировано более 1,7 миллионов новых случаев рака молочной железы, по сравнению с 500 000 в 1975 году. Проанализировав ежегодное увеличение диагнозов РМЖ, к 2030 году ожидается увеличение этого показателя до 2,1 миллионов в год (GLOBOCAN 2012). Кроме того, РМЖ является основной причиной смерти женщин от онкологических заболеваний. Опухоли молочной железы подразделяют на две группы: опухоли, происходящие из базального эпителия и опухоли, образованные из люминального эпителия. Кроме того, работы последнего десятилетия, основанные на методах генного анализа, позволили создать новую молекулярную классификацию РМЖ. Выделенные данной классификацией типы РМЖ обладают различными молекулярными характеристиками и различаются по прогнозам и чувствительности к различным формам терапии [13, 28] (табл. 1).
Важным параметром для классификации по-прежнему является экспрессия рецепторов эстрогена (ER) и прогестерона (PgR) в опухоли, основываясь на которой определяется возможность использования эндокринной терапии. Основываясь на различной комбинации рецепторов ER, PgR и HER2 опухоли РМЖ подразделяют на 4 основных типа: люминальный A, люминальный B, базальноподобный/трижды негативный и HER2 тип.
Классификация рака молочной железы, основанная на экспрессии рецепторов эстрогена (ER), прогестерона (PgR) и HER2
ER+ и/или PgR+, HER2-, низкий уровень Ki67
ER+ и/или PgR+, HER2+ (или HER2- при высоком уровне Ki67)
Базальноподобный/ трижды негативный
Наиболее благоприятным из выделенных четырёх вариантов РМЖ является люминальный A тип рака, характеризующийся наличием ER, PgR рецепторов и отсутствием HER2 [11, 3]. Лишь около 15 % опухолей данного типа обладают мутантным p53, наличие которого коррелирует с более плохим прогнозом заболевания [6, 5]. Кроме того, за счёт наличия ER и PgR рецепторов лечение данного типа опухолей зачастую основывается на более таргетной гормональной терапии.
Люминальный B тип рака также положителен по ER и PgR рецепторам, но в отличии от люминального A типа является HER2 положительным либо обладает высоким уровнем Ki67, что является показателем повышенного количества активно делящихся клеток. Люминальный B тип рака молочной железы часто диагностируется у женщин более молодого возраста [11] и обладает характеристиками, ассоциированными с более неблагоприятным прогнозом: опухоли менее дифференцированы, больший размер опухоли, распространение опухолевых клеток в лимфатические узлы, около 30 % пациентов обладают мутантным p53. В связи с вышеуказанными характеристиками, несмотря на гормонозависимость, химиотерапия играет важную роль для люминального B типа опухолей молочной железы.
HER2 тип РМЖ характеризуется положительным статусом рецептора HER2/neu. Чаще всего опухоли данного типа обладают такими характеристиками, как отсутствие ER и PgR рецепторов, распространение опухолевых клеток в близлежащие лимфатические узлы, а также неблагоприятный прогноз заболевания. Для более 70 % опухолей данного типа РМЖ характерны мутации p53 [24]. Для лечения HER2 типа РМЖ используется один из первых препаратов таргетной терапии трастузумаб (Герцептин).
Последним выделенным типом является базальноподобный/ трижды негативный рак молочной железы, характеризующийся отсутствием рецепторов ER, PgR и HER2. Для базальноподобных опухолей характерна экспрессия HER1 и/или экспрессия цитокератинов 5/6, а также для большинства характерны мутации p53. Большинство BRCA1 опухолей молочной железы обладают молекулярными характеристиками базальноподобного РМЖ [19]. Трижды негативные опухоли чаще всего обладают более агрессивным фенотипом и менее благоприятным прогнозом по сравнению с ER положительными типами РМЖ (люминальный A и B) [29, 26]. Для лечения трижды негативных опухолей не может быть использована ни эстрогенная терапия, ни трастузумаб (Герцептин), так как данный тип РМЖ является гормон ER, PgR и HER2/neu отрицательным. В связи с тем, что гены, потенциально связанные с развитием трижды негативного РМЖ, недостаточно изучены, на сегодняшний день не существует таргетной терапии для данного типа РМЖ. Тем не менее исследователи продолжают характеризовать потенциальные гены-мишени для лечения трижды негативных опухолей, среди которых EGF рецептор (EGFR), альфа-B-кристаллин и циклин E [37]. В настоящее же время для лечения базальноподобных/ трижды негативных опухолей чаще всего используется комбинация хирургического вмешательства, радио- и химиотерапии.
Множественная лекарственная устойчивость. Как было сказано ранее, химиотерапия является центральным звеном в лечении рака молочной железы, но развитие множественной лекарственной устойчивости (МЛУ) остается основной проблемой при лечении данного заболевания. МЛУ называют устойчивость опухолевых клеток к ряду лекарственных препаратов, отличающихся по химической структуре и механизму действия. Именно способность опухолевых клеток формировать МЛУ обусловливает трудность лечения онкологических больных: опухоль становится нечувствительна к химиотерапии независимо от комбинации химиопрепаратов. На сегодняшний день ответ метастатического рака молочной железы на химиотерапию первой линии лечения составляет около 30–70 %, безрецидивный период после лечения зачастую достигает лишь 7–10 месяцев [35].
Механизмы множественной лекарственной устойчивости. МЛУ возникает в результате активации клеткой её естественных защитных механизмов. Существуют различные механизмы клеточной МЛУ, для которых доказана их клиническая значимость (рис. 1). Данные механизмы можно разделить на две группы: первая группа включает в себя механизмы, основанные не на транспорте лекарственных препаратов за пределы клетки; вторая группа – механизмы, основанные на транспорте препаратов за пределы клетки посредством трансмембранных белков.
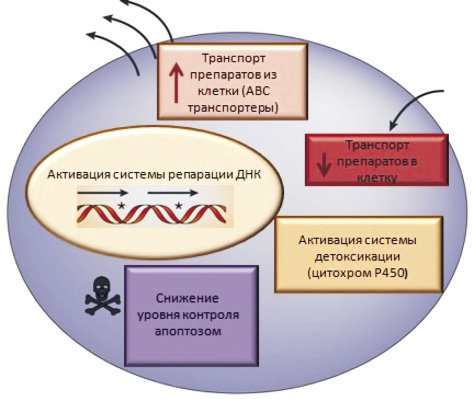
Рис. 1. Клеточные механизмы формирования МЛУ
Классический клеточный механизм МЛУ основан на транспорте препаратов из клетки посредством трансмембранных белков ABC-транспортеров (ATP Binding Cassette (ABC) transporters, АТФ-зависимые транспортеры), тем самым приводящих к снижению концентрации препарата внутри клетки [17]. Данная группа объединяет трансмембранные белки, использующие энергию гидролиза аденозинтрифосфата (АТФ) для транспортировки лекарственных препаратов за пределы клетки [25]. Было показано, что повышение экспрессии ABC-транспортеров отвечает за развитие феномена множественной лекарственной устойчивости [9].
ABC-транспортеры: структура и механизм действия. В настоящее время известно 49 ABC-транспортеров человека, которые подразделяют на подсемейства A, B, C, D, F и G, основываясь на гомологичности последовательности белков, а также их доменной организации [12]. Структура белков АВС-семейства аналогична для всех подклассов, они содержат трансмембранный домен(ы) (ТМД) и нуклеотид-связывающие домены (НСД) (рис. 2).
Трансмембранные домены образуют лиганд-связывающую область (каталитический центр), а два нуклеотид-связывающих домена, локализующиеся в цитоплазме, связывают АТФ, энергия гидролиза которого необходима для транспорта веществ [30].
На сегодняшний день наиболее изученными ABC-транспортерами, оказывающими влияние на развитие МЛУ при раке молочной железы, являются P-гликопротеин (Pgp) (ABCB1, подсемейство В), BCRP (ABCG2, подсемейство G) и MRP1 (ABCC1, подсемейство С). Повышенная экспрессия данных транспортеров была продемонстрирована в клетках опухолевого происхождения, за счёт этого повышается отток лекарственных препаратов за клеточные пределы, что приводит к снижению его внутриклеточной концентрации и тем самым снижению эффективности химиотерапии [31, 4].
ABCB1 и ABCG2. Наиболее охарактеризованным ABC транспортером является P-гликопротеин (Pgp) или АВСВ1 белок, являющийся членом подсемейства B [2]. Экспрессия Pgp была показана для многих тканей человека. Pgp является первым ABC-транспортером, гиперэкспрессия которого была ассоциирована с феноменом МЛУ клеток рака молочной железы [31]. Гиперэкспрессия Pgp приводит к снижению внутриклеточной концентрации препарата, тем самым уменьшая цитотоксичность противоопухолевых препаратов, таких как антрациклины, винка алкалоиды, подофиллотоксины и таксаны [1]. Много информации накоплено также о BCRP (ABCG2), представителе подсемейства G, гиперэкспрессия которого приводит к устойчивости к широкому спектру лекарственных соединений, включая нуклеотидные аналоги [36]. Несмотря на десятилетия исследований данных транспортеров, на сегодняшний день ни одно из клинических испытаний, основанных на ингибировании транспорта лекарственных препаратов, не увенчалось успехом. Более того, клинические испытания с использованием ингибиторов ABCB1, дающих положительный результат in vitro, не были эффективны для пациентов [32].
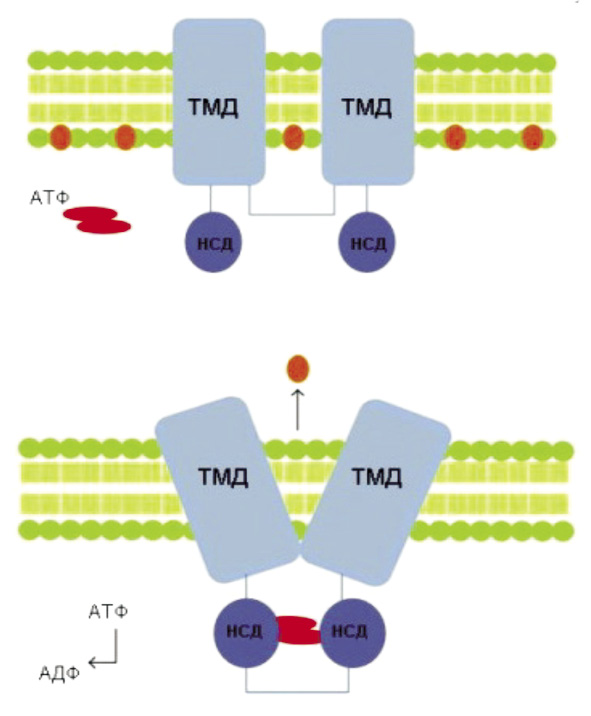
Рис. 2. а – пример структуры ABC-транспортера, состоящего из двух трансмембранных доменов (ТМД) и двух нуклеотид-связывающих доменов (НСД); б – при связывании АТФ НСД домены соединяются, что приводит к изменению конформации, за счёт которого осуществляется транспорт субстрата из клетки
ABCC – подсемейство белков множественной лекарственной устойчивости (MRP). Другим из выделенных подсемейств ABC-транспортеров является подсемейство C – подсемейство белков множественной лекарственной устойчивости (Multidrug Resistance Protein subfamily, MRP). Данное подсемейство состоит из 9 ABC белков: ABCC1-6, ABCC10-12. Для многих транспортеров подсемейства C на сегодняшний день описана субстратная специфичность, а также продемонстрированы профили множественной лекарственной устойчивости. Основные данные по субстрат-специфичности транспортеров данного подсемейства представлены в табл. 2.
ABCC1. Наиболее хорошо охарактеризованным представителем данного подсемейства является транспортер ABCC1 (MRP1). ABCC1 экспрессируется на высоком уровне в лёгких, семенниках, почках, плаценте, а также в сердечной и скелетных мышцах [16]. Несколько независимых исследований показали, что экспрессия ABCC1 является маркером неблагоприятного прогноза для некоторых типов РМЖ. Было показано, что повышенная на ранних стадиях экспрессия ABCC1 ассоциирована с более коротким временем до рецидива после постхирургической адьювантной химиотерапии [33]. Также было продемонстрировано, что экспрессия ABCC1 не только ассоциирована с уменьшением времени до рецидива, но также коррелирует с общей выживаемостью [14]. Было показано, что уровень экспрессии данного транспортера в опухолях РМЖ пациентов, прошедших прехирургическую адьювантную терапию, значительно выше уровня экспрессии до прохождения терапии [15].
Субстратная специфичность транспортеров подсемейства MRP (ABCC). Таблица объединяет данные различных исследовательских групп [7, 8, 18, 20, 38]
