Ежедневное путешествие по интернету
Самые прикольные ссылки
Новости. Фотографии. Обзоры
Белок Numb попал в поле внимания сотрудников Западного университета. По их мнению, данный протеин содержит в себе ключ к решению проблемы устойчивости раковых клеток к химиотерапии, передает Metro News.
Соответственно, Numb повышает чувствительность к препаратам. Доктор Шон Лин вместе с коллегами делает, в первую очередь, ставку на тройной негативный рак молочной железы. На этот тип рака приходится 15% всех случаев рака груди.
Итак, Numb инициирует смерть раковых клеток, присоединяясь к ним и стабилизируя белок p53, регулятор клеточной смерти и супрессор активности опухолей. Когда в клетках нет Numb, фиксируется быстрое разложение p53. Это делает их невосприимчивыми к химиотерапии. Введение же белка Numb способно изменить ситуацию.
А вот на прошлой неделе этот же университет рассказал о работе Джона П. Вебе, посвященной гормонам, подавляющим рак груди и уменьшающим размер опухолей. Это первое внятное обоснование причин развития негативного рака молочной железы.
Несмотря на информирование населения о мерах профилактики данного заболевания, а также на научные достижения, рак молочной железы занимает второе место после рака легких среди других онкологических заболеваний, приводящих к смерти женщин.
Смерть от рака груди наступает в результате метастазирования, или другими словами из-за распространения по телу вторичных очагов из первичной опухоли.
У 6-10% пациентов при первичной диагностике заболевания рака молочной железы уже имеются метастазы.
Новые научные исследования позволяют более точно понять, как распространяются метастазы в организме и как можно этот процесс остановить.
Доктор Айноа Мьелго из Отдела изучения рака в Университете Ливерпуля, находящегося в Великобритании, возглавившая новое исследование, и Люси Айрлэнд, кандидат наук, член группы доктора Айноа Мьелго, первый автор данной статьи поделятся с нами своим открытием.
Гормоны инсулиноподобного фактора роста (ИФР) влияют на прогрессирование опухоли
Для того, чтобы прийти к таким выводам, доктор Мьелго и ее команда исследовали влияние иммунных клеток, названных макрофагами, на распространение раковых клеток.
Как объясняют ученые, макрофаги в большом количестве были обнаруживаются в раковой опухоли, и эти клетки также могут остановить либо простимулировать распространение метастаз в организме. Научные работники провели целую серию экспериментов с этими клетками, чтобы выявить как они влияют на прогрессирование онкологии.
В своих экспериментах ученые руководствовались ранее проводимыми исследованиями, которые показали, что макрофаги выявляют высокий уровень так называемого инсулиноподобного фактора роста.
Инсулиноподобные факторы роста (ИФР) – это гормоны (белки), которые стимулируют рост. ИФР-1 и ИФР-2 найдены в человеческой крови в естественном виде, и новые исследования показали, что эти гормоны также оказывают влияние на опухоль молочной железы, вызывая ее рост.
Если говорить точнее, сначала ученые определили что макрофаги показывают высокий уровень инсулиноподобного фактора роста, который вызывает распространение метастаз в легких.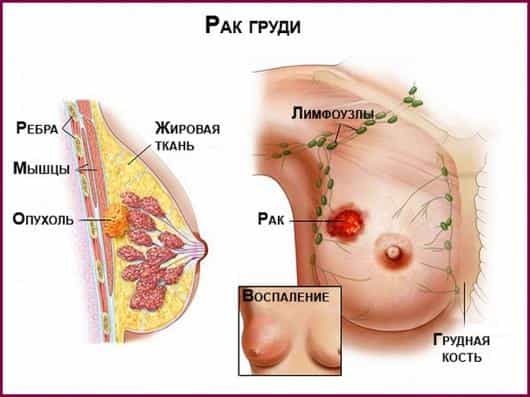
Далее доктор Мьелго и ее команда обследовали пациентов с раком молочной железы и обнаружили высокую активность (75 %) рецепторов белка ИФР. Это процент был пропорционален количеству макрофагов и динамике развития опухоли.
Блокирование рецепторов ИФР может остановить процесс метастазирования
Как лечить рак груди — видео
Концепция множественной лекарственной устойчивости (МЛУ) допускает, что фенотип клетки может быть приобретенным (вторичным), т. е. возникшим в процессе химиотерапии, и первичным, проявляющимся у пациенток, ранее не получавших цитостатиков.
При этом одной из наиболее частых причин МЛУ считается активация выброса противоопухолевых препаратов из клетки вследствие повышенной экспрессии белков семейства АВС-транспортеров (АТФ-зависимые транспортеры, ATP Binding Cassette transporters).
К настоящему времени в геноме человека выявлено 49 ABC-генов.
В зависимости от их доменной организации суперсемейство белков-транспортеров разделено на 7 подсемейств (ABCA-ABCG). ABC-белки содержат АТФ-связывающий (нуклеотидсвязывающий домен (НСД)) домен, а также трансмембранные домены (ТМД), обладающие способностью распознавать субстраты и путем конформационных изменений переносить данные вещества через мембрану. НСД находится в цитоплазме, где происходит связывание с АТФ, имеет фиксированную последовательность и структуру.
Нуклеотидсвязывающие домены всех транспортеров семейства ABC обладают 30-40%-ной гомологией. Минимальные структурные требования для реализации биологической активности белка-транспортера — это два НСД и два ТМД. Транспортеры, характеризующиеся (ТМД-НСД) х 2 структурой, называются полными переносчиками.

Рис. 26. Схема, демонстрирующая различные механизмы действия ABC-транспортеров, способствующие лекарственной устойчивости в клетках РМЖ: а) ABC-транспортеры преимущественно локализуются в цитоплазматической мембране, обеспечивая АТФ-зависимый транспорт лекарственных средств из клетки; b) с другой стороны, также возможно, что действие ABC-транспортеров способствует компартментализации цитостатиков или что с) ABC-транспортеры облегчают проведение II фазы биотрансформации лекарственных средств путем переноса ксенобиотика в просвет эндоплазматического ретикулума. D — противоопухолевый препарат
В формировании фенотипа множественной лекарственной устойчивости из 49 известных генов ABС принимает участие 12 (ABCA2, ABCB1, ABCB4, ABCB11, ABCC1, ABCC2-6, ABCC10, ABCC11, ABCG2), однако углубленное изучение функциональной роли биологической значимости белков-транспортеров данного семейства позволяет постоянно расширять данный перечень. Наиболее изученными считаются три представителя суперсемейства ABC: ABCB1, ABCC1, ABCG2, среди субстратов которых имеется ряд противоопухолевых препаратов.
Экспрессия Р-гликопротеина (ABCB1, MDR1) при раке молочной железы
Ген множественной лекарственной устойчивости ABCB1 (MDR1) кодирует Р-гликопротеин (Pgp 170), который представляет собой первый очищенный человеческий ABC-транспортный белок и наиболее изученную молекулу, участвующую в развитии МЛУ. MDR1 содержит 28 экзонов, находится на хромосоме 7q21.12. Известно более 50 одиночных нуклеотидных полиморфизмов (SNP) данного гена.
Структурно MDR1 кодирует белок-транспортер, который состоит из 1280 аминокислотных остатков, формирующих (ТМД-НСД) х 2 конфигурацию, имеет внутреннюю АТФ-азную активность, участвует в энергозависимом обратном транспорте гидрофобных веществ, в том числе цитостатиков из клетки. Субстратами для Pgp из цитостатиков служат доцетаксел, этопозид, паклитаксел, винбластин, топотекан, а также антрациклины. К множественной лекарственной устойчивости может приводить как изменение экспрессии гена MDR1, так и амплификация участка генома, содержащего MDR1 и еще 5 или 6 сцепленных с ним генов.
Экспрессия Pgp при раке молочной железы активно изучалась в последние два десятилетия. Так, в 1997 г. B. J. Trock et al. был проведен метаанализ, объединяющий 31 исследование, результаты которого показали, что в 41,2% случаев опухоли молочной железы были Pgp-положительными.
F. Leonessa и R. Clarke проанализировали публикации, касающиеся определения уровней экспрессии Pgp в опухолевой ткани молочной железы с использованием различных методов. В 29 работах проводилась иммуногистохимическая оценка уровней экспрессии Pgp. При этом, как и в исследовании B. J. Trock, частота выявления Pgp составила 40% (744/1840).
В четырех исследованиях, в которых экспрессия белка определялась с помощью вестерн-блоттинга, количество Pgp-положительных опухолей составило 32,6% (80/245). Обнаружение Pgp методом мРНК MDR1 обратно-транскриптазной полимеразной цепной реакцией (ОТ-ПЦР) показало более высокий уровень чувствительности, чем при определении Pgp иммуногистохимическим методом. Экспрессия MDR1 была выявлена в 63% случаев.
По данным M. Filipts et al., сопряженность между результатами обнаружения Pgp иммуногистохимическим методом и методом мРНК MDR1 ОТ-ПЦР показана в 73% случаев.
Что касается взаимоотношения экспрессии Pgp с клинико-морфологическими характеристиками опухоли, то, по данным, этот показатель не связан с метастатическим поражением регионарного лимфатического аппарата, рецепторным статусом опухоли, ее размерами и степенью злокачественности клеточных элементов. Лишь в одной публикации показано, что значительная экспрессия MDR1/Pgp ассоциирована с высокой агрессивностью опухоли и низкой выживаемостью пациентов.
Однако с клинической точки зрения наиболее актуально изучение сопряженности экспрессии Pgp с химиорезистентностью опухоли. В работе F. Leonessa и R. Clarke проанализировано 13 публикаций, посвященных взаимосвязи экспрессии Pgp с эффективностью применения цитостатиков.
При оценке обобщенных данных показатель наличия или отсутствия Pgp в опухоли до лечения достоверно ассоциирован с частотой морфологически полных ответов (14% при Pgp-положительных опухолях и 36% в Pgp-отрицательных). Эта информация согласуется с данными B. Trock et al. и S. Chintamani et al., согласно которым пациентки с Pgp-положительными опухолями значительно чаще не реагировали на химиотерапию.
Полученные данные подтверждаются рядом других исследований, в ходе которых выявлено отсутствие различий в частоте морфологически полных ответов у пациенток с Pgp-положительными и Pgp-отрицательными опухолями при проведении лечения не-MDR субстратами (CMF, циклофосфамид, метотрексат и 5-фторурацил).
Согласно результатам метаанализа F. Leonessa и R. Clarke, экспрессия Pgp после лечения антрациклинсодержащими режимами — более важный предиктор ответа на химиотерапию, чем экспрессия этого маркера до применения цитостатиков. При оценке обобщенных данных частота объективного ответа составила 93% (56/60) среди пациенток с Pgp-отрицательными опухолями и 52% (45/82) среди пациенток с Pgp-положительными новообразованиями, а частота полного морфологического ответа — 17 и 7,5% соответственно.
B. Trock et al. показали нарастание экспрессии MDR1/ Рgp170 после химио- и гормонотерапии (относительный риск (ОР) = 1,77; 95%-ный доверительный интервал (ДИ) = 1,46-2,15). M. Arnal et al. также отметили аналогичный эффект, причем не только в раковых клетках, но и в прилежащих нормальных тканях молочной железы.
Представляют интерес данные S. Chevillard et al. о наличии значительной связи между быстрой индукцией Pgp (быстрый рост Pgp в течение 8 дней после начала лечения) и более низкими уровнями безрецидивной и общей выживаемости.
Между тем в исследованиях L. Moureau-Zabotto et al., S. Lizard-Nacol et al., X. Yang не обнаружено связи между экспрессией Pgp, безрецидивной и общей выживаемостью.
С 2000 г. акценты в изучении MDR1 сместились в сторону определения клинической значимости полиморфизма данного гена. В исследовании M. Taheri et al. не обнаружено статистических различий в частоте С3435Т SNP у пациенток с карциномой молочной железы и у здоровых женщин, однако имелась значительная связь между С3435Т SNP и уровнем экспрессии MDR1.
В 2012 г. было выполнено два метаанализа для получения более точной оценки взаимосвязи полиморфизма MDR1 и риска развития РМЖ. В одной работе, где был проведен анализ результов 34 исследований, достоверный риск развития рака молочной железы был ассоциирован с ТТ по сравнению с СС генотипом (ОР = 1,66; 95%-ный ДИ = 1,24-2,21). В другой публикации, где был проведен анализ результов 39 работ, получены аналогичные данные о повышенном риске развития РМЖ у женщин — носительниц ТТ генотипа (ОР = 1,42; 95%-ный ДИ = 1,04-1,94; p = 0,018). Этот факт отмечен также в статье J. George et al..
Ряд исследований, проведенных в последние годы, касался определения роли полиморфизма С3435Т MDR1 как предиктора ответа на химиотерапию. В исследовании A. Ashariati установлено, что пациентки — носительницы ТТ генотипа более химиочувствительны к антрациклинсодержащим режимам химиотерапии, чем женщины с генотипом СТ. По данным G. Chen et al., в 7 работах с помощью метаанализа была исследована сопряженность между полиморфизмом С3435Т MDR1 и риском химиорезистентности при РМЖ, однако связи с ответом на химиотерапию не выявлено.
Изложенное выше показывает, что экспрессия Pgp до и после лечения химиопрепаратами — субстратами данного белка может считаться предиктором ответа на цитостатическую терапию, но при этом она не связана с другими клинико-морфологическими характеристиками. Изучение С3435Т полиморфизма MDR1 представляется перспективным в определении риска развития рака молочной железы, однако сомнительным в отношении прогноза исходов лечения.
Экспрессия ABCC1 (MRP1) при раке молочной железы
Вторым наиболее часто исследуемым ABC-транспортером, вовлеченным в развитие МЛУ при онкологических заболеваниях, в частности при рака молочной железы, является впервые описанный в доксорубицинустойчивых клетках рака легкого белок, названный протеином, ассоциированным с множественной лекарственной устойчивостью (MRP), а после обнаружения ряда гомологичных белков получивший название MRP1 или ABCC1.
Ген MRP1 кодирует 190 кДд мембраносвязанный протеин, состоящий из 1531 аминокислотного остатка. Белок — продукт MRP1 содержит в дополнение к (ТМД-НСД)2-конфигурации Pgp дополнительный ТМД (ТМД0), состоящий из 5 трансмембранных-спиралей, и имеет, таким образом, [ТМД0(ТМД-НСД)2] конфигурацию.
С точки зрения канцерогенеза представляют интерес полученные R. Lacave et al. данные о возможной ассоциации между экспрессией MRP и GSTp, что позволяет предположить корегуляцию этих генов во время развития опухоли молочной железы (в том числе до воздействия цитостатиков) и в дальнейшем их участие в проявлении фенотипа МЛУ. Среди субстратов MRP1 из химиопрепаратов следует отметить антрациклины, винкаалкалоиды, эпиподофиллотоксины, а также метотрексат.
Экспрессия MRP1 при РМЖ определялась в ряде исследований как методом ОТ-ПЦР, так и иммуногистохимически. При исследовании методом ОТ-ПЦР мРНК MRP1 была обнаружена в 70-100% случаев, в то время как при определении экспрессии белка MRP1 иммуногистохимическим методом частота MRP1-позитивных карцином варьировалась в более широких пределах — от 34% до 80%.
Определенный интерес представляют данные S. Zochbauer-Miiller et al., согласно которым в метастатических лимфатических узлах отмечается более высокая экспрессия MRP1, чем в первичной опухоли.
В ряде исследований экспрессия MRP1 не была ассоциирована с поражением регионарного лимфатического аппарата, рецепторным статусом, размерами и степенью злокачественности опухоли. В то же время, по данным, положительная связь между экспрессией MRP1 сопряжена с большими размерами новообразований (T3 и T4) и наличием отдаленных метастазов.
Ассоциация MRP1 с химиочувствительностью опухоли также изучалась рядом исследователей. В одной из таких работ установлено, что пациенты с MRP1-негативными карциномами имели более высокую общую и безрецидивную выживаемость. В аналогичном исследовании оценивалось влияние экспрессии MRP1 иммуногистохимическим методом на исходы адъювантной химиотерапии (CMF) у пациенток с I-II стадией гормонопозитивного рака молочной железы. Показано, что повышенная экспрессия MRP1 взаимосвязана с меньшей безрецидивной (ОР = 1,48; 95%-ный ДИ = 1,16-1,88) и общей (ОР = 1,82; 95%-ный ДИ = 1,10-3,01) выживаемостью пациенток.
Сходные данные получены в исследовании K. Nooter et al.. Согласно полученным авторами результатам, экспрессия MRP1 у пациенток с небольшими размерами опухоли (T1), получавших адъювантную химиотерапию CMF, вне зависимости от состояния лимфатических узлов, определяла меньшую безрецидивную выживаемость. При этом экспрессия MRP1 также была ассоциирована с меньшей общей выживаемостью у пациенток с T1N0 (но не у больных с поражением регионарного лимфатического аппарата).
Представляет интерес тот факт, что в одной работе найдена взаимосвязь между экспрессией MRP1 и беспрогрессивной выживаемостью пациенток, получавших антрациклинсодержащие режимы химиотерапии (FAC/FEC), но не CMF, в то время как в другой работе эта взаимосвязь не выявлена.
Нам удалось найти только одно исследование (M. Rudas et al.), в котором оценивалась экспрессия MRP1 до и после проведения неоадъювантной химиотерапии (НПХТ) и ее ассоциация с химиочувствительностью. Авторами отмечено нарастание экспрессии MRP1 после проведения цитостатической терапии (62 и 88% соответственно), однако при этом не выявлено связи между пре- или постхимиотерапевтическим уровнем экспрессии MRP1 и ответом на НПХТ. Между тем экспрессия MRP1 до химиотерапии была сопряжена с менее продолжительной безрецидивной выживаемостью.
Таким образом, в связи с противоречивостью полученных данных вопрос о клинической значимости экспрессии MRP1 остается невыясненным.
