Удаление воспаленного лимфоузла – радикальный шаг, чреватый осложнениями. К столь непопулярной мере прибегают лишь в том случае, когда преимущества перевешивают возможные риски.
22 февраля 2017
Когда показано удаление лимфоузлов?
Лимфатические узлы – образования округлой формы, располагающиеся по ходу течения лимфы, рядом с кровеносными сосудами. Они могут быть как единичными, так и групповыми, напоминающими гроздь. Периферические лимфоузлы, находящиеся в подкожной клетчатке, хорошо прощупываются. В норме они небольшие, мягкие, но упругие.

В организме этот орган играет роль мусорного бака, в который иммунная система складирует для дальнейшей утилизации вредные и чужеродные вещества.
Важно! К удалению лимфоузла, или лимфаденэктомии, врачи прибегают редко из-за высокого риска развития осложнений – отека тканей
Лимфатические узлы обязательно вырезают, если они находятся рядом с опухолью. Операция показана при лимфоме – раке лимфы. Удаляют патологически увеличенные и болезненные лимфоузлы, когда консервативные методы лечения бессильны.
Причиной воспаления могут быть инфекции, туберкулез, сифилис, ВИЧ. Сильно увеличенные узлы – вероятный признак системного аутоиммунного заболевания.
Операция по удалению лимфоузлов
При осмотре узлов врач оценивает их величину, подвижность, мягкость и болезненность. Он выясняет, является ли воспаление острым или хроническим, насколько оно распространено. Для него важны сопутствующие симптомы, указывающие на причину патологии.

Программа обследования включает сдачу общих анализов мочи и крови. Дополнительно могут быть назначены серологические пробы на ВИЧ и сифилис, рентген грудной клетки, биопсия.
Лимфаденэктомия длится от 45 минут до часа. Перед операцией хирург должен ознакомить пациента с возможными осложнениями. К побочным эффектам относятся:
- Снижение или потеря чувствительности.
- Лимфатический отек.
- Воспаление вены.
- Слабость, онемение близлежащей конечности.
- Инфекционное воспаление.
- Синяки, затвердение, боль.
- Кровотечение и развитие тромба.
Операцию проводят под общим наркозом. При открытом хирургическом вмешательстве врач делает надрез, удаляет лимфоузел и накладывает швы.
Вырезанный орган отправляют на гистологическое исследование. Если допускается малоинвазивная процедура, все манипуляции производятся через маленький разрез с использованием оптической техники. При явной онкологии лимфоузлы удаляют вместе с опухолью.
Итак, основное показание к удалению лимфатического узла – онкология. Лимфаденэктомия может быть как открытой, так и малоинвазивной.
— Плановые: Опухоль неясного происхождения, подозрение на системное заболевание лимфатической системы, дистально расположенная опухоль.
— Альтернативные операции: биопсия первичной опухоли или других лимфоузлов. Биопсию можно выполнить под ультразвуковым или КТ наведением.
б) Подготовка к операции. Предоперационное исследование: ультразвуковое исследование в зависимости от подозреваемого основного заболевания.
в) Специфические риски, информированное согласие пациента:
— Лимфатический свищ
— Повреждение сосудов
— Повреждение нервов
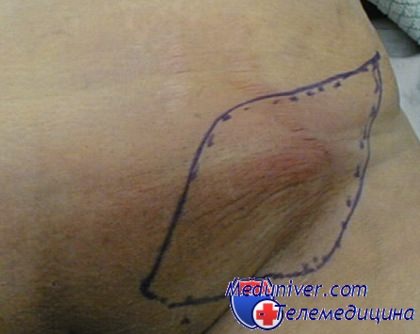
Увеличенный паховый лимфоузел
г) Обезболивание. Обычно местное обезболивание, редко общая анестезия (маска или интубация).
д) Положение пациента. Лежа на спине со слегка отведенной и повернутой наружу ногой на стороне операции.
е) Доступ. Продольно или косо ниже паховой складки над пальпируемой опухолью.
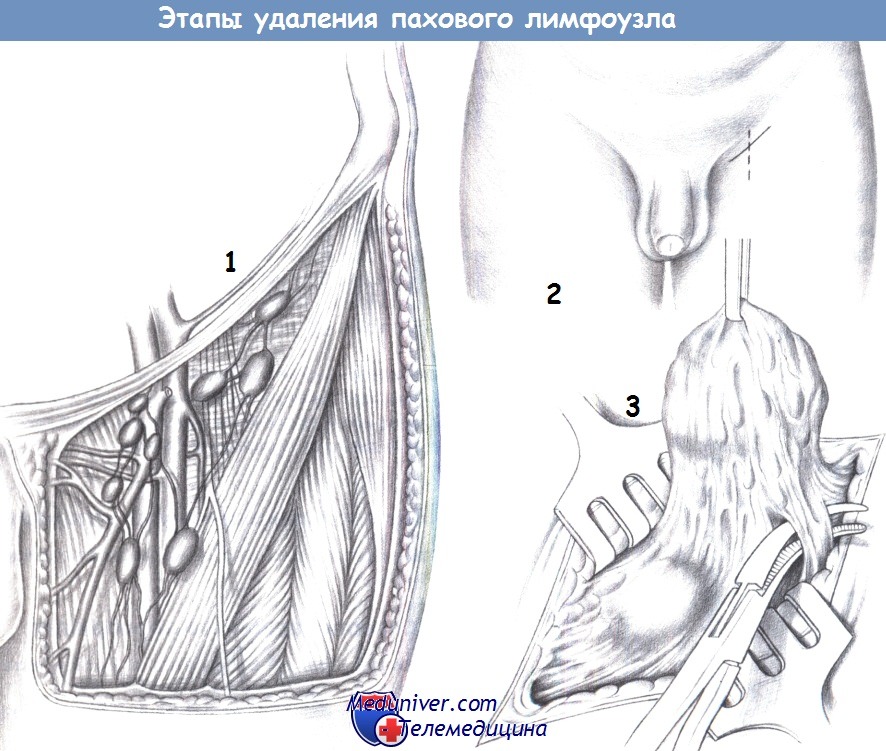
ж) Этапы операции:
— Доступ
— Объем операции
— Перевязка афферентных сосудов
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Бедренная вена и артерия (lacuna vasorum), затем бедренный нерв (lacuna musculorum) проходят под паховой связкой от медиальной стороны к латеральной.
— Бедренное кольцо находится медиальнее вены.
— Введение местного анестетика может полностью скрыть нечетко пальпируемый лимфатический узел.
— Тщательное лигирование всех афферентных сосудов к лимфатическим узлам имеет решающее значение для предотвращения формирования лимфатического свища.
и) Меры при специфических осложнениях. Тщательная ревизия раны в случае лимфатического свища.
к) Послеоперационный уход после удаления пахового лимфоузла:
— Медицинский уход: дренаж удаляется на 2-й день после операции.
— Активизация: немедленно; допускается периодический отдых на протяжении первой недели после операции.
— Физиотерапия: не нужна.
— Период нетрудоспособности: 3-5 дней; дольше в случаях значительной физической активности.
л) Оперативная техника:
— Доступ
— Объем операции
— Перевязка афферентных сосудов
1. Объем операции. Лимфатический отток осуществляется в основном в область lacuna vasorum; лишь несколько путей проходят латеральнее. Крупные лимфоузлы обычно обнаруживаются медиально. При биопсии, выполняемой для гистологического исследования, достаточно удаления одного лимфоузла.
При паховой лимфодиссекции должны быть удалены все лимфатические структуры. При диссекции лимфатических коллекторов, лежащих латеральнее сосудов, необходимо обнаружить и сохранить бедренный нерв. Для профилактики лимфатического свища все лимфатические сосуды необходимо тщательно перевязать дистально. При операции в боковых отделах должны быть обнаружены и сохранены бедренный нерв и латеральный кожный нерв бедра.
2. Доступ. Паховый доступ из медиального параваскулярного, перпендикулярного или косого разреза в паху. После рассечения подкожного слоя анатомическая ситуация становится очевидной.
3. Перевязка афферентных сосудов. После обнаружения лимфатический узел захватывается, например, зажимом Кохера, и последовательно мобилизуется. Питающие сосуды перевязываются отдельно. Операцию завершают дренаж, подкожные швы и кожные скобки.

Увеличение лимфатических узлов в паху – симптом, который свидетельствует о том, что организм встретился с чужеродным агентом. В большинстве случаев для лечения лимфаденопатии используют консервативные методики. Они дают положительный результат. Иногда терапевтическое лечение не дает ожидаемого результата. В этих вариантах показано оперативное удаление увеличенного лимфоузла. В паху у человека очень развитая лимфатическая сеть, что является причиной частой лимфаденопатии этой области.

Лимфатическая система – важное звено иммунитета человеческого организма. Она обеспечивает фильтрацию внутренней жидкости от вредных агентов. Бактерии, вирусы, грибы, патологические белки попадают в лимфатическую жидкость. По ходу ее тока они поступают в лимфатические узлы, где задерживаются и обезвреживаются.
Увеличение лимфоузлов в паху – симптом, который свидетельствует о том, что с организмом не все в порядке. Он встретился с чужеродным агентом и принял соответствующие меры.
Лимфатические узлы в паху у женщин и мужчин расположены некоторыми группами. В таблице представлено группы узлов, их локализация и функция.
Располагается над паховой связкой
Собирает лимфу от тканей нижней брюшной стенки и седалищной области
По внутренней поверхности бедер
Отток лимфы от внешних половых органов, промежности и заднего прохода
Вдоль большой подкожной вены
Обеспечивает фильтрацию лимфы от нижних конечностей
Знание того, какая группа лимфоузлов собирает лимфатическую жидкость от того или иного органа имеет большую диагностическую ценность. Например, лимфаденопатия средней группы паховых лимфоузлов может свидетельствовать о возможном венерическом заболевании.
При нормальном функционировании размеры поверхностных узлов не превышают 10-20 миллиметров. Воспалительные процессы приводят к увеличению их размеров, болезненности и покраснению кожи над узлом. Лимфаденопатия без признаков воспаления характерна для метастазов опухолевых процессов в лимфоузлы. В этих случаях они увеличиваются, становятся плотными, срастаются со смежными тканями.
Лимфаденэктомия – оперативное вмешательство, суть которого состоит в удалении лимфатического узла. Операция проводится в различных целях (описано ниже).
- Во-первых, ее выполняют при лимфаденопатии после перенесенных инфекционных процессов. Стойкое увеличение узлов в паху причиняет неудобства и препятствует ведению обычного образа жизни.
- Во-вторых, лимфаденэктомия показана при осложнениях лимфаденита: аденофлегмонах, лимфангоитах. В этих случаях наряду с устранением гнойного процесса устраняют причину – воспаленный лимфоузел.
- В третьих, лимфатический узел, пораженный метастазом опухоли подлежит удалению, чтобы ограничить дальнейшее распространение процесса.
- В онкологии, при радикальных операциях по поводу рака после удаления органа производят удаление регионарных лимфоузлов. Этот момент обусловлен тем, что имеется высокая вероятность наличия метастазов в них.
Также, лимфаденэктомия выполняется с диагностической целью. Эксцизионная биопсия – метод исследования, при котором целиком удаляется лимфатический узел. После этого его отправляют в лабораторию для гистологического исследования.
Показания к удалению лимфатического узла в паху:
- Лимфаденит, который сопровождается гнойными осложнениями.
- Лимфедема – отек нижних конечностей при нарушении дренажа лимфатической жидкости.
- Метастазирование опухолевых клеток в один или несколько лимфатических узлов.
- Диагностика: биопсия, исследование клеточного состава под микроскопом.
- Как этап операции по поводу злокачественных новообразований внешних половых органов.
В предоперационном периоде врач тщательно изучает состояние больного и определяет противопоказания к оперативному лечению. Последние бывают относительными и абсолютными. Операцию не проводят при тяжелом общем состоянии пациента. При состояниях, когда требуется неотложная помощь, и существует угроза жизни пациента. Не выполняют лимфаденэктомию при отсутствии соответствующего оборудования и квалифицированного специалиста. Нет смысла выполнять операцию, когда это никак не влияет на дальнейший ход заболевания и не улучшит состояние пациента. Например, при запущенных стадиях рака в онкологии.
Подготовку к операции следует начинать с обследования организма. Диагностика помогает врачу определить и предупредить возможные риски и осложнения операции. В предоперационном периоде имеют значение такие обследования:
- Общий анализ крови выявляет анемию, степень воспалительного процесса, состояние иммунитета.
- Общий анализ мочи указывает на функционирование почек и выделительной системы. Эти сведения следует учитывать при выборе метода анестезии.
- Биохимический анализ крови определяет функциональное состояние печени и почек. С его помощью можно диагностировать сопутствующую патологию.
Отдельное значение в предоперационной диагностике принадлежит инструментальным методам. На первое место здесь выступает ультразвук. Этот метод определяет точное расположение узла, его структуру и состояние окружающих тканей.
После проведения обследований и принятия решения об операции приступают к подготовке пациента. Врач анестезиолог проводит общий осмотр и опрос для определения риска и выбора метода обезболивания. Перед операцией необходимо побрить область паха возле лимфатического узла. В некоторых случаях понадобится очистить кишечник с помощью клизмы.

Операцию начинают с трехкратной обработки операционного поля раствором антисептика. Чаще всего для этого используют 70-ти процентный спирт или йодный раствор. Затем убеждаются в достаточной глубине анестезии. Хирург производит разрез кожи и подкожной жировой клетчатки над увеличенным лимфоузлом. После отслоения окружающих тканей определяют анатомическое расположение узла. Также оценивают состояние окружающих тканей, наличие гнойных осложнений. Лимфоузел берут на зажимы и удаляют. Хирург осматривает ложе лимфатического узла, проводит остановку кровотечения. Рану промывают раствором антисептика. Затем приступают к ее зашиванию. Соединяют фасции, подкожную жировую клетчатку. На кожу, как правило, накладывают косметический шов. Он обеспечивает хорошую сопоставимость краев раны и оставляет после себя минимальный рубец.
Удаленный лимфоузел помещают в специальную баночку с раствором консерванта. Затем его отправляют в клиническую лабораторию. В дальнейшем врач–гистолог рассмотрит образцы тканей узла под микроскопом и определит его клеточный состав. Эту процедуру выполняют для постановки окончательного диагноза и установления причины лимфаденопатии.

В раннем постоперационном периоде могут возникнуть осложнения, связанные с анестезией или с самим ходом операции. Тошнота и рвота – одни из самых частых последствий наркоза.
Важно! Чтоб их предупредить, врачи не рекомендуют пить жидкость в первые часы после операции
Во время операции существует риск повреждения нервных структур. Это чревато тем, что в постоперационном периоде могут возникнуть характерные симптомы. К ним относят:
- Нарушение чувствительности нижних конечностей.
- Парезы – ослабление мышечной силы в ногах.
- Парестезии – ощущение ползанья мурашек по коже.
При длительных нарушениях иннервации нижние конечности уменьшаются в размерах за счет потери мышечной массы. Кожа на них становится тонкой и холодной при касании.
Второй операционный риск связан с повреждением кровеносных сосудов. Предупредить это осложнение можно с помощью тщательного гемостаза во время операции. Следствиями кровопотери могут быть анемия, гематомы, падение артериального давления с развитием шока. При нарушении правил антисептики возможно нагноение послеоперационной раны. В таких случаях назначают курс антибиотикотерапии. Рану промывают растворами антисептиков. Местно назначают противовоспалительные мази и линименты.
Типичное осложнение лимфаденэктомии – отек нижних конечностей. Механизм его развития состоит в нарушении дренажной функции лимфатической системы. Происходит застой лимфы в ногах. Они увеличиваются в размерах, пациент ощущает тяжесть при ходьбе. Для лечения лимфедемы используют физиотерапию и массаж. При недостаточном эффекте возможна хирургическая коррекция.
Увеличенные в паху лимфоузлы – сигнал к тому, что в организме произошли изменения. В большинстве случаев патология благополучно лечится после установления причины таких изменений. Однако, бывают ситуации, когда требуется удаление лимфоузлов в паху.
Показания к удалению
Лимфаденэктомия представляет собой оперативное вмешательство, в результате которого удаляются паховые лимфоузлы.

Лимфаденэктомия необходима для того, чтобы остановить распространение метастазов или удалить те части, где они уже имеются. Удаление лимфоузла в паху может быть следствием следующих причин:
- онкология прямокишечного отдела и анального отверстия;
- рак матки (шейки, тела), яичников;
- развитие остеосаркомы или меланомы нижних конечностей.
Злокачественная опухоль лимфоузлов является абсолютным показателем для проведения лимфаденэктомии. Если операция пройдет успешно, рак можно будет взять под контроль и перевести в стадию стойкой ремиссии.
Процедура удаления
Операция, включающая удаление, проходит следующим образом:
- Больному вводится наркоз, после чего на месте расположения лимфоузла кожа разрезается.
- Хирург поступательно приближается к тканям, расположенным глубже. Обнаружив лимфоузел, доктор производит его аккуратное иссечение из близлежащих тканей.
- В завершении операции рана послойно зашивается. Швы накладываются специальные, шелковые.

Возможные осложнения
Нужно иметь представление о том, какие последствия удаления паховых лимфоузлов могут возникнуть. Чаще всего это:
- высокая вероятность развития слабости, упадок сил;
- в нижних конечностях может ощущаться покалывание, иногда онемение;
- на послеоперационной области может появиться лимфедема, или так называемый лимфатический отек. Подобные последствия для женщин и мужчин характерны;
- воспалительные процессы на стенках вены (флебит). В зоне расположения таких сосудов пациент ощущает боль, вены вздуты, а кожа над ними ярко красная. Если игнорировать подобные проявления и своевременно не лечиться, то патология закончится образованием тромбов, которые особенно опасны высоким риском летального исхода в том случае, если они оторвутся.
- проникновение инфекции в операционную рану. В этом случае пациенты жалуются на возникновение сильной боли и жжения в районе шва. Кожа краснеет, на ощупь горячая. Отмечается резкое ухудшение состояния больного с повышением температуры, появлением слабости и головных болей.
Такие осложнения после удаления у мужчин и женщин могут развиваться в одинаковой мере.
Послеоперационный период
После проведения лимфаденэктомии, предполагающей удаление лимфатических узлов, пациенту требуется время на восстановление. Ему следует быть под наблюдением доктора постоянно. Чтобы не столкнуться с отеками после операции, ноги больного нужно подвесить или же одной ноге следует находиться в положении легкого сгиба в тазобедренном суставе на протяжении 3-5 дней.

Реабилитация должна включать следующие мероприятия:
- снижение физических нагрузок на ту конечность, где проводилось оперативное вмешательство;
- избегать долгого сидения или стояния;
- перед тем, как выполнять какие-либо упражнения, ногу перевязать эластичным бинтом;
- не принимать продолжительные горячие ванны;
- не находиться долго под прямыми солнечными лучами;
- предохранять зону оперативного вмешательства и ноги от различных травм.
Проведение лимфаденэктомии в ряде случаев является необходимой мерой. Удаление паховых лимфатических узлов при онкологии процедура непростая. Следование всем указаниям и рекомендациям лечащего врача поможет свести риск развития осложнений к минимуму.
Перед операцией санируют кожу подвздошной и паховой областей, особенно у тучных больных, подбирают эластические чулки соответствующего размера, назначают антибиотики, а также варфарин (кумадин), подготавливают кишечник. Если лимфатические узлы пальпируются, антибиотикотерапию проводят в течение 4-6 нед. При удалении значительной массы тканей образовавшийся дефект можно закрыть кожно-мышечным лоскутом.
В большинстве случаев лимфатические узлы удаляют с обеих сторон, но если метастазы были обнаружены на одной стороне по прошествии длительного времени после ампутации полового члена, ограничиваются лимфаденэктомией на этой стороне.
Инструментарий. Маркер, крючки для отведения кожи, петлевые ретракторы, сосудистые клипсы, закрытая система для вакуум-аспирации и дерматом.
В этом разделе описана модифицированная методика лимфаденэктомии, которая дает меньше осложнений, чем стандартная.
Если в удаленных паховых лимфатических узлах метастазы не обнаруживаются, абдоминальный этап операции не показан.

Обнажив паховые лимфатические узлы, следует обратить внимание на их расположение, цвет и размеры. Первым поражается так называемый сигнальный лимфатический узел, который обычно бывает темного цвета; он относится к группе узлов, связанных с поверхностной надчревной веной, и находится на расстоянии менее 1 см от нее. В ряде случаев таких лимфатических узлов несколько. Тогда все они должны быть удалены, хотя всегда один из них, расположенный медиальнее, больших размеров (Cabanas, 1992; Cabanas, Whitmore, 1981).
Для биопсии сигнального узла делают разрез длиной 5 см на 2 пальца кнаружи и книзу от лобкового бугорка над местом слияния большой подкожной и бедренной вен. Под кожу по направлению к лобковому бугорку вводят указательный палец, пальпируют и иссекают один или несколько лимфатических узлов, которые находятся в непосредственной близости от поверхностной надчревной вены.
Биопсию сигнального узла с исследованием замороженных срезов целесообразнее выполнять в ходе лимфаденэктомии, а не отдельно. Если лимфатические узлы в области подкожной щели между поверхностной надчревной и поверхностной наружной половой венами поражены злокачественным процессом, показана лимфаденэктомия. Отдельно биопсию сигнального лимфатического узла производят при опухолях крайней плоти и отказе больных от лимфаденэктомии. По модифицированной методике лимфаденэктомию начинают с биопсии сигнального лимфатического узла. Если при гистологическом исследовании элементы опухоли не выявляют, а оставшиеся лимфатические узлы не пальпируются, их можно не удалять. В этом случае за больным в дальнейшем тщательно наблюдают.
При выполнении операции после биопсии следует включить в удаляемый препарат также кожу вокруг биопсийного разреза.

Положение больного. Больного укладывают на спину, бедро на стороне операции отводят и ротируют кнаружи, под колено подкладывают невысокую подушку. Надевают эластические чулки до колена, после операции натягивают их до уровня бедра. Фиксируют стопу к противоположной ноге. Изолируют операционное поле так, чтобы видеть пупок, лонный бугорок, переднюю верхнюю подвздошную ость и переднюю поверхность бедра. Целесообразно катетеризировать мочевой пузырь через культю полового члена силиконовым катетером Фолея 18F. Мошонку подшивают к противоположному бедру. На коже маркером отмечают предполагаемые границы иссечения тканей. В паховой складке на 1 см выше и параллельно паховой связке проводят линию длиной 12 см кнаружи от лонного бугорка. От медиального и латерального ее конца проводят перпендикулярные линии длиной соответственно 15 и 20 см и их концы соединяют 4-й линией, очерчивая таким образом четырехугольник.
Разрез. Разрезают кожу параллельно паховой складке от передней верхней подвздошной ости до лобкового бугорка. Если уже была произведена биопсия, кожу в этом месте иссекают, если же биопсия не выполнялась и лимфатические узлы не пальпируются, иссекают один из них и отправляют на срочное исследование по методу замороженных срезов. При обнаружении элементов опухоли переходят к следующему этапу.
Во избежание развития лимфоцеле необходимо коагулировать все подкожные лимфатические сосуды дистальнее разреза и наладить вакуум-аспирацию (закрытая дренажная система Джексона-Пратта).

Острым путем отсепаровывают кожу вместе с фасцией Кампера и слоем подкожной жировой клетчатки толщиной до 2-3 мм выше и ниже разреза в пределах размеченной области. При этом используют кожные крючки, швы-держалки и ретракторы. Под крючки при отведении кожных лоскутов подкладывают влажные салфетки. Если кожа вовлечена в опухолевый процесс, ее иссекают и осуществляют пластику дефекта.

Приподнимают верхний лоскут и иссекают поверхностную фасцию вместе с жировой клетчаткой, обнажая апоневроз наружной косой мышцы живота, паховую связку и широкую фасцию бедра.

Рассекают широкую фасцию по латеральному краю паховой связки над портняжной мышцей, пересекая ткани между зажимами и перевязывая их тонкой синтетической рассасывающейся нитью. Лимфатические сосуды тщательно перевязывают или клипируют.

Иссекают глубокие слои жировой клетчатки в латеральном и медиальном углах раны, при этом большую подкожную вену сохраняют во избежание послеоперационного отека нижней конечности. Однако при опухолевой инфильтрации большой подкожной вены ее необходимо резецировать. Иссекать ткани в глубине подкожной щели в нижнелатеральном ее отделе не следует.

Удаляемый массив тканей мобилизуют от латерального края к медиальному, отделяя их от ветвей бедренного нерва, влагалища бедренного сосудисто-нервного пучка. Пересекают лишь кожные нервы и ветви бедренных сосудов, питающие расположенную над ними жировую ткань, мышечные ветви нервов сохраняют.

Мобилизуют глубокий листок широкой фасции бедра латеральнее от приводящих мышц до влагалища бедренного сосудисто-нервного пучка, включая ее в удаляемый препарат.

В бедренном треугольнике скелетируют передние и медиальные ветви бедренных сосудов. Не следует удалять ткани, расположенные кнаружи от бедренной артерии ниже подкожной щели, достаточно лишь перевязать идущие в этом направлении ветви и удалить глубокие паховые лимфатические узлы.

Обычно к этому этапу переходят, если при гистологическом довании паховых лимфатических узлов обнаруживают элементы опухоли.

Рассекают апоневроз наружной косой мышцы по ходу его волокон по всей длине операционной раны на 3 см выше паховой связки, затем внутреннюю косую мышцу и поперечную фасцию.

Обнажают брюшину, тупым путем отслаивают ее от латеральной стенки таза. Мочеточник отводят вместе с брюшиной. Место пересечения мочеточника с общей подвздошной артерией является верхней границей иссечения лимфатических узлов, которое начинают с этого уровня.

Идентифицируют бедренно-половой нерв, который проходит под тазовой фасцией кнаружи от подвздошных сосудов, вскрывают фасцию кнутри от нерва и отслаивают наружный край фасции от поясничной мышцы. Для выделения латеральной цепочки подвздошных лимфатических узлов вскрывают адвентицию наружной подвздошной артерии, артерию отводят кнутри и удаляют жировую клетчатку, расположенную между артерией и мышцей. Отсепаровывают клетчатку, расположенную между подвздошной артерией, веной и над ней, и пересекают нижние надчревные сосуды на уровне нижней границы иссекаемых тканей. Пересекают лимфатическую цепочку на уровне бифуркации общих подвздошных сосудов, лимфатические сосуды клипируют. Для удаления медиальной цепочки подвздошных лимфатических узлов, отводя наружную подвздошную вену латерально, отделяют ее от подлежащих тканей и обнажают наружную запирательную мышцу. Входят в слой рядом с мышцей и обнажают запирательные вены. Манипулировать с венами следует с большой осторожностью из-за опасности возникновения при их разрыве трудноостанавливаемого кровотечения.


Рис.15. Закрытие дефекта портняжной мышцей

Пластику нижним кожно-мышечным лоскутом из прямой мышцы живота производят на одной стороне при образовании значительного кожного дефекта после иссечения пораженных лимфатических узлов вместе с кожей, а также при некрозе краев раны в послеоперационном периоде. Лоскут формируют из противоположной прямой мышцы живота. Пластику можно выполнить кожно-мышечным лоскутом или мышечным лоскутом, который закрывают расщепленным кожным трансплантатом. Сформированный лоскут проводят над прямой мышцей на стороне пластики через подкожный туннель в паховую рану. Раны на передней брюшной стенке и в паху ушивают, оставляя дренажи.

Довольно часто развивается некроз краев раны, обусловленный иссечением подкожной жировой клетчатки с питающими кожу сосудами. Небольшие дефекты можно оставить заживать вторичным натяжением и закрыть их в дальнейшем расщепленным кожным трансплантатом. Причиной развития раневой инфекции обычно являются оставленные нежизнеспособные ткани и слепые карманы, а также обилие микрофлоры в коже паховой области. Часто наблюдаются серомы. Вероятность образования лимфоцеле можно уменьшить, если скрупулезно коагулировать или перевязывать пересеченные лимфатические сосуды, подшить кожу к подлежащим мышцам и правильно дренировать рану. Опорожнить лимфоцеле можно с помощью периодических пункций или постоянной вакуум-аспирации.
Лимфорея наблюдается редко. Дозированная ранняя активизация больного позволяет избежать тромбоза глубоких вен нижних конечностей без повышения риска расхождения швов. Тромботические осложнения можно предупредить назначением гепарина в малых дозах, хотя при этом иногда приходится оставлять лимфатические дренажи на более длительный срок. Поскольку при подобных вмешательствах закономерно ожидать развития лимфедемы нижней конечности, перед активизацией больного следует подготовить длинные (до пояса) эластичные чулки соответствующего размера. В положении сидя и лежа больной должен придать ноге возвышенное положение. Иногда целесообразно назначить мочегонные препараты. Часто отмечаются парестезии на медиальной поверхности бедра, однако они не приводят к ограничению физической активности.
Мы рекомендуем использовать доступ из 3 разрезов по Фрейли (Fraley), который позволяет после удаления паховых лимфатических узлов произвести тазовую лимфаденэктомию, при этом линия разреза не переходит на область бедренного треугольника. При таком разрезе послеоперационные раневые осложнения наблюдаются значительно реже. Раньше удаление паховых лимфатических узлов часто сопровождалось различными осложнениями, которые были связаны с несовершенной техникой операции, обширностью иссечения тканей, отсутствием эффективной профилактики тромбоза глубоких вен нижних конечностей и его последствий. Чаще всего в литературе описывали некроз кожи (60%), формирование лимфоцеле (5-23%), расхождение швов и раневую инфекцию (2-20%), лимфедему (20%); у 20% больных приходилось выполнять пластику кожным трансплантатом (20%). Сообщалось и о таких серьезных осложнениях, как кровотечение из бедренной артерии или вены, тромбоз глубоких вен нижней конечности, тромбоэмболия легочной артерии, хотя их частота была невысокой.
Три главных усовершенствования в технике операции и послеоперационном ведении больных помогли уменьшить частоту перечисленных осложнений. Прежде всего было предложено не перевязывать большую подкожную вену бедра и ее притоки. Одним из первых целесообразность сохранения большой подкожной вены отметил Э. Фрейли, в дальнейшем важность такого подхода подтвердили другие хирурги.
Другой мерой профилактики скопления раневого отделяемого и лимфы под отсепарованным краем раны является тщательное прошивание всех подкожных лимфатических сосудов рассасывающейся нитью 3-0 или 4-0 из дексона или другого материала с аналогичными свойствами. Поскольку эта паховая область богата лимфатическими сосудами, такая техника позволяет избежать образования лимфоцеле с последующим некрозом лоскута. Перевязка лимфатических сосудов предпочтительнее, чем их электрокоагуляция, так как в последнем случае ношение эластичных чулок и активизация больного могут привести к истечению лимфы. Тщательное лигирование лимфатических сосудов сочетают с вакуум-аспирацией и давящей повязкой.
Третьим важным достижением последних лет стала эффективная профилактика тромбоза глубоких вен нижних конечностей с помощью эластичных чулок и варфарина. Опыт нашей клиники позволяет утверждать, что варфарин реже, чем гепарин, вызывает геморрагические и тромбоэмболические осложнения. Вместе с тем многие хирурги предпочитают назначать гепарин, хотя при этом часто приходится удалять дренажи в более поздние сроки.
