Обширное клиническое исследование показало, что микроскопическая гематурия не является точным диагностическим маркером рака мочеполовой системы.

Сегодня исследование мочи на микроскопическую гематурию является рутинным лабораторным тестом, который используется в скрининговых исследованиях в группах риска на рак почек и мочевого пузыря. Полученные данные могут привести к переоценке стандартов диагностики рака почек и мочевого пузыря и разработке более эффективного лабораторного теста.
В ходе исследования были рассмотрены данные более 4000 пациентов с микроскопической гематурией, которое проходили профилактический осмотр и лечение в период с январь 2009 по август 2011 года в медицинских центрах Калифорнии. Из 4 414 пациентов рак мочевого пузыря был диагностирован в 100 случаях (2,3%), рак почек – 11 случаях (0.2%).
Профилактическое обследование проходили 2630 пациента, предварительный диагноз рак мочеполовой системы был у 1784 пациентов. В первой группе уровень заболевания составил 1,9% (50 пациентов), во второй — 3,4% (61 пациент).
При профилактическом осмотре было выявлено 44 случая рака мочевого пузыря и 6 случаев рака почек. Во второй группе – 56 случаев рака мочевого пузыря и 5 рака почек. В первой группе 5 из 55 новообразований были доброкачественными. Во второй группе диагноз злокачественные новообразования мочевого пузыря подтвердился в 56 случаях из 59, рак почек подтвердился в 5 случаях из 7, в 2 случаях поставлен диагноз геморрагическая киста почек.
На основании полученных данных, возможно, сделать вывод, что анализ на микрогематурию у пациентов в возрасте до 50 лет без макрогематурии в анамнезе может не использоваться в скрининговых исследованиях мочеполовой системы на раковые заболевания. А также не может служить основанием для проведения компьютерной томографии и инвазивного эндоскопического исследования.
Исследование опубликовано в журнале Mayo Clinic Proceedings.
Уремия с латыни дословно переводится как мочекровие. Именно русское название данного
В настоящее время среди всех опухолей почек порядка 90-95 процентов приходится на почечно-клеточный рак, который также нередко называют аденокарциномой почки, гипернефромой, опухолью со светлыми клетками.
Остальные опухоли — саркомы и опухоль Вильмса встречаются значительно реже. Учитывая преобладание почечно-клеточного рака в структуре опухолей почки, далее речь пойдет именно о нем.
Сказать, почему возникает рак почки сложно, сказать, почему возникает рак почки у конкретного больного, невозможно.
Существовали данные о том, что у людей, занятых в производстве анилиновых красителей, рак почки встречался гораздо чаще.
В связи с этим некоторые канцерогены, образующиеся в производстве анилиновых красителей, обвиняли в канцерогенном эффекте в отношении почки. Эти же канцерогены обвиняют в причастности к возникновению рака мочевого пузыря.
Повышенный риск заболевания отмечается у пациентов с болезнью Хиппеля-Линдау, подковообразными почками, поликистозом и приобретенными кистами, которые сопровождаются повышенным содержанием в крови азотистых веществ (уремия). Последнее состояние является результатом недостаточной функции почек.
Различают микрогематурию и макрогематурию.
При микрогематурии элементы крови в моче можно разглядеть только под микроскопом. Естественно выполняется данное исследование в лаборатории. Моча при этом остается обыкновенного цвета.
При макрогематурии моча приобретает красный цвет за счет крови. Чаще всего гематурия появляется на фоне полного здоровья, при этом, что характерно для рака почки, чаще всего гематурия не сопровождается болями (это в большей степени характерно для почечной колики при мочекаменной болезни).
После своего появления гематурия может быстро исчезать. При этом повторяться она может совершенно через различные сроки — через несколько дней, месяцев, а иногда и через год или два. Возникает кровотечение вследствие роста опухоли, которая разрушает ткань почки, богатой кровеносными сосудами. Из них и изливается кровь. Кровь может сворачиваться в сгустки, которые в свою очередь могут вызывать почечную колику, схожую с той, что возникает при мочекаменной болезни.
Опухоль постепенно увеличивается в размерах, что приводит к появлению второго симптома — появления некого новообразования в животе. Почка вместе с опухолью могут пальпироваться через живот. Нередко худощавые пациенты замечают собственную почку на ранних стадиях. Чаще же всего факт обнаружения почки при осмотре живота не говорит о ранней стадии опухоли.
При отсутствии лечения раковая опухоль выходит за пределы капсулы почки и прорастает в соседние структуры — жировую клетчатку, кровеносные сосуды. В результате сдавления нервных окончаний может появляться боль.
Лишь в 10-15 процентах случаев боль появляется при ранних формах рака почки.
В большинстве случаев боль говорит о распространенной опухоли. Опухоль прорастает близлежащие сосуды, вследствие чего может нарушаться ток венозной крови по магистральному венозному сосуду брюшной полости — нижней полой вены.
У мужчин такое нарушение может приводить к возникновению варикоцеле — расширению вен семенного канатика.
Боль может быть следствием метастазирования раковой опухоли — появления новых очагов роста в других органах. Рак почки метастазирует практически во все органы и ткани. Наиболее часто метастазы обнаруживают в легких, печени, костях.
Иногда рак почки может проявляться необычными симптомами.
Так опухоль может продуцировать гормоны или биологически активные вещества. Вследствие этого может развиваться значительное увеличение количества эритроцитов в крови, значительное повышение уровня кальция в крови, повышение артериального давления, нарушение функции печени и др.
Диагностика рака почек основывается, конечно же, на жалобах больного, а также на данных осмотра и общеклинических методов исследования (клинический анализ крови, клинический анализ мочи и др.).
В настоящее время основными методами инструментальной диагностики рака почки является ультразвуковое исследование органов брюшной полости, урография (рентгеновское исследование почек с помощью контрастных веществ), радионуклидное сканирование, а также компьютерная томография и магнитно-резонансная томография. Последние два метода позволяют достаточно точно установить распространенность опухоли. Обязательным в обследовании пациента с подозрением на рак почки является рентгенография легких, а также рентгенография костей таза и грудной клетки. При подозрении на метастатическое поражение костей необходимо проведение радионуклидного сканирования костей, которое позволяет уточнить присутствие метастазов в костях.
Основным методом лечения рака почки является хирургический. Оперативное вмешательство практически во всех случаях, когда это возможно. Во время операции производится удаление почки, а также жировой клетчатки, которая ее окружает и мочеточника (радикальная нефрэктомия). В настоящее время разработаны и органосохраняющие операции при раке почки. Они проводятся при ранних стадиях опухоли в случаях, когда невозможно пациенту удалить почку. При этом речь не идет о распространенности процесса. Речь идет о тех случаях, когда оставшаяся почка не может взять на себя все функции по выделению продуктов метаболизма из организма. Такие операции предполагают удаление только части почки. Как показывают научные исследования, отдаленные результаты таких операций мало отличаются от операций по удалению почки (нефрэктомии). Однако после проведения органосохраняющих операций существует более высокий риск развития местного рецидива.
|
Пятилетняя выживаемость у больных после радикальной нефрэктомии при первой стадии составляет 70-80 процентов.
Если опухоль поражает нижнюю полую вену, то после операции 5 и более лет проживают 40-50 процентов больных (2 стадия).
При вовлечении в процесс почечной вены (2 стадия) пятилетняя выживаемость составляет 50-60 процентов.
Если в процесс была вовлечена жировая клетчатка, окружающая почку (3 стадия), выживаемость составляет 70-80 процентов. При поражении регионарных лимфоузлов (3-4 стадия)
5-летняя выживаемость составляет от 5 до 20 процентов.
При наличии прорастания опухоли в соседние органы или наличии отдаленных метастазов 5 летняя выживаемость составляет не более 5 процентов
Злокачественные опухоли почек у мужчин встречаются в 2 раза чаще, чему женщин, и, за исключением смешанной опухоли Вильмса (свойственной детскому возрасту), наиболее часто наблюдаются в возрасте 50-70 лет, причем одинаково часто поражают как правую, так и левую почку.
Двусторонние опухоли почек наблюдаются очень редко, иногда почечные метастазы принимаются ошибочно за первичное двустороннее новообразование почек.
2) местная болезненность в области почки;
3) прощупываемая опухоль.
При наличии классической триады симптомов диагноз почечного новообразования не представляет трудностей, однако не следует забывать, что указанные три симптома в своей совокупности не являются ранними признаками болезни и все вместе наблюдаются сравнительно не часто. Наличие у больного так называемой классической триады симптомов часто указывает на далеко зашедший бластоматозный процесс в почке, нередко уже иноперабильный.
На первом месте по частоте симптомов среди указанной триады стоит гематурия (54%), затем боль в области почки (45%) и, наконец, прощупываемая опухоль (20%).
Значительно улучшилась диагностика опухолей почек и распознавание стало возможным в более ранних стадиях болезни. Наряду с так называемым типичным течением болезни в последние годы приходится наблюдать сравнительно часто атипичные формы клинического течения опухолей почек, проявляющиеся такими симптомами, как прогрессирующая слабость, почечная колика, пиурия, непрерывная микрогематурия, цилиндрурия, лейкоцитоз, но особенно часто — повышенная температура тела. Такое атипичное клиническое течение опухолей почек наблюдается у 30% больных с почечными новообразованиями.
Злокачественная опухоль почки наиболее часто проявляется макроскопической тотальной гематурией. Поскольку при такой гематурии обычно отсутствует болезненное мочеиспускание, она называется безболевой.
Тотальная безболевая гематурия нередко является первым и единственным признаком опухоли почки.
Обычно однократное появление у больного в моче крови и быстрое ее исчезновение без каких-либо болевых ощущений при общем хорошем самочувствии не заставляют больного обратить должного внимания на гематурию и, следовательно, обратиться к врачу, тогда как от серьезного отношения к такой гематурии как самого больного, так и лечащего врача очень часто зависит жизнь пациента.
Тотальная безболевая гематурия может повторяться неоднократно, причем через несколько дней или даже несколько лет. Весьма нередко гематурия при опухоли почки бывает со сгустками, характер которых зависит от интенсивности кровотечения, т. е. от места, где происходит свертывание крови. Так, если кровь, поступающая из почки, свернется в мочеточнике, что чаще всего и бывает, то сгустки имеют червеобразную форму; если же кровь будет свертываться в мочевом пузыре, то сгустки приобретают бесформенный вид.
Мнение, что бесформенные сгустки в моче характерны только для кровотечения из мочевого пузыря, не является верным. Иногда при почечном кровотечении моча может содержать не червеобразные, а бесформенные сгустки.
Обычно возникающее без всякой видимой причины кровотечение из почки, пораженной опухолью, не бывает жизненно опасным и не вызывает сколько-нибудь значительных расстройств в состоянии больного. Кровотечение, вызванное опухолью почки, весьма скоро без каких-либо медицинских мероприятий самостоятельно прекращается. Нередко при почечном кровотечении, сопровождающемся образованием сгустков в верхних мочевых путях, у больного возникают боли в области пораженной почки. Характер таких болей типичен для почечной колики и обусловлен обтурацией мочеточника кровяным сгустком. Такое проявление болезни в виде гематурии, осложнившейся почечной коликой, позволяет установить сторону почечного поражения. Для опухоли почки в отличие от нефролитиаза характерно то, что вначале наблюдается гематурия, а затем почечная колика, тогда как при почечнокаменной болезни вначале начинается приступ колики, по окончании которого может появиться гематурия.
Поскольку опухолевая гематурия имеет тенденцию быстро прекращаться, то необходимо, воспользовавшись ею, подвергнуть больного цистоскопии. При ней во время гематурии удается установить источник кровотечения — мочевой пузырь или верхние мочевые пути.
Так, например, при неизмененном мочевом пузыре струйка крови, выбрасываемая периодически с мочой из мочеточникового устья, указывает на соответствующую почку как на источник кровотечения.
Боль как симптом при опухолях почки наблюдается чаще всего в далеко зашедших стадиях болезни, когда в бластоматозный процесс вовлекаются окружающие ткани и нервные проводники. Боль в таких случаях носит ноющий характер, иногда с иррадиацией соответственно поражению нервных стволов.
Нередко больные отмечают не боль, а ощущение тяжести в поясничной и подреберной областях, особенно при ходьбе и физических напряжениях, что часто расценивается как признак опущения почки.
Иногда боли могут носить острый характер, типа колики, что обусловлено вторичным гидронефрозом в результате нарушения оттока мочи папиллярной опухолью лоханки или обтурацией мочеточника кровяным сгустком.
При присоединении инфекции и возникновении вследствие этого воспалительного процесса в почке и околопочечной клетчатке либо при прорастании опухоли в окружающие ткани появляются боли в паравертебральной области и в бедре.
Боли невралгического характера обусловливаются давлением опухоли на расположенные по соседству нервные стволы. При сдавлении метастатическими опухолевыми узлами поясничного сплетения возникают очень мучительные боли, иррадиирующие в бедро, половые органы и симулирующие ишиас. Вообще при жалобах больных на боли в области костей следует подумать о возможных в них метастазах и в первую очередь гипернефроидной опухоли.
Говоря о боли при опухолях почки, следует иметь в виду, что этот признак не является кардинальным и наблюдается у больных нечасто. Только у 15% больных боли в области почки являются первым и ранним признаком заболевания.
Благодаря внедрению в практику новых методов диагностики и диспансеризации процент раннего выявления больных с опухолью почки с годами становится все выше. В силу этого в настоящее время все реже встречаются больные, у которых определяется большая пальпируемая опухоль. Однако иногда этот признак может оказаться первым и ранним (в 15% случаев), например, когда сам больной случайно прощупывает у себя опухоль в подреберье, что и служит поводом к обращению за врачебным советом. При обнаружении опухоли в подреберье обычно удается общепринятыми клиническими методами определить отношение ее к тому или иному органу брюшной полости или к органу забрюшинного пространства, т. е. к почке. Опухоль почки часто прощупывается как плотное бугристое тело и, несмотря на большие иногда размеры, имеет четкие контуры.
Пальпацию почки следует производить в различных положениях тела больного, что позволяет яснее определить локализацию опухоли. При опухолях почки наблюдается симптом баллотирования.
Опухоль почки длительное время сохраняет свою подвижность благодаря наличию значительного слоя жировой клетчатки, окутывающей почку. Неподвижная опухоль почки еще не говорит о ее неоперабильности. Нередко неподвижность почки, пораженной опухолью, зависит от вторичных воспалительных изменений в паранефральной клетчатке.
Помимо прощупываемости опухоли, в диагностике новообразований почки помогает перкуссия над прощупывающейся опухолью. Обычно при этом над опухолью, расположенной в забрюшинном пространстве, определяется тимпанит, поскольку впереди опухоли лежит кишечник. Если же опухоль весьма больших размеров и при перкуссии над ней определяется тупость, то следует с диагностической целью произвести введение воздуха через прямую кишку. Если в результате этого над опухолью появится тимпанит, то это указывает на расположение опухоли в забрюшинном пространстве, т. е. в почке. Небольшие опухоли почки пальпаторно не определяются. Ни один из этих пальпаторно-перкуторных методов все же не позволяет с полной достоверностью установить характер прощупываемой опухоли и ее принадлежность к тому или иному органу. Любая пальпируемая опухоль в области почки, даже при ясной клинической картине, требует всестороннего урологического обследования больного.
По мере роста новообразования в почке происходит сдавление опухолью окружающих тканей, в том числе и v. spermatica interna; это может проявиться симптомом варикоцеле. Затрудненный отток из v. spermatica interna может быть вызван сдавленней ее не только самой опухолью, но и метастатическими опухолевыми регионарными лимфатическими узлами у почечных ворот либо по ходу аорты и нижней полой вены, а также опухолевым тромбом левой почечной вены. У некоторых больных в результате увеличения массы почки опухолью возникает смещение почки книзу, что приводит к перегибу почечной вены слева и вызывает варикоцеле. Следовательно, варикоцеле может наблюдаться при различных процессах в почке и в забрюшинном пространстве, но чаще всего возникает при новообразованиях. Мнение о том, что варикоцеле является симптомом, указывающим на далеко зашедший опухолевый процесс, не всегда является верным. Известно, что у мужчин в силу своеобразных анатомических особенностей венозного оттока по левой семенной вене иногда наблюдается небольшое левостороннее варикоцеле. Если варикоцеле имеется с правой стороны, то это безусловно указывает на неблагополучие в органах забрюшинного пространства и заставляет заподозрить новообразовательный процесс в правой почке. Если правостороннее варикоцеле исчезает в лежачем положении больного, это указывает на застой в v. spermatica interna, но отнюдь не на стойкое сдавление или прорастание опухолью внутренней семенной вены. Если же при положении больного стоя и лежа варикоцеле справа остается в одинаковых размерах, то это указывает на далеко зашедший опухолевый процесс.
Однако правильнее считать, что при наличии у больного и левостороннего варикоцеле, даже исчезающего в лежачем положении, необходимо предпринять детальное урологическое обследование с целью своевременного распознавания опухоли левой почки.
Выше обращалось внимание на то обстоятельство, что опухоль почки нередко протекает атипично, особенно в ранних стадиях заболевания.
Атипичное течение опухоли почки проявляется такими симптомами, как похудание, тупые неопределенного характера боли в животе и пояснице, плохое общее самочувствие, повышение температуры, плохой сон и аппетит, боли в области сердца, одышка, головная боль, лейкоцитоз, гипертония и др. Преобладающими симптомами у большинства больных являются длительное и стойкое повышение температуры, общая прогрессирующая слабость и плохое самочувствие, неопределенные тупые боли в животе и в пояснице. Известны редкие случаи, когда опухоль почки проявляется длительное время артериальной гипертонией; произведенная нефрэктомия избавляла больных от гипертонии.
Повышение температуры при опухолях почек может наблюдаться в начальных и далеко зашедших стадиях болезни. При наличии некротических и воспалительных процессов в опухоли повышение температуры может быть объяснено легко. В начальных стадиях опухолевого процесса в почке высокая температура является или следствием токсикоза, или результатом реакции на чужеродный белок. Иногда лихорадка при опухоли почки сочетается с лейкоцитозом.
Характер лихорадки при опухолях почек бывает постоянного либо интермиттирующего типа. После нефрэктомии температура у больных обычно становится нормальной. Если повышенная температура наблюдается и после нефрэктомии, то это указывает либо на нерадикальность оперативного вмешательства, либо на наличие в организме больного опухолевых метастазов. Когда спустя несколько месяцев после нефрэктомии появляется лихорадка постоянного или интермиттирующего типа, то это говорит скорее в пользу возникновения метастазов.
Наиболее часто повышение температуры у больных с опухолью почки имеется при гипернефроидном раке. Однако известно, что пирогенные реакции иногда могут наблюдаться у больных с эпителиомой почки и даже при доброкачественной фиброме почки.
Опухолями почечной лоханки чаще всего заболевают лица в возрасте 40-60 лет. У мужчин новообразования лоханки и мочеточника встречаются значительно чаще, чем у женщин.
Основным симптомом является перемежающаяся гематурия, часто интенсивная и иногда со сгустками.
Боль как первый симптом заболевания наблюдается только у 16% больных. Среди них у половины боль проявляется в виде почечной колики в момент гематурии. Появление постоянных тупых болей при опухоли лоханки, не препятствующей оттоку мочи, является плохим прогностическим признаком.
Почка, пораженная опухолью лоханки, может прощупываться не столько из-за самого новообразования, сколько из-за обструктивного гидрогематонефроза. Такая почка прощупывается у 30% больных.
Наряду с изложенной классической и атипичной симптоматологией опухолей почек приходится наблюдать больных, у которых новообразование почки длительное время протекает без всяких клинических симптомов либо проявляется лишь одиночными или множественными метастазами.
Рак почки объединяет различные в гистологическом плане варианты злокачественной неопластической трансформации почечной ткани. Клиническими признаками рака почки служат ренальные симптомы (боль, гематурия, опухолевидное образование) и экстраренальные (общие) проявления. Диагностика рака почки требует тщательного общеклинического, лабораторного, ультразвукового, рентгенологического, томографического, радиоизотопного исследования мочевыводящей системы. При раке почки показана радикальная или расширенная нефрэктомия; иммунотерапия, химиотерапия, таргетная терапия.
Симптомы рака почки
Рак почки при небольших размерах опухоли может протекать бессимптомно. Возникающие у пациентов проявления рака почки отличаются разнообразием, среди них выделяют ренальные и экстраренальные симптомы.
К ренальным признакам рака почки относится триада: наличие крови в моче (гематурия), боль в области поясницы и пальпаторно определяемое образование на стороне поражения. Одновременное появление всех симптомов характерно для больших опухолей при запущенном процессе; на более ранних стадиях выявляются один или реже два признака.
Гематурия является патогномоничным признаком рака почки, может появляться однократно или периодически уже на ранних этапах заболевания. Гематурия при раке почки может начинаться неожиданно, безболезненно при удовлетворительном общем самочувствии, может быть незначительной (микрогематурия) и тотальной (макрогематурия). Макрогематурия возникает в результате повреждения кровеносных сосудов при прорастании опухоли в почечную паренхиму, сдавлении ею внутрипочечных вен. Выделение с мочой червеобразных кровяных сгустков сопровождается почечными коликами. Выраженная гематурия при запущенном раке почки может привести к анемии, обтурации мочеточника, тампонаде мочевого пузыря кровяными сгустками и острой задержке мочи.
Боли со стороны поражения являются поздним признаком рака почки. Они носят тупой, ноющий характер и обусловлены сдавлением нервных окончаний при внутренней инвазии опухоли и растяжении почечной капсулы. Рак почки пальпируется в основном на третьей или четвертой стадиях как плотное, бугристое образование.
К экстраренальным симптомам рака почки относят: паранеопластический синдром (слабость, потерю аппетита и веса, потливость, повышение температуры, артериальную гипертензию), синдром сдавления нижней полой вены (симптоматическое варикоцеле, отеки ног, расширение подкожных вен брюшной стенки, тромбоз глубоких вен нижних конечностей), синдром Штауффера (дисфункцию печени).
Повышение температуры тела при раке почки длительное, значения чаще субфебрильные, но иногда — высокие фебрильные, могут колебаться от нормальных величин до повышенных. На ранних стадиях рака почки гипертермия обусловлена иммунной реакцией организма на опухолевые антигены, на поздних — процессами некроза и воспаления.
Многообразные клинические симптомы рака почки могут быть проявлением метастазов опухоли в окружающие ткани и различные органы. Признаками метастазирования рака почки могут быть: кашель, кровохарканье (при поражении легких), болевой синдром, патологические переломы (при костных метастазах), сильная головная боль, усиление неврологической симптоматики, постоянные невралгии и радикулиты (поражение головного мозга), желтуха (при метастазах в печени).
Рак почек у детей (болезнь Вильмса) проявляется увеличением размера органа, повышенной утомляемостью, худобой, а также болями разнообразного характера.
Лечение рака почки
Оперативное лечение является основным и самым эффективным методом в большинстве случаев рака почки, применяется даже при регионарных и отдаленных метастазах и позволяет увеличить срок выживаемости и качество жизни больных.
При раке выполняются удаление почки (радикальная и расширенная нефрэктомия) и резекция почки. Выбор лечебного подхода определяется вариантом рака почки, размером и локализацией опухоли, прогнозируемой выживаемостью больного.
Резекция почки проводится с целью сохранения органа у пациентов с локальной формой рака и размером опухоли менее 4 см в случае: единственной почки, билатерального опухолевого процесса, нарушения функции второй почки. Во время резекции почки выполняют интраоперационное гистологическое исследование ткани с краев операционной раны на предмет глубины опухолевой инвазии. После резекции существует более высокий риск местного рецидива рака почки.
Радикальная нефрэктомия является методом выбора на всех стадиях рака почки. Радикальная нефрэктомия предполагает хирургическое иссечение одним блоком почки и всех ближайших образований: околопочечной жировой клетчатки, почечной фасции, надпочечника и регионарных лимфатических узлов. Удаление надпочечника проводится при расположении опухоли в верхнем полюсе почки или обнаружении в нем патологических изменений. Лимфаденэктомия с гистологическим исследованием удаленных узлов помогает установить стадию рака почки и определить его прогноз. При отсутствии метастазов рака почки в лимфатических узлах (по данным УЗИ, КТ) лимфаденэктомия может не проводиться. Выполнение радикальной нефрэктомии при раке единственной почки требует проведения гемодиализа и последующей трансплантации почки.
При расширенной нефрэктомии иссекаются ткани опухоли, распространившейся на окружающие органы. При врастании опухоли в просвет почечной или нижней полой вен выполняется тромбэктомия; при поражении опухолью сосудистой стенки проводится краевая резекция участка нижней полой вены. В случае распространенного рака почки, кроме нефрэктомии, обязательна хирургическая резекция метастазов в других органах, лимфаденэктомия.
Артериальная эмболизация опухоли может проводиться в качестве предоперационной подготовки для уменьшения кровопотери при нефрэктомии, как паллиативный метод лечения рака почки у неоперабельных больных или для остановки кровотечения при массивной гематурии.
В качестве дополнительного к хирургическому (а у неоперабельных больных — основного) лечения рака почки используются консервативные методы: иммунотерапия, химиотерапия, таргетная терапия.
Иммунотерапия назначается для стимуляции противоопухолевого иммунитета при распространенном и рецидивном раке почки. Обычно применяют монотерапию интерлейкином-2 или альфа-интерфероном, а также комбинированную иммунотерапию этими препаратами, что позволяет добиться частичной регрессии опухоли (примерно в 20% случаев), длительной полной ремиссии (в 6 % случаев) у пациентов с раком почки. Результативность иммунотерапии зависит от гистотипа рака почки: она выше при светлоклеточном и смешанном раке и чрезвычайно низка при саркоматоидных опухолях. Иммунотерапия неэффективна при наличии метастазов рака почки в головной мозг.
Таргетная терапия рака почки препаратами сорафениб, сунитиниб, сутент, авастин, нексавар позволяет блокировать фактор роста эндотелия сосудов опухоли (VEGF), что приводит к нарушению ангиогенеза, кровоснабжения и роста опухолевой ткани.
Иммунотерапия и таргетная терапия при распространенном раке почки могут назначаться до или после нефрэктомии и резекции метастазов в зависимости от трудноудалимости опухоли и общего состояния здоровья пациента.
Химиотерапия (препаратами винбластин, 5-флуороурацил) при метастатическом и рецидивном раке почки дает минимальный результат из-за перекрестной лекарственной резистентности, проводится обычно в сочетании с иммунотерапией. Лучевая терапия в лечении рака почки не дает необходимого эффекта, применяется только при метастазах в другие органы.
При распространенном раке почки с прорастанием окружающих структур, обширными метастазами в лимфоузлы забрюшинного пространства, отдаленными метастазами в легкие и кости возможно проведение только паллиативного или симптоматического лечения.
Никакая информация, размещенная на этой или любой другой странице нашего сайта, не может служить заменой личного обращения к специалисту. Информация не должна использоваться для самолечения и приведена только для ознакомления.

Что такое опухоль почки?
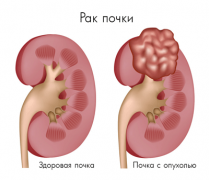
Как и любая другая опухоль в человеческом организме – опухоль почки – это масса клеток, прародитель которых потерял способность остановить собственное деление. В результате клетка стала бесконтрольно делиться и появилось уже скопление клеток, также не имеющих механизмов остановки деления.
Второй характеристикой опухоли почки, как впрочем и большинства других опухолей, является потеря спецификации клетки – так как клетка быстро делится, она просто не успевает специализироваться. Таким образом, опухоль почки в первом приближении можно характеризовать, как массу клеток, бесконтрольно делящихся и потерявших способность к специализации. Чем меньше специализирована клетка опухоли для выполнения своей функции, чем быстрее она делится и чем больше его способность к распространению по кровеносным и лимфатическим сосудам, тем опухоль злокачественнее.
Все ли опухоли почки злокачественны?
Почти 90 % опухолей почки злокачественны. Оставшиеся 10 процентов приходятся на ангиомиолипомы и другие, гораздо более редкие доброкачественные опухоли почки. Между тем, даже доброкачественные опухоли почки вполне могут быть опасны для здоровья. Например – ангиомиолипома может повредить сосуды почки, вызывая кровотечение. Что же касается злокачественных опухолей или рака почки, то тут мы сталкиваемся с повреждением функционирующей почечной ткани, ее сосудов и кровотечением, с метастазированием в кости, легкие, головной мозг и, соответственно, нестерпимыми болями.
Что такое метастаз рака почки и чем это грозит?
Метастазирование — это распространение опухоли по кровеносным или лимфатическим сосудам. Опухоли, как и всему живому в организме, требуется питание, обеспечиваемое сосудами. Вот в эти сосуды и попадают 1-2 клетки из основной опухоли, которые распространяются на различные органы. Для рака почки характерно метастазирование в кости и легкие, а также в печень, надпочечники и головной мозг.
Метастаз рака почки, как и основная опухоль, нарушает функцию органа, где развивается. Например, метастаз рака почки в легкие вызывает упорный кашель, метастаз в кости — страшные, изнуряющие боли, от которых помогают только сильнодействующие наркотические препараты. К сожалению, часть пациентов, обративших к врачу, уже имеют отдаленные метастазы в тех или иных органах. Это резко ухудшает прогноз течения заболевания, так как приходится бороться не с одной опухолью, а, по сути, с опухолями множеством опухолей в нескольких органах.
Как часто и у кого встречается рак почки?
Что делать, если при УЗИ обнаружили опухоль почки?
При подозрении на рак почки пациенту назначают общий анализ мочи, общий и биохимический анализы крови.
Один из наиболее информативных методов диагностики рака почки – компьютерная томография. Она помогает оценить размер, форму и локализацию злокачественного новообразования, обнаружить очаги в лимфатических узлах и других анатомических структурах за пределами почек. Исследование нередко дополняют внутривенным контрастированием. Введение контраста противопоказано при нарушении функции почек.
Магнитно-резонансную томографию применяют реже, чем КТ. Она показана, когда пациенту нельзя проводить компьютерную томографию с контрастом, если имеется подозрение на прорастание опухоли в нижнюю полую вену или другие крупные сосуды, для обнаружения метастатических очагов в головном и спинном мозге.
Ангиография – рентгенография с контрастирование сосудов, почки. Она помогает в диагностике заболевания и планировании хирургического лечения.
Позитронно-эмиссионная томография помогает обнаружить вторичные очаги рака в различных частях тела. Суть метода в том, что в организм пациента вводят вещество, которое обладает слабой радиоактивностью и накапливается в опухолевых клетках. Затем выполняют снимки с помощью специального аппарата, и на них опухолевые очаги хорошо видны.
В отличие от других онкологических заболеваний, биопсия при раке почки проводится редко. Обычно результатов других исследований хватает для того, чтобы принять решение о необходимости хирургического вмешательства. Уже после операции удаленную опухоль направляют в лабораторию, чтобы подтвердить диагноз. Биопсию проводят, если другие исследования не позволяют разобраться, показана ли операция. В случаях, когда хирургическое вмешательство противопоказано, исследование опухолевой ткани помогает определиться с тактикой лечения.
Всегда ли нужна операция при раке почки?
В медицине нет категоричных, стопроцентных ответов. Какова цель операции по удалению рака почки? Удалить опухоль? Удалить почку с подлежащими структурами? Удалить только первичный очаг опухоли, а потом бороться с метастазами теми или иными способами? Перенесет ли пациент операцию, каково его общее состояние? Какую именно операцию выбрать для конкретного больного? На эти вопросы должен ответить онкоуролог, перед тем, как предложить хирургическое, консервативное или комбинированное лечение. В основном, это зависит от стадии рака почки, расположения опухоли, наличия метастазов в лимфатические узлы и общего состояния здоровья пациента.
Рак почки после операции
Сколько живут после операции по поводу рака почки? Это зависит главным образом от стадии, на которой была диагностирована опухоль, и начато лечение. Пятилетняя выживаемость (процент пациентов, оставшихся в живых спустя 5 лет) наиболее высока для I стадии и составляет 81%. На II и III стадиях она, соответственно, составляет 74 и 53%. При IV стадии — 8%.
Как врач определяет стадию рака почки и на чем основывается, предлагая тот или иной метод лечения?
Стадия рака почки зависит от размеров и расположения опухоли. Так, рак почки первой стадии — это опухоль меньше 7 см, не выходящая за пределы почки. Рак почки второй стадии — это опухоль меньше 10 см, также не выходящая за пределы почки. А вот рак почки третьей стадии — это уже опухоль любых размеров, ограниченная почкой, либо повреждающая надпочечник, почечную вену, но имеющую метастаз в ближайших лимфатических узлах. Рак почки четвертой стадии может быть любых размеров, однако при этой стадии опухоль либо выходит за пределы почечной фасции, либо имеются больше одного метастаза в ближайших лимфатических узлах, либо имеются метастазы в легкие, кости, печень или головной мозг.
Стадию рака почки определяют в соответствии с международной классификацией TNM. Рядом с каждой из трех букв аббревиатуры указывают индекс, описывающий характеристики первичной опухоли (T), поражение регионарных лимфатических узлов (N), наличие отдаленных метастазов (M):
T1 – опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр не более 4 см (T1a) или 4–7 см (T1b).
T2 — опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр 7–10 см (T2a) или более 10 см (T1b).
T3 – злокачественное новообразование распространяется на почечную вену и ее ветви, на надпочечник на одноименной стороне, паранефральную клетчатку, не прорастая фасцию Героты (T3a), на нижнюю полую вену ниже (T3b) или выше (T3c) диафрагмы или врастает в стенку вены.
T4 – опухоль распространяется за пределы фасции Героты.
N0 – опухолевые очаги в регионарных лимфоузлах отсутствуют.
N1 – обнаруживается опухолевый очаг в одном лимфоузле.
N2 – обнаруживаются опухолевые очаги в двух и более регионарных лимфоузлах.
M0 – отдаленных метастазов нет.
M1 – отдаленные метастазы присутствуют.
В зависимости от значений T, N и M, выделяют четыре стадии рака почки:
- Стадия I: опухоль в почке не более 7 см (T1), лимфоузлы не поражены, отдаленных метастазов нет.
- Стадия II: первичная опухоль более 7 см (T2), отсутствуют очаги поражения в лимфатических узлах и отдаленные метастазы.
- Стадия III: злокачественная опухоль распространяется на соседние структуры (T3) и/или поражен один регионарный лимфатический узел (N1).
Стадия IV: опухоль распространяется на соседние структуры (T4), либо поражено 2 и более регионарных лимфоузла (N2), либо обнаружены отдаленные метастазы (M1).
Почему в одном случае при опухоли почки размером в 2 см предлагается удаление почки, а в другом случае опухоль достигает 5 см, но врач говорит о возможности удаления только опухоли с сохранением почки?
Опухоль почки размером 2 см может быть расположена вблизи почечных сосудов и ее удаление технически может быть невозможным. Однако данные литературы указывают, что если нет метастазов в лимфатические узлы и отдаленные органы, то опухоль почки до 7 см можно удалять с сохранением почки, что, безусловно, лучше полного удаления почки и инвалидизации пациента.
Какие методы существуют для лечения рака почки?
Лечение рака почки на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.
Симптомы рака почки: когда нужно посетить врача?
В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.
