Нормальная микрофлора влагалища (нормоценоз) защищает половые органы от различных инфекций. Различные микроорганизмы в норме присутствуют на теле и слизистых оболочках. Какие же микроорганизмы не являются патогенными? Мало кто не слышал, например, о лактобактериях и бифидобактериях, которые выделяют перекись водорода, и тем самым создают неблагоприятную среду для болезнетворных микроорганизмов. Иные микроорганизмы можно отнести к группе условнопатогенных. Грибы рода кандида, гарднерелла, микоплазма, уреаплазма могут находиться во влагалище и не вызывать каких-либо заболеваний. Микрофлора влагалища образует барьер, препятствующий размножению патогенных бактерий и вирусов. Организм женщины с сильным иммунитетом способен самостоятельно справляться с некоторыми нарушениями биоценоза влагалища. К сожалению, далеко не всем удается сохранить нормоценоз влагалища.
Причин возникновения различных инфекций и нарушения нормальной микрофлоры влагалища может быть множество.
В первую очередь следует выделить группу факторов, негативным образом влияющих на иммунную систему женщины:
- переохлаждение;
- стрессы;
- неправильное питание;
- резкая смена климата.
Кроме того, возникновению инфекций способствуют:
- частая смена половых партнеров;
- отказ от использования средств предохранения от нежелательной беременности и инфекций, передаваемых половым путем;
- неправильное использование средств гигиены.
Гормональный фон также может влиять на микрофлору влагалища.
Изменения микрофлоры могут быть связаны с:
- нарушением менструального цикла;
- беременностью, родами;
- искусственным прерыванием беременности;
- периодом полового созревания;
- периодом климакса
Бесконтрольный прием антибиотиков и некоторых других лекарственных препаратов также способен негативно влиять на микрофлору влагалища.
Нарушение нормоценоза приводит к тому, что количество лакто- и бифидобактерий уменьшается, а количество какого-то возбудителя инфекции увеличивается. В таких случаях нередко возникает такое заболевание как вагинит. Кроме него могут возникнуть такие неприятные заболевания как гарднереллез (бактериальный вагиноз), микоплазмоз, кандидоз, кокковая инфекция, трихомонадоз и многие другие. Может возникнуть и смешанная инфекция влагалища.
На начальной стадии заболевания себя практически не проявляют. Может лишь несколько измениться количество, консистенция выделений и появиться неприятный запах.
Серьезные нарушения приводят к резкому увеличению количества выделений из влагалища, появлению зуда, резким болям, жжению, болевым ощущениям во время полового акта. Очень часто женщины обращаются к врачу на этой стадии заболевания.
Дисбиоз делает женщину беззащитной перед многими венерическими заболеваниями. Кроме того, дисбиоз может негативно влиять на течение беременности. Организм расходует силы на борьбу с инфекцией, а во время беременности их и так не слишком много. Беременная женщина становится уязвимой перед вирусными инфекциями (грипп, гепатит). Может даже развиться внутриутробное инфицирование плода. Инфекционный процесс нередко приводит к преждевременным родам. Кроме того, новорожденный может быть инфицирован в процессе родов.
Нахождение болезнетворных микроорганизмов во влагалище может привести к таким заболеваниям как эндометрит, аднексит. При дисбиозе влагалища постоянно инфицируется мочеиспускательный канал и мочевой пузырь, что может привести к уретриту и циститу.
В некоторых случаях оправдан отказ от лечения, если у женщины нет жалоб на самочувствие и ярко выраженных неприятных ощущений. Если же женщина планирует беременность или обнаружила неприятные симптомы заболевания, лечение просто необходимо.
При лечении дисбиоза необходимо решить следующие задачи:
- избавиться от возбудителя, вызвавшего дисбиоз;
- восстановить нормальную микрофлору влагалища;
- восстановить иммунитет.
От возбудителей ранее, как правило, избавлялись с помощью местного применения препаратов, содержащих антибиотики. Однако даже при местном применении антибиотики оказывают отрицательное влияние на весь организм в целом. Кроме того, применение антибиотиков, как уже было отмечено выше, может приводить к ухудшению состояния пациента и вызывать рецидивы.
Сейчас врачи применяют более безопасные средства. Это чаще всего антимикробные средства широкого спектра действия. Такие препараты оказывают минимальное воздействие на бифидо- и лактобактерии. Они способны за короткий промежуток времени нормализовать состояние микрофлоры влагалища и привести у значительному улучшению состояния пациента. К таким препаратам можно отнести “Макмирор” в форме вагинальных свечей, вагинального крема, таблеток для приема внутрь. Действующим компонентом данного препарата является нифуратель. Это антибактериальное средство нитрофуранового ряда, характеризующееся следующими особенностями:
- избирательное воздействие на микроорганизмы (воздействует на патогенные микроорганизмы, не влияя на бифидо- и лактобактерии);
- широкий спектр действия (эффективность в отношении большинства возбудителей инфекций влагалища);
- высокая эффективность (за счет сочетания двух препаратов — нифурателя и нистатина достигается почти стопроцентное излечение);
- сведение к минимуму обострений после проведения лечения;
- восстановление защитного барьера;
- хорошая переносимость;
- отсутствие побочных эффектов.
Курс лечения препаратом “Макмирор комплекс” составляет 7-8 дней. После применения данного лекарственного средства нет необходимости применять другие препараты, нормализующие микрофлору влагалища.
При лечении дисбиоза нередко применяются препараты, содержащие живые бактерии (эубиотики). Данные лекарства могут быть как местного, так и системного действия. Они применяются после уничтожения возбудителей инфекции и помогают восстановить нормоценоз.
Таким образом, во избежание рецидивов после прохождения курса лечения необходимо контролировать количество бифидо- и лактобактерий. Для восстановления местного иммунитета могут также использоваться различные иммуномодуляторы. В некоторых случаях курс иммуномодулирующей терапии проводится на первом этапе лечения и является приоритетным.

Что такое нормоценоз у женщин
Слизистая влагалища населена различными микроорганизмами. В норме большую часть из них составляют лактобактерии. Но также там присутствуют условно-патогенные микроорганизмы, которые никак себя не проявляют, пока для них не создадутся благоприятные условия.
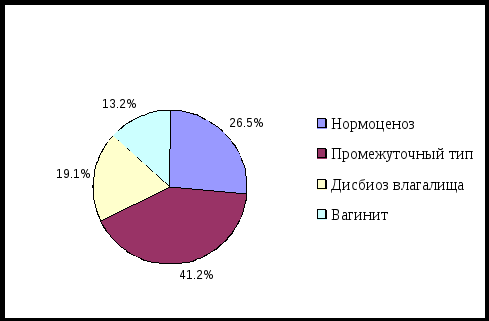
Среди женщин преобладает относительный нормоценоз
В мазке здоровой женщины отсутствуют грамотрицательные бактерии, споры, мицелии и псевдогифы грибов. Возможно присутствие единичных лейкоцитов и незначительное количество эпителиальных клеток.
Выделяют два типа нормального состояния слизистой влагалища:
- Абсолютный нормоценоз. Представляет собой отсутствие на слизистой любых нетипичных для нее компонентов. Такого состояния добиться непросто. У взрослых женщин, ведущих половую жизнь, наверняка появятся во влагалище условно-патогенные микроорганизмы. Это не является отклонением и не требует вмешательства.
- Относительный или условный нормоценоз.
Грамположительные кокки и грамотрицательные палочки обнаруживаются в мазке у большинства женщин. Присутствуют в нем лейкоциты и моноциты, макрофаги и эпителиальные клетки. Практически все женщины, ведущие половую жизнь, являются носителями грибков кандида, уреаплазмы и микоплазмы. Условно-патогенные микроорганизмы присутствуют в небольших количествах. Лактобактерии преобладают. При относительном нормоценозе не возникает неприятных симптомов. Состояние не является патологическим и признается нормой.
Что влияет на состав микрофлоры
Конкретный состав микрофлоры индивидуален и зависит от множества факторов. В первую очередь его определяют нервная и иммунная системы, гормональный фон. В разные фазы менструального цикла соотношение микроорганизмов в норме может меняться. Влияют на нормоценоз и особенности гигиены. Важное значение имеет степень половой активности и возраст. Сказывается даже рацион питания.
Что значит нарушение нормоценоза
Если баланс микрофлоры влагалища смещается в сторону патогенных и условно-патогенных микроорганизмов, речь идет о дисбиозе. Чаще всего внешние признаки состояния отсутствуют или выражены слабо.
При снижении общего и местного иммунитета или присоединении инфекции болезнетворные бактерии и грибки начинают размножаться, а количество лактобактерий падает. Кислотно-щелочной баланс среды нарушается, что создает еще более благоприятные условия для патогенных и условно-патогенных микроорганизмов.
Вызвать нарушения местного иммунитета могут:
- стресс;
- недостаток гигиены;
- частые спринцевания;
- неправильное использование гигиенических тампонов и менструальных чаш;
- прием антибиотиков и противогрибковых средств;
- внутриматочная спираль.
На состав микрофлоры влияют влагалищные контрацептивы в виде свечей, таблеток и кремов. У любительниц кондитерских изделий и больных сахарным диабетом на слизистой формируется сладкая среда, губительная для лактобактерий.
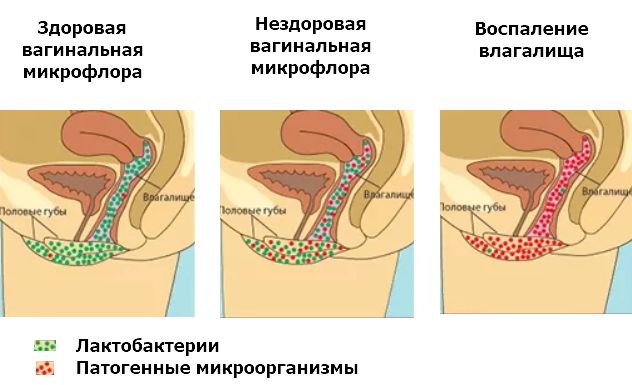
Норма и нарушения влагалищной микрофлоры
Дисбиоз может прийти спонтанно, вызвать осложнения или перейти в хроническую форму. Чаще всего отклонение обнаруживается случайно при гинекологическом обследовании, а могут появиться симптомы в виде необычных выделений. Иногда присутствует неприятный запах. С началом воспалительного процесса возникает зуд и жжение.
Как восстановить нормоценоз
Чтобы привести в норму микрофлору влагалища, необходимо восстановить колонию лактобактерий. Для этого назначают пробиотики. При выраженных нарушениях могут быть прописаны антибиотики или противогрибковые препараты местного действия.
Чтобы не допускать нарушения нормаценоза, следует грамотно подходить к вопросам гигиены. Ее должно быть достаточно, но и перебарщивать не нужно. Вот несколько правил:
- Для ежедневных гигиенических процедур хватит чистой воды. Мыло и специальные гели нарушают кислотно-щелочной баланс и снижают местный иммунитет. То же касается спринцеваний.
- Во время месячных тампоны нужно менять как можно чаще, а менструальную чашу следует регулярно стерилизовать.
Нормоценоз – показатель женского здоровья. Не стоит допускать его нарушений. Дисбаланс влагалищной микрофлоры нередко приводит к гинекологическим заболеваниям.

Исследование культуры (посев) может помочь в случае хронического кандидоза (4 и более эпизодов в течение года) – можно определить вид грибов и их чувствительность к противогрибковым препаратам.

Основные принципы лечения
• Лечение всех половых партнеров;
• Контрацепция презервативами на период лечения и контрольного обследования;
• Препараты местного действия преимущественно назначаются на 7 дней;
• Если препарат в таблетках (системного действия) – на 1 день;
• На фоне противогрибковой терапии обязательно восстановление микрофлоры в кишечнике и влагалище;
• При осложненном течении молочницы назначается более длительный курс приема препаратов.
Как я уже писала, очень часто женщины молочницу пытаются лечить самостоятельно – этого делать не надо, так как определить только по характеру выделений молочница это или нет, невозможно, а значит, высок риск, что вы лечите не то, что нужно. Отсюда вывод – дружите с гинекологами – они и на кресле посмотрят, и мазок возьмут, и причину найдут, и лечение правильное назначат. Будьте здоровы!
Похожие и рекомендуемые вопросы
3 ответа

Добрый день, Екатерина.
У вас обнаружена уреапаплазма и гарднереллы в пределах превышающих норму. Это может негативно влиять на зачатие, течение беременности и развития плода. Вам необходима антибактериальная терапия с учетом чувствительности к антибиотикам.

Поиск по сайту
Что делать, если у меня похожий, но другой вопрос?
Если вы не нашли нужной информации среди ответов на этот вопрос , или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос , и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту . Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях .
Мы отвечаем на 96.42% вопросов.
Биоценоз в гинекологии — это совокупность всех видов бактерий, живущих на слизистых оболочках женских половых органов (влагалище, матка, яичники, вульва). Больше всего представителей микрофлоры находится во влагалище. Мазок на биоценоз показывает состав микрофлоры, включающей полезные бактерии и патогенные микроорганизмы.
Зачем сдавать мазок на биоценоз
Стерильным влагалище женщины бывает лишь первые несколько часов жизни после появления на свет. Потом его начинают заселять различные микроорганизмы. Полезные бактерии образуют на слизистой защитную биоплёнку, препятствующую проникновению внутрь болезнетворных бактерий и поддерживающую местную иммунную систему для сохранения детородной функции. При нарушении количественного и качественного состава биофлоры, слизистую заселяют патогены, вызывающие гинекологические заболевания.
мазок на биоценоз
В результате женщина чувствует боль, зуд, неприятный запах, развивается воспаление, приводящее к серьезным осложнениям, например, к бесплодию.
Симптомы заболеваний, вызванных смещением норм в составе флоры ( вагиноз, кольпит, молочница и т.д.), проявляются не сразу. Поэтому гинекологи берут мазок на биоценоз перед любой процедурой, чтобы не занести инфекцию, например, при лечении эрозии . Также необходимо сдать мазок при подозрении на бесплодие и другие гинекологические заболевания.
Что представляет собой биоценоз влагалища
Микрофлора есть у каждой женщины, но она непостоянна по своему составу, и меняется на протяжении жизни. Организм женщины населяют следующие группы микрофлоры:
Пропионобактерии, лактобактерии, клостридии, молочнокислые лактобактерии, пептострептококки.
Грамположительные бактерии чаще других являются возбудителями заболеваний. Грамположительными их назвали за способность впитывать синий краситель в клеточную стенку и сохранять фиолетовую окраску при промывке спиртовым раствором по методу Грама. Обозначается такая флора Грам (+).
К патогенам человека относят как минимум 6 родов грамположительных микроорганизмов. Кокки — стрептококки, стафилококки — имеют шаровидную форму. Остальные — похожи на палочки. Они в свою очередь делятся на не образующие споры: Corynebacterium, Листерия и образующие споры: Бациллы, Клостридии.
Фузобактерии, бактериоиды, порфиромонасы, превотеллы, порфиромонасы, вейлонеллы). Они не окрашиваются в синий цвет во время теста Грама, не образуют споры, но в некоторых случаях являются возбудителями заболеваний и выделяют опасные для жизни токсины. Грамотрицательные бактерии относят к условно-патогенной флоре, которая активизируется и становится опасной лишь при определенных условиях, например, при резком ослаблении иммунитета.
Заболевания, вызванные грамотрицательными бактериями, сложно лечить, потому что они, имея толстую оболочку, устойчивы к антибиотикам.
Микоплазмы, грибок Candida (молочница), стрептококки, стафилококки, энтеробактерии. Они прекрасно адаптируются, поэтому могут существовать как в бескислородной среде, так и в присутствии кислорода. Некоторые из них, например, кандида, также относится к условно-патогенным микроорганизмам.
грамположительные палочки в мазке
Лактобактерия — основная часть здоровой флоры
Важнейшая из всех бактерий — лактобактерия. Ее колонии составляют примерно 95% нормальной микрофлоры у здоровой женщины. Именно лактобактерия поддерживает высокий уровень противостояния биоценоза влагалища к инородным инфекциям.
Таким образом, нормальный биоценоз можно рассматривать как отсутствие грамотрицательных клеток и доминация лактобактерий. Количество анаэробных микроорганизмов к аэробным определяется пропорцией от 2:1 до 5:1.
Когда число лактобактерий уменьшается либо полностью исчезает, возникает бактериальный вагиноз. Это заболевание характеризуется преобладанием кокков, резким увеличением численности анаэробов.
Как меняется биоценоз на протяжении жизни женщины
Для определённого периода жизни женщины характерно доминирование той или иной группы микроорганизмов. У новорождённой малышки микроорганизмы во влагалище начинают появляться на второй день жизни. Полученные от матери гормоны эстрогены поддерживают кислую среду во влагалище. Его стенки выделяют гликоген — полисахарид, являющийся прекрасной средой для размножения молочнокислых бактерий (лактобактерий, бифидум бактерий).
Условно-патогенные микроорганизмы появляются после третьей недели жизни, потому что иммунитет, полученный от матери, постепенно ослабевает. Защитные свойства биоценоза девочки не отличаются стабильностью, поэтому важное значение играет девственная плева, не впускающая внутрь патогенную микрофлору.
В подростковом возрасте организм девушки сам вырабатывает эстрогены, поддерживающие оптимальную кислую среду во влагалище. Условно-патогенная микрофлора вымывается активно выделяющейся слизью. К 16 годам уже сформирован уникальный биоценоз, который сохраняется весь детородный период.
В возрасте от 16 до 45-50 лет (до наступления менопаузы) во влагалище здоровой женщины присутствует около 40 различных микроорганизмов, 95% которых относится к группе молочнокислых непатогенных, а 5% принадлежат к условно-патогенным.
В период менопаузы прекращается выработка женского гормона эстрогена, поддерживающего кислую среду влагалища. В этот период молочнокислые бактерии погибают, уступая место стафилококкам, кандидам, кишечным палочкам. Вот почему у пожилых женщин нередки случаи вагинита (воспаления стенок влагалища), молочница и дисбиоз.
Какой состав биофлоры влагалища считается нормальным
В норме в микрофлоре влагалища соотношение анаэробных к аэробным бактериям должно быть от 2:1 до 5:1. При воспалениях микрофлора меняется до показателей от 100:1 до 1000:1. Также в норме отсутствуют лейкоцитарные и эпителиальные клетки.
Нарушить нормальный биоценоз влагалища могут различные факторы:
- ослабление иммунитета ввиду стрессов или болезней, переохлаждение;
- гормональная перестройка (беременность, климакс, аборт, приём противозачаточных );
- длительное лечение антибиотиками;
- частая смена половых партнёров;
- диарея, дисбактериоз, авитаминоз;
- резкая смена климата;
- мочеполовые инфекции;
- синтетическое бельё, капроновые колготки (не пропускают воздух и создают условия для развития анаэробов), ежедневное использование прокладок.
Как понять, что биоценоз нарушен
Нарушение биоценоза встречается не только у взрослых женщин, но и у детей дошкольного возраста. В советское время все дети носили неэластичные колготки из хлопка, потому что другие изделия просто не продавались. Зато нарушение микрофлоры у девочки было редкостью
Сегодня все половозрелые женщины в той или иной степени испытали нарушение микрофлоры. Об отклонении биоценоза от нормы свидетельствуют следующие факты:
- творожистые или гелеобразные выделения из влагалища;
- неприятный резкий запах;
- жжение при мочеиспускании, зуд во влагалище;
- боли внизу живота как при менструации;
- ощущение дискомфорта во время секса.
Какой анализ на биоценоз самый информативный: мазок фемофлор 16
Один из самых эффективных анализов на выявление картины влагалищного биоценоза — Фемофлор-скрининг. Это методика основана на методике полимеразной цепной реакции ПЦР . Это метод молекулярной биологии, позволяющий выделять ДНК того или иного вируса, грибка или бактерии. В результате врач получает картину состава микроорганизмов к— патогенных и полезных.
Самым популярным является мазок на микрофлору, известный как Фемофлор 16. Он помогает выявить 16 бактерий, обитающих на стенках влагалища, и разделить здоровый микробиот и патогенные микроорганизмы. Этот анализ представляет собой соскоб со слизистых стенок влагалища.
У несовершеннолетних детей до 16 лет производить забор материала для изучения можно только под наблюдением взрослого. Беременным женщинам при сроке беременности больше 22 недель мазок на биофлору не берут из-за высокой вероятности осложнений.
Когда проводится процедура?
Исследование биоценоза влагалища назначается в тех случаях, когда необходимо:
- Определить состояние микрофлоры влагалища;
- Подтвердить или опровергнуть наличие следующих заболеваний: бактериальный вагиноз, нормоценоз, вагинальная атрофия, вагинальный кандидоз, неспецифический вагинит, промежуточный нормоценоз.
Подготовка к взятию мазка
Подготовка к исследованию включает в себя те же этапы, которые проводятся при подготовке к любой другой гинекологической процедуре. Материал сдается для изучения примерно на 5-7 день менструального цикла. Во время месячных взятие мазка не проводится из-за изменения заселенности влагалища микробной флорой по причине выделений крови.
Перед процедурой забора мазка женщина должна исключить половые контакты за 2 дня до посещения врача, не спринцеваться, не пользоваться ежедневными прокладками, мазями и пр. Результат исследования будет признан правильным, если количество эпителия в мазке будет приблизительно 105 ед., а общее число бактерий 106-108 ед.
Каких возбудителей выделяет анализ мазка на биоценоз и какие данные получают из анализа?
Результатом проведения исследования мазка на биофлору может стать определение таких микроорганизмов, как:
- Лактобактерии — основные представители нормального биоценоза;
- Условно-патогенные микроорганизмы: энтерококки, стрептококки, энтеробактерии, гемофилы, коринебактерии, грамотрицательные палочки, стафилококки, грибы рода кандида.
Проводя анализ мазка на биофлору, врач получает информацию:
- О росте патогенной микрофлоры либо ее отсутствии.
- О численности грибов, бактерий и лактобацилл;
- О степени чувствительности микроорганизмов к антибиотикам (при количестве >104 кое/тамп.).
Исследование на чувствительность микрофлоры к антибиотикам не проводится при росте и сопутствующей и условно-патогенной флоры в низком титре.
Консультация
Девушка, 26 лет. Диагноз: Относительный нормоценоз. Выявлены ДНК условно- патогенных
микроорганизмов Gardnerella vaginalis/Prevotella bivia/Porphyromonas
spp.(2,33Е+6),Ureaplasma spp (2,36Е + 05), грибы рода кандида в клинически значимой
концентрации (4,98Е + 06.
Что опасно, а что в норме? Как лечить? Нормально ли это?
Гарантированный ответ в течение часа
Ответы врачей
![]()
Исходя из анализа у вас выявлена гарднерелла, уреаплазма и кандида — все эти бактерии являются условно- патогенной флорой.
Если у вас при осмотре в зеркалах и в мазках нет воспалительного процесса, то лечение не требуется.
Если имеется воспалительный процесс как при осмотре в зеркалах, так и в мазках, то лечение необходимо обоим партнёрам , чтобы избежать повторного заражения.
Если вы планируете беременность, то лечение нужно пройти в любом случае, так как уреаплазма может часто вызывать выкидыш на раннем сроке беременности, внутриутробное инфицирование плода и так далее.
Поэтому обратитесь к своему гинекологу для осмотра вас в зеркалах и решения назначения схемы лечения , если вам это необходимо.
