Молочница(кандидоз) у женщин при беременности — как лечить и диагностировать
Порой с наступлением беременности, многие женщины сталкиваются с таким неприятным заболеванием, как молочница или вагинальный кандидоз, и возникает вопрос — не опасно ли это для будущего малыша? Как лечить это состояние во время беременности?
Так как кандидоз во время беременности несет опасность для плода и новорожденного, как и любая другая инфекция его необходимо диагностировать и при подтверждении — лечить.

Итак, молочница – воспалительное поражение слизистой грибами рода Candida. Она относятся к дрожжевым грибам, живущим в норме в том числе на слизистых ротовой полости и кишечника. При хорошем иммунитете Candida вреда и дискомфорта организму не причиняет. И только в случае иммунодефицита (которым сопровождается беременность) грибок начинает размножаться почкованием и из спор переходить в активный и агрессивный полноценный гриб. И не всегда наличие молочницы может проявляться симптомами, иногда женщина узнает о том, что у нее кандидоз только по результатам мазков.
Причины появления молочницы во время беременности
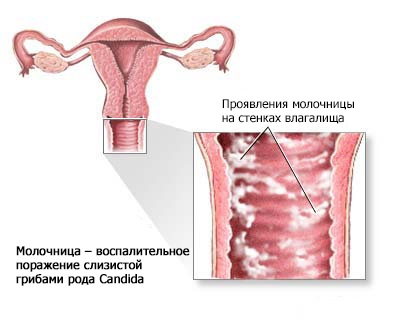
Как только снижается иммунитет, а это случается при беременности, для того что бы организм будущей мамы не признал ребеночка как чужеродное тело и не запустился процесс отторжения (угрозы прерывания), начинается не контролируемый процесс размножения условно – патогенной микрофлоры, тем самым причиняя страдания женщине.
С другой же стороны гормональные изменение в организме беременной женщины (увеличение количества прогестерона необходимого для сохранения ее), изменяя кислотность в кислую сторону, опять же способствуя размножению грибов. Такое состояние может возникнуть после приема кортикостероидов, антибиотиков, которые убивают патогенную флору организма, и опять же ее нишу заполняет размножающаяся условно – патогенная микрофлора. То же самое происходит с микрофлорой кишечника. Вот почему так важен баланс!
При заболеваниях кишечника и нарушении его микрофлоры происходит так же нарушение вагинальной флоры. Таким образом, условно — патогенная микрофлора должна быть в организме в определенном количестве (и формировать нормальную флору – биоценоз): если ее мало – происходит заселение на ее место патогенных бактерий, вызывая неприятный ощущения, и если больше нормы – она так же вызывает жалобы, как в нашем случае Candida.
К неблагоприятным факторам способствующим появлению молочницы у беременных относят: неподходящие средства интимной гигиены ( с щелочной средой), несоблюдение личной гигиены, а также ее чрезмерность (происходит вымывание нормальной микрофлоры), ношение синтетического нижнего белья и стрингов, использование неподходящих ежедневных ароматических прокладок и дезодорированной туалетной бумаги, купание в открытых водоемах и бассейнах, посещение сауны, избыточное употребление углеводов (сахаров и глюкозы).
Симптомы молочницы при беременности
- Обычно белые творожистые выделения с кислым запахом (отсюда и народное название – молочница). При сочетании молочницы с другими возбудителями характер выделений может иметь вид бело-желтых, зеленоватых, сероватых, пенистых с рыбным или другим неприятным запахом. Обычно выделения усиливаются в ночное время (увеличивается температура местная и влажность) и после полового акта.
- Гиперемия (покраснение) слизистой наружных ПО, отечность их и воспаление.
- Зуд, жжение.
- Диспареуния (боль при половом акте).
- Дизурия (боль при мочеиспускании) и кандидозный цистит (воспаление мочевого пузыря).
- Генерализация кандидоза.
- Кандидозное поражения плода и новорожденного. Гингивит новорожденных (поражение молочницей слизистой десен), стоматит (поражение слизистой рта и неба), глоссит (поражение языка). Картина кандидоза выглядит в виде белого налета, покрывающего слизистые оболочки ротовой полости, легко снимающегося, под которым просматривается воспаленная слизистая. Ребенок при этом беспокоен, плохо спит и сосет грудь. Другие проявления могут быть в виде кандидозного коньюктивита (поражение слизистой глаз) или кандидозной пневмонии новорожденного.
Диагностика молочницы
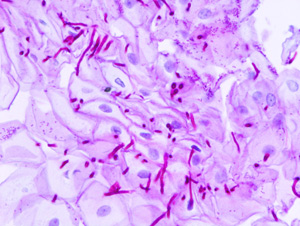
Обычно диагностика трудностей не вызывает. Женщина предъявляет вышеописанные жалобы. Врач проводит осмотр в зеркалах и уже на данном этапе может заподозрить кандидоз. С целью постановки диагноза берутся мазки на флору и в них при подтверждении — обнаруживаются споры дрожжеподобных грибов или их мицелий (тело гриба).
При обнаружении самого грибка (мицелия) лечение обязательно, а при выявлении спор и отсутствии жалоб – лечение не требуется. Для уточнения рода гриба необходимо проводить типирование с помощью бакпосева на специальную среду, где вырастают колонии грибов определенного типа (в свойственной им благоприятной специальной среде). После чего — изучается какой вырос на питательной среде тип гриба, и к какому противогрибковому (антимикотическому) препарату он восприимчив.
Это качественная диагностика. Существует также количественная оценка, при которой определяется количество колоний грибов в мазке, так как если их будет мало, то антимикотические препараты для лечения не нужны, а необходимо выяснять причину жалоб женщины на обильные выделения, в дальнейшем, обследуя ее на другие возбудители, вызвавшие воспаление. И в данном случае Candida будет как условно – патогенная нормальная микрофлора.
Часто под маской молочницы скрываются другие инфекции передающиеся половым путем, поэтому при подозрении на нее необходимо проведение и других обследований на венерические инфекции (бак посевы, ПЦР (полимеразная цепная реакция), ИФА ( иммуноферментный анализ)).
Рекомендовано так же обследование на сахар крови, так как жалобы на зуд могут быть при гестационном сахарном диабете беременных.
Желательно провести исследование на дисбиоз кишечника и выполнить копрограмму.
Можно сделать вывод, что наличие кандидоза у беременной женщины, это в первую очередь сигнал к комплексному обследованию организма и устранения первопричины заболевания.
Лечение молочницы при беременности

На первый взгляд, казалось бы, безобидное заболевание очень коварно, поэтому не стоит откладывать с лечением кандидоза у беременных и необходимо срочно обратится к врачу. Так как мы выяснили, какие страшные последствия для малыша молочница может вызвать.
Для лечения молочницы используют местную антимикотическую (противогрибковую) терапию в виде свечей, вагинальных таблеток и растворов, не обладающих эмбриотоксическим действием. В составе этих препаратов следующие группы активных веществ:
- Миконазол (Гинезол, Клион – Д) – разрешен во втором и третьем триместрах беременности.
- Клотримазол – противопоказан в первом триместре беременности.
- Натамицин (Пимафуцин – свечи, крем) – применим во всех триместрах беременности.
- Хлоргексидин биглюконат (гексикон) – хоть и разрешен в использовании во время беременности, на практике были случаи, когда беременная женщина после приема этих свечей жаловалась на розовые выделения, что может маскироваться под клинику угрозы прерывания беременности и вызвать трудности при постановке диагноза.
Не рекомендовано использование растворов соды для спринцевания, так как это временное облегчение состояния – ощелачивание флоры, но не решение проблемы.
В первом триместре можно использовать местно — тетраборат натрия в глицерине, этот раствор с помощью марлевого спонжа смывает с поверхности вульвы мицелий гриба, тем самым уменьшая проявления зуда и снимая местное воспаление, таким образом приостанавливается рост грибка.
В случае тяжелого кандидозного процесса возможно использование системного противогрибкового препарата с содержанием натамицина (Пимафуцина), принимаемого в виде таблеток и всасываемого из кишечника в кровь, действуя, таким образом, на все пораженные системы. В отличие от местных препаратов (свечей, таблеток), которые действуют по месту их применения.
После лечения для восстановления биоценоза кишечника пробиотики – Линекс, Хилак – Форте, кроме лактобактерий, так как они не угнетены при молочнице, и их присутствие способствует еще большему размножению кандидоза.
Во время лечения обязательное использование барьерных методов контрацепции (презерватива) и при появлении жалоб у партнера, его обязательное обследование и лечение.
Не стоит забывать о правильном питании. Обязательно исключается сладкая выпечка, конфеты, торты, печенье. Необходимо употребление кисломолочных продуктов богатых бифидобактериями и ацидофильными палочками.
Борьба с иммунодефицитом во время беременности представляет собой прием поливитаминов, фруктов и овощей. Через 7 – 10 дней от начала лечения проводят повторное контрольное исследование мазков.
Профилактика молочницы во время беременности
- При наличии хронического кандидозного кольпита до беременности, необходимо планировать беременность на фоне его ремиссии.
- После приема курса антибиотиков стоит отложить планирование беременности минимум на три месяца.
- Соблюдение личной гигиены с использованием интим – гелей (лактацид – фемина) со сбалансированной pH средой и избегание частых туалетов наружных ПО.
- Ношение натурального нижнего белья и отказ от стрингов.
- Сбалансированное питание с исключением сладостей и выпечки. Прием кисломолочной продукции с ацидофильными и бифидум-бактериями, предупреждающие запоры и дисбактериоз.
- Укрепление иммунитета витаминами для беременных, прогулки на свежем воздухе, полноценный отдых.
С первыми признаками заболевания немедленное обращение к врачу и недопустимость самолечения. И самое главное помните, что своевременное выявление молочницы при беременности и ее лечение – залог здоровья будущего малыша! Будьте здоровы!
Может ли после бассейна появиться молочница?
Молочница из-за бассейна появиться не может. Грибки рода Candida постоянно живут в организме каждого человека, являясь частью его обычной микрофлоры. Неприятные симптомы возникают при размножении микроорганизмов. Для этого во влагалище должна создаться благоприятная среда. Но почему многие женщины отмечают обострения именно после посещения бассейнов?
Связь бассейна и кандидоза

Некоторые думают, что микробы живут в воде. Другие парируют, что жидкость в таких водоемах обеззаражена, и ничего из нее подцепить невозможно. Истина, как всегда, где-то посередине. Действительно, воду в бассейнах дезинфицируют. И мало где в этих целях используют ионы серебра или кварцевание. В нашей стране очищение производят преимущественно хлоркой. И добавляют ее так много, что мало микробов может в ней выжить. Это касается и полезной микрофлоры.
Молочница является одним из проявлений дисбактериоза влагалища. Если лактобактерии, заселяющие слизистую гениталий, по каким-то причинам гибнут, их место не останется пустовать. Колонии условно-патогенных микроорганизмов тут же атакуют освободившиеся участки. Сильно хлорированная вода может косвенно повлиять на этот процесс. Поэтому многие замечают, что у них после бассейна появилась молочница. Но главной причиной является ослабление местного иммунитета.

Защитные силы организма могут ослабнуть и из-за переохлаждения. Излишне холодная вода негативно влияет на здоровье в целом. Но с таким же успехом можно спровоцировать обострение кандидоза, посидев на холодной скамейке или надев капроновые колготки в мороз.
У человека, склонного к аллергии, может возникнуть реакция на дезинфицирующие средства. Есть вероятность перепутать неприятные симптомы в виде зуда, жжения и отечности слизистой с проявлениями молочницы. Выделения отсутствуют, но субъективные ощущения очень похожи. Приступ аллергии так же может негативно сказаться на состоянии иммунной системы. А так как иммунитет – единственное, что сдерживает грибки, обострение кандидоза в этом случае вполне вероятно.

Как известно, молочница может проявиться после незащищенного полового акта с партнером-носителем. Виной тому повторное заражение и последующее увеличение колоний Candida. Поэтому, чисто теоретически, если после плавания сесть на скамейку, где только что была девушка с молочницей, а потом не принять душ, можно спровоцировать размножение грибков. Вероятность этого очень мала и требует выполнения практически невозможных условий, но сбрасывать ее со счетов нельзя. Но виноват здесь опять не бассейн, а несоблюдение норм гигиены.
Если после бассейна появилась молочница, возможно, женщина слишком долго проходила в мокром купальнике. Возбудители патологии любят влажную и теплую среду. А синтетические ткани, особенно не слишком сухие, создают парниковый эффект. При наличии факторов, провоцирующих развитие заболевания, рецидив не заставит себя ждать. Но такая ситуация возможна при купании и в открытых водоемах и даже просто при ношении нижнего белья из синтетики.
Меры профилактики
Даже если после посещения бассейна периодически появляются признаки кандидоза, не стоит отказывать себе в удовольствии. Достаточно соблюдать простые профилактические правила, и болезнь больше не будет беспокоить:
- Укрепление иммунитета. Как местного, так и общего. Если с защитными силами организма все в порядке, бактерии и микробы человеку не страшны. После посещения бассейна рекомендуется воспользоваться вагинальными свечами или таблетками с эубиотиками. Конечно, их должен назначить врач. Есть и народный метод. На микрофлоре влагалища благотворно сказываются тампоны, смоченные в кефире. Главное, не использовать их слишком часто и держать лишь несколько минут.
- Выбор надежного учреждения. Если очень не хочется плавать в хлорке, можно поискать место, где для дезинфекции используют другие средства. Также важно, чтобы вода была не слишком холодной. И, конечно, если персонал сквозь пальцы смотрит на отсутствие соответствующей справки, делать в таком бассейне нечего.
- Соблюдение гигиены. После купания необходимо принять душ и надеть сухую одежду. Разумеется, пользоваться чужим полотенцем нельзя. Во время гигиенических процедур, даже дома, не стоит увлекаться мылом и другими средствами. Они меняют кислотно-щелочной баланс во влагалище, вызывая дисбактериоз.
Молочница после бассейна появляется по множеству причин. Но непосредственно водоем к ним не относится, иначе кандидоз был бы у всех любителей поплавать. Если соблюдать личную гигиену и внимательно относится к своему здоровью, грибки себя не проявят.
Молочница у беременных

Женщина, которая с нетерпением ждет появления на свет малыша, как правило, очень внимательно относится к своему здоровью. Малейшая инфекция может фатальным образом сказаться на развитии ребенка. Однако есть недуги, которым беременные женщины подвержены особенно часто. Одно из таких заболеваний — молочница.
У беременных женщин кандидоз, или молочница, встречается в три раза чаще, чем у женщин вне беременности. Все дело в том, что организм будущей мамы перестраивается, меняется гормональный статус, ее иммунитет снижается, и таким образом, создаются более благоприятные условия для размножения гриба рода Candida в организме. Избавить женщину от этого недуга очень важно, так как во время родов малыш может заразиться. У новорожденных кандидоз проявляется поражением слизистых оболочек и кожи, а для недоношенных детей заражение грибами – колоссальный риск.
К счастью, молочница лечится на любом сроке беременности, главное — вовремя обратиться к врачу и подобрать верное лекарство.
Симптомы молочницы у беременных
Симптомы кандидоза у беременных ничем не отличаются от симптомов того же недуга в любой другой период жизни. Сильный зуд, дискомфорт, чувство жжения в области наружных половых органов, которое усиливается во время полового акта и после мочеиспускания — наиболее частые признаки молочницы. Если к ним добавляются обильные творожистые выделения, да еще иногда с неприятным кислым запахом, это серьезный повод обратиться к врачу.
Иногда молочница проявляется отеком и покраснением слизистых оболочек наружных половых органов.
Лечение молочницы у беременных
Лечение молочницы у беременных должно проходить под наблюдением врача. Использование ряда препаратов в период вынашивания ребенка запрещено, так как они влияют на течение беременности и развитие плода. Многие таблетки, которые можно без проблем применять обычным женщинам, будущим мамам противопоказаны, а вот свечи несут в себе значительно меньший риск для здоровья малыша.
— Для лечения беременных рекомендуется проводить только местную терапию молочницы с учётом срока беременности, — рассказывает эксперт Халимова Маргарита Раисовна.

ВАЖНО
Имеются противопоказания. Проконсультируйтесь со специалистом
Реклама
