Кандидоз слизистых оболочек – это изолированное поражение видимых слизистых оболочек грибковой инфекцией из рода Кандиды. К видимым слизистым относят конъюнктиву (слизистую оболочку глаза), ротовую полость и стенки влагалища.
Характерными симптомами для всех локализаций является появление беловатой пленки с творожистым налетом, зуд и жжение.
Распространение
Заболевание является самым распространенным видом кандидозной инфекции. 1-2 эпизода кандидоза слизистых оболочек было у 90-95% населения земного шара. Данная патология чаще встречается в теплых странах с большой влажностью, так как для роста и размножения грибов из рода Кандиды данные условия окружающей среды являются наиболее благоприятными.
Страны с частыми вспышками кандидоза слизистых оболочек:
- Центральная Америка (Куба, Гватемала);
- Южная Америка (Аргентина, Бразилия, Венесуэла, Чили, Парагвай);
- Африка (Чад, Нигерия, Намибия, Замбия);
- Азия (Турция, Пакистан, Ирак, Иран, Индия, Таиланд).
Страны с наиболее редкими вспышками кандидоза слизистых оболочек:
- Северная Америка (Канада, США);
- Европа (Швеция, Финляндия, Норвегия, Европейская часть России (север и центр));
- Азия (Япония, север Российской Федерации);
- Австралия.
Прогноз для заболевания благоприятный, при правильном лечении симптомы заболевания исчезают через 1-3 суток.
Причины
Возбудитель инфекции – дрожжеподобные грибы из рода Кандиды, которых насчитывают более 160 видов. Все данные виды в норме присутствуют на теле организма и входят в состав его микрофлоры.
При благоприятных условиях окружающей среды, которые подкрепляются действием предрасполагающих факторов, провоцируется возникновение заболевания.
Предрасполагающие факторы:
- беременность, период лактации;
- болезни обмена веществ (ожирение, избыточная масса тела, гипотиреоз, сахарный диабет);
- вирусные инфекции в организме (мононуклеоз, вирусный гепатит, краснуха, герпес, эндемический паротит, грипп);
- ВИЧ (вирус иммунодефицита человека);
- СПИД (синдром приобретенного иммунодефицита);
- хронические заболевания внутренних органов в стадии декомпенсации;
- обширные поражения кожных покровов и слизистых оболочек ожогами, радиацией;
- прием антибиотиков в больших дозах;
- злокачественные новообразования в организме;
- аллергические заболевания.
Симптомы и локализация
Симптомы поражения конъюнктивы:
- появление беловатых пленок;
- закиси в углах глаза;
- покраснение внутренней поверхности век;
- слезотечение;
- нарушение зрения;
- резь, жжение, зуд при моргании.
Симптомы поражения ротовой полости:
- белые пленки на слизистой оболочке ротовой полости;
- под пленками воспаленная ярко-красная слизистая оболочка;
- жжение, зуд в очаге поражения.
Симптомы поражения влагалища:
- обильные выделения из влагалища беловатого цвета и творожистой консистенции;
- зуд и жжение во влагалище.
Диагностика
Пациенты с такими симптомами обычно обращаются сразу же к узким специалистам, соответственно к окулисту, гастроэнтерологу и гинекологу, но не исключен визит и к врачам общей практики (терапевту, семейному доктору). С постановкой правильного диагноза трудностей не возникает у любого специалиста.
Подтвердить диагноз можно с помощью микроскопического исследования соскобов со слизистых оболочек, где будут присутствовать округлые клетки белой формы с нитями псевдомицелия – признак кандидозной инфекции, или с помощью серологических реакций: ПЦР (полимеразной цепной реакции) или ИФА (иммуноферментный анализ). В данных анализах характерным будет повышение титра специфических антител к грибам из рода Кандиды.
Лечение
Местное лечение:
- для ротовой полости: полоскание пищевой содой или слабым раствором перманганата калия вместе с нанесением противогрибковых средств (клотримазоловая мазь, декаминовая мазь) в виде аппликаций на слизистую оболочку ротовой полости;
- для конъюнктивы: промывание глаз антисептическими веществами (отипакс, окомистин) 3-6 раз в сутки и закладывание в конъюнктивальные мешки под верхним и нижним веком противогрибковых мазей;
- для слизистой оболочки влагалища: прием ванночек со слабым раствором перманганата калия и введение на ночь свечей с пимафуцином.
Общее лечение:
Флуконазол (Микомакс, Флукозид, Фуцис) по 150 мг однократно или Натамицин (Пимафуцин, Примафунгин) по 100 мг 1 раз в сутки в течение 3 дней.

-
12 августа 2014 4163
В последние годы во всем мире, и особенно в развитых странах, наблюдается значительный рост грибковых заболеваний, вызываемых дрожжеподобными грибами рода Candida.
Известно, что грибковые инфекции занимают одну из ключевых позиций среди заболеваний слизистой оболочки полости рта по распространенности среди населения и тяжести возможных осложнений для организма пациента.
Кандиданосительство статистически определяется у 5% младенцев, у лиц же пожилого возраста этот показатель увеличивается до 60% [1]. Однако истинное проявление патогенных свойств грибов рода Candida зависит главным образом от состояния макроорганизма. Главную роль в развитии кандидоза играет ослабление иммунной системы. Именно уровень состояния функциональной системы ротовой полости у каждого индивидуума с учетом его возраста, гигиенических навыков и других факторов характеризует экосистему в целом. Кандидоз возникает, как правило, на фоне более или менее выраженного иммунодефицита или дисбаланса иммунной системы [2].
Развитию кандидоза могут способствовать тяжелые сопутствующие заболевания: злокачественные новообразования, ВИЧ — инфекция, туберкулез, эндокринопатии (сахарный диабет, гипотиреоз, гипопаратиреоз, гипо и гиперфункция надпочечников). Заболевания желудочнокишечного тракта, особенно пониженная кислотность желудочного сока и ахилия, часто обусловливают развитие кандидоза слизистой оболочки рта. Развитию кандидоза полости рта способствует длительное лечение кортикостероидными препаратами, цитостатиками, которые подавляют иммунную систему организма и усиливают вирулентность дрожжеподобных грибов [3].
Вследствие широкого применения антибиотиков за последние годы значительно увеличилось количество больных кандидозом слизистой оболочки рта. Длительный прием антибиотиков нарушает состав резидентной микрофлоры полости рта, в результате чего формируется дисбактериоз. Происходят угнетение резидентной микрофлоры полости рта и резкий рост вирулентности условнопатогенных грибов Candida, вызывающих заболевание слизистой оболочки рта (суперинфекция, аутоинфекция). Прием антибиотиков может вызвать также дисбактериоз кишечника, следствием чего являются гипо- и авитаминозы В, В2, В6, С, РР, что в свою очередь отрицательно сказывается на функциональном состоянии слизистой оболочки рта (она становится подверженной влиянию кандидозной инфекции).
В настоящее время, с учетом всего вышеперечисленного, кандидоз рассматривается как иммуннодефицитное состояние, возникшее в результате глубокой разбалансировки экосистемы в целом. Такое представление о заболевании обуславливает принципиальную необходимость комплексного лечения кандидоза, в состав которого будут непременно включаться:
Материалы и методы исследования
Изучение данного вопроса осуществлялось на кафедре стоматологии ФУВ ВолгГМУ, на базе терапевтического отделения ГСП №1 г. Волгограда. В исследовании участвовали 50 человек, диагноз «кандидоз» которым ставили на основании ряда критериев – жалоб пациента, клинической картины заболевания и данных бактериологического посева материала, забранного с поверхности дорзальной части языка. Для реализации исследования были сформированы 2 группы пациентов – основная и контрольная. Основную группу составили 28 человек в возрасте 31 – 55 лет, страдающие кандидозом полости рта. По форме клинических проявлений больные распределялись следующим образом: острая псевдомембранозная форма – 13 пациентов, хроническая псевдомембранозная – 8, хроническая атрофическая – 7 человек. В контрольную группу были включены пациенты с тождественной возрастной категорией, в количестве 22 — х человек. В данной группе острая псевдомембранозная форма определялась у 7 пациентов, хроническая псевдомембранозная – у 10, хроническая атрофическая форма регистрировалась у 5 человек.
Пациентам обеих групп назначалось лечение, направленное на ликвидацию возбудителя заболевания. Оно включало в себя антимикотическую терапию, системную и местную.
Для применения системной антимикотической терапии необходимо наличие ряда показаний, в первую очередь определенной клинической формы поражения (острый псевдомембранозный кандидоз, клинические признаки диссеминации, хронические формы заболевания, резистентные к ранее проводимой местной терапии и т.д.), поэтому отбор пациентов в группы осуществлялся с учетом данных показаний. Фунгицидные средства назначались по данным результатов бактериологического посева на чувствительность к препаратам. При этом у 83% пациентов выявлялась высокая чувствительность к флуконазолу, у 17% — к итраконазолу. Данные препараты принимались больными внутрь в таблетированной форме по общепринятой схеме.
Местная противогрибковая терапия осуществлялась 0,5% мирамистином в виде мази, аппликации препарата проводились 3 раза в сутки. Мирамистин – антисептик с выраженным антимикробным, фунгицидным и противовирусным действием, усиливающий местные иммунные реакции и регенераторные процессы. Кроме этого, всем пациентам 4 раза в день назначались полоскания ротовой полости 2% бикарбоната натрия.
Всем пациентам назначалась также десенсебилизирующая терапия, этой целью рекомендовался эриус (5 мг 1 раз в сутки).
Помимо данной схемы, пациенты основной группы получали лечение, направленное на повышение иммунологической резистентности организма. Известно, что при кандидозе резко снижается усвояемость таких жизненно важных элементов как витамины и минералы (особенно железо). Учитывая этот факт, оптимальным в данном случае представляется препарат ферроглобин В12 – комплекс, содержащий железо, витамины группы В и С, фолиевая и пантеноновая кислоты, а также экстракт корня солодки. Корень солодки оказывает стимулирующее действие на неспецифическую резистентность организма. Препарат назначали пациентам внутрь, после еды по 1 ч.л. 3 раза в сутки.
Высокой эффективностью в борьбе с кандидозной инфекцией обладают конкурентные пробиотики. Их использование обусловлено антагонистическими свойствами относительно грибов рода Candida, которые реализуются путем конкуренции за питательные субстраты и синтеза антикандидозных метаболитов. Наш клинический опыт подтверждает высокую эффективность самоэлиминирующего пробиотика Бактистатин. Препарат назначался пациентам основной группы по 1 капсуле 3 раза в день во время еды.
Таким образом, пациенты основной группы помимо антимикотической и десенсебилизирующей терапии получали дополнительное лечение, направленное на коррекцию иммунных механизмов организма в виде двух препаратов – Ферроглобин В12 и Бактистатин.
Курс лечения кандидоза в обеих группах составил 21 день.
Далее состояние пациентов оценивали с учетом наличия или отсутствия жалоб и динамики клинической картины заболевания, а также данных повторного бактериологического посева материала спустя 21 день (3 недели) и шести месяцев после окончания лечения и отдаленной реколонизации экосистемы.
Результаты исследования и их обсуждение
Оценка эффективности лечения складывалась из совокупности субъективных и объективных данных, полученных в процессе исследования. В качестве субъективных данных рассматривались наличие или отсутствие жалоб у пациента, а также оценка врачом клинической картины заболевания. При анализе полученных фактов выяснилось, что в краткие сроки после проведенного лечения (через 3 недели) отсутствие признаков заболевания было зарегистрировано в основной группе в 92, 8% случаев, в контрольной – у 68,2% пациентов. В отдаленные сроки, через 6 месяцев после лечения, в основной группе ситуация принципиально не изменилась, и в 89,3% случаев не было зафиксировано случаев рецидива заболевания. В контрольной группе пациентов с отсутствием рецидива было зарегистрировано значительно меньше – в 36,4% случаев (табл. 1).
Исчезновение признаков заболевания у пациентов в динамике
.jpg)
Однако наиболее объективными показателями эффективности лечения являются результаты, полученные при бактериологическом исследовании материала. Данные, полученные через 3 недели после курса лечения, свидетельствуют о том, что в основной группе количество пациентов с нормальным содержанием грибов и отсутствием почкующегося мицелия существенно выше – 89,3% против 77,3% в контрольной группе. Разрыв же между этими показателями через 6 месяцев после окончания лечения несравненно выше: в основной группе количество таких пациентов составило 82,1%, в контрольной же – всего 13,6 процента. Подобная разница в показателях явно свидетельствует о значимости фактора коррекции иммунного статуса пациента для получения длительного периода ремиссии заболевания (табл. 2).
Количество пациентов с нормализованным содержанием грибов рода Candida (до 10*3 КОЕ) и отсутствием почкующегося мицелия в исследуемом материале по результатам бактериологического посева в динамике

Заключение
Данные, полученные при проведенном исследовании, ярко свидетельствуют о том, что при лечении кандидоза необходимо воздействовать не только на возбудителя инфекционного процесса, но и на все предрасполагающие факторы заболевания. Комплексное лечение, направленное на коррекцию иммунного статуса пациента, должно включать препараты, повышающие неспецифическую реактивность организма (витамины, минералы, корень солодки или лекарственное средство аналогичного действия), а также пробиотики, восстанавливающие видовой состав экосистемы. Терапия, направленная на все звенья патологического процесса, позволяет повысить эффективность лечения, и, кроме того, способствует достижению длительного периода ремиссии заболевания.
Список литературы:
1. Кириченко И.М.. Молочков В.А. Мирамистин в комплексной терапии кандидоза полости рта. Успехи медицинской микологии // Под ред. Ю.В. Сергеева. – М.: Национальная академия микологии, 2004. – Т.4. – С. 295 – 296.
2. Латышева С.В. Современные аспекты патогенеза и диагностики кандидоза полости рта // Современная стоматология. – 2007. – №1. – С. 57 – 61.
3. Латышева С.В. Лечебная тактика при кандидозе полости рта // Современная стоматология. – 2008. – №3. – С. 48 – 51.
Грибки рода Candida в большом разнообразии населяют микрофлору слизистых оболочек организма человека. По данным медицинской статистики носителями грибов этого рода является почти 80% населения планеты. В норме поверхность слизистых оболочек сдерживает рост условно патогенных подвидов грибов Candida, но малейшее нарушение баланса приводит к неконтролируемому развитию, ухудшению состояния носителя. Чтобы определить, как лечить кандидоз, нужно разобраться в причинах его возникновении, определить локализацию.
Кандидоз ротовой полости: причины, признаки, лечение
В полости рта грибки кандида начинают активно развиваться при нарушении микрофлоры, вызванной приемом антибиотических препаратов, микротравмах, длительных проблем с зубами. Этот грибок во рту встречается даже у новорожденных детей, которые получают эту инфекцию при родах.
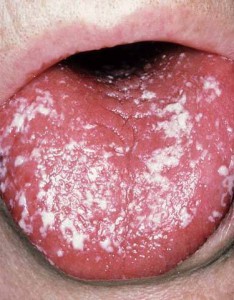
Грибковую инфекцию кандида в полости рта легко определить визуально по белому налету, образующемуся в огромных количествах. При этом пациент испытывает постоянную жажду, зуд и жжение в области поражения, ранках и микротрещинах.
Для назначения эффективного лечения проводят обязательное исследование состояния микрофлоры, которое определит не только наличие грибков рода кандида, но и позволит установить их количество. В зависимости от численности популяции грибка, иммунного статуса пациента назначается терапия противогрибковыми препаратами.
Особенность лечения кандидоза ротовой полости состоит в необходимости обеспечения как можно более длительного воздействия лекарственной формы местно. Для этого наряду с пероральными противогрибковыми препаратами используют местные средства. Чаще всего это нистатиновые пластинки и суспензии. Пластинки являются более эффективными, так как длительность их воздействия выше.

В некоторых случаях использование противогрибковых препаратов невозможно. Лечение кандидоза в этом случае предполагает полоскания с содой, хлоргексидином, цетилпиридиний хлоридом. Последний препарат является антимикробным, его эффективность при кандидозе достаточно высока.
Кандидоз в кишечнике: причины, признаки, лечение
В медицинской практике чаще всего встречается кандидоз кишечника, получивший развитие на фоне дисбиоза. Кишечник же, в свою очередь, является источником грибковой инфекции для желудка, особенно в тех случаях, когда у пациента уже есть язвы или гастрит. Язвенные поражения обычно становятся местом локализации грибка рода кандида.

Выделяют инвазивное и неинвазивное поражение желудка. Неинвазивное предполагает жизнедеятельность грибка на поверхности слизистой. При этом наблюдаются боли в области желудка, жжение, рвота с характерными творожистыми вкраплениями, понос. Инвазивное ставится в тех случаях, когда грибок приобретает нитевидную форму и проникает глубоко в слизистую оболочку кишечника. Такая форма проходит с более тяжелой клинической картиной, плохо поддается лечению.
К причинам кандидоза в желудке можно отнести:
- антибактериальную терапию без контроля;
- различные гормональные отклонения, в том числе сахарный диабет;
- курсы химиотерапии;
- глюкокортикостероидами;
- младенческий и старческий возраст;
- иммунодефициты.
Инвазивный кандидоз встречается достаточно редко, в основном он выявляется у людей, страдающих тяжелыми иммунодефицитами.
Для лечения инвазивного кандидоза применяют азольные противогрибковые препараты: Кетоконазол, Итраконазол, Флуконазол. Неинвазивные формы поддаются лечению полиеновыми лекарственными средствами.

При дисбиозе с повышенной численностью популяции грибков кандида назначают Нистатин, Пимафуцин (Натамицин). Однако их применение не всегда возможно, например, противогрибковые препараты не назначают беременным. Для усиления терапии к противогрибковым препаратам добавляют живые культуры для нормализации микрофлоры, иммуномодуляторы, витамины, пробиотики и пребиотики, средства нормализации функций кишечника.
Урогенитальный кандидоз: признаки, источники, лечение
Урогенитальный кандидоз – поражение грибком рода Candida слизистых и кожных покровов органов мочеполовой системы как у женщин, так и у мужчин. Более распространена урогенитальная форма у женщин в возрасте активной репродуктивной функции (20-45 лет).
Треть случаев заражения происходит половым путем, в основном генитальная грибковая инфекция носит эндогенный характер. Такие заболевания, как сахарный диабет и СПИД, делают урогенитальный кандидоз трудно поддающимся лечению, часто наблюдается развитие хронической формы или генерализованной.

По локализации в мочеполовых органах выделяют кандидозный:
Кандидоз слизистых половых органов может быть свежим и хроническим. Кроме того, выделяют две формы хронического кандидоза: рецидивирующий и персистирующий.
Симптомы этого заболевания ярко выражены:
- зуд и жжение, усиливающееся к вечеру и в ночное время;
- белые выделения средней густоты, иногда хлопьеобразные с кисловатым запахом.
Вернуться к оглавлению
Лечение кандидозов половых органов у мужчин
-
С этой статьей читают:
- Последствия грибковой инфекции для здоровья людей
- Эффективная диета при грибковых заболеваниях кожи и ногтей
- Как и чем лечить грибок во рту у взрослых и детей
- Лекарства против микоза стоп

При поражении урогенитальных органов грибком рода кандида у мужчин, подтвержденных лабораторно, назначаются местные противогрибковые средства:
- Хлоргексидин раствор;
- Клотримазол мазь;
- Пимафуцин мазь;
- Тридерм мазь;
- раствор Терраборат натрия;
- крем Травокорт (атимиконик с коркостероидным компонентом).
Иногда врач дерматовенеролог назначает таблетки Флуконазола на однократный прием. Наиболее эффективное средство, быстро купирующее симптомы кандидоза, применяемое у мужчин – крем Травокорт.
Поскольку заражение грибком у мужчин происходит, в основном, половым путем, обследование с последующим назначением лечения должно быть проведено и у женщины.
Лечение кандидозного вульвовагинита
Для лечения кандидоза у женщин применяется комплексная схема, включающая мазь, свечи, таблетки, растворы для промывания. Лечение только народными средствами не рекомендуется, однако, ванночки на основе трав и соды разрешены к применению в составе комплексного лечения грибковой инфекции влагалища.

При поражении грибковой инфекцией влагалища не рекомендуется использовать устаревший метод – спринцевание. В домашних условиях эта процедура нестерильна, кроме того, полное вымывание микрофлоры влагалища с большей вероятностью приведет к развитию других грибков и инфекций.
Для местного воздействия на грибок используются свечи: Залаин, Макмирор, Клотримазол, Тержинан, Йодоксид и другие. Не рекомендуется выбирать свечи от кандидоза самостоятельно, так как у многих есть ограничения по применению в определенные дни цикла. Практически все местные средства, в том числе ванночки, нельзя использовать в период менструации, за исключением Бетадина и Залаина.

Терапия при свежем кандидозе заключается в применении местных средств, лечение хронического кандидоза дополняют Флуконазолом, Итраконазолом И Кетоконазолом в таблетках. При персистирующем кандидозе применение противогрибковых препаратов назначается на длительный срок, вплоть до месяца непрерывного приема. Кроме того, хронические формы кандидоза требуют профилактического приема противогрибковых препаратов в таблетках регулярно 1-2 раза в неделю на протяжении 3-4 месяцев.
