
Кандидозный вульвовагинит: что это? Многим женщинам знакомо такое заболевание, как молочница. Оно хотя бы раз в жизни поражало почти каждую женщину. Заболевание, о котором речь пойдет ниже, является сходным понятием.
Кандидозный вульвовагинит: МКБ
Международная классификация болезней присваивает данному заболеванию номер 77.1 и говорит о том, что оно затрагивает влагалище и вульву женщины. Существует несколько приемом и методов лечения этой болезни. Но конечное решение должно приниматься только доктором в обязательном порядке. Причем также нужно отмечать, протекает ли заболевание в острой форме или оно уже успело перейти в стадию хронизации.
Кандидоз или вульвовагинит?
Для того, чтобы между данными понятиями не возникало никакой путаницы, нужно немного прояснить отличия. Под кандидозом, который имеет синонимичное название – молочница, понимается, болезнь грибковой природы, которая поражает наружные половые органы, реже внутренние органы. Кандидоз часто поражает влагалище и вульву.
Кандидозный вульвовагинит – это поражение вульвы и влагалища, вызванное избыточным ростом и размножением грибков из рода Кандидоза. Отличие от молочницы состоит в том, что в данном случае не так ярко выражен зуд, симптоматика начинает проявлять себя в первые дни после менструации. Выделения могут иметь желтый, серо-белый цвет и чаще всего обильны. Они липкие, пенообразные и имеют неприятный запах. При молочнице будет очень сильный зуд, симптомы начнут появляться еще до месячных и выделения будут исключительно творожистыми.
Кандидоз ный вульвовагинит: симптомы
При остром течении заболевания симптоматика будет проявлять себя следующим образом:
- Будут наблюдаться жжение, рези в процессе мочеиспускания;
- Перед месячными будут усиливаться выделения из влагалища. Сами выделения обычно умеренные или обильные, имеют желтоватый или белый оттенок. Они могут быть творожистыми или сливкообразными. Запах как правило неприятный;
- Женщина ощущает интенсивный дискомфорт в районе половых органов;
- Ощущаются зуд и жжение в аногенитальной области, в районе паха, на слизистых влагалища. Эти ощущения возрастают тогда, когда женщина проявляет физическую активность, после водных процедур, при вступлении в сексуальную связь и в ночное время суток.
При осмотре доктор замечает описанные выше выделения и отечность влагалища вместе с покраснением. На половых губах могут быть обнаружены высыпания.
Острый кандидозный вульвовагинит: фото
Выше были описаны основные симптомы, с которыми может столкнуться пациентка, если у нее зафиксирована острая форма вульвовагинита. Но поскольку мы не всегда доверяем врачам и в некоторых случаях больше верим интернету, многие женщины после постановки такого диагноза ищут в сети фотографии патологии и сверяют с тем, что имеется у них. Иногда это хороший способ, но не всегда такие фотографии могут оказаться правдивыми. В интернете очень многие вещи излишне преувеличиваются.
Дрожжевой вульвовагинит: причины
В принципе данное понятие можно считать синонимом кандидозного вагинита, так как его вызывает грибок. В чем заключается причина появления такого вульвовагинита у женщин?
- Постоянные нервные перегрузки и высокая подверженность стрессовым ситуациям;
- Долгий и нерациональный прием антибиотиков;
- Гормональные сбои и перестройки в организме. Именно по этой причине дрожжевой вульвовагинит так часто появляется у беременных женщин;
- Ослабление защитных сил организма, которое вызвано недостатком в нем витаминов, наличием сопутствующих заболеваний, оперативными вмешательствами;
- Венерические болезни.
Кандидозный вульвовагинит при беременности
Частота грибковой инфекции на протяжении периода вынашивания ребенка достигает сорока процентов, что примерно в три раза больше по сравнению с теми, кто не находится в положении. Почему так происходит? Дело в том, что:
- В данный период у женщины очень меняется гормональный фон;
- В клетках тела увеличивается содержание гликогена, а это является отличной питательной средой и для лактобактерий, и для дрожжевой инфекции;
- Клеточные защитные механизмы угнетаются на физиологическом уровне во время протекания беременности. Это нужно для тог, чтобы женский организм не воспринимал плод как инородное образование и делал все возможное, чтобы полноценно выносить беременность;
- Эпителиальный слой слизистой влагалища становится более рыхлым.
Важно помнить, что кандидозный вульвовагинит представляет опасность для плода: он грозит преждевременными родами, инфицированием плода и его гибелью. То есть если женщина во время беременности заподозрила у себя такую проблему, ее нужно срочно лечить.
Чем лечить кандидозный вульвовагинит у женщин?
Кандидозный вульвовагинит: лечение – что самое важное в данном аспекте? При постановке соответствующего диагноза возникает весьма логичный вопрос: чем лечить кандидозный вульвовагинит?Во-первых, нужно максимально внимательно следить за собственным организмом и при появлении любых подозрительных симптомов обращаться к опытному доктору. Лечение хронического кандидозного вульвовагинита является делом более сложным по сравнению с лечением острой формы. Во-первых, он труднее поддается диагностике и самой женщине сложнее его заметить. Но в то же время такой вульвовагинит является следствием невылеченного и проигнорированного кандидозного вульвовагинита в его острой форме. То есть ответственность лежит полностью на самой женщине, которая не обратилась к врачу в нужное время или начала заниматься самолечением.
Лечение кандидозного вульвовагинита.
Для лечения патологии назначаются полиеновые антибиотики. Это Натамицин, Микогептин и Леворин. Также эффективными принято считать имидазольные препараты, например, Бутоконазол и Эконазол. Среди комбинированных средств можно отметить Полижинакс, Тержинан, Клион-Д.
Часто гинекологи назначают использование интравагинальных средств в виде кремов, вагинальных таблеток и мазей. Кроме того, лечение хронического кандидозного вульвовагинита включает использование препаратов, поднимающих иммунные силы организма.

Распространённость этой болезни растёт с каждым годом. Среди всех случаев инфекционных заболеваний женских половых органов вульвовагинит кандидозный составляет больше трети. Чаще всего симптомы встречаются у женщин репродуктивного возраста. На сегодняшний день кандидозный вульвовагинит – один из самых частых поводов для обращения за врачебной помощью среди представительниц слабого пола.
Согласно статистическим данным, 75% женщин репродуктивного возраста переболели недугом по меньшей мере один раз в жизни, а у половины случался рецидив. Из вышесказанного можно сделать вывод: инфекционный вульвовагинит характеризуется высокой частотностью, а также частым рецедивированием процесса.
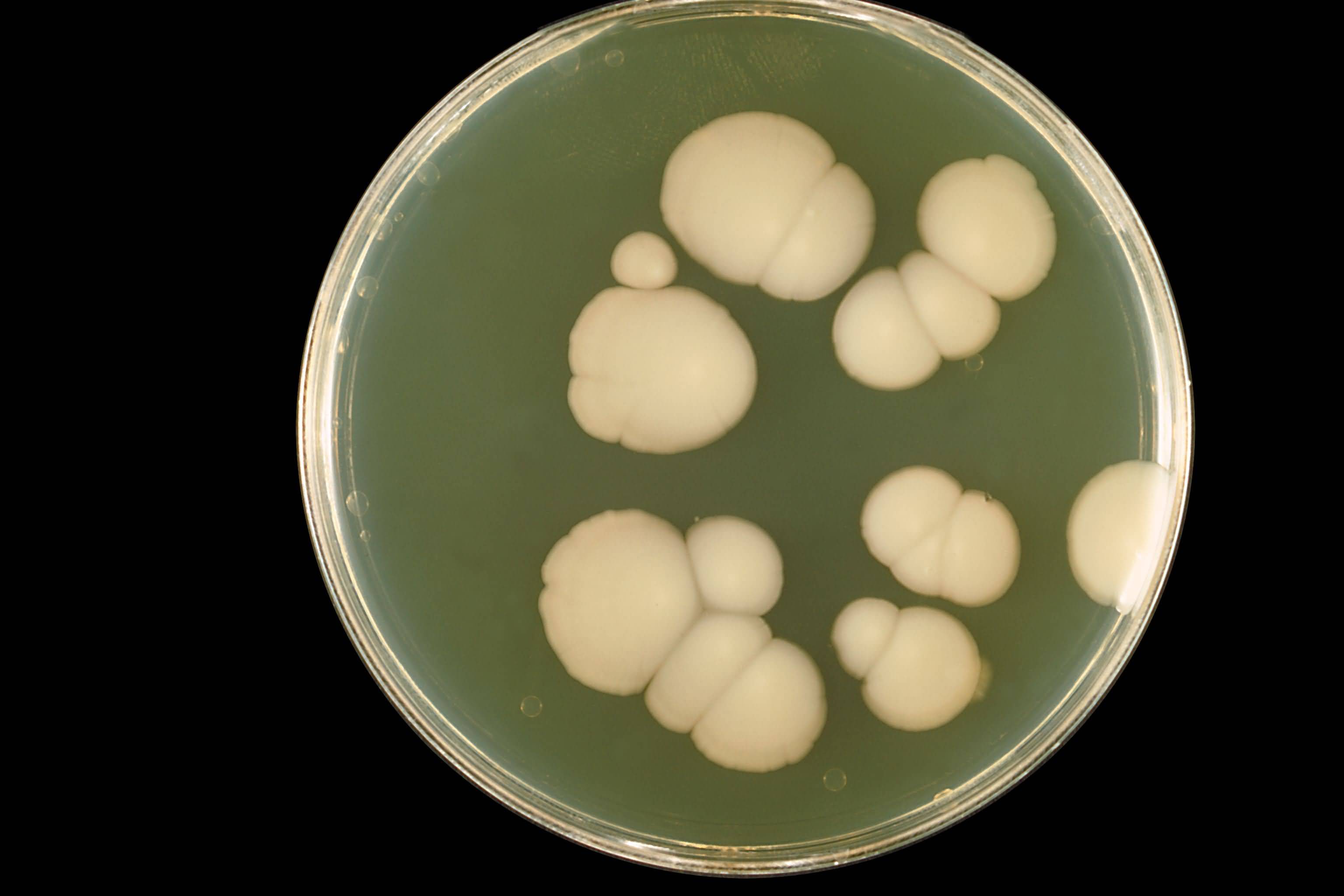
Возбудителем болезни, поражающей слизистые вульвы, а также влагалища, является дрожжеподобный грибок Кандида. У здоровых людей, кандидозный грибок обитает на коже и слизистых оболочках, считается условно-патогенным. Будучи одноклеточным микроорганизмом, грибок
Факторы, предрасполагающие к заболеванию
Среди факторов, способствующих размножению грибка и как следствие, развитию заболевания, выделяют:
- лечение антибиотиками широкого спектра действия, которые провоцируют нарушение процесса естественного самоочищения влагалища;
- беременность, которая, непременно влечёт за собой изменение гормонального баланса организма женщины;
- ношение белья из ненатуральных тканей;
- снижение иммунитета вследствие воздействия на организм различных отрицательных факторов.
Симптоматика и диагностика

Стоит отметить, что клинические симптомы болезни могут значительно отличаться у разных пациентов. Кроме того, кандидозный вульвовагинит часто сопровождается другими заболеваниями и, в некоторой степени, маскирует их. Поэтому основная роль в диагностировании болезни отводится микробиологическим методам исследования.
Самыми частыми клиническими проявлениями болезни признаны:
- творожистые выделения из влагалища в умеренном либо избыточном количестве;
- жжение и/или зуд внешних половых органов;
- обострение интенсивности зуда после проведения водных процедур, полового акта, продолжительной ходьбы, во время сна, при менструации;
- неприятный запах, который усиливается после полового акта;
- везикулярные высыпания.
Современная медицина имеет в своём арсенале такие основные методы диагностики:
- микроскопия мазков, вагинального отделяемого – самый простой и недорогой метод диагностики;
- культуральный метод заключается в исследовании посева материала в питательной среде с целью определения количества, рода и вида грибов, их чувствительности к антифунгальным средствам;
- экспресс-диагностика – новый, но быстро набирающий популярность метод исследования. Тест-система с благоприятной для развития грибов средой позволяет точно выявить наличие определённых штаммов грибов в кратчайшие сроки.
- кольпоскопический метод диагностики позволяет определить изменения эпителия, которые характеризуют воспалительный процесс, но без выявления его причины.
Формы кандидоза у женщин

Результативное лечение начинается с точного определения формы заболевания у пациентки. Кандидоз может проявляться в таких формах:
- При кандидоносительстве какие-либо симптомы отсутствуют, а кандидозный грибок в незначительном количестве обнаруживается в отделяемом влагалища путём исследований.
- Ярко выраженная клиническая картина болезни с присущей ей симптоматикой является показателем острой формы заболевания, которая длится менее 2 месяцев.
- Если симптомы заболевания не исчезают после 2 месяцев, это означает, что кандидозный вульвовагинит перешёл в хроническую форму.
- Диагноз рецедивирующий вульвовагинит, ставят женщинам, если микологически доказано, что они переболели этой болезнью 4 и более раз в течение года.
Медикаментозное лечение: общие рекомендации

Ввиду широкой распространённости заболевания, длительности его течения и большого числа рецидивов, фармакологическая индустрия изобилует антимикозными препаратами для лечения недуга. Способ лечения кандидозного вульвовагинита обуславливается его клинической формой. Основная цель терапии – уничтожение возбудителя инфекции.
Поскольку установить диагноз кандидозный вульвовагинит – достаточно простая задача, большая часть пациенток избавляются от недуга, применяя противогрибковые средства. Но так как традиционная местная терапия может вызвать ряд неприятных побочных эффектов, таких как чувство жжения во влагалище, частое мочеиспускание и прочие, многие больные часто прекращают лечение сразу же после исчезновения видимых и ощутимых признаков неприятного недуга. И тогда возбудитель заболевания не уничтожается полностью.
Кроме того, кишечник является прекрасной средой для кандидной колонизации. Поэтому следует бороться с возбудителями инфекции и в желудочно-кишечном тракте. Для этой цели предусмотрено применение не абсорбируемых пероральных антимикотиков.

Лечение осложнённой формы кандидозного вульвовагинита предполагает пролонгацию терапевтической схемы. Так, если используются средства интравагинального действия, то их нужно применять вдвое дольше. А при условии назначения однократного приёма препарата системного действия, рекомендуется его повторное принятие в той же дозировке через семь дней.
Следовательно, чтобы снизить вероятность рецидива, лечащий врач обязан всегда использовать системное лечение, которое предусматривает и уничтожение непосредственно возбудителя, и воздействие на все вероятные резервуары для колонизации дрожжеподобными грибами. Исключением называют терапию при вынашивании ребёнка.
Как уже упоминалось, беременность принадлежит к основным факторам, предрасполагающим к вульвовагиниту. Важнейшим требованием при лечении болезни у беременных является его гарантированная безопасность, как для самой женщины, так и для будущего ребёнка. Из-за этого, большинство врачей склоняются лишь к местному лечению недуга у этой категории пациенток.
Среди множества антимикотиков, представленных в аптеках на сегодняшний день большую популярность приобрели препараты, содержащие в своём составе флуконазол. Такие препараты относятся к новому классу триазольных соединений.
Сегодня препаратов флуконазола существует огромное количество. Их высокая эффективность доказана. Применяя такие медикаменты в борьбе с кандидозным вульвовагинитом, стоит учитывать и тот факт, что эффективность лечения увеличится ещё на 10-12% в случае двукратного приёма флуконазола с промежутком в пять — шесть дней.
Также флуконазол показан как профилактическая мера при лечении рецедивирующего кандидоза. Этот препарат хорошо переносится и крайне редко вызывает побочные симптомы. Но его использование при терапии женщин во время беременности и кормления неоправданно.
Пимафуцин – известный многим препарат группы полиеновых антибиотиков, которые широко применяются в борьбе с кандидозным вульвовагинитом. Ввиду того что пимафуцин не сказывается негативно на развитии эмбриона, его часто назначают беременным, кормящим женщинам с максимально допустимой дозой 100 мг в сутки.
Гино-травоген выпускается в форме вагинальных свечей. Этот препарат также относится к препаратам группы полиеновых антибиотиков и оказывает разрушающее действие на кандидозный грибок. Симптомы болезни могут значительно уменьшиться уже после первого применения препарата.
Тержинан – комбинированный препарат местного воздействия, обладающий низкими показателями системной абсорбции. Он поможет излечить и вульвовагинит смешанного генеза, и вульвовагинит кандидозный. В нынешних условиях, тержинан – один из немногих препаратов для местного применения, который имеет широкий спектр воздействия. Благодаря удачно подобранному составу компонентов, он используется при лечении и беременных, и женщин в период лактации.
Хотя разработано достаточное количество успешно используемых схем лечения инфекционного вульвовагинита, выбрать идеальное сочетание препаратов может, только доктор. Ведь каждый случай заболевания сугубо индивидуален, а методы и способы лечения основываются на результатах исследования тяжести протекания заболевания, с учётом наличия микст-инфекции и других сопутствующих болезней каждой конкретной пациентки.
Только применение такого комплексного индивидуального подхода в борьбе с недугом, гарантирует высокую эффективность терапии при кандидозном вульвовагините, позволяет существенно снизить частотность рецидивов заболевания. Также во избежание нового заражения рекомендуется лечить одновременно обоих постоянных половых партнёров.
Профилактика заболевания

Принимая во внимание основные, причини возникновения кандидоза, были разработаны и соответствующие меры профилактики. Чтобы свести к минимуму риск заболевания, вам следует:
- неуклонно соблюдать правила интимной гигиены;
- сбалансировать питание, включив в рацион йогурты, овощи и фрукты;
- избирательно относится к выбору половых партнёров, избегая случайных контактов;
- использовать презерватив как метод защиты от всевозможных инфекций;
- избегать стрессов, нервного и физического перенапряжения.
- ограничить спринцевание и не заниматься самолечением;
- пользоваться наименее ароматизированными тампонами и прокладками;
- отказаться от слишком узкой одежды из синтетических тканей.
Кандидозный вульвовагинит служит, как бы маркером нарушения здоровья человека. Поэтому каждая женщина должна регулярно следить за состоянием собственного здоровья в целом, и интимного здоровья в частности.

Кандидозный вульвовагинит – это патология воспалительного характера, поражает область вульвы и влагалища у женщин. Чаще диагностируется в подростковом и старческом возрасте. Вероятность прогрессирования заболевания в зрелый период жизни крайне мала. Эта патология занимает первое место среди заболеваний мочеполовой системы в возрасте до 8 лет у девочек. По мере взросления до 50 лет вероятность прогрессирования данной патологии уменьшается.
Содержание
Из чего состоит вульва и влагалище?
Вульва представляет собой наружные органы мочеполовой системы женского пола:
- выход канала мочеиспускания;
- лобок;
- половые губы;
- клитор;
- начало влагалища;
- пленка, закрывающая вход во влагалище, если девочка ещё девственна;
- участок кожного покрова между влагалищем и анальным проходом – промежность.
Влагалище представляет собой своеобразную трубку. В виде стенки выступают мышечные ткани со слизистой. Здесь локализируется большое количество желез, выделяющих природную смазку. Основная задача данного органа – половой акт. При развитии кандидозного вульвовагинита у женщин поражается один или несколько элементов половой системы.

Почему возникает?
Существует несколько причин развития вульвовагинита. Каждую форму патологии следует рассмотреть в отдельности.
Бактериальная форма
Во влагалище всегда находится множество бактерий, проникающих чаще в процессе полового акта. Микроорганизмы не провоцируют воспалительный процесс и развитие других патологий. Объясняется это отсутствием патогенных свойств, а также способностью органа самоочищаться. Бактериальный вульвовагинит провоцируется следующими факторами.
- Проникновение патогенных микроорганизмов во влагалище, например, инфицирование кишечной палочкой.
- Ослабленная иммунная система женщины. Воспалительный процесс могут спровоцировать даже безопасные при крепком иммунитете микроорганизмы.
- Вторичное прогрессирование бактериальной формы на фоне патологии мочеполовой системы, например, воспаления мочевого пузыря.
- Несоблюдение правил личной гигиены половых органов.

Ирритативная форма
Чаще провоцируется в результате механического воздействия. Появляется раздражение слизистой. Характерно для следующих случаев.
- Ввод инородных предметов во влагалище.
- Частые занятия сексом.
- Использование узкого нижнего белья.
- Несоблюдение правил личной гигиены половых органов.
- Частый онанизм.
При гельминтозе
Изначальное место обитания гельминтов — кишечник, но, если глистную инвазию не лечить, паразиты могут распространиться на мочеполовую систему. Что и приводит к прогрессированию воспалительного процесса, нарушению микрофлоры и как следствие- развитию кандидоза вульвы.
При ослаблении иммунной системы
Вульвовагинальный микоз развивается при воздействии следующих факторов:
- Тяжелые или часто развивающиеся инфекционные заболевания, например, ОРВИ.
- Вирус иммунодефицита.
- Неправильно составленный рацион питания, переизбыток или недостаток витаминов.
- Частый стресс, хронический недосып, эмоциональная усталость.
Одним из осложнений в результате дрожжевой формы вульвовагинита является дальнейшее распространение грибков кандида.
После использования антибактериальных средств
В случае неправильно составленного курса лечения антибиотиками поражается полезная микрофлора во влагалище, что создает благоприятную атмосферу для размножения в нем патогенных микроорганизмов. В результате прогрессирует грибковый вагинит. Чаще развивается кандидозная разновидность.
Аллергическая форма
Аллергический вульвовагинит подразумевает прогрессирование воспалительного процесса в результате аллергии.
- Негативная реакция может возникнуть на медикаментозные средства местного применения, используемые для терапии гинекологических патологий.
- Возможна аллергия на кандидозные микроорганизмы.
- Реакция иммунной системы возможна на любые предметы, которые контактируют с внешними половыми органами женщины.
Специфическая форма
Выделяют несколько провоцирующих факторов специфической формы вульвовагинита:
- При сифилитическом поражении половой системы распространяется первичный очаг (шанкр), что служит фактором развития воспаления.
- У взрослых гонорея развивается после полового контакта, провоцирует гонорейную форму вульвовагинита. В возрасте до 7 лет инфекция проникает по причине высокой степени уязвимости влагалища. Гонорейный вульвовагинит характеризуется быстрым развитием.
- Трихомонадный вульвовагинит. Трихомониаз способен спровоцировать специфическую форму. Чаще диагностируется у женского пола, ведущих активную половую жизнь. Также возможна передача патологии бытовым путем.
- Различные вирусные заболевания могут спровоцировать вульвовагинит, например, грипп, папилломавирус (впч ). Инфицирование ребенка возможно в процесс родов.
- Кандидоз, прогрессирующий при ослабленной иммунной системе, терапии антибиотиками.
- Неспецифический вульвовагинит часто по мере развития патологии принимает инфекционный характер.
Диабетическая форма
При отсутствии терапии сахарного диабета увеличивается вероятность прогрессирования вульвовагинита. Объясняется это поражением мелких сосудистых каналов. В области половых органов нарушается кровообращение, что приводит к инфекционному заболеванию. Диабетическую форму очень трудно излечить.
Классификация вульвовагинитов в зависимости от провоцирующего фактора условная. Во время диагностики выявляется ассоциация, которая состоит из разновидностей бактерий. В большинстве случаев патология имеет или принимает инфекционный характер.
Остальные причины
Также врачи выделяют несколько провоцирующих факторов, которые нельзя отнести ни к какой категории.
- Опрелости, возникающие между складками кожного покрова в области половых органов. Характерно для полных женщин.
- Физические повреждения, царапины, расчесы, которые раздражают кожные покровы.
- Патологические синдромы кожи, например, псориаз.
- Опущение матки.
- Заболевания кишки, например, трещины в анальном проходе.
- Прогрессирование гнойных воспалительных заболеваний.
- Использование гормональных средств контрацепции.
- Прием лекарственных препаратов цитостатического характера.
- Прохождение лучевой терапии.
- Ослабления иммунной системы, связанные с оперативным лечением, доброкачественными или злокачественными опухолями.
При наличии одного из вышеописанных факторов, вероятность прогрессирования кандидозного вульвовагинита увеличивается.
При беременности
Вагинальный грибок может распространиться во время вынашивания ребенка. Провоцирующие факторы обширны. Вульвовагинит при беременности вторичное заболевание на фоне нарушений в эндокринной системе. Выделяют такие провоцирующие факторы:
- Неправильно составленный рацион питания.
- Длительный прием медикаментозных средств гормонального характера.
- Неправильная методика эксплуатации тампонов.
- Патологии яичников.
- Высокая частота спринцеваний.
Симптоматика
Симптомы зависят от разновидности вульвовагинита. Возможна острая и хроническая форма патологии. Общие клинические признаки:
- Чувство зуда пораженной области и чувство жжения.
- Покраснение кожных покровов.
- Отечность пораженной области.
- Развивается болевой синдром в нижней области живота, а также в районе наружных половых органов.
- Из половых путей выделяется слизь с гнойными примесями.
- Процесс полового акта сопровождается болевыми ощущениями.
- Нарушается работа мочеиспускательной системы.
- Процесс вывода каловых масс затрудняется.
- Развивается хроническая усталость.

Острая разновидность патологии характеризуется бурным течением. При тяжелом развитии отмечается повышенная температура тела, хроническая усталость. Внешне отмечается отечность половых губ, покраснение пораженного участка. Возможно развитие язвенных очагов.
Часто пациентки жалуются на болезненные ощущения в области лобка, а также во влагалище во время полового контакта. Это становится причиной уменьшения полового влечения. При отсутствии своевременной терапии болезнь распространяется на мочеиспускательную систему. К клинической картине добавляется болевой синдром и дискомфорт во время посещений туалета.
Специфичные разновидности патологии отличаются особенными клиническими признаками. Хронический характер вульвовагинита на фоне прогрессирования сифилиса сопровождается следующими особенностями.
- Инкубационный период длится около 28 дней.
- Имеется шанкра большой плотности, не сопровождается болевыми ощущениями.
- Лимфатические узлы в паховой зоне увеличены.
- У больной отмечается хроническая усталость.
- Появляются высыпания в виде узлов.
Для герпетической формы патологии инкубационный период составляет от 14 до 28 дней. У пациентки отмечаются: небольшие язвенные очаги, повышенная температура тела, сыпь пузырькового характера, выделения не имеют оттенка. Сильное чувство зуда и жжения, отсутствие симптомов интоксикации характерно для аутоиммунной или аллергенной формы патологии.
При развитии папилломавирусной инфекции отмечается возникновение мягких по структуре образований в виде соска. Могут достигать больших размеров. Наличие клинических признаков воспалительного процесса влагалища вместе с поносом и уменьшением аппетита характерно для паразитарной формы патологии.
Диагностика
При подозрениях на вульвовагинит начинается сбор анамнеза, диагностика подразумевает осмотр половых органов у гинеколога. В зависимости от характера поражений, присутствия гнойных выделений, предполагается возможный возбудитель патологии. Принимается во внимание гиперемия, отечность слизистых, образование язвенных очагов. При осмотре берется мазок из влагалища. Анализ бактерий позволяет определить молочницу и другую вредную микрофлору, выявить чувствительность к лекарственным препаратам антибактериального характера.
Назначается сдача крови и урины. Для постановки точного диагноза требуется пройти ультразвуковое исследование органов малого таза. Таким образом удастся исключить воспалительный процесс матки. Часто инфекционное заболевание распространяется дальше, что требует других методик лечения. Если доктор предполагает развитие вирусной инфекции, проводится анализ полимеразно-цепная реакция.
Женщинам проводят анализы крови и берут мазок из влагалища на болезни венерической природы. В возрасте от 18 до 40 лет это основная причина прогрессирования воспалительного процесса. Девочкам назначают анализ кала для обнаружения глистов.

Лечение вульвовагинита
После определения провоцирующего фактора составляется курс лечения вульвовагинита. Если патология имеет вторичный характер, занимаются терапией провоцирующего фактора. Лечение направлено на восстановление микрофлоры пораженной области, уничтожение патогенных микроорганизмов, устранение клинических признаков.
При аллергической форме заболевания исключают контакт с раздражающим веществом, пациенту назначается Супрастин или аналогичный ему лекарственный препарат.

При кандидозной форме вульвовагинита используется Клотримазол или Нистатин в виде таблеток.


Терапия бактериальной формы подразумевает назначение Метронидазола, Цефрадина.

Если вульвовагинит вызван герпетическим вирусом, назначается Ацикловир или аналогичные ему препараты.

Для избавления от трихомонадной формы пациенту требуется пропить курс Тинидазола.

Для уничтожения болезнетворных микроорганизмов используются суппозитории, вагинальные свечи от грибка устраняют симптоматику, уничтожают большую часть бактерий и вирусов. Назначается Йодоксид или Бетадин.


Лечение хронической формы
При рецидивирующей форме вульвовагинита терапия подразумевает комплексный характер. Для больных девочек рекомендуется использование травяных отваров. Пациенткам назначается медикаментозное средство дезинфицирующего характера. Больным следует подмываться не менее 3 раз в день. При наличии гнойных выделений назначаются спринцевания.
В случае ослабленного иммунитета назначаются иммуномодулирующие лекарственные препараты. Вносятся корректировки в рацион питания. Больным рекомендуется ежедневно заниматься физической культурой.
Профилактика
Профилактика вульвовагинита заключается в соблюдении следующих правил.
- Для выбора средств контрацепции следует обратиться в медицинское учреждение за консультацией.
- Требуется своевременно проходить осмотры у гинеколога.
- Избегать случайных и незащищенных половых контактов.
- Соблюдать правила личной гигиены половых органов.
- Своевременно заниматься лечением инфекционных заболеваний.
- Требуется носить нижнее белье подходящего размера из натуральных материалов.
- Ограничить эксплуатацию средств гигиены с ароматическими добавками и красителями.
- Рекомендуется отказаться от частых спринцеваний. Это позволит сохранить микрофлору влагалища.
- Использовать лекарственные препараты антибактериального характера только по назначению лечащего врача.
- Необходимо ежедневно менять нижнее белье.
Вульвовагинит – неопасное заболевание при своевременном лечении. При развитии патология доставляет сильный дискомфорт больной. Если вовремя начать лечение, удастся быстро избавиться от болезни. При развитии первых клинических признаков требуется обратиться в медицинское учреждение за консультацией. Самостоятельное лечение может спровоцировать осложнения. Медикаментозные средства должны назначаться врачом.







