
Кандидозом называется заболевание, которое провоцируется грибами рода Candida. Этот аэроб населяет слизистые оболочки человеческого организма и относится к условно патогенным агентам, при повышении численности которых развивается патологический процесс. Возбудителем кандидоза, возникающего в ротовой полости, является Candida albicans.
В качестве предрасполагающих факторов можно рассматривать:
- длительную медикаментозную терапию с применением антибиотиков;
- несоблюдение правил гигиены полости рта (отсутствие или нерегулярная чистка зубов, зубные отложения — налет и камень, и т.д.);
- гальванизм;
- лучевую терапию.
Если говорить в общем, спровоцировать кандидоз полости рта могут все состояния, сопровождающиеся угнетением защитных свойств организма. В тех случаях, когда наблюдается острая картина заболевания, преобладают клеточные формы. При переходе в хроническую форму формируются нити из удлиненных клеток, именуемые псевдомицелием. При развитии патологии на фоне долгого приема антибиотиков клинические признаки могут отсутствовать. В медицинской практике такая картина свойственна дисбактериозу, который в данном случае следует расценивать как первый сигнал о возможном возникновении кандидоза.
Клиническая картина кандидоза полости рта описывается с учетом формы течения болезни. В связи с этим различают следующие его виды:
- Псевдомембранозный. В процесс поражения вовлекаются главным образом щеки, язык, небо и десны, на слизистых оболочках которых образуется характерный налет; его составляют клетки эпителия, сами микроорганизмы, дрожжевой мицелий и пр., легко поддается удалению, после чего становится видна гиперемированная поверхность слизистой. Подобные изменения в микрофлоре ротовой полости ощущаются пациентами через жжение и сухость. В некоторых случаях речь может идти о болезненности пораженных участков. Вязкость слюны нередко повышается. Такая форма болезни в большей степени характерна для пожилых людей. В качестве предрасполагающих факторов при этом выступают гиповитаминозы (в частности, недостаток витаминов группы В) и снижение высоты прикуса.
- Атрофический. Клиническая картина этой формы заболевания схожа с кандидозным стоматитом. Слизистая оболочка сильно гиперемирована, наблюдается легкая отечность. Внутренняя сторона нижней губы покрывается беловатыми корочками, присутствует налет на языке. Пациенты предъявляют жалобы на сухость во рту, жжение и боль, локализующиеся в поврежденных областях.
- Гиперкератотический. Этот вид кандидоза во многом напоминает псевдомембранозный, но имеет и свои отличительные признаки. Налет, покрывающий слизистую оболочку языка, щек и неба, трудно снимается из-за его плотной спаянности с подлежащими тканями. В его составе уже присутствует фибрин. При удалении прослойки обнажаются гиперемированные участки, которые кровоточат.
Постановка окончательного диагноза происходит на приеме стоматолога исходя из клинических признаков и стадии развития болезни. Помимо визуального осмотра ротовой полости также необходимы лабораторные исследования, которые обычно сводятся к взятию материала и выявлению в нем грибковой инфекции. Хроническое течение кандидоза может затруднять поставку точного диагноза. Для этого прибегают к биопсии, результаты которой позволяют провести дифференциальную диагностику кандидоза от аллергического стоматита и других заболеваний, имеющих схожую клиническую картину, например, системной красной волчанки, лейкоплакии и пр.
Лечение кандидоза полости рта предполагает общее и местное воздействие. К препаратам общего действия относятся противогрибковые средства (нистатин, леворин, декамин, дифлюкан и т.д.). Местная обработка поверхности проводится декаминовой мазью, раствором клотримазола. Хорошего эффекта также удается добиться при создании в полости рта щелочной среды, которая губительна для грибов. Для этого, как правило, используются растворы борной кислоты, натрия гидрокарбоната и др.
При затяжном течении болезни необходимо сдать анализы крови на ВИЧ-инфекцию, так как кандидоз нередко оказывается одним из проявлений СПИДа.
Кандидоз полости рта — патология, вызываемая дрожжеподобными грибками. Чаще всего возникает у детей, пожилых людей, а также среди лиц, у которых низкий уровень иммунитета.
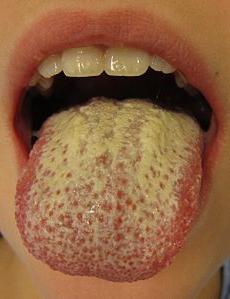
Основные этиологические факторы данного нарушения:
• патологии пищеварительной системы;
• онкопатологии и ВИЧ-инфекция;
• прием отдельных фармакологических препаратов;
• проведение лучевой терапии.
Кандидоз полости рта: симптомы
Различают следующие формы заболевания: псевдомембранозная, атрофическая, гиперкератотическая:
-
Псевдомембранозный кандидоз полости рта локализуется на языке, деснах и слизистой щек, может распространяться на гортань или даже на пищевод. У больных появляется сухость во рту, слюна становится вязкой, отмечается также жжение и дискомфорт в ротовой полости.
Различают также хронический гиперпластический кандидоз, который чаще всего регистрируется среди пациентов с патологиями крови или с туберкулезом, а также среди тех, кто длительно лечится антибиотиками. На первичных этапах этот кандидоз ротовой полости проявляется образованием белых бляшек, которые впоследствии сливаются и образуют сплошные налеты. Регистрируется сухость, отек и покраснение слизистой оболочки, а также гипертрофия сосочков языка (их увеличение).
Кандидоз полости рта: как лечить?
При выявлении данного заболевания обязательно нужно устранить любые травмирующие факторы, которые негативно влияют на слизистую оболочку рта. В основе лечения лежит прием противогрибковых средств, также назначают витаминотерапию, полоскания щелочными растворами или смазывание пораженной слизистой раствором натрия бората, анилиновыми красителями.
К распространенным формам грибковой инфекции относится сквамозно-гиперкератотический микоз. Грибок поражает кожный покров стопы и область между пальцами ног. Характерными проявлениями грибковой инфекции является сильное шелушение и ороговение кожи стоп. Отсутствие соответствующей лечебной терапии приводит к повышенной сухости кожного покрова, покраснению, зуду и появлению болезненных трещин.

Основные причины развития
Сквамозно-гиперкератотический микоз — форма микоза стоп, возбудителями которой являются грибы:
- Trichophyton rubrum;
- Trichophyton mentagrophytes;
- Epidermophyton flocossum.
Грибок стопы относится к инфекционным заболеваниям, передающимся:
- через прямой контакт с очагом поражения;
- при примерке обуви в магазинах;
- при хождении босиком в банях и бассейнах;
- через предметы личной гигиены.
К основным причинам появления и развития грибковой инфекции относятся:
- ослабленный иммунитет;
- заболевания эндокринной системы;
- использование чужих предметов личной гигиены;
- ранки, царапины, мозоли на кожном покрове стоп;
- постоянное ношение тесной или закрытой обуви;
- повышенная потливость ног из-за некачественной дешевой обуви.
В большинстве случаев заболевание поражает мужчин. Ношение закрытой обуви и синтетических носков способствует развитию патогенной микрофлоры.
Симптомы сквамозно-гиперкератотического грибка стопы
Начальная стадия недуга — сквамозная форма грибка не доставляет дискомфорт и неприятных ощущений человеку. Болезнь характеризуется бессимптомным течением и проявляется в незначительном шелушении кожных покровов стопы. Развитие заболевания происходит поэтапно и зависит от иммунной системы человека. Каждый этап сквамозно-гиперкератотического микоза характеризуется появлением следующих симптомов:
- Появляется шелушение на подошве стопы.
- С увеличением активности грибка кожа грубеет, на ней появляются трещинки.
- Грибок локализуется на пятках. Вокруг пораженных участков образуется слой ороговевшего эпидермиса.
- В очагах поражения развивается воспалительный процесс. Появляются покраснение, сильный зуд и омозолелости.
- Объединяясь в колонии, грибок увеличивает площадь и поражает всю подошву.
- Стопа покрывается чешуйками бледно-желтого цвета. Бороздки кожи начинают сильно шелушиться, что усиливает рисунок кожи.
- Гиперкератоз распространяется на все боковые участки стоп. Поражаются обе стопы и возникает онихомикоз.
Вернуться к оглавлению
Диагностика и лечение сквамозно-гиперкератотического микоза
Для диагностики сквамозно-гиперкератотического микоза и определения вида патогенного грибка используется микроскопия. Она включает микроскопическое исследование соскоба пораженного участка стопы. При запущенных формах заболевания проводится бактериологический посев, изучающий основные характеристики грибковых инфекций.
Главная задача лечебной терапии — уничтожить грибок. Лечение сквамозно-гиперкератотического микоза проводится в 2 этапа:
Препараты для лечения сквамозно-гиперкератотического микоза рекомендуется использовать после консультации с врачом.
Дополнительными средствами лечения сквамозно-гиперкератотического микоза являются средства народной медицины. Рекомендуется делать мыльно-содовые или солевые ванные ног, обрабатывать пораженные участки соком лука или уксусной эссенцией. Эффективность лечебной терапии ускорит борьба с потливостью и сухостью кожи, личная гигиена и ношение обуви из натуральных материалов. Соблюдение всех мер личной гигиены поможет не допустить рецидивов сквамозно-гиперкератотического микоза и предотвратить развитие новых грибковых инфекций.

Кандидоз углов рта (кандидозная заеда) и кандидозный хейлит
нередко сочетается с дрожжевым
поражением слизистой оболочки рта, кандидозным глосситом.
углах рта становится воспаленной, мацерированной, влажной, покрытой белым, легко снимающимся налетом, после удаления которою обнажается красная гладкая эрозированная поверхность.


Кандидоз ногтей и ногтевых валиков
Чаще Проксимальная форма представлена желтовато- коричневой или буроватой ногтевой пластиной, с участком
выраженной ломкости, что приводит к образованию обрезанного сбоку края ногтя ( проксимально-латеральный
вариант). Процесс сочетается с явлениями паронихии, когда может наблюдаться флюктуация и гнойное отделяемое при
пальпации воспалённого ногтевого валика.
Дистальная форма кандидозного онихомикоза
проявляется изменением окраски, гиперкератозом и
последующим лизисом ногтевой пластине со свободного ( дистального ) края.
Дифференциальная диагностика кандидозных поражений ногтей проводится с онихиями и паронихиями бактериальной природы, у пациентов с экземой и псориазом.
Диагностика
При диагностике принимают во внимание клиническую картину, при исследовании соскобов при
микроскопии можно увидеть
нити псевдомицелия и почкующиеся клетки.
Дифференциальную диагностику проводят с опрелостью, эритразмой, себорейной экземой, псориазом, простым контактным
дерматитом, красным плоским
Лечение
При поражении слизистых облочек назначают 5-20% раствор тетрабората натрия в глицерине (обрабатывают слизистые облочки), 0,01% раствор мирамистина* с полосканием полости рта 2 раза в день в течение 3 мин; 1% раствор клотримазола. флуконазол, выпускаемый в виде капсул по 50-150 мг.
При кандидозе гладкой кожи, крупных складок и слизистых оболочек его назначают по 150 мг 1 раз в неделю в течение 2-3 нед.
В случае упорного течения кандидоза, особенно на фоне иммунодефицита, приема гормональных препаратов, цитостатиков, лучевой терапии
целесообразен ежедневный прием флуконазола в
дозе 50 мг в течение 2-4 нед.
У детей суточная доза не должна превышать таковую для взрослых. При кандидозе слизистых оболочек доза флуконазола составляет 3 мг/ кг в сутки. При применении препарата у детей в первые 2 нед жизни доза та же, но интервал приема составляет каждые 72 ч, в возрасте 2-4 нед интервал в 48 ч.
Распространенный кандидоз лечат также
ПЛЕСНЕВЫЕ ОНИХОМИКОЗЫ
чаще представлена дистальной формой , наблюдаемой у
пожилых людей, уже страдающих онихопатиями стоп различного генеза, как грибковой, так и не грибковой природы.
Это – так называемый вторичный онихомикоз .
Ногтевая пластина приобретает различную окраску в зависимости от плесневого возбудителя , вызвавшего данную патологию: чёрную, зеленовато-желтую или серую . Это зависит от
пигментообразовательной деятельности грибов и частой их
ассоциации с бактериями и дрожжеподобными грибами.
В дальнейшем нижняя часть ногтя разволокняется, верхняя — утолщается . Развивается выраженный онихомикоз , ноготь деформируется, нередко изменяется по типу онихогрифоза . Чаще всего поражаются ногтевые пластины больших пальцев сто п .
Проксимальная форма онихомикоза с паронихией или без неё, вызываемая плесневыми грибами встречается намного реже .
ДИАГНОСТИКА
Диагностика дерматофитий базируется на данных
клинической картины и результатах лабораторных исследований — проведения микроскопического исследования поражённых ногтевых пластин, соскоба чешуек с очагов на гладкой коже.
Для определения вида возбудителя производится культуральное исследование и исследование молекулярно-биологическими методами (ПЦР).
При назначении системных антимикотических препаратов рекомендуется биохимическое исследование функции печени (сыворотка крови на билирубин, АСТ, АЛТ, ГГТ, щелочная фосфатаза).
