

Портативный аппарат для неотложной помощи, интенсивной терапии и спортивной медицины.
Исследования опорно-двигательного аппарата, мониторинг проведения анестезии и др.
Трехмерная эхография (3D/4D) в акушерстве прочно вошла в ежедневную практику врача. Долгие годы шли дискуссии о том, что представляет собой трехмерная эхография: дорогостоящая игрушка, метод, позволяющий повысить качество пренатальной диагностики и заменить двухмерную эхографию, или инструмент для пренатальной живописи? Время и накопленный опыт расставили все по своим местам, и теперь 3D/4D УЗИ — это метод, уточняющий и дополняющий двухмерную эхографию, а также «кисть» в руках художника-специалиста [1]. Что-то похожее сейчас происходит и с использованием трехмерной эхографии в гинекологии. С одной стороны, врачи акушеры-гинекологи и специалисты ультразвуковой диагностики пытаются получить как можно больше от данной методики, а, с другой, — хватаясь за нее как за «палочку-выручалочку», применяют режимы 3D/4D «на всякий случай». В этой статье мы хотим поделиться собственным опытом использования 3D/4D эхографии для диагностики внутриматочной патологии.
Поэтому нам были интересны именно те ситуации, где использование режимов 3D/4D уточнило диагноз и прогноз или повлияло на тактику ведения пациентки.
Матка располагается в центре полости малого таза, ее длинная ось перпендикулярна направлению ультразвукового луча при трансвагинальном сканировании, поэтому ее исследование ограничивается поперечным и продольным срезами. Именно возможность получения коронарной плоскости и делает таким привлекательным использование режима трехмерной реконструкции в гинекологической практике.
Для получения первоначального объема, визуализировалась матка в двухмерном режиме в строго сагиттальном сечении с оптимизацией зоны интереса. В большинстве ультразвуковых аппаратов максимальный угол сканирования составляет 80°. Поэтому в ряде случаев, при большом поперечном размере матки (например, при аномалиях развития матки) объем был получен из поперечного сечения так, чтобы могли визуализироваться оба маточных угла.
На представленных эхограммах (рис. 1) визуализируется полость матки в коронарной плоскости, полученная в разные фазы цикла одной пациентки. Достоверных различий в визуализации и технических возможностях забора объема не выявлено. Однако довольно часто в первую фазу цикла, при получении коронарной плоскости полости, удавалось визуализировать и истмические отделы маточных труб. А вот в случаях диагностики аномалий развития матки наиболее информативной является вторая фаза менструального цикла благодаря толщине эндометрия.
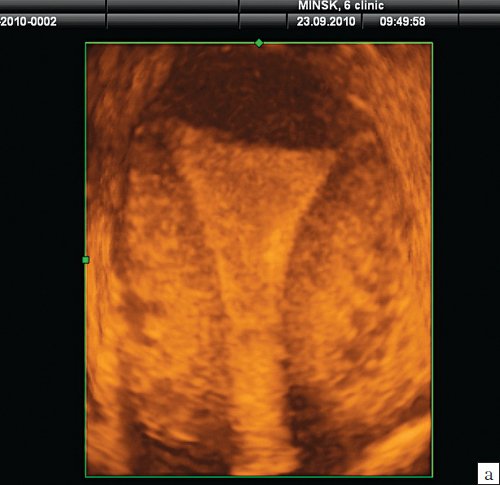
Рис. 1. Коронарная плоскость полости матки.
а) Первая фаза цикла.
Возможно, вам пора отказаться от презервативов и противозачаточных таблеток.
Что такое внутриматочная спираль и как она работает
Внутриматочные спирали — это контрацептивы, средства, позволяющие контролировать наступление беременности. Их эффективность очень высока: при правильном использовании они защищают Birth Control Methods: How Well Do They Work? от беременности на 99%. Их даже применяют для экстренной контрацепции после незащищённого полового контакта.
Внешне большинство спиралей, которые сейчас используют, напоминают букву Т с разными хвостиками. Но бывают внутриматочные имплантаты и других форм.
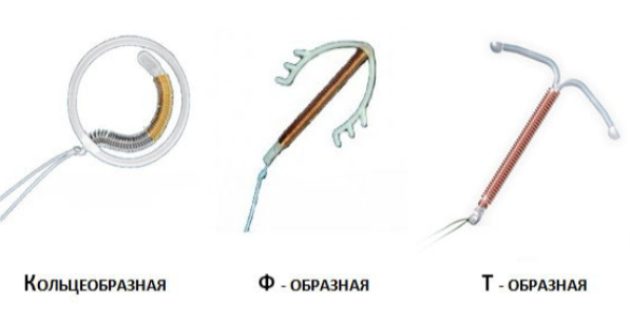
Спирали делятся на два больших типа:
Принцип работы такой: медь поддерживает асептическое воспаление в матке. Асептическое значит, что оно случается не из-за микробов и ничему не угрожает. Но действие меди изменяет состав цервикальной слизи, из-за чего сперматозоидам сложнее проникнуть в полость матки. Кроме того, медь препятствует прикреплению яйцеклетки к стенке матки Intrauterine device (IUD) .
Это спирали из пластика, в состав которых входит прогестерон — аналог человеческого гормона, препятствующий беременности. Они тоже мешают сперматозоидам и имплантации яйцеклеток, а заодно ещё и подавляют овуляцию у некоторых женщин Intrauterine system (IUS) .
Сколько работает внутриматочная спираль
Спирали от разных производителей и с разным составом устанавливают на срок от трёх до десяти лет.
Стоит внутриматочная спираль довольно много: от нескольких тысяч рублей (вместе с процедурой установки). Однако быстро окупается и является одним из самых доступных методов контрацепции для женщин, ведущих регулярную половую жизнь.
Как установить спираль
Установить любой вид спирали может только врач, извлечь её — тоже. Поэтому вам не обойтись без консультации специалиста, который поможет выбрать средство (с медью или с гормонами) и определиться с установкой.
Обычно это простая процедура, но крайне редко встречается осложнение — перфорация матки INTRAUTERINE DEVICES . Ещё иногда спираль может выпадать. Поэтому в первые три месяца нужно регулярно посещать гинеколога, доктор сам назначит график.
После установки спираль не ощущается, только из цервикального канала (из шейки матки) выпускаются два коротких усика. Это нити Intrauterine device (IUD) , которые помогают удостовериться в том, что спираль на месте. Впоследствии они же помогут гинекологу извлечь спираль.
Эти самые усики не мешают в обычной жизни, в том числе во время секса.
Иногда после установки женщина может чувствовать дискомфорт и головокружение, но они довольно быстро проходят. Сама процедура не слишком приятная, но ненамного хуже обычного осмотра у гинеколога.
В чём плюсы внутриматочной спирали
Главное преимущество — это надёжность контрацепции. Тут ничего не зависит от женщины, её партнёра и массы внешних факторов. Презервативы рвутся, про таблетку можно забыть, а спираль стоит на месте и никуда не девается.
Кроме того, спираль можно использовать кормящим женщинам, которые не могут позволить себе, например, гормональные контрацептивы.
В большинстве случаев женщины вообще не замечают спирали.
Вопреки распространённому мнению, спираль можно устанавливать женщинам, которые никогда раньше не рожали и не беременели (но лучше пользоваться спиралью после 20 лет, когда внутренние органы полностью сформированы). У спиралей обратимый эффект, и забеременеть можно буквально в первый месяц после извлечения спирали.
Кроме того, спирали не увеличивают риск развития рака и сочетаются с любыми медикаментами Your contraception guide .
Когда нельзя ставить внутриматочную спираль
- Беременность. Если вы хотите использовать спираль в качестве экстренной контрацепции, надо поторопиться.
- Инфекционные заболевания органов малого таза (в том числе передающиеся половым путём или связанные с осложнениями после прерывания беременности). То есть сначала лечим инфекции, потом вводим спираль.
- Онкологические заболевания матки или шейки матки.
- Вагинальные кровотечения неясного происхождения.
- Для спирали с гормонами есть дополнительные ограничения, как для приёма гормональных контрацептивов.
Какие побочные эффекты могут быть
Если не считать осложнений при установке спирали, то самый распространённый побочный эффект — изменение менструального цикла. Как правило, месячные становятся обильнее и длятся дольше. Особенно это заметно в первые месяцы после установки спиралей.
Иногда кровотечения становятся слишком обильными и долгими, появляются кровотечения между циклами — в любом случае это надо обсудить с врачом. Иногда приходится отказываться от этого метода контрацепции.
Спирали не защищают от инфекций, передающихся половым путём, а в некоторых случаях повышают риск восходящей инфекции половых путей. Поэтому с новым партнёром нужно использовать дополнительные методы контрацепции.
Что будет, если забеременеть, когда стоит спираль
Хотя спираль — один из самых надёжных методов, редко возможны беременности. Если женщина решает сохранить ребёнка, спираль стараются извлечь на раннем сроке, чтобы не повредить плодный пузырь и не спровоцировать выкидыш.
Консультация
Расположениее вмс по результатам УЗИ расстояние от дна матки на 2,07 сантиметра , и на 1 сантиметр от внутреннего зева . диагноз: ВМС в полости матки . вопрос правильно ли стоит ВМС? Нормально ли это?
Гарантированный ответ в течение часа
Ответы врачей
![]()
Расстояние от верхнего края ВМС до дна матки не должно превышать 20 мм. Увеличение этих размеров позволяет предполагать смещение ВМС в сторону шейки матки и ослабление контрацептивного эффекта. В вашем случае расстояние до дна матки составляет 2,07 см, что можно расценивать как показатель в пределах нормы с учетом возможной погрешности при проведении измерений при ультразвуковом исследовании. При низком расположении ВМК ее нижний край находится на расстоянии менее 5 мм от внутреннего зева, в вашем случае это расстояние равно 10 мм.
Исходя из всего этого, ВМС стоит правильно.
-
2018-06-07 22:54:09
Добрый день, Екатерина Анатольевна. ПО узи ВМС (от дна 3мм). ВМС МИРЕНА.
Нам важно знать ваше мнение. Оставьте отзыв о нашем сервисе
