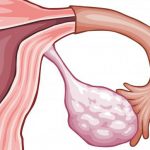
СГЯ является серьезным осложнением, возникающим при овариальной стимуляции, проводимой в рамках программы экстракорпорального оплодотворения. Частота встречаемости заболевания еще до недавнего времени составляла от 0,5% до 33% случаев. Стимуляция яичников гормональными препаратами проводится на первом этапе ЭКО для увеличения развития и созревания пула фолликулов. Она способствует одновременному созреванию нескольких ооцитов, что значительно повышает шансы на удачное оплодотворение. Однако высокие концентрации половых стероидных гормонов в плазме крови могут вызвать повреждение эндотелия кровеносных сосудов и повышение их проницаемости, что приводит к выходу жидкости во внесосудистое русло и развитию асцита и других проявлений полиорганной недостаточности. Размер яичников увеличивается, на них формируются множественные кисты, что проявляется возникновением боли разной интенсивности внизу живота.
Что представляет собой синдром гиперстимуляции яичников
Развитие синдрома сопровождается появлением характерных клинических признаков, таких как:
- асцит;
- стойкое повышение внутрибрюшного давления;
- увеличение размеров яичников;
- тянущие боли внизу живота;
- тошнота, рвота, диарея;
- отечность конечностей;
- пониженное артериальное давление;
- задержка мочеиспускания.
По степени выраженности симптомов различают легкий, умеренный и тяжелый синдром гиперстимуляции яичников. По времени появления заболевания СГЯ может быть:
- Ранним. Проявляется в течение первой недели после пункции фолликулов. Его провоцирует введение гормональных препаратов.
- Поздним. Его появление связано с наступлением беременности и является следствием увеличения уровня эндогенного ХГ.
- Спонтанным. Проявляется во время беременности. Клиническая симптоматика возникает обычно в первом триместре беременности и характеризуется постепенным, медленным нарастанием.
При постановке диагноза проводятся физикальное обследование, включающее измерение артериального давления, пульса, пальпацию живота, и лабораторная диагностика: общий и биохимический анализ крови, коагулограмма, анализ мочи и состава асцитической жидкости. Обязательное инструментальное исследование включает в себя ультразвуковую диагностику органов малого таза, брюшной полости и плевральных полостей, а также ЭКГ и рентгенограмму грудной клетки.
Сегодня избежать развития данной патологии при экстракорпоральном оплодотворении удается практически во всех случаях. Но вероятность его возникновения сугубо индивидуальна. В группу риска входят пациентки, проводившие длительное лечение бесплодия, а также имеющие генетическую предрасположенность к этому заболеванию. Кроме того, в зоне риска развития СГЯ находятся женщины:
- у которых индекс массы тела менее 24 кг/м2;
- страдающие синдромом мультифолликулярных яичников;
- имеющие высокий уровень эстрадиола;
- перенесшие СГЯ в прошлом и т.д.
Учитывая серьезность последствий проведения гормональной стимуляции, специалисты создают оптимальные условия, позволяющие минимизировать риск развития патологии. С этой целью в центрах репродуктологии применяют индивидуальный подход к каждой пациентке, тщательно изучают медицинские карты и проводят целый ряд профилактических мероприятий:
- контроль гормонального фона;
- отказ от введения хорионического гонадотропина;
- замена триггера финального созревания ооцитов;
- проведение ЭКО в натуральном цикле и другие.
Кроме того, снижают стартовые дозы гормональных препаратов и выбирают короткие протоколы ЭКО с меньшей дозой гормонов.

Распространенность синдрома по разным статистическим данным — 0,4-35% от всех случаев стимуляции.
Тяжелые формы встречаются значительно реже — в 0,1-10%. Вероятность летального исхода — 1 к 45000-50000 женщин. Основная причина смерти — респираторный дистресс-синдром или тромбоэмболия, реже — острая почечная недостаточность или поражение желудочно-кишечного тракта.
Причины и механизм развития
Факторами риска развития синдрома гиперстимуляции яичников являются:
- возраст пациента до 30 лет;
- худощавое телосложение с небольшим количеством мышц;
- низкий индекс массы тела;
- синдром Штейна-Левенталя (поликистозных яичников);
- высокий уровень антимюллерова гормона, указывающего на запас яйцеклеток в яичниках;
- рост большого количества фолликулов при стимуляции яичников (более 20);
- синдром гиперстимуляции яичников, развивающийся при прошлых протоколах ЭКО.
Врачи не исключают генетической природы синдрома.
В основе механизма развития гиперстимуляции яичников — ответная реакция организма на вводимые гормоны, влияющие на овуляцию. При ЭКО такие препараты используются для стимуляции суперовуляции — созревания нескольких яйцеклеток. В результате яичники продуцируют чрезмерно большое количество эстрогена и прогестерона, что приводит к повреждению внутренней оболочки сосудов и повышению их проницаемости. Плазма крови скапливается в естественных полостях организма и в интерстиции мягких тканей. Кроме того, у пациентов развивается гипердинамический тип кровообращения, который характеризуется снижением общего сопротивления периферических сосудов, падением артериального давления, увеличением сердечного выброса и активацией симпатической нервной системы. В результате развивается клиническая картина заболевания.

Клинические проявления синдрома гиперстимуляции яичников
Симптомы появляются быстро. В зависимости от степени синдрома гиперстимулированных яичников, клиническая картина может смазанной или очень выраженной, а состояние женщины колебаться от нормального до тяжелого. Большинство пациентов при гиперстимуляции яичников жалуются на болевые ощущения, не обращая внимания на другие признаки болезни.
Основными проявлениями при синдроме гиперстимуляции будут:
Симптомы гиперстимуляции нарастают постепенно. В тяжелых случаях болезнь развивается остро, в течение нескольких часов.
Классификация
В зависимости от степени тяжести различают четыре формы синдрома гиперстимулированных яичников:
- легкая;
- средняя;
- тяжелая;
- очень тяжелая, или критическая.
При легкой форме пациенты жалуются на незначительную боль или дискомфорт в животе, в гипогастральной области. Артериальное давление и сердечный ритм не выходят за пределы нормы. Гематокрит не превышает 40%, диаметр яичников по результатам УЗИ — менее 8 см.
Средняя форма характеризуется более выраженными признаками. Больные жалуются на тошноту, рвоту. Сердцебиение учащается, АД несколько снижается, окружность живота увеличивается. По результатам ультразвукового сканирования: яичники — более 8 см, есть признаки скопления жидкости в брюшной полости. Соотношение форменных элементов крови к плазме (гематокрит) — 40-45%.
Тяжелая форма сопровождается яркой клинической картиной. Симптомы нарастают быстро, сопровождаются чувством страха. Развиваются интенсивная тахикардия и одышка, давление снижено. Появляются отеки периферических тканей. Жидкость скапливается в перикардиальной сумке и плевральной полости. Диаметр яичников по результатам УЗИ превышает 12 см, гематокрит — 45-55%, в общем анализе крови — лейкоцитоз. Суточный объем мочи снижается.
При критической форме количество транссудата увеличивается, отеки нарастают. В общем анализе крови — лейкоцитоз до 25/109/л. Гематокрит — 55% и выше. Выделение мочи прекращается. Развиваются осложнения в виде почечной недостаточности, острого респираторного дистресс-синдрома, тромбоэмболии.
По времени развития различают раннюю и позднюю гиперстимуляцию яичников. Синдром ранней гиперстимуляции развивается через несколько дней после инъекции хорионического гонадотропина, поздней — после наступления беременности.
Диагностика
Первый этап в диагностике гиперстимуляции яичников — сбор жалоб, изучение анамнеза болезни. Затем последует объективный осмотр в гинекологическом кресле — увеличенные яичники будут прощупываться через переднюю брюшную стенку. Уже после беседы с пациентом и осмотра врач может заподозрить гиперстимуляцию.
Из дополнительных методов обследования применяют:
- общий анализ крови;
- биохимический скрининг;
- рентгенографию органов грудной клетки;
- электрокардиограмму;
- ультразвуковое сканирование органов брюшной полости.
С помощью дополнительных методов диагностики врач может не только подтвердить диагноз, но и своевременно выявить возможные осложнения, оценить степень их тяжести.
Лечение
Лечение синдрома гипертимуляции яичников проводят в амбулаторном или стационарном режиме, в зависимости от степени тяжести болезни. В легких случаях пациентам рекомендуют постельный режим, белковую диету, уменьшение количества соли в рационе. Больные навещают врача в назначенное время, чтобы не пропустить переход патологии в более серьезную форму.
Гиперстимуляция яичников средней и тяжелой степени тяжести требует госпитализации — пациентки должны находится под наблюдением медицинского персонала. Круглосуточные осмотры и частые анализы помогут своевременно диагностировать и лечить осложнения болезни.
Основная задача медикаментозного лечения — увеличить объем циркулирующей крови, снизить ее вязкость, предупредить тромбообразование, устранить болевой синдром и снизить активность воспалительного процесса, своевременно начать терапию инфекционных осложнений. С этой целью пациентам назначают:
- внутривенное введение физиологических растворов;
- низкомолекулярные гепарины, разжижающие кровь;
- нестероидные противовоспалительные средства;
- антибиотики широкого спектра действия;
- лекарства, регулирующие работу гормонов и контролирующие процесс овуляции.
При скоплении жидкости в естественных полостях показана пункция для ее удаления. В критических ситуациях протокол ЭКО прерывают. Если синдром гиперстимуляции яичников развился после наступления беременности, прибегают к искусственному ее прерыванию — это позволяет быстро снизить концентрацию хорионического гонадотропина в крови и сохранить жизнь женщине.

Профилактика
О предупреждении синдрома гиперстимулированных яичников врач беспокоится еще до назначения препаратов, стимулирующих суперовуляцию. С этой целью гинекологи прибегают к таким мероприятиям:
- тщательный учет всех факторов риска развития синдрома у пациента;
- применение гонадотропных средств в малых дозах;
- при высоком риске развития гиперстимуляции — отказ от введения хорионического гонадотропина или уменьшение его дозы;
- применение специальных медикаментозных средств, уменьшающих риск развития синдрома гиперстимулированных яичников, с самого начала стимуляции суперовуляции;
- своевременная пункция фолликулов или их аспирация, если это возможно;
- замена хорионического гонадотропина на прогестерон.
При правильном подходе к процедуре ЭКО врачам удается избежать развития патологии. Тщательное соблюдение врачебных рекомендаций, касающихся дозировки и графика приема назначенных препаратов, образа жизни позволяет свести риск развития синдрома к минимуму.
В некоторых случаях заболевание развивается как результат уже имеющихся патологий. Такое может случиться при поликистозе и некоторых других состояниях. В таких ситуациях назначают профилактическое лечение — оно помогает предупредить развитие СГЯ. Если же консервативные мероприятия не приносят желаемого эффекта, пациенту проводят оперативное вмешательство — демодуляцию половых желез. Ее суть заключается в оперативном удалении плотной оболочки и кист, окружающих железы. Чаще всего операция проводится лапароскопическим путем. Чтобы закрепить эффект операции и окончательно устранить риск развития патологии.
Прогноз
Вероятность хорошего клинического исхода у пациентов с гиперстимуляцией яичников очень высока. Однако, даже после успешного оплодотворения, существует риск самопроизвольного выкидыша в первом и втором триместре беременности. В третьем триместре возможны преждевременные роды и фетоплацентарная недостаточность.
Пациентам с СГЯ после ЭКО нужно тщательно наблюдаться у врачей на протяжении всего периода беременности. Женщинам необходимо регулярно сдавать кровь на коагулограмму и биохимический скрининг для оценки функции печени. При посещении врача следует подробно рассказывать о своем состоянии, не игнорируя даже малейших изменений или жалоб. Во время лечения нужно соблюдать все рекомендации гинеколога. Если он настаивает на госпитализации — нужно придерживаться его мнения.
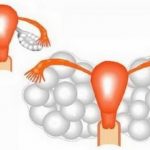
Репродуктологи часто бесплодным парам выполняют процедуру ЭКО. Осложнением искусственного оплодотворения является гиперстимуляция яичников (СГЯ, синдром гиперстимуляции яичников), которая развивается ответом на введение гормональных препаратов.
Это состояние опасно для женщины многочисленными осложнениями, среди них нарушения функциональной способности почек, печени, сердца и пр.
С тяжелой формой СГЯ сталкивается 1 из 10 женщин, с легкой (данные статистики разнятся) — от 1 до 32 %.
В литературе есть данные о развитии этого синдрома и без искусственной стимуляции, самопроизвольно, что объясняют мутацией в рецепторах ФСГ (фолликулостимулирующего гормона), следствием чего повышается восприимчивость к ХГЧ (хорионическому гонадотропину человека).
Синдром гиперстимуляции яичников: что это такое
Код по МКБ — 10 N98.1
Единого мнения, почему развивается СГЯ, по настоящее время нет. Специалисты считают, что патологические механизмы запускает повышенный уровень ХГЧ в крови.
Как правило, у большинства женщин за один цикл вызревает только одна яйцеклетка. Если происходит оплодотворение, при благоприятном варианте развития событий через 9 месяцев появляется один ребенок.
Для того чтобы в фолликулах созрело как можно большее количество яйцеклеток, назначают гормоны. Этот процесс называется искусственная стимуляция, или индукция овуляции.
Под действием гормонов для ЭКО получают 12 — 20 ооцитов. Часть из них не оплодотворяется, часть погибает, но только 2 — 3 самых сильных зародыша переносят в матку. Часто приживаются все 3 эмбриона, в этом случае появляется тройня.
Получение сразу нескольких яйцеклеток — афизиологичный процесс, яичники подвергаются кистозной деформации и резко увеличиваются.
Образование фолликулов сопряжено с повышенным продуцированием фолликулярной жидкости, которая содержит огромное количество биологически активных веществ: цитокинов, макрофагов и пр. Под действием ХГЧ активные субстанции и сосудисто-эндотелиальный фактор роста вбрасываются в кровь, в результате чего активизируется работа ренин-ангиотензин-альдостероновой системы. Из-за повышенной проницаемости сосудов для воды и белков кровь перераспределяется: в сосудистом русле кровь густая, объем ее уменьшен, в межуточной ткани и всех полостях начинает накапливаться жидкость, вплоть до анасарки.
На фоне обеднения кровеносного русла развивается гиповолемия, гипотония; почки не в состоянии выполнять свою функцию, нарушается водно-электролитный баланс.
Чрезмерное сгущение крови создает риск тромбообразования.
Синдром гиперстимуляции яичников после переноса эмбрионов в легкой степени развивается практически у каждой третьей женщины, подвергшейся процедуре искусственного оплодотворения. Опасность представляет тяжелая и критическая стадия данного синдрома.
Какие женщины находятся в группе риска
С достоверной точностью сказать, что в одном случае разовьется гиперстимуляция яичников при ЭКО, а в другом – нет, нельзя.
Гинекологи особенно внимательно относятся к следующей категории женщин, у которых имеют место следующие аспекты:

повторная попытка ЭКО;- синдром гиперчувствительности в анамнезе;
- сверхчувствительность яичников к использованию гормонов;
- изначально повышенный уровень эстрадиола в крови (от 4000 пг/мл), который после стимуляции растет;
- синдром поликистозно-измененных яичников;
- реакции гиперчувствительности (аллергия) в анамнезе;
- концентрация АМГ (антимюллерова гормона) выше 3,6 нг/мл;
- превышение дозировки ХГЧ;
- молодой возраст до 35 лет;
- дефицит веса;
- использование гонадотропин-релизинг-гормона.
Выявление факторов риска позволяет своевременно реагировать на изменения со стороны организма и не откладывать лечение.
Выделяют 2 формы синдрома гиперстимуляции яичников, раннюю и позднюю:
- Ранняя форма диагностируется сразу после созревания яйцеклеток, не позднее 6 дня после пункции. Если беременность не наступила, это состояние проходит самостоятельно, без использования каких-либо лекарственных препаратов. Если эмбрион успешно имплантировался в эндометрий, есть риск перехода ранней формы СГЯ в позднюю.
- Поздний синдром диагностируют после седьмых суток. Он отличается выраженностью симптоматики и тяжестью проявлений.
В зависимости от симптоматики, СГЯ бывает легкой, средней, тяжелой и критической стадии.
Синдром гипрестимуляции яичников развивается не только при программах ЭКО, но и в результате гормонотерапии, лечении бесплодия, ановуляторном цикле и пр.
В чем опасность гиперстимуляции яичников
Многие женщины интересуются, возможно ли наступление беременности при синдроме гиперстимуляции яичников. Специалисты считают, что данная вероятность уменьшается в 2 раза.
Если беременность все-таки подтвердилась, существует высокий риск осложнений:
Помимо этого, при беременности на фоне синдрома гиперстимуляции яичников, у многих детей диагностирована внутриутробная гипоксия с задержкой внутриутробного развития, обусловленная фетоплацентарной недостаточностью.
Состояние женщины расценивается как средней тяжести или тяжелое.
Осложнения:
Симптомы и признаки гиперстимуляции яичников при ЭКО
Для ранней формы СГЯ не типичны сильные боли в яичниках или в животе. Женщина отмечает некоторую прибавку массы тела, тяжесть в нижних отделах живота. Размеры яичников не более 6 см.
Синдром средней тяжести проявляется следующими жалобами:

вздутие, боль внизу живота;- отечность нижних конечностей;
- нарастание слабости;
- тошнота и рвота;
- расстройство стула;
- головная боль;
- прибавка в весе.
Если на УЗИ присутствуют признаки асцита (свободной жидкости в брюшной полости), нет уменьшения яичников в размерах в динамике – показана госпитализация. Размер яичников 12 см.
В тяжелом случае СГЯ присутствуют следующие симптомы:
- сильная боль;
- чувство распирания в животе,
- мелькание мушек перед глазами;
- отсутствие позывов на мочеиспускание, резкое уменьшение диуреза, свидетельство развития острой почечной недостаточности;
- тошнота и рвота;
- затрудненное дыхание, нехватка воздуха, одышка из-за плеврального выпота;
- падение АД, обусловленное запустеванием кровяного русла и давлением асцитной жидкости на нижнюю полую вену;
- тахикардия, скопление жидкости в сердечных оболочках;
- отеки, вплоть до анасарки;
- сухость во рту;
- повышение температурной реакции;
- утрата сознания.
Яичники сильно увеличены, до 20 см в диаметре, мультикистозная трансформация.
В тяжелых случаях показано проведение госпитальной терапии в реанимационных отделениях.
Диагностические мероприятия
Диагностические мероприятия включают в себя:
Помимо этого, женщину осматривают на гинекологическом кресле, пальпируют живот, определяют присутствие свободной жидкости в животе.
По показаниям назначают консультации узких специалистов: кардиолога, пульмонолога, хирурга, нефролога.
Как лечить синдром гиперстимуляции яичников при ЭКО
Легкая и средняя стадия не требует госпитализации, но женщина должна выполнять ряд условий:
- половой покой;
- увеличение питьевого режима;
- изоляция от стрессовых ситуаций;
- сбалансированное питание с повышенным содержанием белка;
- ежедневный контроль диуреза, веса и артериального давления;
- своевременная явка на осмотр и прохождение ультразвукового исследования яичников в динамике.

При выраженной симптоматике СГЯ госпитализация необходима, так как дома нет возможности лабораторного мониторинга состояния, проведения массивной инфузионной терапии (капельницы при гиперстимуляции яичников) и реанимационных мероприятий.
Назначаются препараты, способствующие укреплению стенок сосудов, уменьшающие их проницаемость, проводится профилактика тромбоэмболии. При присоединении вторичной инфекции — антибактериальная терапия, при развитии почечной недостаточности на фоне уменьшения объема циркулирующей крови — гемодиализ, при асците, гидротораксе, гидроперикарде — пункция свободной жидкости.
При своевременно начатом лечении есть шанс, что ситуация разрешится в течение 10 – 12 дней.
Как отдаленное последствие, у некоторых женщин развивается синдром истощения яичников, который приводит к ранней менопаузе.
При тяжелых стадиях синдрома гиперстимуляции яичников решают вопрос о прерывании беременности по медицинским показаниям.
В купировании СГЯ применяют патогенетическое лечение, консервативное и оперативное.
Оперативное вмешательство требуется при осложнениях, например, при кровотечении после разрыва яичника или при его перекруте.
Для того чтобы предотвратить СГЯ, важен индивидуальный подход к каждой пациентке, четкое соблюдение доз, тщательный сбор анамнеза и правильная оценка результатов диагностики.
Мишина Виктория, врач, медицинский обозреватель