Разрыв во время беременности.
Разрыв во время родов.
П. По патогенетигескому признаку.
1. Самопроизвольные разрывы матки:
а) механические (при механическом препятствии для родоразрешения и здоровой стенке матки);
б) гистопатические (при патологических изменениях стенки матки);
в) механическо-гистопатические (при сочетании механического препятствия и изменений стенки матки).
2. Насильственные разрывы матки:
а) травматические (грубое вмешательство во время родов при отсутствии перерастяжения нижнего сегмента или случайная травма);
б) смешанные (внешнее воздействие при наличии перерастяжения нижнего сегмента).
III. По клинигескому тегению.
IV. По характеру повреждения.
Неполный разрыв (не проникающий в брюшную полость).
Полный разрыв (проникающий в брюшную полость).
V. По локализации.
Разрыв дна матки.
Разрыв тела матки.
Разрыв нижнего сегмента.
Отрыв матки от сводов.
Этиология и патогенез. В настоящее время доказано, что в патогенезе разрыва матки существенное значение имеют сочетание гистопатического фактора с механическим. Патологические изменения мышцы матки являются предрасполагающим фактором, а механическое препятствие — разрешающим. От преобладания того или иного зависят особенности патогенеза и клинической картины разрыва.
По теории L Bandl (1875), разрыв матки является следствием перерастяжения нижнего сегмента, связанного с механическим препятствием для рождения плода. Под влиянием родовой деятельности плод как бы изгоняется в перерастянутый нижний сегмент. В этот момент любое, даже самое незначительное, внешнее воздействие приводит к разрыву перерастянутого нижнего сегмента матки.
Препятствия в родах, способствующие разрыву матки, многообразны: узкий таз, крупный плод, неправильные вставления головки, неправильные положения плода, фиксированные в малом тазу опухоли яичника или матки, значительные рубцовые изменения шейки матки.
Причины неполноценности миометрия разнообразны: инфантилизм и пороки развития матки (матка бедна мышечной тканью, менее эластична), рубцовые изменения в связи с абортами, осложненное течение предыдущих родов, инфекции. Наиболее частой причиной неполноценности мышечного слоя матки является рубец после предшествовавшего кесарева сечения, особенно при прикреплении плаценты в области рубца.
При угрожающем разрыве матки пальпация частей плода затруднена из-за напряжения матки. Нижний сегмент, напротив, перерастянут, истончен. При диспропорции размеров таза и головки плода определяется положительный признак Вастена. Отсутствует продвижение предлежащей части плода; появляется выраженная родовая опухоль на головке плода; отекают шейка матки и наружные половые органы. Впервые клиническую картину угрожающего разрыва матки при механическом препятствии для рождения плода описал Л. Бандль (1875).
Впоследствии Я. Вербов описал особенности разрывов матки у многорожавших, когда мышечная ткань замещается соединительнотканной. Клиническая картина подобных разрывов не столь яркая, как при механическом препятствии, а родовая деятельность не носит бурный характер, симптоматика угрожающего разрыва нарастает постепенно на фоне слабой родовой деятельности.
Клиническая картина начавшегося разрыва матки та же, что и при угрожающем. Происходящий надрыв стенки матки добавляет новые симптомы: схватки принимают судорожный характер или слабые схватки сопровождаются резкой болезненностью, из влагалища появляются кровянистые выделения, в моче обнаруживается кровь. Возникают симптомы гипоксии плода, нарушается ритм и частота сердцебиений.
Нередко клинические признаки начавшегося разрыва матки трудно дифференцировать от угрожающего разрыва, и точный диагноз может быть установлен только при осмотре матки во время операции, что позволило некоторым акушерам отказаться от разделения этих состояний, объединив их в одну группу — угрожающий разрыв матки. Особенно трудно дифференцировать угрожающий и начавшийся разрыв матки при наличии на матке рубца после кесарева сечения. Беременная или роженица жалуется на дискомфортные ощущения (тяжесть, неотчетливые боли) в нижних отделах живота. При наружном обследовании иногда выявляется повышенный тонус матки и всегда — болезненность по ходу рубца. У некоторых женщин можно пальпировать истончение некоторых участков рубца. У многих женщин (не у всех!) состояние рубца можно определить при ультразвуковом сканировании.
Помощь роженице с признаками угрожающего или начинающегося разрыва матки должна быть оказана как только поставлен диагноз, поскольку разрыв матки может наступить в ближайшее время. В первую очередь следует прекратить родовую деятельность с помощью ингаляционного фторотанового наркоза или внутривенного введения β-адреномиметиков. Когда наступит полное расслабление матки, больную можно перекладывать на каталку и транспортировать в операционную.
При угрожающем или начавшемся разрыве матки роды заканчивают операцией кесарева сечения. При вскрытии брюшной полости может быть обнаружен серозный выпот, отек передней брюшной стенки, мочевого пузыря, мелкоточечные кровоизлияния на серозной оболочке матки. Нижний сегмент, как правило, истончен. Рассечение матки в нижнем сегменте следует производить осторожно, не форсируя разведение циркулярных волокон, ибо разрез может продлиться на область сосудистого пучка. С большой осторожностью следует извлекать ребенка, особенно при поперечном положении плода, крупном плоде, выраженном асинклитизме, разгибательных вставлениях, клинически узком тазе.
После извлечения плода и последа матку необходимо вывести из брюшной полости и внимательно всю осмотреть.
При мертвом недоношенном плоде роды можно закончить плодоразрушающей операцией под полноценным наркозом.
Плод выходит из полости матки и прощупывается под кожей рядом с маткой; сердцебиение плода не выслушивается. Из половых путей могут появиться кровянистые выделения. Однако чаще кровотечение происходит в брюшную
полость. Степень кровопотери и характер разрыва матки определяют картину геморрагического (и травматического) шока. Если не оказать роженице срочную медицинскую квалифицированную помощь, больная погибнет. Материнская летальность при совершившихся разрывах матки достигает 80%. Причиной смерти является геморрагический и травматический шок.
Разрыв матки может наступить в конце родов, симптомы его могут оказаться не столь яркими. Поэтому, если в процессе II периода родов появляются кровяные выделения неясной причины, рождается мертвый плод (или в состоянии тяжелой асфиксии) и внезапно ухудшается состояние роженицы, необходимо срочно произвести тщательное ручное обследование стенок матки.
Клиническая картина разрывов матки по рубцу в нижнем сегменте после перенесенного кесарева сечения имеет свои особенности. Симптомы могут быть не очень яркими, отмечаются меньшее кровотечение и более редкое развитие шока. Так происходит, если разрыв ограничился областью старого рубца и не перешел на неизмененную мышцу или при разрывах, прикрытых припаянными к области рубца сальником, кишечником, высоко смещенным мочевым пузырем.
Трудно диагностируются неполные разрывы матки в нижнем сегменте, когда не нарушается целостность брюшины пузырно-маточной складки, а сам разрыв является продолжением разрыва шейки матки. Одним из главных признаков такого разрыва является возникновение и увеличение забрюшинных гематом, которые обнаруживают рядом с маткой. У больных появляются симптомы внутреннего кровотечения вплоть до развития геморрагического шока. Необходимо срочно осмотреть шейку матки в зеркалах и, обнаружив глубокий разрыв ее, переходящий на свод влагалища, произвести ручное обследование стенок матки, обращая особое внимание на нижний сегмент на стороне разрыва шейки.
Главной причиной разрыва матки во время беременности являются гистопатологические изменения миометрия в результате ранее перенесенных оперативных вмешательств на матке (кесарево сечение, миомэктомия, зашивание перфорационного отверстия после аборта), реже после тяжелых воспалительных процессов в матке. Клиническая картина разрывов матки во время беременности не имеет выраженных симптомов, протекает атипично. Облегчает диагностику тщательно собранный анамнез, на основании которого можно заподозрить неполноценность рубца. Эту патологию можно предположить, если при предыдущих родах или в послеродовом периоде у больной были признаки инфицирования. К ним относятся: затяжное течение родового акта, длительный безводный промежуток, повышение температуры в послеоперационном периоде, заживление раны брюшной стенки вторичным натяжением.
Больная жалуется на неприятные ощущения в нижних отделах живота, боли, чувство тяжести. Появляются слабость, головокружение. При объективном обследовании выявляют бледность кожных покровов, тахикардию, иногда понижение артериального давления. Детальная пальпация всех отделов живота обнаруживает локальную болезненность в области старого рубца. При аускультации сердечных тонов плода выявляются признаки гипоксии. В некоторых случаях помогает поставить правильный диагноз ультразвуковое исследование, выявляющее неравномерную толщину рубца. Подробности о клиническом течении и диагностике разрыва матки по старому рубцу смотри в главе 38.
Лечение. При совершившемся разрыве матки немедленно производится чревосечение на фоне лечения геморрагического шока и полноценного обезболивания. При вскрытии брюшной полости осуществляют ее ревизию, удаляют свободно лежащий мертвый плод. Затем осматривают матку, особенно сосудистые пучки, с обеих сторон, так как нередко матка рвется по боковой стенке в месте пересечения мышечных волокон. Устанавливают количество повреждений, их место, глубину проникновения разрывов, состояние нижнего сегмента матки, обращая внимание на структуру стенки. Тщательно осматривают соседние органы (мочевой пузырь), которые могут быть повреждены при насильственных разрывах матки. Объем операции (зашивание разрыва, ампутация, экстирпация матки) зависит от времени с момента разрыва матки, характера изменений стенки матки, возраста роженицы, наличия инфекции. В редких случаях удается зашить матку. Типигной операцией при совершившемся разрыве матки является ее экстирпация. В некоторых случаях производят ампутацию матки. При терминальном состоянии больной операция проводится в два-три этапа, с операционной паузой после остановки кровотечения, во время которой продолжаются реанимационные мероприятия по борьбе с шоком.
Профилактика. Для предупреждения разрывов матки выявляют беременных группы риска и своевременно госпитализируют их в дородовое отделение. В стационаре их тщательно обследуют и вырабатывают рациональный план родоразрешения: плановое кесарево сечение или ведение родов через естественные родовые пути. Группу риска составляют беременные: 1) с рубцом на матке; 2) многорожавшие с осложненным течением родов; 3) с большим числом абортов или абортом, протекавшим с осложнениями; 4) с узким тазом, крупным плодом, неправильным положением плода.
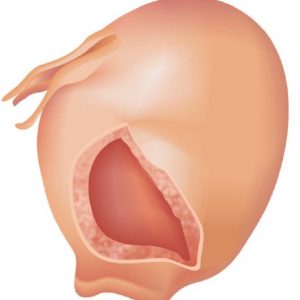
Когда нарушается целостность маточной стенки во время гестации или в процессе родового акта, говорят о разрыве матки. Данная патология считается одним из грозных акушерских осложнений и стоит на 7-ом месте в ряду триггеров материнской смертности. Первое описание разрыва матки зафиксировано в 16 веке. Чаще матка разрывается в родах (92 – 90%), реже при беременности, причем на последних неделях. До 28 недель гестации данная патология практически не наблюдается.
Разрывы матки наблюдаются в 0,05 – 0,1% от общего количества родов. По статистике ВОЗ патология составляет 0,05 – 0,3% от всех родоразрешений, а частота ее после перенесенного кесарева сечения возрастает до 1%. На 100 разрывов приходится 18,6 случаев материнской смертности и 40 случаев гибели плода. Если медицинская помощь отсутствует, то женщины погибают в 100% случаев, а плод в 70%.
Классификация разрывов
Систематизация патологии, предложенная Персианиновым, пользуется наибольшей популярностью среди акушеров всего мира:
- По моменту возникновения:
- разрывы матки в гестационный период;
- разрывы матки в родовый период.
- По механизму развития:
- самопроизвольные (возникают самостоятельно без внешних вмешательств) и включают: механические (имеющаяся механическая преграда для изгнания плода), гистопатические (дистрофические преобразования маточной стенки), механогистопатические (совмещение механической преграды и патологии стенки плодовместилища).
- насильственные (результат медицинских вмешательств, травма живота), включают: травматические (акушерские пособия: вакуум-экстракция плода, применение щипцов, падение, удар в живот), смешанные (перерастяжение нижнего маточного сегмента, которое сочетается с внешним воздействием).
- По течению:
- угрожающий;
- начавшийся;
- совершившийся разрыв.
- По степени нарушения целостности стенки:
- надрыв или трещина;
- неполный (без проникновения в полость живота, когда повреждаются только слизистый слой или в сочетании с миометрием);
- полный (проникает в абдоминальную полость, травмируются все маточные слои, плод оказывается в полости живота).
- По расположению:
- повреждение маточного дна;
- повреждение тела плодовместилища;
- повреждение нижнего сегмента органа;
- отрыв органа от влагалищных сводов.
Чаще всего повреждение маточной стенки происходит по ребру тела органа, в нижнем сегменте либо по рубцу после операций на органе в прошлом (абдоминальное родоразрешение, иссечение миоматозного узла либо маточного угла в случае эктопической беременности).
На сегодняшний день значительно расширились показания к абдоминальному родоразрешению, снизилась частота применения акушерских щипцов и эмбриотомических операций, в результате существенно сократилось количество насильственных повреждений плодовместилища.
Отдельно выделяют степени повреждения шейки матки:
- I – шейка надорвана на 2 и менее см;
- II – разрыв 2 и больше см, не доходит до влагалищного свода;
- III – разрыв распространяется на влагалищный свод (требует проведения ручного контроля матки с целью исключения ее повреждения).
Причины разрыва матки
Причины и механизмы возникновения патологии подразделяются на 3 группы. К 1 группе этиопатогенеза разрыва органа относится наличие механического затруднения для рождения ребенка:
- сужение таза (клиническое или анатомическое);
- новообразования малого таза, шейки матки (миоматозные узлы, забрюшинные опухоли, кистомы яичника);
- крупный плод;
- шеечные, влагалищные рубцовые стенозы;
- поперечное положение;
- асинклитизм 3 степени;
- гидроцефалия плода;
- патологические изменения костного кольца таза (рахит, опухоли, переломы в прошлом);
- разгибательное вставление головы плода;
- генитальный инфантилизм.
Ко 2 группе этиопатогенеза относятся структурные изменения маточной стенки, что способствует утрате ими эластичности. В результате стенки органа не способны выдержать нагрузку в процессе роста плода и растяжения матки либо в процессе маточных сокращений в родах. Данная группа включает дистрофическое перерождение миометрия:
- постоперационный рубец на органе;
- наличие в анамнезе осложненных родов (гнойно-септические заболевания, ручное отделение последа, контроль полости матки, постродовые выскабливания);
- три и более родов в прошлом;
- множественные аборты, выскабливания маточной полости;
- большое количество эндометритов;
- операции на органе (неоднократное кесарево сечение, миомэктомия, ушивание перфоративного отверстия).
Третья группа этиопатогенетических факторов включает насильственное воздействие, оказываемое на орган, что вызывает его разрыв:
- акушерские пособия в родах (эмбриотомия, применения акушерских щипцов, вакуум-экстрактора);
- запущенное поперечное положение (вколачивание плечика в малый таз с выпадением ручки);
- родостимуляция утеротониками или простагландинами без учета противопоказаний;
- извлечение плода за тазовый конец, либо при разгибательном вставлении или неполном раскрытии шейки);
- некорректное выполнение приема Кристеллера.
Разрывы матки: как проявляются
Симптоматика патологии определяется ее стадией и этиопатогенезом. Механическое повреждение маточной стенки наблюдается только в родах, когда размеры таза не соответствуют размерам плода.
Симптоматика угрозы разрыва плодовместилища обусловлена чрезмерным растяжением нижнего сегмента органа (его толщина уменьшается до 0,1 см, а в норме составляет 0,3 – 0,5 см). Характерная клиника появляется после отхождения вод. Роженицу беспокоят частые и очень болезненные схватки, интенсивность которых постоянно нарастает. Женщина беспокойна и во время схваток, и в минуты затишья. С течением времени паузы между маточными сокращениями укорачиваются, учащаются дыхание и сердцебиение, температура повышается до субфебрильных цифр. Отмечается высокое стояние мочевого пузыря над лонной костью, что обусловлено прижатием его предлежащей частью ребенка. Мочеиспускание вследствие сдавления пузыря затрудняется, в урине появляется кровь.
Патогномичным симптомом угрозы разрыва считается высокое нахождение контракционного кольца ввиду перерастяжения нижнего сегмента органа. Кольцо хорошо визуализируется на уровне пупка либо несколько выше, разделяя матку на 2 части, что придает ей конфигурацию песочных часов.
Верхняя половина органа очень плотная, четко определяется и отклонена в правое или левое подреберье. Нижняя часть более широкая и расплывчатая. Пальпация круглых связок плодовместилища болезненна, отмечается их напряжение и асимметричное расположение (одна выше, другая ниже). Прощупывание нижней части органа резко болезненно, отмечается ее напряжение, что делает невозможным пропальпировать части плода (он целиком находится в нижнем сегменте).
Влагалищное исследование позволяет выявить отек вульвы, вагины и шейки. Может ущемиться передняя губа шейки, она становится багрово-синей. Несмотря на полное раскрытие зева, предлежащая часть находится высоко, на ней пальпируется массивная родовая опухоль, что создает иллюзию ее низкого расположения.
Из-за судорожных и длительных маточных сокращений нарушается фетоплацентарный кровоток. При отсутствии принятия мер возникает гипоксия плода, которая ведет к повреждению его мозга, а в дальнейшем к антенатальной смерти.
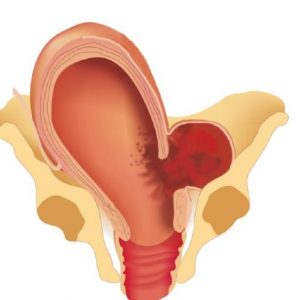
Сопровождается повреждением мышечного слоя органа (надрыв) в его нижнем сегменте. Из-за травмирования сосудов начинает формироваться гематома, которая определяет симптомы данной стадии патологии. У роженицы развивается эректильная фаза шока, проявляющаяся сильным возбуждением, выраженным страхом, расширением зрачков, покраснением лица, тахикардией и криком. Интенсивность и судорожность схваток нарастает, болевой синдром ярко выражен. Ввиду сформировавшейся гематомы, значительной родовой опухоли, раздражения миометрия женщина начинает тужиться, хотя головка расположена высоко.
Выделение сукровичного секрета или крови из родовых путей подтверждают начавшийся разрыв. Ребенок испытывает острую гипоксию, которая может закончиться его интранатальной смертью.
Характеризуется крайне резкой болью на пике одной из схваток. Шоковое состояние эректильной фазы сменяется торпидной. Родовая деятельность полностью прекращается, пациентка перестает метаться и кричать, возбуждение переходит в апатию. Нарастают признаки внутрибрюшного кровотечения: бледность кожи, слизистых, мидриаз, западение глаз, учащение и ослабление пульса (нитевидный), резкое падение кровяного давления, поверхностное и частое дыхание, спутанность и утрата сознания.
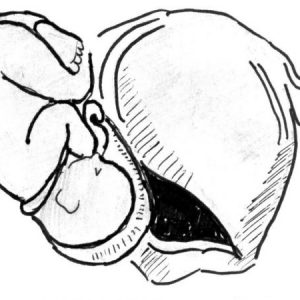
После разрыва плодовместилища ребенок покидает его полость и перемещается в живот.
Предлежащая часть плода смещается вверх, становится подвижной и локализуется над входом в таз. Возможен одновременный выход плода в абдоминальную полость вместе с плацентой. Части ребенка прощупываются непосредственно под абдоминальной стенкой, рядом располагается сократившаяся матка. Живот вздувается, появляются признаки раздражения брюшины. Из родовых путей выделяется кровь (количество ее незначительное либо умеренное), а плод погибает сразу после разрыва. Если матка повреждается в конце периода изгнания, то ребенок появляется на свет в тяжелой асфиксии.
Патология, обусловленная дистрофией миометрия или рубцовой ткани, протекает со стертой клиникой. Разрыв органа при наличии постоперационного рубца может случиться и в период гестации и в родах.
Проявления угрозы разрыва по рубцу в гестационный период определяются рефлекторным раздражением париетальной брюшины в участке расхождения рубца. Проявляется тошнотой, рвотой, эпигастральными болями, которые позднее спускаются вниз, чаще справа, что расценивают как аппендицит. Если рубец находится на задней стенке органа, беспокоят поясничные боли, которые путают с почечной коликой. В некоторых ситуациях болезненность выявляется непосредственно в районе постоперационного рубца при прощупывании.
Начавшийся разрыв в гестационный период сопровождается формированием гематомы, что проявляется маточным гипертонусом, выделениями крови из половых путей (не всегда), признаками острой внутриутробной гипоксии.
Совершившийся разрыв при беременности помимо проявлений угрозы и начавшегося разрыва характеризуется явлениями болевого и/или геморрагического шока. Состояние пациентки резко ухудшается, присоединяются слабость с головокружением, учащается сердцебиение, кровяное давление падает, кожа и слизистые бледнеют.
Диагностика
Поскольку патология относится к ургентным состояниям, то ее диагностика должна проводиться быстро с целью принятия немедленных лечебных мер. Поздняя постановка диагноза или неверная трактовка выявленных признаков значительно повышает вероятность гибели матери и ребенка. Выявление разрыва матки основано на тщательном сборе анамнеза и внимательном физикальном осмотре пациентки. В сомнительных случаях выполняется акушерское УЗ-сканирование.
Сбор анамнестических данных помогает определить:
- характер болевого синдрома, его локализацию;
- наличие/отсутствие выделений крови из половых путей;
- перенесенная гинекологическая патология (воспалительные болезни, опухоли, кисты репродуктивной сферы, операции на матке);
- паритет;
- течение, исход предыдущих беременностей (самопроизвольное, искусственное прерывание, осложненные роды, осложнения в послеродовом периоде).
Физикальный осмотр включает:
- подсчет сердцебиения, частоты дыхания;
- измерение кровяного давления;
- пальпация живота (особое внимание обращают на постоперационный рубец после абдоминального родоразрешения);
- измерение ОЖ, ВСДМ;
- оценка тонуса плодовместилища;
- положение и предлежание плода.
Для оценки жизнедеятельности плода выполняется кардиотокография. Несостоятельность рубца после предыдущего кесарева сечения оценивается на УЗИ. О неполноценности рубца свидетельствует его толщина меньше 0,3 см по всей длине либо в отдельных местах.
Оценка рубца после перенесенных хирургических вмешательств на матке должна выполняться при каждом плановом УЗИ плода (трижды за беременность) и обязательно в родах. При необходимости количество УЗ-сканирований в гестационный период и в родах увеличивают.
Акушерская тактика
Лечение разрывов матки проводится только оперативным путем, независимо от стадии патологии, периода родов, срока гестации (несостоятельность постоперационного рубца). Роженице вводятся миорелаксанты с дальнейшим проведением интубации трахеи с целью остановки родовой деятельности. После выполняется кесарево сечение.
Акушерская тактика около 30 лет назад в случае угрозы разрыва органа и антенатальной смерти плода заключалась в проведении плодоразрушающей операции. На сегодняшний день, учитывая высокую травматичность эмбриотомии и перерастянутость нижнего сегмента, показано проведение абдоминального родоразрешения (высокий риск насильственного травмирования плодовместилища).
Операционное вмешательство необходимо выполнить как можно быстрее. Операционный доступ – срединная лапаротомия. Объем операции определяется состоянием женщины, стадией и локализацией повреждения. По возможности матка сохраняется. В процессе чревосечения из матки или живота извлекают плод, плаценту, кровяные сгустки. После удаления ребенка и последа тщательно обследуют маточные стенки, сшивая обнаруженные повреждения. При совершившемся разрыве его края иссекают, рану зашивают. Если рана на органе имеет большие размеры с размозжением тканей, проводится гистерэктомия. После ушивания или удаления матки проводится ревизия органов живота. По возможности выполняется аутогемотрансфузия (переливание собственной крови пациентки после ее извлечения из брюшной полости и фильтрации).
Перед, в процессе и после операции осуществляются мероприятия по противошоковой терапии и восполнению ОЦК. Также проводится профилактика, лечение ДВС-синдрома и антибиотикотерапия.
Созинова Анна Владимировна, акушер-гинеколог
6,575 просмотров всего, 1 просмотров сегодня
