Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Рак половых губ — это злокачественная опухоль, которая располагается в области наружных половых органов и первоначально формируется из слизистой. Большие половые губы поражаются чаще, чем малые, заболевание смертельно опасно и если его не лечить, последствия приводят к летальному исходу.
Согласно данным эпидемиологии, заболеваемость раком половых губ в мире и в России составляет 2,5–3%. Показатель никак не зависит от места проживания или расовой принадлежности, но обнаружена корреляция с низким социально-экономическим статусом и старшим возрастом. Возрастные изменения способствуют развитию онкологии и определяют ее динамику — пик заболеваемости приходится на 68–70 лет.
Обычно рак половых губ долго развивается, поэтому есть возможность его обнаружения на начальном этапе, когда лечение эффективно на 90%. Но даже если онкозаболевание быстро прогрессирует, шанс выжить всегда остается, поэтому необходимо бороться — современная медицина может предложить онкобольным новые действенные технологии против рака. Продолжительность жизни, когда рак неизлечим, составляет 4–8 месяцев: смерть наступает от осложнений, вызванных метастазами.
Актуальность проблемы заключается в том, что пожилые женщины не всегда обращаются к гинекологу, Важная роль отводится родственникам, которым необходимо проследить, чтобы люди старше 50–55 лет регулярно проходили профилактические осмотры.

Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Виды рака половых губ
Все разновидности рака половых губ классифицируют по строению, формам роста, месту первоначального формирования. Так, рак бывает первичный и вторичный, когда очаг развивается из гематогенно или лимфогенно принесенных атипичных клеток. Классификация TNM помогает получить представление о распространенности, дать подробное описание стадийности, определить прогноз. Она используется при постановке диагноза в истории болезни и выдаче заключения врача.
По цитологической картине встречаются следующие виды раковой опухоли:
- • плоскоклеточная, ее разновидности — ороговевающий и неороговевающий;
- • железистая;
- • базальноклеточная (встречается редко).
По типу роста выделяют рак:
- • экзофитный (узловатый, папиллярный) — похожий на шишку узел на ножке;
- • эндофитный (язвенный) — обнаруживается втянутая язва с плотными краями;
- • инфильтративный — выражается уплотнением половой губы.
Рак половых губ, симптомы и признаки с фото
Первичную симптоматику рака половых губ можно обнаружить на ранних этапах, если быть внимательным к себе и периодически посещать гинеколога. Начало онкопатологии может протекать бессимптомно, без явных внешних признаков, но видимые предвестники (крауроз, лейкоплакия, остроконечные кондиломы) с легкостью выявляются при приеме у специалиста. Их первые проявления (зуд, ощущение жжения), которые беспокоят по ночам, должны заставить женщину обратиться к врачу.
На коже слизистых половых губ видны характерные ярко-красные, как будто кровоточащие, или беловатые пятна, уплотнения, шишки, которые не болят при пальпации, папилломатозные изменения.
К самым начальным симптомам также относятся:
- • выделения, бели, иногда с кровянистыми включениями;
- • похудение до 9–11 кг за месяц;
- • субфебрильная температура;
- • слабость, утомляемость;
- • болевой синдром.
К поздним жалобам больного относят: нарушения дыхания и слабый пульс, свидетельствующие об интоксикации, истощении и кахексии, вызванных распадом рака половой губы. Метастазирование выражается симптоматикой поражения других органов.

Причины рака половых губ
Этиология рака половых губ, изучающая причины его возникновения, показывает, что новообразование редко формируется без предварительного поражения эпидермиса, поэтому есть ряд патологий, которые провоцируют онкообразование и считаются предраковыми заболеваниями. Основные из них:
Другими причинами возникновения служат:
- • возраст: в группе риска — пожилые люди (у девушек-подростков и молодых женщин образования половых губ практически не встречаются);
- • наследственность — некоторые предраковые патологии (меланома, атипичные невусы) передаются по наследству, но медико-генетическая консультация дает возможность обнаружить гены, вызывающие предрасположенность к их образованию;
- • воспалительные и инфекционные процессы в женских половых органах;
- • избыточный вес (ожирение);
- • эндокринные патологии (сахарный диабет);
- • табакокурение;
- • алкоголизм;
- • работа с канцерогенными веществами;
- • сниженный иммунитет, иммунодефицит, наследственный или приобретенный (ВИЧ);
- • стрессы, переутомление.
Стадии рака половых губ
Степень распространенности рака губы учитывается при выборе тактики лечения. Ее определение требует проведения инструментальных исследований, чтобы получить фотографии и снимки рентгена, УЗИ, КТ, МРТ. С их помощью выявляют пораженные метастазами лимфатические узлы и органы. Стадии протекания рака следующие:
- • 0 — рак in situ, поражение только слизистой;
- • 1 — размер опухоли половых губ меньше двух сантиметров;
- • 2 — образование больше двух сантиметров, не прорастает в соседние структуры;
- • 3 — в процесс вовлечены мочеиспускательный канал, прямая кишка, регионарные лимфатические узлы;
- • 4 — онкообразование метастазирует в отдаленные части тела.
На ранней, первой и второй стадии, рак излечим и операбелен, выживаемость пациентов высокая. На третьей нужна комбинированная терапия и расширенная операция. Четвертая, последняя, — это запущенный неоперабельный онкопроцесс, при котором срок, отпущенный онкобольному, минимален, а смертность высокая. Летальный исход наступает в течение 2–3 месяцев.

Диагностика рака половых губ
При гинекологическом осмотре, если возникло подозрение на онкологию, нужно провести лабораторное и инструментальное обследование, чтобы выявить рак половых губ. Диагностирование поможет определить расположение и тип онкообразования. Оно включает:
- • анализы крови (общий, биохимический, скорость оседания эритроцитов);
- • мазок или отпечаток, проверку на цитологию, ПАП-тест, чтобы исключить похожие доброкачественные новообразования;
- • кольпоскопию — проявляет изменения в шейке;
- • УЗИ;
- • рентгенографию грудной клетки;
- • цистоскопию и пальце-ректальное исследование, чтобы проверить прямую кишку и мочевой пузырь;
- • компьютерную или магнитно-резонансную томографии;
- • ПЭТ-КТ.
Лечение рака половых губ
Победить рак половых губ и остановить онкопроцесс позволяет хирургия. Во время оперативного вмешательства действия хирурга направлены на резецирование губы с окружающими тканями. Противопоказаниями к резекции служат обнаружение вторичных очагов в отдаленных органах и тяжелое состояние женщины.
Хирургическое вмешательство подкрепляют лучевой и химиотерапией, цель которых — замедлить метастазирование. При запущенном онкозаболевании применяют комбинированные операции с удалением придатков матки, после чего назначают цитотоксические препараты, воздействующие на раковые клетки во всем организме. Такой подход позволяет добиться хороших результатов на 1–2 стадии. Повторное возникновение онкообразования, или рецидив, наблюдается у 30% женщин после клинической ремиссии.
Выздоровление на 3–4 стадии наблюдается всего у 18–20% онкобольных. Помочь облегчить состояние пациента, если рак половых губ неизлечим, помогает назначение симптоматических препаратов и обезболивание. Эффективные обезболивающие средства, наркотические и ненаркотические анальгетики, следует принимать постоянно.

Профилактика рака половых губ
Регулярные гинекологические обследования помогают предотвратить развитие рака половых губ, избежать которого дано не каждому. Желательно также выполнять рекомендации онкологов, снижающие риск заболеть. От онкозаболевания хорошо защищает повышение иммунного статуса, для чего рекомендуется вести здоровый образ жизни, который включает:
- • умеренные физические нагрузки, закаливание;
- • отсутствие вредных привычек (следует исключить употребление алкоголя, табакокурение, наркоманию);
- • режим питания и правильный рацион с продуктами, насыщенными витаминами, микроэлементами, растительной клетчаткой;
- • полноценный сон и отдых (лучше избегать стрессовых ситуаций и переутомления, которые, согласно психосоматике, провоцируют онкозаболевания);
- • гигиену половых органов;
- • поддержание нормального веса;
- • отсутствие беспорядочных сексуальных связей.

Лейкоплакия – это заболевание, для которого характерно ороговение слизистой оболочки и замещение ее тканями, сходными с эпидермисом кожи. Болезнь может поражать любые органы (рот, язык, щеки, шейку матки, половой член). У женщин во время менопаузы чаще всего встречается лейкоплакия наружных половых органов.
Заболевание относится к предраковым, потому важно как можно скорее диагностировать лейкоплакию и начать адекватную терапию.
Причины развития патологического процесса

Лейкоплакия – это реакция слизистой оболочки на раздражители. К ее появлению приводят следующие факторы:
- нейроэндокринные заболевания (нарушения работы желез внутренней секреции: гипотиреоз, поликистоз яичников, сахарный диабет, ожирение и пр.);
- хронические воспалительные процессы внутренних и наружных половых органов (герпес, ВПЧ);
- дисплазия маточной шейки;
- повреждения наружных половых органов;
- пренебрежение правилами личной гигиены;
- стрессы и психоэмоциональные перегрузки;
- снижение иммунитета;
- авитаминоз (в особенности недостаток витамина А);
- инсоляции;
- вредные привычки.
Описание заболевания

Лейкоплакия у женщин развивается в период менопаузы, т.е. когда прекратились менструации. В это время в организме происходит возрастная инволюция – это естественный процесс старения.
Уровень половых гормонов снижается, потому железы и ткани атрофируются, кожные и слизистые покровы становятся более сухими, теряется эластичность, повышается травматизация.
Лейкоплакия половых губ – это хронический рецидивирующий процесс. Развивается болезнь медленно, и вначале симптоматика не всегда заметна для женщины.
- плоская – очаг поражения имеет четкие границы, практически не выступает над поверхностью, похож на пленочку, которую нельзя убрать шпателем. Цвет – бело-серый. Поверхность у образования сухая и шереховатая;
- веррукозная – бляшки бело-желтого или серого цвета, возвышаются над слизистой. Либо бугристые наросты, похожие на бородавки, до 3 мм в высоту. Такая форма может развиваться на плоской лейкоплакии;
- эрозивная – разнообразные по ферме и величине эрозии, развиваются на месте двух предыдущих форм. Часто появляются трещины. Данная форма заболевания приносит боль и дискомфорт.
Развитие лейкоплакии можно приостановить, если назначить лечение или устранить действие провоцирующих факторов. В данном случае, заболевание регрессирует. Если оставить болезнь без внимания, постепенно формы лейкоплакии сменяют друг друга, и процесс перерастает в рак.

Лейкоплакия вначале протекает бессимптомно. В области клитора или малых половых губ появляются маленькие множественные белые пятна, похожие на налет.
Постепенно пятна подвергаются ороговению, их цвет меняется до серого с перламутровым оттенком. Очаг поражения увеличивается (большие половые губы, влагалище и пр.). Бляшки сливаются друг с другом, становятся толще.
Чем больше изменяется слизистая оболочка, тем сложнее протекает болезнь. Все это приводит к появлению патологических симптомов:
- нестерпимый зуд в области наружных половых органов, который увеличивается в ночное время и после мочеиспускания;
- чувство жжения;
- онемение и покалывания вульвы и клитора;
- боль во время полового акта.
Постепенно появляются эрозии и трещины, которые легко инфицируются. При наслоении бактериальной инфекции образуются очаги воспаления.
Симптомы заболевания меняют жизнь женщины: появляется бессонница, снижение работоспособности, депрессия и раздражительность.
Диагностика заболевания
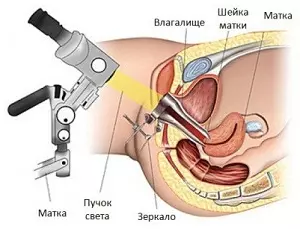
Кольпо- и вульвоскопия
Патологические проявления заставляют пациентку обратиться к гинекологу. Доктор проводит наружный осмотр и назначает дополнительные методы диагностики:
- кольпо- и вульвоскопия – осмотр слизистых оболочек влагалища и шейки матки под микроскопом. Данный метод позволяет исключить злокачественные новообразования;
- Шиллер-тест – окрашивание очага поражения раствором йода, участки лейкоплакии не закрашиваются и четко видны;
- мазок на микрофлору и онкоцитологию;
- биопсия – взятие образца пораженной ткани и обследование его под микроскопом. Самый точный метод диагностики лейкоплакии.
Дифференциальная диагностика проводится с сифилисом, кондиломами, папилломами, витилиго, нейродермитами, половым зудом, сахарным диабетом и др.
Лечение патологии

Терапия заболевания комплексная. Она включает в себя лекарственную помощь, физиолечение, диету, консультацию психотерапевта по требованию. Выбор методики осуществляют, основываясь на возраст пациентки, степень поражения и анамнез.
- Гормональные мази с гидрокортизоном или преднизолоном наносят на пораженные участки дважды в день в течение 1-2 недель.
- Гормональные препараты внутрь: эстраген-гестагенные (КОК) или эстрогены и андрогены. Такие лекарственные средства подбираются строго индивидуально. Некоторые из них: Жанин, Норколут, Логест, Три-Мерси.
- Противозудные мази местно применяются не более недели: Акридерм, Белодерм, Тридерм.
- Антигистаминные лекарственные средства можно употреблять и внутрь: Супрастин, Кларитин, Фенкарол.
- Если все перечисленное выше не купирует зуд и жжение, назначают новокаиновую блокаду (в условиях поликлиники или стационара).
- Мази или свечи с антибиотиками и антисептиками снимают воспаление, их назначают, если есть сопутствующая патологическая микрофлора: Банеоцин, Полижинакс, Эльжина, Пимафукорт.
- По рекомендации психотерапевта возможно использовать седативные препараты и транквилизаторы для лечения бессонницы и раздражительности.
- Комплексные витамины и микроэлементы в течение 2-3месяцев.
Физиолечение включает в себя ультрафонофорез лекарственными препаратами, бальнеотерапию и оксигенотерапию.
Если все перечисленное выше лечение не помогает, прибегают к хирургическому лечению. Для единичных участков лейкоплакии применяют:
- криодеструкцию – разрушение очагов жидким азотом;
- лазеротерапию – испарение их с помощью лазера;
- радионож или скальпель – радикальное иссечение пораженных участков.
Если поражение наружных половых органов обширное, прибегают к экстирпации вульвы. Такую операцию выполняют, используя обычный скальпель и радионож.
Общие правила поведения женщины при лейкоплакии:
- подмываться нужно теплой водой без мыла, можно использовать отвары успокаивающих трав (ромашка, календула);
- нижнее белье должно быть из натуральных тканей;
- во время сна лучше укрываться легким одеялом;
- не принимать горячие ванны;
- заниматься лечебной физкультурой;
- совершать прогулки на свежем воздухе;
- на время лечения отказаться от сауны, бассейна и пр.
Диета при лейкоплакии включает в себя нежирные сорта мяса и рыбы, молочные продукты, овощи и крупы. Нужно полностью исключить жареное, соленое, пряное, а также алкоголя. Употребляйте достаточное количество жидкости (не меньше 2 л в день).
Пациентки с лейкоплакией наблюдаются не только у гинеколога, но и у онколога. Обязательно нужно проходить осмотр у доктора не реже 2 раз в год, сдавать анализы и цитологию.
Прогноз

Прогноз при начальной форме лейкоплакии считается благоприятным. Такой вид заболевания часто подвергается регрессии. А вот с веррукозной и эрозивной формой все гораздо сложнее.
Они очень часто малигнизируются (приводят к раку). Потому очень важно как можно раньше обнаружить патологические симптомы и начать лечение болезни.
Большие половые губы – две кожные складки по боковым сторонам половой щели. С наружной поверхности большие половые губы покрыты волосистой кожей с сальными и потовыми (эккриновыми и апокриновыми) железами. На внутренней поверхности волосяных фолликулов нет. В толще губ расположены венозные сплетения, жировая клетчатка и большие железы преддверия (glandulae vestibulares majores). Парные большие железы преддверия находятся на границе передней и средней трети губ. Это разветвлённые секретирующие слизь трубчато-альвеолярные железы, открывающиеся в преддверие влагалища. Секрет с характерным запахом обычно выделяется при половом возбуждении и увлажняет поверхность преддверия и входа во влагалище.
Малые половые губы расположены кнутри от больших губ и скрыты последними. Малые половые губы лишены жировой ткани, но имеют многочисленные эластические волокна и богатое сосудистое сплетение. Пигментированная кожа содержит сальные железы и небольшие слизистые железы (glandulae vestibulares minores, малые железы преддверия), открывающиеся в преддверие влагалища. Клитор гомологичен дорсальной стороне полового члена, состоит из двух пещеристых тел (corpora cavernosa clitoridis), формирующих на дистальном конце головку (glans clitoridis). Клитор покрыт многослойным плоским эпителием со слабым ороговением; волосы, сальные и потовые железы отсутствуют. Кожа содержит многочисленные свободные и инкапсулированные нервные окончания.
Изменения гормонального фона (содержание в крови эстрогенов и прогестерона в разные дни овариального цикла (см. рис. 15-23) прямо влияют на состояние эндо-
метрия, а также слизистой оболочки маточных труб, цервикального канала и влагалища. Эстрогены контролируют пролиферативную фазу менструального цикла (восстановление функционального слоя эндометрия), а прогестерон – секреторную фазу (подготовку эндометрия к имплантации, уменьшение порога возбудимости ГМК миометрия и поддержание тонуса ГМК шейки матки). Снижение содержания в крови эстрогенов и прогестерона сопровождается отторжением функционального слоя эндометрия и маточным кровотечением (менструальная фаза).
Слизистая оболочка матки (рис. 15-29) подвергается циклическим изменениям (менструальный цикл). В каждом цикле эндометрий проходит менструальную, пролиферативную и секреторную фазы. В эн-

Рис. 15-29. Маточные железы
на различных фазах менструального цикла. Морфо-функциональное состояние маточных желёз зависит от фазы овариально-менструального цикла. При менструации маточные крипты разрушаются. В пролиферативную фазу за счёт сохранившихся эпителиальных клеток базального слоя происходит восстановление крипт. Железы имеют прямую трубчатую форму. Секреторная фаза характеризуется функциональной активностью маточных желёз. В начале секреторной фазы железы приобретают извилистый ход, в базальной части клеток накапливается гликоген. В поздней секреторной фазе железы расширяются, становятся более извилистыми, клетки приобретают секреторную активность. [17]
дометрии различают функциональный и базальный слои. Базальный слой эндометрия кровоснабжается из прямых артерий и сохраняется в менструальную фазу. Функциональный слой эндометрия, отпадающий при менструации, кровоснабжается из спиральных артерий, склерозирующихся в менструальную фазу, вызывая ишемию функционального слоя.
Менструальная фаза – отторжение функционального слоя эндометрия. Если не произошло имплантации, менструальное жёлтое тело подвергается инволюции, а в крови резко снижается содержание гормонов яичника (прогестерона и эстрогенов). Это приводит к скручиванию, склерозированию и уменьшению просвета спиральных артерий, снабжающих кровью верхние две трети функционального слоя эндометрия. В результате происходит ухудшение кровотока в функциональном слое эндометрия. Развивающаяся ишемия приводит к отторжению функционального слоя и генитальному кровотечению. При менструации функциональный слой отторгается полностью, базальный слой эндометрия сохраняется. При длительности цикла 28 дней менструация в среднем продолжается 5±2 дня.
Пролиферативная фаза следует за менструальной и длится до момента овуляции, т.е. до конца фолликулярной стадии цикла. В это время фоллитропин стимулирует рост и созревание фолликула и усиливает продукцию фолликулярными клетками эстрогенов. Под влиянием эстрогенов (в основном эстрадиола) происходят пролиферация клеток базального слоя и восстановление (регенерация) функционального слоя эндометрия. Эпителиальные клетки желёз базального слоя мигрируют на поверхность, пролиферируют и образуют новую эпителиальную выстилку слизистой оболочки. В эндометрии формируются новые маточные железы, из базального слоя врастают спиральные артерии. Длительность фазы может варьировать. Секреторная фаза продолжается от овуляции до начала менструации (12-16 дней). В эту фазу в яичнике функционирует жёлтое тело, вырабатывающее эстрогены и прогестерон. Высокий уровень прогестерона создаёт благоприятные условия для имплантации бластоцисты.
• Маточные железы расширяются, становятся извилистыми. Железистые клетки прекращают деление, гипертрофируются и начинают секретировать гликоген, гликопротеины, липиды, муцин. Секрет поднимается к устью маточных желёз и выделяется в просвет матки.
• Спиральные артерии приобретают более извитой характер и приближаются к поверхности слизистой оболочки.
• Компактная и губчатая зоны функционального слоя. В поверхностных частях функционального слоя увеличивается количество соединительнотканных клеток, в цитоплазме которых накапливаются гликоген и липиды. Вокруг клеток формируются коллагеновые и ретикулиновые волокна, образованные коллагеном типов I и III. Клетки стромы приобретают черты децидуальных клеток плаценты. Благодаря таким изменениям эндометрия, в функциональном слое образуется две зоны: компактная (zona compacta), обращённая к просвету, и более глубокая – губчатая (zona spongiosa).
В собственном слое слизистой оболочки шейки матки отсутствуют спиральные артерии, поэтому в менструальную фазу слизистая оболочка шейки матки не отторгается подобно эндометрию тела матки. Вместе с тем, в фолликулярную ста-
дию цикла железы эндоцервикса продуцируют водянистый секрет, а в лютеиновую стадию цикла – вязкий слизистый секрет, заполняющий канал шейки матки наподобие пробки и препятствующий проникновению в матку сперматозоидов и микроорганизмов. В лютеиновую стадию прогестерон поддерживает тонус ГМК шейки матки.
Фолликулярная стадия. В начале стадии влагалищный эпителий тонкий и бледный. Под влиянием эстрогенов происходит пролиферация эпителия, который достигает своей максимальной толщины. В клетках накапливается значительное количество гликогена, используемого влагалищной микрофлорой. Образующаяся при этом молочная кислота препятствует развитию патогенных микроорганизмов. В эпителии появляются признаки частичной кератинизации.
Лютеиновая стадия. Рост и созревание эпителиальных клеток блокируется, на поверхности эпителия появляются лейкоциты и роговые чешуйки.
Молочная железа – производное эпидермиса и относится к железам кожи. Однако, развитие железы и её функциональная активность зависят от гормонов половой сферы.
Гистологическая картина молочной железы зависит от степени её зрелости и активности. Морфологические различия обнаруживаются в строении ювенильной железы, зрелой неактивной и зрелой функционирующей (лактирующей) желёз (рис. 15-30).
Ювенильная железа представлена выводными междольковыми и внутридольковыми протоками, разделёнными соединительнотканными перегородками; секреторные отделы отсутствуют. Зрелая неактивная железа. При половом созревании под влиянием эстрогенов железа увеличивается в объёме. Выводные протоки становятся более разветвлёнными, а среди соединительнотканных перегородок накапливается жировая ткань. Секреторные отделы, как и в ювенильной железе, отсутствуют.
Лактирующая железа (см. рис. 15-30). Под влиянием прогестерона в сочетании с эстрогенами, пролактином и хорионическим соматомаммотропным гормоном индуцируется дифференцировка секреторных отделов молочной железы. Уже на третьем месяце беременности из растущих концевых отделов внутридольковых протоков формируются почки, дифференцирующиеся в секреторные отделы – альвеолы. Альвеолы выстланы кубическими секреторными клетками (альвеолярные клетки). Снаружи стенку альвеол и выводных протоков окружают миоэпителиальные клетки. Внутридольковые протоки выстланы однослойным кубическим эпителием, который в молочных протоках переходит в многослойный плоский. Соединительнотканные перего-

Рис. 15-30. Лактирующая молочная железа состоит из 15-20 отдельных сложных альвеолярно-трубчатых желёз, каждая из которых открывается собственным выводным протоком (молочный проток) на вершине соска. Сосок состоит из плотной соединительной ткани с большим содержанием эластических волокон и ГМК, располагающихся циркулярно в основании соска и параллельно молочным протокам. Кожа вокруг соска содержит крупные сальные железы, образующие возвышения (бугорки околососкового кружка). Молочные протоки под ареолой образуют молочные синусы, резервуары для молока. Пигментация эпидермиса соска происходит в пубертатном периоде, кожа ареолы пигментируется при беременности. [17]
родки, разделяющие дольки молочной железы, становятся менее выраженными.
Секреция. Молоко секретируется по апокриновому типу. Жиры высвобождаются вместе с фрагментами клеточной мембраны, остальные компоненты молока выделяются путём экзоцитоза.
Если не нашли ответа на ваш вопрос перезвоните нам или задайте вопрос доктору
Пластика половых губ в Люберцах
Лабиопластика (пластика половых губ) – это операция по коррекции размера и формы женских половых губ. Операцию в пластической хирургии осуществляют еще с 70-х годов прошлого столетия, ее популярность с каждым годом растет, так как при помощи лабиопластики можно значительно улучшить внешний вид половых органов и исправить различные дефекты или травмы.
К первой группе сложности в первую очередь относятся операции по изменению формы половых губ. Довольно часто пациенткам не нравится асимметрия малых половых губ или чрезмерное их развитие (гипертрофия), большое количество кожных складок, сморщенность или темный цвет края половых губ. Проводится хирургическая коррекция, которая позволяет придать им визуальную привлекательность и избавиться от дефектов, обеспечив при этом сексуальную привлекательность и чувствительность. Процедура занимает 40-50 минут. В этот же день пациентка уходит домой.
Интимная пластика в данном случае предусматривает введение синтетических гелей под кожу больших половых губ.

Показания и противопоказания к проведению лабиопластики
К числу причин, вызывающих необходимость коррекции гениталий, можно отнести:
- механические повреждения органа, возникающие в ходе оперативных вмешательств, родов;
- получение травмы;
- стремительное похудение, сопровождающееся активной потерей жировой ткани;
- гормонозависимые состояния, провоцирующие дистрофию или иные нарушения;
- врожденные анатомические особенности, спровоцированные генетическими сбоями.
В большинстве случаев лабиопластика проводится по субъективным эстетическим соображениям пациентки, желанию женщины усилить свою сексуальную чувствительность и избавиться от комплексов психологического характера. В некоторых случаях операцию проводят по медицинским соображениям. Так, гипертрофия или элонгация малых половых губ (длина малых губ более 4-5 сантиметров) доставляет женщинам немалое неудобство при ходьбе или сексуальном контакте, что приводит к появлению раздражений на коже и хронических болезненных ощущений.
Противопоказаниями для проведения лабиопластики являются следующие обстоятельства или заболевания:
- Венерические заболевания.
- Заболевания женских половых органов воспалительного характера.
- Болезни крови (нарушение свертываемости крови, повышенная склонность к кровотечениям).
- Возраст пациентки младше 18 лет.
- Психические расстройства.
- Молочница.
- Онкологические болезни.
- Острые инфекционные заболевания.
Подготовка к пластике половых губ
Личное желание пациентки провести пластическую реконструкцию – рассматривается как базовое показание к проведению операции. При этом в обязательном порядке проводится целый комплекс обследований, без результата которых женщина не допускается к операции пластики половых губ.
Для получения разрешения на операцию женщине необходимо предварительно посетить гинеколога и получить лист назначений для прохождения обследования.
К числу основных анализов относятся:
По показаниям выдается направление на ЭКГ, УЗИ, консультацию профильных специалистов. В каждом отдельном случае пациентке назначается необходимый ей перечень анализов, сдать которые можно в лаборатории на базе клиники. Если у нее на руках уже имеются заключения лаборатории и специалистов из других медицинских центром, то врач принимает их к рассмотрению для определения дальнейшей тактики.
Пластика больших половых губ: ход процедуры
Пластическая операция может проводится различными методами, которые зависят от стоящей перед пластическим хирургом задачи:
- Инъекции биополимерного геля или липофилинг: подобные техники используются для увеличения больших половых губ (аналогичными способами можно при желании пациентки увеличить и малые половые губы).
- Липосакция: проводится для уменьшения объема больших половых губ.
- Иссечение избытков кожи: для устранения обвисания половых губ.
Лабиопластика больших половых губ может также проводится при помощи обычного хирургического скальпеля (традиционный метод) или при помощи лазерного оборудования (лазерная лабиопластика).
Реабилитационный период
Полный период реабилитации и восстановления занимает от 3 недель до 1 месяца. Начальный восстановительный период занимает только 1-2 дня, после чего женщина может возвращаться к обычному распорядку дня, соблюдая рекомендации врача.
В послеоперационном периоде необходимо избегать интенсивных физических нагрузок, отказаться от употребления спиртных напитков, курения, принятия горячих водных процедур (в том числе, сауны и бани).
Пациентка должна проводить ежедневные гигиенические процедуры.
Послеоперационные швы окончательно заживают в течение 3-4 недель, а послеоперационные рубцы исчезают через 3-4 месяца. В течение 2-3 недель после лабиопластики необходимо воздержаться от сексуальных контактов. Пациентке после операции нельзя долго сидеть и носить стесняющее синтетическое белье. Каждый день необходимо обязательно проводить обработку послеоперационных швов.
В течение недели необходимо принимать комплекс антибиотиков, назначенных врачом.
Пластика половых губ стоимость
| Наименование услуги | Цена(ед.) |
| Пластика 1 малой половой губы | 25000 р. |
| Пластика половых губ 1 кат | 30000 р. |
| Пластика половых губ 2 кат | 40000 р. |
| Пластика половых губ 3 кат | 60000 р. |


