Посещать гинеколога нужно не реже одного-двух раз в год, если нет иных рекомендаций врача. Бережное отношение к своему здоровью поможет женщине предотвратить множество заболеваний, связанных с репродуктивной сферой.
Одно из грозных нарушений половой функции – истмико-цервикальная недостаточность (рыхлая шейка матки), при которой женщина не может забеременеть. Если зачатие все же происходит, выносить ребенка с таким диагнозом затруднительно.
Что такое рыхлая шейка?
В обычном состоянии матка имеет плотную структуру. Когда у женщины вырабатывается яйцеклетка, шейка матки расширяется, чтобы сперматозоиды могли ее оплодотворить. Именно в это время ткани шейки матки становятся более рыхлыми. Это явление считается нормальным и помогает осуществить зачатие. Если этого не происходит, орган возвращается в привычное состояние.
Зев матки приоткрывается в первые недели гестации и за несколько дней до схваток. Однако существуют патологические состояния тканей шейки матки, при котором они становятся мягкими вне зависимости от овуляции и беременности. Это нарушение представляет опасность на остальных сроках вынашивания ребенка, потому как может привести к выкидышу. Дело в том, что шейка должна быть достаточно плотной, чтобы удержать плод в утробе матери.
Причины патологии
Основные причины истмико-цервикальной недостаточности:
- частые манипуляции медицинскими приборами в области шейки матки (аборты, операции, гинекологические обследования);
- снижение общего или местного иммунитета;
- пониженный тонус детородного органа;
- расстройства обмена веществ;
- роды с осложнениями;
- аномалии строения и функции матки.
В первые недели беременности размягчение шейки матки не представляет опасности для плода. Наоборот, это позволяет ему прикрепиться к эндометрию в полости матки и получать питательные вещества. Через месяц после оплодотворения зев закроется и уплотнится. В противном случае говорят о развитии патологии беременности.
Впоследствии шейка размягчится только перед родами, за несколько дней до ожидаемого события. Укорочение и разрыхление подготовит матку к выполнению своей функции.
Единственный момент, когда размягчение шейки является нормой – овуляция. В другое время это – признак патологии. Как правило, в таких случаях гинеколог ставит диагноз истмико-цервикальная недостаточность или эндоцервицит (воспаление цервикального канала). Причиной может быть излишек мужских гормонов у женщины или повреждение этой области матки.
Если расстройство связано с дисбалансом гормонального фона, ткани становятся менее эластичными, снижается тонус. При повреждении шейки матки происходит рубцевание, замещение клеток органа соединительными волокнами.
Симптомы патологии
Обычно нарушения, связанные с шейкой матки, протекают без выраженных симптомов, а выявить их сможет врач во время осмотра. В особенности это касается женщин, не имеющих детей. В норме шейка матки плотная, светло-розовая, а зев закрыт настолько, что не пропускает палец.
Следующие признаки должны насторожить женщину:
- боли внизу живота ноющего характера;
- неприятные ощущения при интимной близости;
- острые или колющие боли внутри влагалища;
- обильные слизистые выделения из половых органов;
- небольшое количество крови в белях;
- кровотечение не во время менструации.
Возможные осложнения
Недостаточное внимание к этой проблеме приводит к серьезным последствиям для женского организма:
- самопроизвольное прерывание беременности;
- преждевременные роды;
- переход воспалительного процесса от шейки матки к плаценте;
- родовые травмы;
- субинволюция матки (невозможность ее прийти в нормальное состояние после родов);
- неспособность забеременеть.
Диагностика и лечение
Диагностировать это нарушение во время беременности сложно. Часто это происходит после того, как случилась потеря ребенка. Дело в том, что любое вмешательство в область шейки матки, даже с целью исследования, несет угрозу для будущей матери и ее малыша. Именно поэтому так важно пройти обследование у гинеколога еще на этапе планирования беременности.
Подозрение на патологию может возникнуть после УЗИ, на котором диагностируется короткая шейка матки. Патологическим считается укорочение до 2 см, значит есть прямая угроза выкидыша или преждевременных родов.
Выявить нарушение у небеременных женщин врач сможет во время планового визита. Для этого проводится кольпоскопия или осмотр с зеркалами. Обязательно будет взят гинекологический мазок на анализ.
После постановки диагноза врач назначит лечение, оно будет зависеть от состояния женщины и причины патологии:
- при нарушенном гормональном фоне назначаются препараты, содержащие прогестерон (Дюфастон, Утрожестан);
- установка специального кольца, на который будет направлена нагрузка от растущего плода;
- наложение швов на шейку матки для предотвращения ее расхождения;
- после родовых травм используют анестетики и противовоспалительные средства (Диклофенак);
- антибиотики при наличии воспаления (Амоксиклав).
Беременной полагается соблюдать постельный режим и не нервничать. Если ей были наложены швы, врач снимет их на 37-28 неделе гестации. Зашивание шейки матки происходит безболезненно, под наркозом, и позволяет спокойно доходить беременность.
При рыхлой ткани цервикального канала беременной нельзя жить половой жизнью и поднимать тяжести. Запрет налагается на длительное сидение, для отдыха лучше занять другое положение, потому как возрастает нагрузка на шейку матки. Следует отказаться от пагубных привычек и соблюдать диету.
Меры профилактики
Рыхлость матки во время беременности можно предупредить, соблюдая следующие рекомендации:
- перед планируемым зачатием ребенка тщательно проверить женское здоровье;
- не делать аборты, а для предупреждения беременности использовать эффективные методы контрацепции;
- серьезно относиться к выбору партнера, регулярно проверяться на инфекции половой сферы;
- самостоятельно не принимать никаких гормональных препаратов, их применение возможно только после обследования;
- женщинам, имеющим в анамнезе выкидыши или аборты, следует уделить особенное внимание выявлению и лечению возможной патологии;
- своевременно посещать гинеколога в течение всей беременности и проходить необходимые исследования;
- регулярно делать упражнения Кегеля, которые укрепят мышцы промежности и помогут матке сохранить необходимый тонус;
- укреплять иммунитет (правильно питаться, принимать витамины, заниматься спортом, больше бывать на свежем воздухе и закаляться).
Различные заболевания, связанные с органами репродуктивной системы женщин – не редкость. Так как матка и остальные органы этой системы гормонозависимы, их ткани могут подвергаться значительным изменениям при условии изменившегося гормонального статуса организма. Об одном из явлений такого рода и пойдет речь в данной статье. Почему шейка матки, а затем и сам орган, разрыхляются, является ли это патологией, и следует ли такое состояние лечить?
Определение
Как выглядит матка в ее обычном состоянии? На протяжении большей части менструального цикла она достаточно твердая, плотная. Имеет светло-розовый оттенок. Поверхность ее снаружи гладкая. Однако в норме такое ее состояние может изменяться в третьей стадии менструального цикла. После овуляции орган становится более рыхлым, его зев приоткрывается – это происходит для того, чтобы создать оптимальные условия для зачатия и прикрепления эмбриона. Если же зачатия не происходит, то начинаются месячные и орган постепенно возвращается к своему нормальному состоянию.
Что значит рыхлая шейка матки? Это состояние, при котором плотность и упругость тканей этого органа немного (или значительно) снижается. Тонус шейки снижается, может даже немного приоткрыться зев. Это нормально на ранних сроках беременности, а также непосредственно перед родами. Однако, если такое состояние возникает во время средних сроков беременности, то оно может привести к преждевременным родам и выкидышам. А потому, услышав такой диагноз, многие будущие матери начинают волноваться. Но обосновано ли это, всегда ли такие изменения связаны именно с патологией?

Почему происходит?
Каковы основные причины возникновения такого явления? Его может вызывать достаточно много особенностей и факторов. Среди них такие, как:
- Частые механические повреждения, например, в ходе абортов, операций, диагностических исследований, сопровождающихся введением инструментов в матку через цервикальный канал;
- Ослабление общего органического и/или местного тканевого (что нередко бывает после операций или травм) иммунитета;
- Значительное падение тонуса матки и малого таза в целом;
- Нарушения гормонального баланса, как со стороны половой системы, так и в результате тех или иных эндокринных заболеваний;
- Недавние или довольно давно прошедшие тяжелые роды;
- Некоторые типы врожденных изменений (гипоплазия, инфантилизм матки, иные отклонения и патологии этого типа, малое количество эластичных соединений в тканях, наследственная предрасположенности к низкому тонусу органов в целом, и малого таза в частности).
Важно понимать, что явление не только достаточно серьезное само по себе (особенно, при беременности), но и вызывается серьезными патологическими процессами. Потому, даже если никакая негативная симптоматика не проявляется, его все равно следует своевременно пролечивать.
В этот период изменения наступает под действием гормонов. Матка размягчается в первые дни беременности для того, чтобы эмбрион мог лучше закрепиться, и ему было обеспечено полноценное питание. Но постепенно, еще в течение первого месяца, орган приходит в свое более или менее нормальное состояние. Теперь он будет претерпевать некоторые изменения на протяжении вынашивания, но рыхлая матка в следующий раз появится уже только за несколько дней до родов.
При этом цервикальный канал слегка расширится, тонус шейки упадет, и она укоротится. Все это происходит в рамках подготовки организма к родам и призвано облегчить родовой процесс для будущей матери. То есть такие изменения считаются нормальными и лечения не требуют.
Однако если такое явление возникает на 20-30 недели вынашивания, то необходимо начинать лечение, так как такое состояние может привести к преждевременным родам. При этом наиболее критичной в этом плане считается срок в 24 недели. Если разрыхление возникнет на этой неделе, то избежать преждевременных родов часто не удается.
Если при беременности разрыхление считается нормальным на некоторых этапах, и патологическим на других, то в случае с отсутствием беременности, такое явление всегда является признаком патологии. Чаще всего в таких случаях имеет место диагноз ИЦН – истмико-цервикальная недостаточность. Она может быть функциональной (развивающейся в результате избытка мужского полового гормона, или при недостатке прогестерона), или органической (формирующейся в результате травм от хирургических вмешательств и процедур или в результате тяжелых родов).
Фактически, первый тип вызывает снижение тонуса мышц, эластичности органа и небольшое изменение в тканевом составе (не всегда). Второй тип опасен тем, что на шейке формируются рубцы и разрывы. При этом эластичные волокна ткани заменяются на соединительные, фиброзные, что, в конечном итоге, тоже негативно сказывается на тонусе органа.
Симптоматика
Имеет ли такое явление какие-либо негативные симптомы и можно ли его у себя заподозрить? Оно может протекать как вовсе бессимптомно, так и давать некоторые неспецифические проявления. Среди них:
- Ноющие боли, тяжесть или чувство распирания внизу живота;
- В редких случаях, дискомфорт при половом акте;
- Резкие болевые ощущения или покалывания во влагалище, имеющие кратковременный характер;
- Нормальные, но слишком обильные выделения цервикальной слизи;
- Примесь крови в вагинальных выделениях;
- Кровотечение вне менструации.
Наиболее тяжело данное состояние диагностировать у женщин, которые не рожали. Это связано с тем, что в абсолютном большинстве случаев, у этой категории пациенток патология вообще никак не проявляется и обнаруживается случайно.
Диагностика
Состояние достаточно сложно диагностировать до беременности. Обычно, оно обнаруживается только при осмотре после первого выкидыша. Диагностируется оно в ходе визуального осмотра с зеркалами и кольпоскопии. В редких случаях может также применяться гистероскопия, но в целом дополнительные вмешательства в матку в этом состоянии не рекомендуются.
Лечения
Лечение зависит от типа патологии и ее причин:
- Если состояние развилось в результате гормонального дисбаланса, то его лечат препаратами прогестерона (Дюфастон) на протяжении двух недель или более. Также в этом случае может быть установлено кольцо Майера – пессарий, на который теперь будет приходиться вся нагрузка;
- Если состояние вызвано травмами, то назначаются нестероидные обезболивающие и противовоспалительные препараты (Диклофенак), антибиотики широкого спектра действия (Амоксиклав) и препараты, восстанавливающие тонус матки. Антибактериальные препараты применяются до двух недель, препараты для тонуса матки – до двух месяцев.
При травматическом характере поражения хирургическое вмешательство проводится только при наличии значительных дефектов и рубцов. При беременности и когда это состояние имеет гормональные причины, шейку можно зашивать во избежание выкидыша. Проводится такая манипуляция на ранних или более поздних сроках.
Осложнения
Рыхлая шейка матки при беременности может приводить к выкидышам, преждевременным родам, травмам в ходе родового процесса. Общая дряблость органа теоретически может привести к его опущению и выпадению. Наиболее неприятным последствием такого явление вне беременности является бесплодие.
Профилактика
Как предотвратить развитие такого состояния? Очень важно внимательно относиться к контрацепции, стараться избегать абортов. Нельзя пренебрегать регулярными профилактическими осмотрами у гинеколога и сдачей анализа на гормоны. При использовании гормональной контрацепции нужно применять только те препараты, которые назначены специалистом.
Вывод
Из всего, написанного выше, можно сделать вывод, что рыхлая матка считается нормой только в трех случаях – накануне месячных, на самых ранних сроках беременности и непосредственно перед родами. Во всех остальных случаях излишнее разрыхление органа, а в особенности, его шейки, является патологией, которую следует своевременно лечить. Если пациентке был поставлен такой диагноз, то она должна строго выполнять назначения врача в целях сохранения репродуктивной функции, а главное, общего здоровья организма.

Основные причины увеличения матки
Основные причины увеличения матки могут иметь физиологический и патологический характер: если матка больше нормы, можно заподозрить наступление беременности, но когда тест отрицательный, или у женщины уже наступила менопауза, нужно обязательно разобраться, с чем связано изменение размера органа, так как это может указывать на серьезные заболевания.
В ряде случаев изменение размеров органа обнаруживают при прохождении женщиной медосмотра, но поводом для обращения к врачу может стать тревожная симптоматика в виде появления тянущих болезненных ощущений внизу живота и поясницы, возникновение нехарактерных выделений из половых путей.
Основные причины представлены в таблице.
| Физиологические | Патологические |
| Изменения в ходе менструального цикла | Формирование миоматозных узлов |
| Наступление беременности | Развитие эндометриоза |
| Изменения маточных тканей в перименопаузе | Наличие полипов и других доброкачественных или злокачественных новообразований |
| Изменения эндометриального слоя (гиперплазия) | |
| Кисты яичников | |
| Гипертрофия шейки матки | |
| Плохое сокращение матки в послеродовом периоде |
Расширение полости матки по УЗИ, причины которого нужно уточнять с помощью дополнительных методов диагностики (анализы крови на гормоны, взятие образца эндометрия, кольпоскопия), может быть обусловлено воспалительными процессами маточных тканей, развитием эндометриоза, формированием полипов и гиперплзаии эндометрия, началом онкопроцесса.
На УЗИ фиксируется измененная эхоструктура маточных тканей, заметны уплотнения разной величины в стенках полости матки, определяются образования, похожие на кисты в участках брюшной полости.

Какую тактику следует избрать для лечения основного заболевания, спровоцировавшего увеличение матки, решает врач по результатам диагностики:

Для ликвидации воспалительного процесса в полости матки применяют антибиотикотерапию, которую дополняют иммуномодуляторами, витаминами, общеукрепляющими средствами.- При необходимости нормализации уровня маточного кровоснабжения могут рекомендовать разные методы физиотерапии.
- В случае установления гормонального дисбаланса и нарушения цикла назначают медикаменты, способствующие естественному синтезу гормонов в достаточном объеме для восстановления регулярности менструаций, или рекомендуют прием оральных контрацептивов.
- При доброкачественных новообразованиях матки небольших размеров рекомендуют наблюдение за уровнем их роста в динамике. При стремительном увеличении не исключено хирургическое вмешательство, выполнение лапароскопии или гистероскопии.
- При подозрении на злокачественные изменения тела матки или эндометрия пациентку срочно направляют к онкологу.
Увеличенные размеры маточной полости определяются у женщины в ходе планового гинекологического осмотра.
Важно учитывать то обстоятельство, что многие патологические изменения тканей матки, приводящие к серьезным заболеваниям, на начальных этапах протекают бессимптомно. То есть женщина, которая не соблюдает график профилактических осмотров, может столкнуться с осложненным развитием патологии или ситуацией, когда консервативные методы лечения будут безрезультатны.
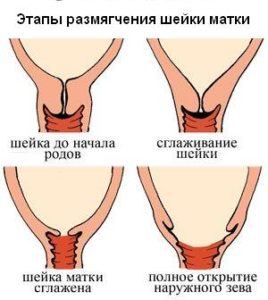
Цервикальный канал выполняет связующую функцию и обеспечивает сообщение внутренних и наружных органов половой системы. Он постепенно увеличивается с момента рождения девочки и до периода половой зрелости. Затем изменяет свой внешний вид после родов, отверстие становится щелевидным.
Нормальным считается такое строение половых органов девушки: полость матки начинается внутренним зевом и переходит в цервикальный канал шейки, переходящий в шейку матки и заканчивающий внешним зевом, а затем влагалищем. За счет подобного строения обеспечивается процесс естественного родоразрешения.
Зев матки открывается постепенно. Процесс раскрытия в родах начинается с внутреннего зева, а затем по мере схваток распространяется на внешний. Обратный процесс закрытия цервикального канала происходит по той же схеме, но длится не несколько часов, а около 3 недель. Особенность заключается в том, что наружный зев не восстанавливает свой внешний вид полностью, он становится щелевидным, что существенно ускоряет процесс раскрытия при повторных родах. Именно поэтому говорят, что у рожавших цервикальный канал расширен.
Заподозрить развитие патологии цервикального канала гинеколог может сразу в ходе осмотра влагалища в зеркалах. Врач не только оценивает состояние эпителия, но и обращает внимание на соответствие анатомических структур эталонным параметрам.
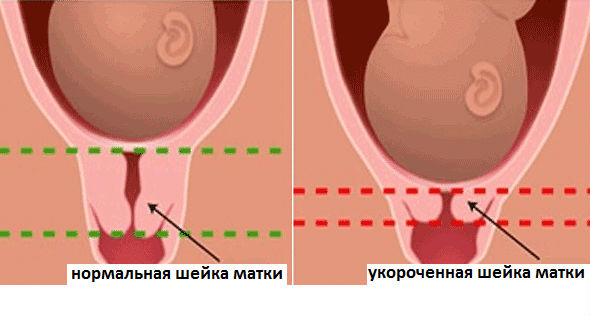
Нормальной принято считать длину около 3,5-4,5 см, при ширине не более 5 мм. Несоответствие данным показателям свидетельствует о рисках развития патологии. Исключением является физиологическое укорачивание в конце 3 триместра беременности. Такое изменение необходимо для обеспечения нормального родоразрешения.
При укорочении канала на сроке до 30 недели беременности проявляются риски ее неблагоприятного исхода, повышается вероятность преждевременных родов или выкидыша. Острое состояние купируют за счет наложения акушерской лигатуры или пессария. Такие методы призваны помочь женщине доносить беременность до 8 месяца и предотвратить преждевременное раскрытие.
Внимание! Диагноз расширение цервикального канала не представляет опасности для небеременной женщины, но такое нарушение способно указывать на развитие патологических процессов в репродуктивной системе.
- внутренний зев на УЗИ раскрыт более чем на 2 мм, диаметр остальных отделов в пределах нормы;
- прослеживается щелевидное расширение в верхней трети с увеличением количества желез шейки;
- деформация имеет воронкообразное строение;
- прослеживается расширение по всему протяжению на фоне размягчения и укорочения.
Диагностику патологии обеспечивают ультразвуковые методики, но опытный врач может заподозрить о наличии проблемы в ходе влагалищного осмотра и бимануального обследования.
Дилатацию или расширение цервикального канала при внутренней локализации проблемы обнаружить в ходе гинекологического осмотра нельзя. Для определения данных используют ультразвуковые методы. Для получения точной клинической картины гинекологи рекомендуют проводить исследование трансвагинальным методом, тогда цервикометрия будет точной.
Если точности и информативности данного метода недостаточно проводят МРТ органов малого таза. Этот метод обследования не входит в перечень манипуляций, рекомендуемых для первичной диагностики из-за недостаточной распространенности и высокой стоимости обследования.
В спектр рекомендуемых диагностических шагов входит и анализ мазка цервикального канала. Это исследование позволяет исключить вероятность развития воспалительных процессов и определить характер их течения. На этапе диагностики важно исключить наличие инфекций передающихся половым путем, потому что они могут выступать причиной расширения.
При проведении УЗИ у пациентки с расширением цервикального канала может быть обнаружено анэхогенное образование. Это объект, который не пропускает волны и визуализируется на экране монитора в виде плотного образования, имеющего темный или практически черный цвет. Полость его заполнена жидкостью, на мониторе прослеживается как пятно с ровной или неровной структурой. Его границы могут быть очерчены или нет. Чаще всего так выражается киста или полипы.
- наличие полипов в цервикальном канале (новообразования обеспечивают механическое расширение);
- единичное или множественное кистозное поражение выступает причиной расширения канала до 3-5 мм;
- аденокарцинома;
- миома;
- лейомиома;
- аденомиоз;
- цервицит;
- опухоль матки.
Отклонение от нормальных параметров может свидетельствовать о развитии серьезных проблем со здоровьем, потому игнорировать такой симптом запрещено. Расширение может быть естественным в период менопаузы, а изменение диаметра просвета у нерожавших женщин чаще всего имеет патологическую основу.
- высокая концентрация мужских половых гормонов в крови;
- многоплодная беременность;
- наличие родов в анамнезе;
- травмы и патологии строения половых органов женщины.
В случае, когда причина заключается в избытке мужских половых гормонов, для стабилизации состояния используют различные медикаментозные препараты. Лечение чаще всего проводится в условиях стационара, под постоянным контролем гинеколога. При многоплодной беременности и аномалиях строения женщине рекомендуют покой и последующую установку акушерского пессария на шейку матки. Это приспособление представляет собой своеобразное кольцо, позволяющее доносить беременность до необходимого срока.
Внимание! Наиболее распространенная причина расширения цервикального канала у беременных – истмико-цервикальная недостаточность.
Цервикальный канал в период менопаузы изменяет свое строение под действием гормональной перестройки. Его стенки утрачивают эластичность и продуцируют слизь в меньших количествах. Влагалище становится сухим. На фоне таких изменений создаются предпосылки для развития инфекционных болезней из-за снижения местного иммунитета. Вероятность их развития возрастает у женщин, имеющих в анамнезе аборты и выскабливания маточной полости.
- цервицит;
- серозометра;
- миома;
- полипы;
- гиперплазия эндометрия.
Основой прогресса данной патологии у женщин с угасающей репродуктивной функции является недостаточная продукция женских половых гормонов. Изменения строения могут проявляться на фоне продолжительного использования контрацептивов для устранения симптомов климакса. Несмотря на естественную основу, проблему игнорировать нельзя.
Лечение изменений размера и строения органа
Если женщина не планирует беременность и не определяет существенных жалоб на свое самочувствие, лечение не проводят. Расширение опасно лишь в случае, когда оно становиться причиной массивных кровопотерь, проявляется по причине новообразований в просвете или препятствует беременности.
При выявлении опухолей и кист принимается решение о необходимости проведения хирургической операции. Врачи отдают предпочтение органосохраняющим операциям. Чтобы не отнимать у женщины возможность стать матерью в будущем, но такие тактики неприменимы в случае со злокачественными процессами, например при аденокарциноме.
Нетравматичные методики лечения рака применимы только на ранних стадиях процесса. При прорастании в соседние органы проводятся радикальные операции в совокупности с лучевой и химиотерапией. Такой алгоритм действий является наиболее результативным протоколом лечения злокачественных новообразований.
Если причина расширения заключается в цервиците или кисте используют консервативные методики. Лечение должно быть комплексным с использованием противовоспалительных средств, системных и местных антибактериальных препаратов. Лечение аденомиоза ШМ обеспечивают гормональные препараты. Схема лечения этих заболеваний может быть дополнена физиотерапевтическими методами.
Расширение цервикального канала не менее опасно при беременности. Будущей матери показана экстренная госпитализация в связи с риском преждевременного прерывания беременности. Нужно помнить, что риск развития истмико-цервикальной недостаточности возрастает при многоплодной беременности и повторных родах, поэтому нужно заблаговременно побеспокоиться о соблюдении правил предосторожности. При своевременном врачебном вмешательстве и постоянном наблюдении женщина может успешно доносить и родить здорового ребенка.
Расширение цервикального канала может означать, что в организме женщины развивается серьезная патология, но смыкать его нужно не всегда. Если патология проявилась в период постменопаузы и не провоцирует появления острой симптоматики, показан врачебный контроль, медикаментозная терапия применяется лишь в случае выявления рисков для здоровья женщины.
Пациенткам репродуктивного возраста, а особенно женщинам планирующим беременность лечение необходимо в обязательном порядке. Нужно учитывать, что цервикальный канал должен соединять полость матки с выходом через влагалище и обеспечивать удаление содержимого из полости матки в виде кровотечений. Нарушение может значить изменение фертильности, потому что сперматозоид не сможет попасть в маточную часть.
Почему нельзя игнорировать появление нарушений в строении репродуктивных органов? Заболевания репродуктивной системы всегда протекают стремительно и могут стать причиной возникновения серьезных проблем. Поскольку многие болезни не проявляются симптоматически и их невозможно выявить самостоятельно, ВОЗ рекомендует женщинам посещать гинеколога минимум 1 раз год, девушкам с отягощенным анамнезом 2 раза в год.
Лечение изменений размера и строения органа

Приблизительный размер матки женщина может представить, взглянув на свой сжатый кулак. Усредненные размеры органа у женщин репродуктивного возраста варьируются в следующих пределах:
- длина – от 40 до 70 мм;
- ширина – от 40 до 50 мм;
- толщина – от 35 до 45 мм.
Если женщина еще не беременела, параметры отличаются в сторону уменьшения приблизительно на 10 мм. Вес органа у нерожавшей женщины – от 45 до 60 г, у рожавшей — около 80 г, что обусловлено гипертрофией мышечного слоя в период вынашивания плода. Средний объем около 6 см³.
Матка, как основной орган реализации репродуктивной функции, обеспечивает вынашивание плода. Это мышечный полостной орган, состоящий из 3-х слоев:
- периметрия – наружного серозного слоя;
- миометрия – среднего мышечного слоя;
- эндометрия – внутренней слизистой оболочки.
На размеры матки влияет:
- возраст пациентки;
- количество беременностей;
- тип телосложения и конституция женщины;
- фаза менструального цикла.
Увеличение усредненных показателей свидетельствует о нарушениях, природу которых следует прояснить. Для того изначально гинеколог назначит УЗИ, анализы на гормоны и другие методы диагностики для выявления причины.
Лечение изменений размера и строения органа
Матка физиологически увеличивается перед месячными, это вариант нормы, что не должно пугать женщину. На сколько происходят изменения и за какое количество дней это происходит до очередной менструации, является индивидуальным показателем и зависит от длительности цикла, возраста женщины, количества родов.
При 28-дневном цикле овуляция отмечается приблизительно на 14-е сутки, то есть в это время немного увеличенный размер матки не считается отклонением, в длину она может достигать 60-70 мм. Если этот показатель больше, гинеколог рекомендует сделать УЗИ.

Размер органа может быть несколько увеличен, если матка достаточно не сокращается при месячных. Такая ситуация может возникнуть после родов, тогда женщине назначают препараты для стимуляции сократительной способности матки.
Рыхлая матка — что это значит
Рыхлая матка – это состояние органа, при котором его эндометриальный слой на этапе овуляции готовится принять оплодотворенную яйцеклетку. Это не считается отклонением в середине менструального цикла. В норме у здоровой женщины матка плотная, шейка гладкая накануне начала нового цикла, поскольку после очередной менструации ее зев закрывается.
В овуляторный период рыхлость тканей должна обеспечить надежное закрепление плодного яйца при успешном оплодотворении. Если зачатие не состоялось, ткани возвращаются к своему прежнему состоянию.
Рыхлость шейки матки наблюдается сразу после успешного зачатия. В другие периоды беременности подобное состояние матки может стать причиной выкидыша, поэтому женщина должна постоянно наблюдаться у гинеколога.
Большая матка – это один из признаков воспаления внутри полости органа с переходом на все ее слои. В этом случае дополнительно беспокоят боли внизу живота, патологические выделения, возможно повышение температуры тела.

