В связи с тем, что бесплодие не является самостоятельным заболеванием, а возникает вследствие нарушения или недостаточной функции ряда органов и систем женского организма, не существует единого лечения, его необходимо индивидуализировать в каждом отдельном случае. Оно должно быть самым тщательным и проводиться после всестороннего обследования.
Терапию женского бесплодия проводят консервативными методами (в амбулаторных условиях) и хирургическими (в стационаре).
Консервативная терапия бесплодия требует от врача не только соответствующей квалификации, но и большой настойчивости, выдержки.
По вполне понятным причинам доминирующее значение принадлежит лечению трубного бесплодия. Большая роль придается тепловой рассасывающей терапии, создающей гиперемию в области малого таза. Наиболее
эффективным является курортное грязелечение, а также лечение привозными грязями или торфом. Хорошие результаты оказывают парафин, озокерит. Из электрофизиотерапевтических средств рекомендуют также диатермию и ионогальванизацию с использованием препаратов, обладающих рассасывающим действием (ихтиол, йод, ронидаза и др.). Применение световых процедур, горячие спринцевания, гинекологический массаж и другие носят только вспомогательный характер.
При трубном бесплодии можно применять брюшнокрестцовую диатермию, один электрод устанавливают непосредственно над лоном, а другой — в области крестца. Лечение состоит из 20 процедур продолжительностью от 10 до 30 мин. Сила тока равна 1,5 а. При влагалищно-брюшном методе диатермии активный электрод вводят во влагалище, а второй — над лонным сочленением. При влагалищно-абдоминально-крестцовом методе диатермии одновременно осуществляется воздействие на области живота, крестца и влагалища.
Диатермию можно повторять несколько раз после перерыва между курсами лечения.
Ионофорез проводят различными лекарственными препаратами, 20—25 сеансов на курс лечения. Продолжительность каждой процедуры 10—20 мин.
Для достижения наибольшей результативности физиотерапевтического лечения у больных бесплодием необходимо соблюдать следующие правила:
1) лечение должно быть комплексным и включать грязевые, водные и электропроцедуры;
2) нужно проводить не менее 10—12 процедур грязелечения, курс которых повторять несколько раз каждые б месяцев;
3) комплексную терапию следует проводить в условиях санатория или под наблюдением врача женской консультации с соблюдением правильного режима питания и сна;
4) лечебные процедуры начинают сразу по окончании менструации с тем, чтобы потеря дней была минимальной;
5) путевки в бальнеологические санатории и лечебницы нужно распределять через кабинеты бесплодия в женских консультациях, а больные, направляемые на лечение, должны быть подвергнуты всестороннему обследованию.
Большое признание в комплексе лечения трубного бесплодия получил метод гидротубации. Методика ее состоит во введении через матку в полость трубы лечебных растворов. Можно рекомендовать следующий состав препаратов для гидротубации: смесь, состоящую из теплого физиологического раствора 30 мл, 500 тыс. ЕД пенициллина, 20 мл 0,5% раствора новокаина, 50 мг гидрокортизона и 64 ЕД лидазы. Вместо пенициллина можно применить другой антибиотик или 10% раствор этазола. Перед проведением гидротубации целесообразно больной ввести одно из спазмолитических средств во избежание спазма фаллопиевых труб.
Гидротубацию проводят обычно 2—3 раза в неделю с таким расчетом, чтобы на 1 менструальный цикл было сделано 6—8 сеансов. Количество курсов гидротубации определяется эффективностью лечения. В среднем колеблется от 2 до 5—8. При проведении данного метода лечения одновременно можно следить и за проходимостью фаллопиевых труб (при условии, что в аппарат для гидротубации вмонтирован манометр). Если же это невозможно, необходимо в конце лечения провести пертубацию для оценки его эффективности.
Больных с обостряющимися хроническими аднекситами, являющимися причиной бесплодия, желательно направлять в стационар для комплексной терапии, заканчивать которую можно в амбулаторных условиях (см. выше). Если обнаруживаются рубцовые изменения в придатках матки, необходимо исключить туберкулезную природу воспаления, а при подтверждении ее направить больную для лечения в соответствующие специализированные гинекологические отделения. При отсутствии их лечение должно проводиться на месте.
Лечение проводится комплексное и состоит из гигиенодиетического режима: лечение антибиотиками, климатотерапии, симптоматического лечения, а иногда и оперативного. Показаны также и общеукрепляющие средства (витамины, препараты железа, мышьяка, кальция и др.).
Терапевтические мероприятия по поводу бесплодия в тех случаях, когда у женщины не обнаружено непроходимости фаллопиевых труб, а у ее мужа не выявлено патологии со стороны спермы, являются весьма затруднительными. В этих случаях необходимо выявить наиболее благоприятный срок для зачатия; рекомендовать регулирование половой жизни; устранить дисфункцию матки и ее шейки в отношении характера нарушений нормального химизма отделяемого из гениталий, а также анатомических препятствий к проникновению в нее сперматозоидов и, наконец, необходимо помнить о воздействии общих терапевтических мероприятий на организм мужа и жены.
Регулированию половой жизни следует придавать значительное внимание. Половые сношения не должны быть слишком частыми, так как могут привести к развитию спермоиммунитета и вызвать образование неполноценных сперматозоидов. Половые сношения следует рекомендовать 1—2 раза в неделю. В то же время слишком редкие половые сношения снижают возможность зачатия в наиболее благоприятные дни.
В тех случаях, когда во время полового акта из влагалища вытекает сперма, женщине следует рекомендовать наиболее выгодное положение с возвышением нижней половины тела.
Для нормализации химизма влагалища и слизи цервикального канала рекомендуют влагалищные спринцевания раствором питьевой соды (пол чайной ложки на 1 л теплой воды) за 2—3 часа до полового сношения. Одновременно с этим проводят обработку цервикального канала 3% раствором бикарбоната натрия и гиалуронидазы, для чего в шейку матки вводят зонд, на который наматывают стерильную вату, смоченную этим раствором. Обычно проделывают таких 3—4 процедуры в дни, предшествующие овуляции.
При наличии гормональной дисфункции (ановуляторные циклы, гипоплазия половых органов, нарушения менструального цикла) проводят замещающую, дополняющую или стимулирующую терапию, о чем было сказано в соответствующих разделах. Следует еще раз отметить, что в последнее время лечение эндометриоза как одной из причин женского бесплодия является эффективным при назначении гестагенных препаратов, которые подавляют овуляцию при систематическом их применении. Лечение продолжается на протяжении 8—10 месяцев, после чего наблюдается, с одной стороны, ликвидация очага эндометриоза, а с другой — нормализуется процесс овуляции (Н. Николов, Бр. Папазов, 1971). Из гестагенов можно рекомендовать Lindinol, Ovosiston и др.
Нельзя забывать о значении общих терапевтических мероприятий при лечении бесплодного брака. В этом отношении следует иметь в виду, что нарушение овогенеза может быть обусловлено недостатком витаминов С, А, комплекса В и особенно Е. Назначение их при бесплодии является необходимым.
В некоторых случаях следует прибегать к применению средств, стимулирующих половое чувство. К ним относят йодхимбин, стрихнин, препараты фосфора.
При неврастении необходимо назначать тонизирующие и седативные средства, а также соблюдение режима обоими супругами. Полезны также гидропроцедуры (хвойные ванны, морские и речные купания), гальванический воротник с кальцием по Щербаку.
Одной из самых важных мер профилактики бесплодия женщины является предупреждение воспалительных заболеваний, а при их возникновении — своевременное лечение. Необходимо вести борьбу с применением вредных противозачаточных средств, особенно внутриматочным введением различных химических препаратов.
Следует иметь в виду, что профилактика бесплодия должна начинаться уже с периода полового развития девочки. Во всех случаях нарушения обмена веществ в детском возрасте и при нарушениях менструального цикла необходимо проводить своевременную и квалифицированную терапию.
Недопустимы браки с ближайшими родственниками, так как при этом понижается детородная функция.
Для ее сохранения необходимо своевременно предпринимать меры по оздоровлению женского организма при интоксикациях и различных истощающих заболеваниях.
Правильная постановка работы родовспомогательных учреждений является важным звеном в профилактике вторичного бесплодия.

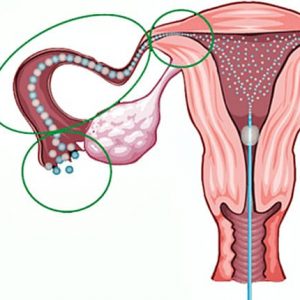
Трубным бесплодием называется невозможность забеременеть ввиду функциональных или структурных изменений маточных труб. Перитонеальным бесплодием называется отсутствие беременности из-за наличия спаек в малом тазу. Так как трубное и перитонеальное бесплодие наблюдается у одних и тех же пациенток, в гинекологии обе формы объединены и носят название трубно-перитонеального бесплодия (ТПБ).
По данным разных авторов частота данного вида бесплодия составляет 20 – 74%.
Анатомия и физиология яйцеводов
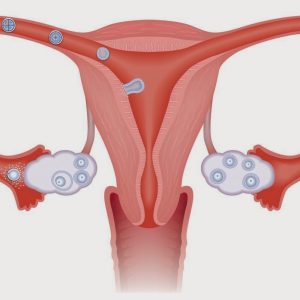
Маточные или фаллопиевы трубы берут начало с обеих сторон дна матки (маточные углы), располагаются вверху широкой маточной связки и направляются к яичникам. С одного конца яйцеводы выходят в матку, с противоположного в брюшную полость, ближе к яичникам. Яйцевод имеет несколько отделов:
- интерстициальный, располагающийся в глубине маточной стенки;
- перешеечный, физиологически сужающийся;
- ампулярный, расширяющийся в диаметре сразу за перешейком;
- воронка, снабженная бахромчатыми выростами (охватывает яичник).
Длина яйцевода около 10 – 12 см, диаметр от 1 до 10 мм (в зависимости от отдела). Стенка яйцевода имеет три слоя: внутренний покрыт слизистой оболочкой, средний представлен гладкой мускулатурой, наружный окружен серозой.
Физиология
За счет сокращения мышечного слоя фаллопиевых труб возникает их перистальтика, движения которой направлены от ампулярного отдела яйцевода в сторону матки. Наибольшая активность перистальтики отмечается к началу овуляции. Накануне овуляции усиливается венозное кровенаполнение в воронках труб, это приводит к их отеку и сокращает расстояние между яичниками и воронками. К функциям яйцеводов относятся:

захват яйцеклетки ворсинками воронки;- транспортировка сперматозоидов из маточной полости в ампулярный отдел;
- совершение оплодотворения;
- доставка оплодотворенной яйцеклетки в матку для дальнейшей имплантации.
Классификация
ТПБ обусловлено двумя факторами:
- Трубный фактор:
- трубное бесплодие по функциональному типу – анатомические изменения яйцеводов отсутствуют, имеется лишь нарушенная сократительная активность труб в виде гипотонуса, гипертонуса либо дискоординации;
- трубное бесплодие органического типа – представлено анатомическими преобразованиями (непроходимостью) яйцеводов либо их отсутствием.
- Перитонеальный фактор: перитонеальное бесплодие диагностировано у 40% пациенток и вызвано наличием спаечного процесса в малом тазу, возникшего после оперативного вмешательства, воспалительного заболевания либо на фоне эндометриоза.
Также ТПБ, как и остальные формы бесплодия, разделяют на первичное (отсутствие беременностей вообще) и вторичное (в прошлом гестации имелись). В систематизации ТПБ имеет значение его степень:
- относительное бесплодие – зачатие и последующее наступление беременности естественным путем возможно после прохождения определенного лечения;
- абсолютное бесплодие – естественное наступление беременности невозможно ввиду полной непроходимости яйцеводов либо их отсутствия (необходимо использование вспомогательных репродуктивных технологий).
Причины трубно-перитонеального бесплодия у женщин
Причины ТБП разнообразны и зависят от его формы:
- Функциональные расстройства маточных труб. Триггерами при данном типе патологии выступают: хронический стресс, лабильность психики, гормональный дисбаланс (нарушение производства половых гомонов, гиперандрогении различного генеза), расстройства выработки простагландинов, врожденная патология яйцеводов (длинные, извитые либо наличие в них эмбриональных кист, внутристеночных сращений или стеноза).
- Органические изменения яйцеводов. Вызываются воспалительными болезнями малого таза (эндометрит, аднексит, пельвиоперитонит, аппендицит), перенесенными оперативными вмешательствами, диагностическими процедурами (гистеросальпингография, гинекологические и общехирургические операции, прерывание беременности, гидротубация, выскабливание полости матки). Также непроходимость яйцеводов могут провоцировать опухоли малого таза, сдавливающие трубы (миоматозные узлы, кистомы яичников), наружный эндометриоз, гнойно-септические послеродовые осложнения.
Эндометриоз способствует возникновению ТПБ не только благодаря формированию спаек вокруг труб, перетягивая их и перегибая, но и прорастанием эндометриодных гетеротопий в полость яйцеводов, что вызывает их обструкцию.
- Перитонеальное бесплодие. Формирование спаек в малом тазу происходит после перенесенных воспалительных болезней репродуктивной сферы и операций (аппендэктомия, консервативная миомэктомия, операции на придатках).
Патогенез
Основным моментом в механизме развития ТПБ выступают трудности в транспортировке зрелой яйцеклетки из яичника в просвет трубы, а при ее оплодотворении доставка зародыша в полость матки. Если просвет трубы полностью закрыт, проникновение в нее яйцеклетки и сперматозоидов становится невозможным. При функциональном типе трубного бесплодия перистальтика трубы расстраивается (ускоряется, замедляется либо дискоординируется), что ведет к слишком раннему (до момента оплодотворения) поступлению яйцеклетки в маточную полость, либо к запоздалой ее доставке в матку, в результате эмбрион прикрепляется в трубе (трубная беременность).
Симптомы трубно-перитонеального бесплодия у женщин
Типичные симптомы, свидетельствующие о наличии ТПБ, отсутствуют. О бесплодии свидетельствует невозможность зачать в течение года регулярной половой жизни без применения средств контрацепции. При наличии трубной и/или перитонеальной форме бесплодия могут иметь место следующие клинические признаки:
- постоянные, различной интенсивности боли внизу живота;
- усиление болей при изменении положении тела или физической нагрузке;
- альгоменорея;
- расстройства мочеиспускания, дефекации (учащенное мочеиспускание, запоры и боли при дефекации);
- диспареуния;
- бели (от желтоватых до зеленоватых, гноевидных).
Все перечисленные симптомы, за исключением патологических выделений, обусловлены спаечным процессом в малом тазу.
Менструальная функция при ТПБ, как правило, не нарушена, ритм и периодичность менструаций сохраняются.
Как диагностировать трубно-перитонеальное бесплодие
Диагностика ТПБ начинается со сбора анамнеза пациентки, в котором врач выясняет наличие хронических воспалительных гинекологических и экстрагенитальных болезней (хронические аднекситы, тонзиллиты, отиты, колиты), течение постабортного, послеродового и постоперационного периодов, альгоменореи, диспареунии, синдрома тазовых болей. Имеет значение число половых партнеров у пациентки, наличие урогенитальных воспалительных болезней у них. Также изучение анамнеза включает перенесенные лечебно-диагностические манипуляции (выскабливание полости матки, зондирование матки, гистероскопия и другое).
Проведение гинекологического осмотра помогает выявить косвенные признаки спаечного процесса и хронического аднексита: увеличенные и болезненные придатки, тяжистость в паховых областях, укорочение влагалищных сводов, ограничение подвижности матки и отклонение ее в сторону (кзади, вправо или влево).
Из лабораторных методов исследования применяют:
- бактериоскопия влагалищных мазков (стенки влагалища, шейка матки, уретра);
- бак. посев влагалищных выделений (идентификация возбудителя, определение чувствительности его к антибиотикам);
- ПЦР для диагностики скрытых половых инфекций (хламидии, уреаплазмы, цитомегаловирус и прочее).
Инструментальная диагностика:

Гистеросальпингография. Основной метод выявления ТПБ. Заключается во введении контраста в просвет маточных труб с целью установления их проходимости и структурных изменений (сужение, кисты, сращения). Выполняется на 5 – 7 день цикла (во вторую возможно получение ложного результата непроходимости яйцеводов ввиду секреторных изменений в слизистой матки). Не проводится в периоды обострения хронических воспалительных болезней (эндометрит, аднексит) и кровянистых выделений.- Ультразвуковая гистеросальпингография. Является более щадящим методом по сравнению с рентгенологической, заключается во введении в яйцеводы физиологического раствора. Оценка их состояния проводится аппаратом ультразвуковой диагностики. Противопоказания и условия выполнения те же, что для рентгенологической гистеросальпингографии.
- Кимопертубация. Метод заключается в продувании углекислым газом или воздухом фаллопиевых труб с целью оценки их сократительной активности. Выполняется в первую фазу цикла при условии отсутствия инфекционных процессов половой сферы. Позволяет установить проходимость яйцеводов (положительный френикус-симптом: боли в надключичной области справа, боли в плечах).
- Фаллопоскопия. Заключается в осмотре слизистой яйцеводов с помощью эндоскопа, который вводится со стороны матки. Процедура противопоказана при наличии беременности или подозрении на нее, кровянистых выделениях, воспалительных процессах, раке шейки матки, тяжелой экстрагенитальной патологии.
- Лапароскопия. Наиболее информативный метод. Позволяет диагностировать спайки, их распространенность и сопутствующую патологию (эндометриоз, субсерозная миома, новообразования яичников).
Лечение трубно-перитонеального бесплодия у женщин
В целях ликвидации ТПБ применяют консервативную терапию и оперативное лечение (определяется формой патологии). Терапия трубного бесплодия функционального типа включает:
- психотерапию, нормализацию эмоционального состояния;
- аутосуггестию – самовнушение, что бесплодие излечимо;
- успокоительные,транквилизаторы;
- спазмолитики (нормализация сократимости яйцеводов);
- ингибиторы синтеза простагландинов (снятие гипертонуса фаллопиевых труб): индометацин, нурофен);
- коррекцию гормонального дисбаланса;
- физиолечение (бальнеотерапия, электростимуляция яйцеводов, СМТ).
Методы консервативной терапии при органическом поражении труб и спаечном процессе:
- антибиотикотерапия после выявления чувствительности к препаратам выделенного возбудителя;
- стимуляция иммунитета (иммуномодуляторы, общеукрепляющие средства, витамины);
- рассасывающая терапия (ферменты: продигиозан, лидаза, биостимуляторы: алоэ, метилурацил, гормоны: кортикостероиды, тампоны, продувание труб);
- физиолечение (фонофорез ферментов, НПВС, биостимуляторов, электростимуляция яйцеводов и матки, гинекологические ванны);
- гинекологический массаж.
Оперативное вмешательство
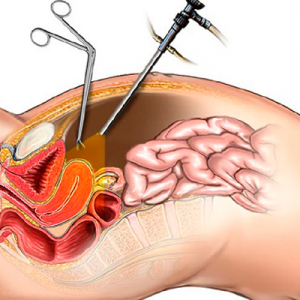
Хирургический метод в лечении ТПБ считается наиболее эффективным способом устранения проблемы и рекомендуется применять через 6 – 12 месяцев после проведения консервативной терапии при отсутствии эффекта (беременность не наступает).
Предпочтение отдается лапароскопическим методикам, при которых травматичность оперируемых тканей ниже, следовательно, меньше риск формирования новых спаек, восстановление трудоспособности происходит быстрее, возможности проведения реконструктивных операций на яйцеводах шире.
При отсутствии эффекта от хирургического лечения либо при наличии бесперспективной ситуации пациентке рекомендуют прибегнуть к ЭКО. Но если беременность не наступает или невозможна путем выполнения ЭКО, шанс стать мамой дает суррогатное материнство.
Список реконструктивно-пластических операций на яйцеводах:
- сальпинголизис – заключается в рассечении спаек и высвобождении яйцеводов, устранении их перегибов;
- фимбриолизис в сочетании с фимбриопластикой – проводится освобождение от спаек фимбрий воронки яйцеводов с последующим восстановлением в них входов;
- сальпингостомия – формирование нового отверстия в заращенном участке ампулы трубы;
- сальпингосальпингоанастамоз – иссекается стенозированный участок трубы с дальнейшим наложением анастомоза между ее здоровыми концами;
- пересадка трубы – показана при обтурации яйцевода в интерстициальном отделе, производится на уровне здорового участка (подшивается к маточному углу).
Микрохирургические операции на фаллопиевых трубах не выполняются в случае:
- туберкулеза половой сферы;
- возраста более 35 лет;
- эндометриоза 3 – 4 степени;
- бесплодия выше 3 лет;
- выраженного спаечного процесса;
- внутриматочных образований (миоматозные узлы, полипы);
- значительных гидросальпинксов, если после их иссечения остается 5 и менее см здорового участка трубы;
- частых обострений аднексита.
Прогноз
Зависит от степени и формы ТПБ. Наступление беременности в течение первого года после хирургического лечения наблюдается у 20 – 50% пациенток, в последующие годы вероятность зачатия снижается. Применение ЭКО приводит к гестации у 35 – 40% женщин.
Созинова Анна Владимировна, акушер-гинеколог
1,324 просмотров всего, 3 просмотров сегодня