По статистике, более 30% женщин обращаются к гинекологу по поводу ненормальных месячных (нерегулярных, обильных, болезненных и т.д.), бесплодию и невынашиванию беременности. Одной из частых причин данных жалоб является недостаточность желтого тела яичника, и, как результат, недостаточная выработка им прогестерона во вторую (лютеиновую или секреторную) фазу месячного цикла. Что же такое желтое тело яичника и на что влияет вырабатываемый ею гормон?
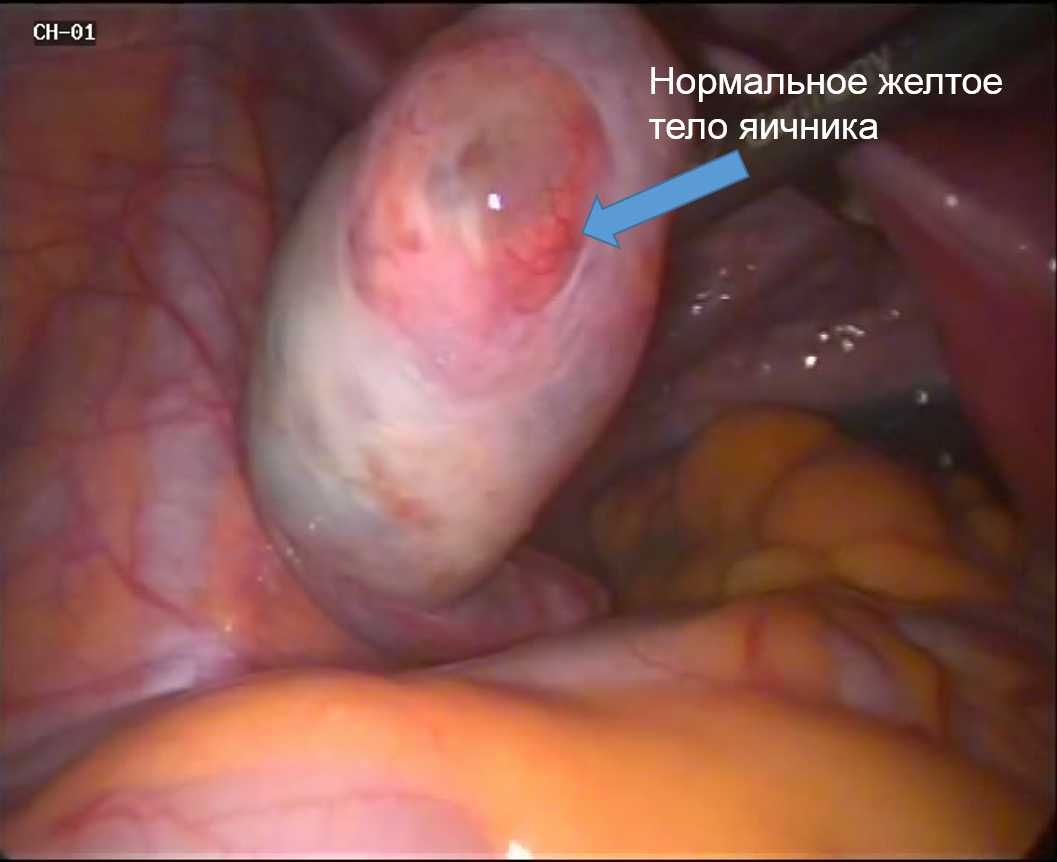
Желтое тело – это непостоянно существующая железа внутренней секреции, которая появляется только после овуляции, выделяет прогестерон и необходимо для сохранения беременности.

Из вышеперечисленного следует, что: желтое тело образуется только во вторую фазу цикла, существует для того, чтобы выделять прогестерон, который обеспечивает нормальное протекание цикла и способствует наступлению и сохранению беременности в течение первого времени. При отсутствии беременности оно отмирает и на его месте образуется белое тело. Следовательно, под недостаточностью желтого тела подразумевается синтез им прогестерона в недостаточных количествах, что приводит к вышеописанным проблемам.
Причины недостаточности желтого тела
Каковы причины, приводящие к патологии желтого тела:
1. Генетические обусловленная патология – как правило, такое возможно при изменении структуры Х хромосомы (абберации).
2. Патология яичников — характерирузуется снижением уровня всех гормонов, как яичника, так и гипофиза, по механизму обратной связи. Среди основных сюда можно отнести:
• Синдром поликистозных яичников
• Кистозное перерождение ткани яичника
• Онкология
• Постоперационная и постмедикаментозная (ятрогенная) недостаточность яичников
3. Патология гипофиза – может быть обусловлена:
• Онкологией
• Травмами
• Генетическими дефектами
В данном случае отмечается недостаточная выработки гормонов, характерных для конкретной зоны гипофиза (локальное поражение) либо всех гормонов, свидетельствующее о тотальном поражении (реже).
4. Патология других систем и органов. Сюда относятся:
• Печеночная недостаточность
• Почечная недостаточность
• Гиперпролактинэмия, гиперандрогенэмия и т.д.
Симптомы недостаточности желтого тела
В том случае, если, несмотря на вышесказанное, происходит оплодотворение, то могут появиться проблемы на стадии имплантации оплодотворенной яйцеклетки в эндометрий. В первую очередь это связано с неподготовленностью эндометриального слоя, его функциональной незрелостью.
Обследование при недостаточности желтого тела
Каковы диагностические мероприятия, способствующие выявлению недостаточности желтого тела:
1. Измерение уровня базальной температуры – метод устаревший, носящий в основном исторический интерес. Определение недостаточности по методу базальной температуры грубая ошибка, уже хотя бы потому, что уровень температуры может быть снижен и при нормальном прогестероне.
2. Определение уровня прогестерона в сыворотке крови – сдавать в среднем на 16-18-й день цикла, с интервалами в день-два, в течении нескольких месячных – это позволит исключить ошибку и точно выяснить количество прогестерона в интересуемый период. Норма:
Прогестерон — 1.59±0,3 нмоль/л – фолликулиновая фаза, 4.77±0.8 нмоль/л– овуляция, 29.6±5.8 нмоль/л – лютеиновая фаза.
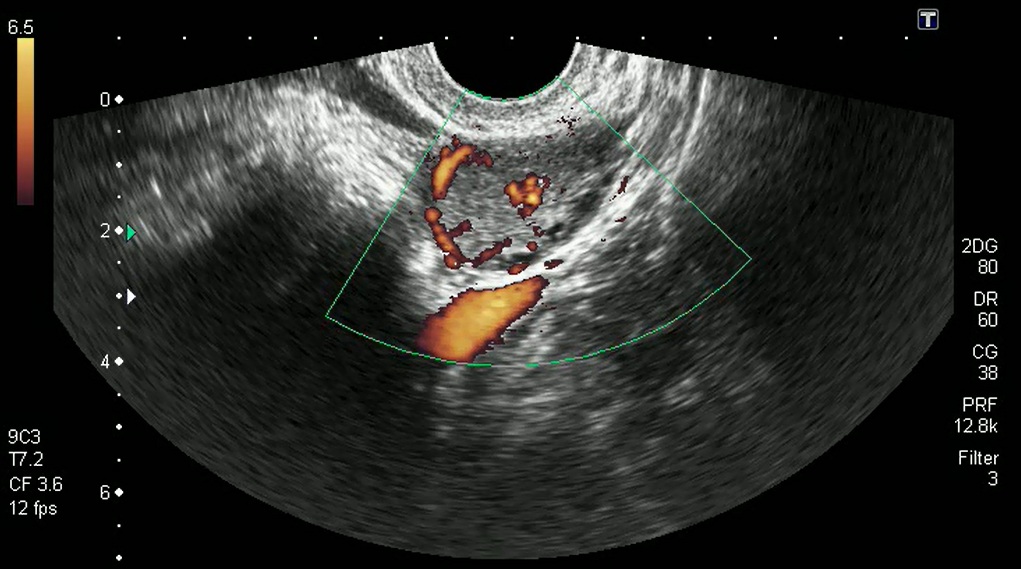
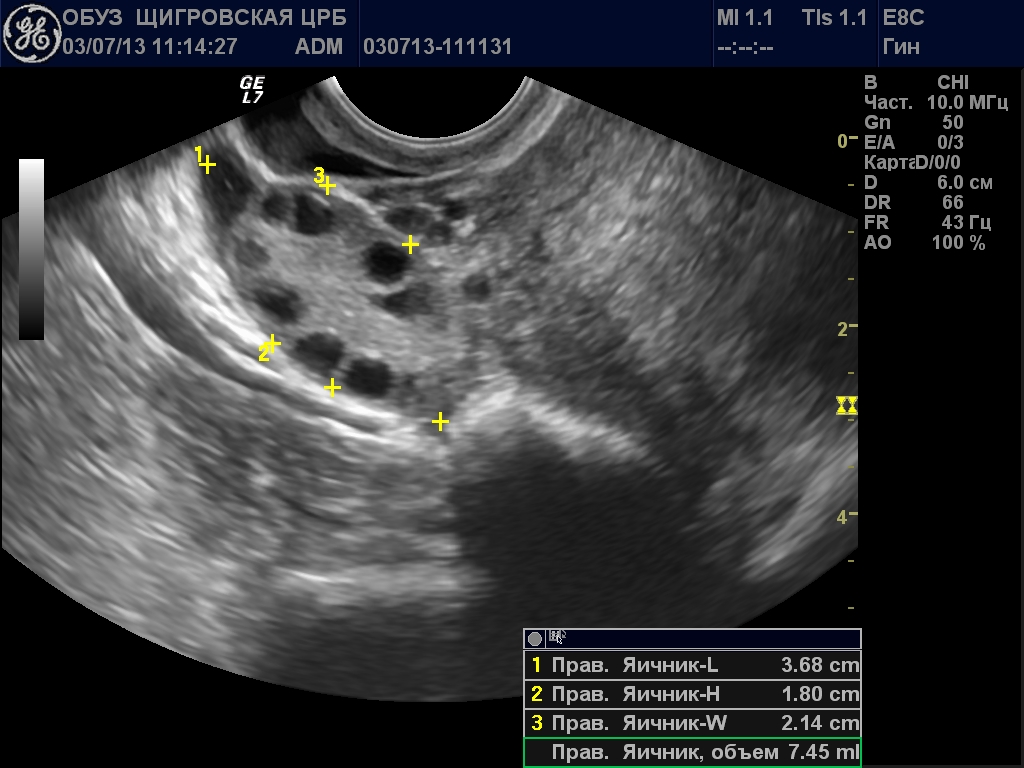
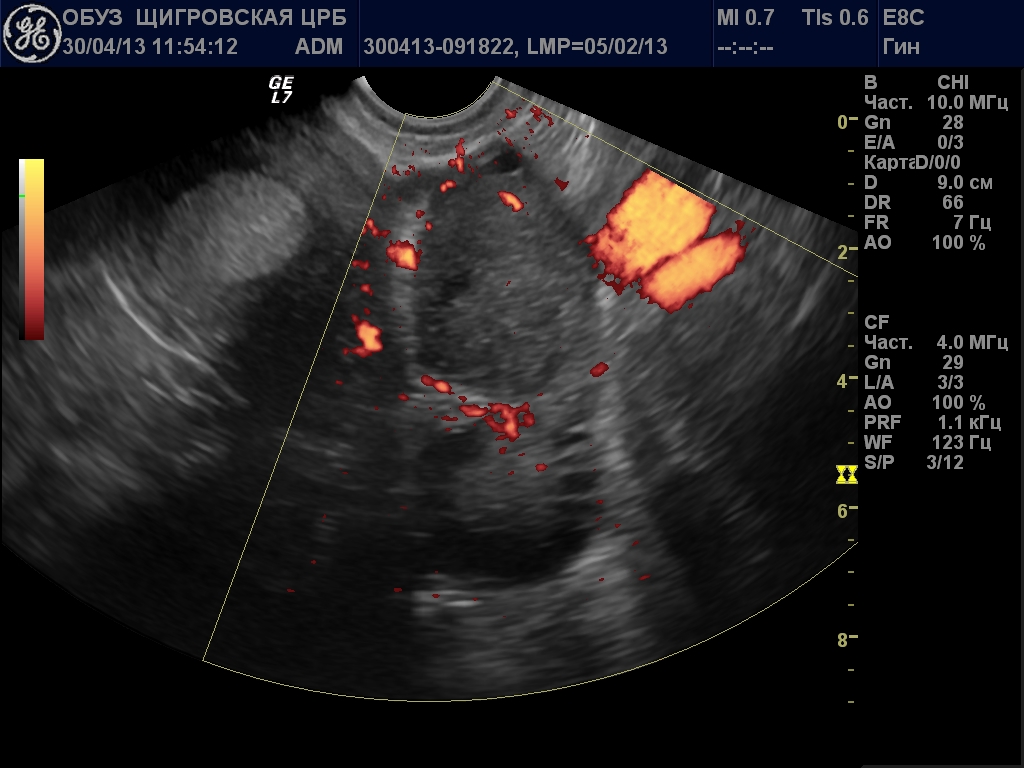
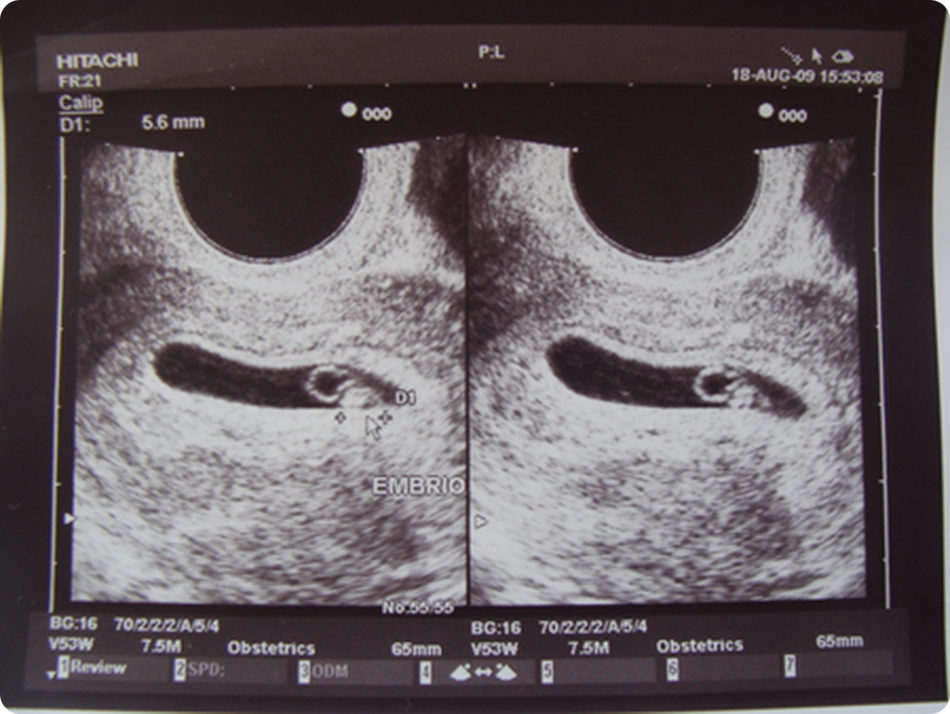
3. УЗИ исследование – определяются размеры яичника, его эхоструктуру, наличие или отсутствие в нем фолликулов, их нормальный рост, наличие желтого тела, его размеры. Исследование лучше проводить в динамике у одного специалиста.
4. При постоянном нарушении цикла, невынашивании – биопсия эндометрия на 26-й день цикла. Смотрят его соответствие дню цикла, характер ткани.
Лечение прогестероновой недостаточности
При наличии установленной причины и выяснении причин начинают с лечения основного заболевания. Для симптоматического лечение недостаточности желтого тела используют прогестерон-содержащие препараты. К ним относятся:
1. Утрожестан – натуральный прогестерон в капсулах – по 1 (200 мг) капсуле 2-3 раза в день во вторую половину менструального цикла.
2. Натуральный прогестерон в ампулах – как правило применяют в стационарах.
3. Дюфастон – полусинтетический прогестерон. Его назначают в дозе 1 таблетка 2 раза в сутки с 16 дня менструального цикла или сразу после овуляции (как принимать — подбирается под конкретную пациентку с учетом длины цикла и приема других препаратов).
Это основные препараты прогестерона, которые применяются в РФ. Кроме того бывают: вагинальные и ректальные свечи с прогестероном (назначают на 25-й день цикла), кожные кремы и т.д.
Лечение обязательно подбирается под каждую конкретную пациентку, поскольку неправильное и нерациональное назначение препаратов может привести к еще большим осложнениям и вообще прекратить овуляцию.
Обязательно необходимо производить контроль лечения: делать тест на овуляцию, смотреть содержание прогестерона в крови, наблюдаться на УЗИ.
Желтое тело образуется во второй фазе женского цикла сразу после процесса овуляции. В функцию желтого тела входит выработка прогестерона. Этот гормон снижает сокращения стенок матки, что необходимо для сохранности эмбриона.
Когда наступает третья неделя менструального цикла, главный фолликул разрывается, выпуская яйцеклетку. А на месте его разрыва и образуется данная железа желтого цвета. Кстати, такой оттенок ей придает лютеинизирующий гормон гипофиза.
Если оплодотворения к данному времени не произошло, у женщины наступает менструация, вместе с которой происходит отторжение эндометрия.
Формирование железы происходит в несколько этапов. Первый называется пролиферацией и начинается, когда из фолликула выходит яйцеклетка. Клетки фолликула активно делятся, образуя желтое тело.
Вторая стадия носит название васкуляризации, на которой в эпителиальные клетки происходит прорастание сосудов. Считается, что именно временная железа наиболее активно снабжается кровью, что обуславливает качественную выработку прогестерона.
Расцвет временной железы приходится на третью стадию, в течение которой и происходит выработка необходимых для беременности гормонов. Если яйцеклетка была оплодотворена, то железа продуцирует гормоны до тех пор, пока не сформируется плацента. Это занимает порядка 24 недель. Если же оплодотворения не было, активность железы длится всего одну-две недели.
Четвертая стадия – заключительная. Это стадия регресса, которая оканчивается менструацией, если оплодотворения не было. Гормоны прекращают продуцироваться, а лютеинизирующий гормон сокращается в количестве. В связи с тем, что прогестерон не вырабатывается желтым телом, матка начинает сокращаться, что и порождает ежемесячное кровотечение в женском организме.
Если же наступила беременность, эмбрион имплантируется в стенки матки. Оболочки эмбриона начинают вырабатывать ХГЧ, еще больше стимулирующий желтое тело на выработку прогестерона. С этого времени железа начинает играть огромную роль в правильном развитии и течении беременности вплоть до формирования плаценты. Впоследствии именно она вырабатывает прогестерон. При беременности четвертая стадия желтого тела наступает после того как его функции перенимает плацента.
Стоит отметить, что железа играет очень важную роль в развитии женского организма и в его циклических процессах. Функция желтого тела снижена у подростков, а также в период климакса. А у женщины 18-35 лет железа существует дольше. Именно правильная выработка прогестерона и эстрогена влияет на то, как будут происходить циклические процессы в женском организме, и как в стенки матки имплантируется эмбрион.
Недостаточность желтого тела
Данный фактор может стать одной из причин невозможности возникновения беременности. Это может быть связано с хромосомными патологиями или же с патологиями яичников. Во втором случае происходит снижение количества гормонов.
К недостаточности желтого тела может привести патология гипофиза, который вырабатывает лютеин.
Однако не только заболевания яичников и гипофиза могут приводить к бесплодию, но и патологи других органов. Например, печеночная или почечная недостаточность.
Симптомы неправильного формирования железы могут быть разными. Первый и самый распространенный – это нарушенный менструальный цикл, потому как выработка прогестерона минимальна.
Даже если беременность состоится, недостаточность желтого тела может повлиять на невынашивание. В этом случае организму будет не хватать прогестерона для того, чтобы ликвидировать маточные сокращения, и эмбрион просто не сможет надолго прикрепиться к стенкам матки.
Женская яйцеклетка
Яйцеклетка признана самой крупной клеткой в организме женщины и одной из самых важных. Именно от нее зависит, наступит ли беременность. Внутри яйцеклетки содержится большое количество питательных веществ для первоначального питания эмбриона. В данном случае можно провести аналогию с куриным яйцом, внутри которого содержится желток и белок.
Особо важной частью яйцеклетки является ядро, в котором содержится половина хромосомного набора. А вторую половину в яйцеклетку должна привнести отцовская половая клетка – сперматозоид. Когда они сливаются, происходит оплодотворение – образуется зигота. Внутри нее содержится полный набор хромосом, необходимый для формирования человека.
Стоит отметить, что запас яйцеклеток формируется еще внутриутробно. При рождении ребенок женского пола имеет около полутора миллионов фолликулов, которые представляют будущие яйцеклетки. Пока не наступит половое созревание, они не функционируют и находятся в покое. К сожалению, многие из этих полутора миллионов погибают. Когда наступает половая зрелость, в организме женщины остается не более 400 тыс. яйцеклеток.
Как формируется главная женская клетка?
Созревание яйцеклетки начинается с процесса роста фолликулов в первой менструальной фазе.
Однако из всех, начавших рост, лишь один его заканчивает, достигая в размерах 2см.
Если в маточной трубе произошло оплодотворение, в стенки матки поступает зародыш, путешествие которого занимает около недели. Если яйцеклетка не оплодотворяется, она погибает разу после овуляции. Стоит отметить, что когда фолликул разрывается, она жизнеспособна только 48 часов. На оплодотворение у сперматозоида остается 12-24 часа.
Стоит отметить, что далеко не каждый месяц в женском организме может созревать яйцеклетка. Иными словами, овуляции в какой-то период времени может попросту не быть.
Беременность и размер фолликула
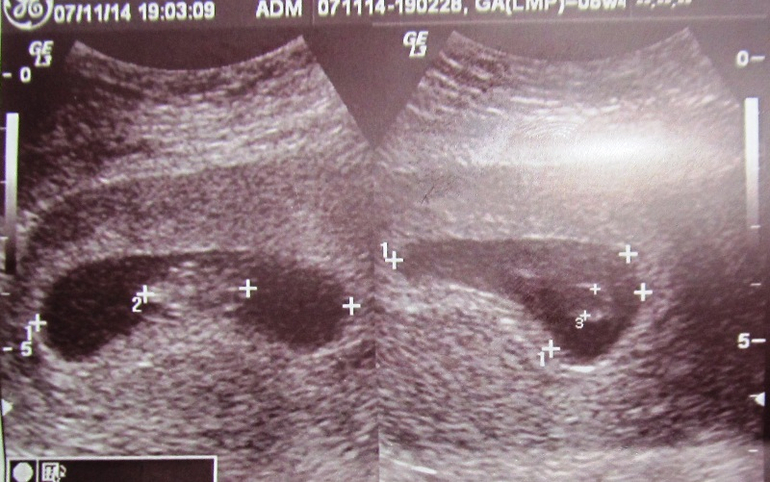
Не только сама овуляция важна для наступления беременности, но и размер, т.е. диаметр фолликула. Яйцеклетка сможет из него выйти только в том случае, если он достигнет необходимых размеров. Фолликул меняется в диаметре в зависимости от дня менструального цикла. После его окончания, например, размер его в среднем 2,5-4 мм.
Через неделю доминантный фолликул может достигать в размере 15 мм, и при овуляции – 24 мм.
Обычно созревает 1 яйцеклетка. Но иногда в момент овуляции в маточные трубы выходят сразу 2 яйцеклетки, выходящие либо из одного фолликула, либо из двух созревших.
Процесс оплодотворения и появления беременности
Если рассматривать процесс оплодотворения более детально, то можно отметить несколько этапов появления эмбриона и закрепления его в стенках матки.
Когда сперматозоид, преодолев гигантское расстояние, наконец, достигает яйцеклетки, то ему предстоит пройти 2 ее оболочки: наружный, именуемый лучистый венец, и внутренний, которая называется блестящая оболочка. Процесс, при котором сперматозоид преодолевает наружную оболочку, называется пенетрацией. В это время происходит разрыв резервуара с ферментами, который есть на головке сперматозоида. Из резервуара выходит гиалуронидаза, которая растворяет лучистый венец. Кстати, абсолютно все сперматозоиды, достигшие яйцеклетки, участвуют в процессе разрыхления наружного слоя женской клетки.
Таким образом, это не конкуренция мужских половых клеток, а взаимопомощь для проникновения одного единственного сперматозоида.
После слияния мужской и женской половых клеток формируется зигота, которая потом делится и образует бластомеры. Через неделю эмбрион прикрепляется к стенкам матки.
Проблемы оплодотворения и беременности
Если яйцеклетка не выходит в маточные трубы, соответственно, она не может быть оплодотворена. Причин для этого может быть много. Одна из основных – созревание пустого фолликула или же остановка его развития на финальной стадии. Именно с этими причинами связано бесплодие в большинстве случаев.
Среди причин бесплодия отмечают нарушения в эндокринной системе, злоупотребление наркотиками или алкоголем, курение, заболевания женских половых органов, в частности яичников.
Кстати, вредные привычки, от которых мать не смогла отказаться во время беременности, могут отразиться на количестве фолликулов эмбриона женского пола еще в утробе.
Также гибель яйцеклеток может быть неестественной, а спровоцированной. Специалисты утверждают, что для данных клеток очень опасно воздействие этилового спирта. Он вызывает их преждевременную смерть. Негативно может отразиться банальный стресс, приводящий к гормональным сбоям, недосып, активный образ жизни.
Если беременности у женщины на протяжении долгих недель не наступает, требуется обследование, которое должно установить причины такой ситуации. Они бывают как временные, так и постоянные.
Если говорить о причинах бесплодия со стороны женского организма, то часто она возникает из-за непроходимости маточных труб. В этом случае сперма не может оказаться в амулярном отделе труб, в котором и ожидает их прибытия яйцеклетка.
Бесплодие может быть связано с наличием большого количества спаек, которые возникают в связи с инфекционным поражением. Из-за спаек яйцеклетки не могут переместиться в амуляторный отдел. Иногда у женщины на процесс зачатия эмбриона влияют сразу два эти фактора. В этом случае врач устанавливает бесплодие трубно-перитонеальное.
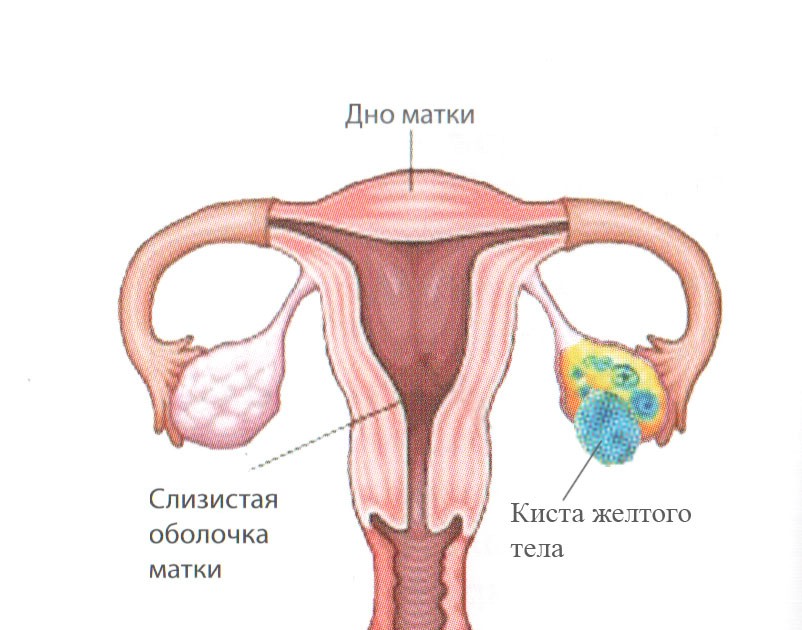
Также это может быть и просто киста яичника, хотя обычно она не вызывает таких серьезных проблем. На самом деле, киста – это образование, заполненное жидкостью, которое возникает на месте разрыва фолликула.
Очень часто на невозможность забеременеть влияют гормональные нарушения. С ними связаны возникновения многих болезней, не позволяющих осуществиться овуляции. Например, поликистоз яичников. В этом случае на яичнике образуется не одна киста, а множество.
Встречается и киста желтого тела яичника. Обычно киста рассасывается спустя 2 менструальных цикла, или 12 недель. Однако если после этого киста не уходит, требуется хирургическое вмешательство.
При недоразвитости женских половых органов также часто наблюдается бесплодие.
Существует и иммунологическое бесплодие, которое порождает образование антиспермальных тел. В этом случае железы вырабатывают ядовитые для сперматозоидов вещества.
Если у женщины существуют аномалии в цервикальном канале, это приводит к изменению состава слизи маточной шейки. Густая консистенция будет препятствовать проникновению сперматозоидов к яйцеклетке.
К бесплодию может привести даже эрозия шейки матки, которая также влияет на консистенцию слизи.
Среди частых причин отмечен и эндометриоз. В этом случае эндометрий разрастается, что мешает созревать яйцеклетке или прикрепляться эмбриону к стенкам матки.
Со стороны мужского организма бесплодие может быть вызвано расстройством эякуляции или эректальной дисфункцией.
Если в организме мужчины вырабатывается много пролактина и прочих женских гормонов, то показатели семенной жидкости ухудшаются и не могут привести к беременности.
Как показывает медицинская практика, частой причиной мужского бесплодия является повреждение яичек, что останавливает спермотогенез.
Но могут в качестве причин бесплодия быть и аномалии половых органов мужчины. Интересным с медицинской точки зрения случаем является гипоспадия. В этом случае мочеиспускательный канал формируется у мужчины в неправильном месте, что препятствует попаданию спермы во влагалище.
Что такое овуляция?
У каждой женщины один раз в месяц происходит овуляция (от латинского ovulum – яйцо, ovulatio – вылупление) – В ходе овуляции созревшая яйцеклетка выходит из разорвавшегося фолликула в маточную трубу, в которой и происходит долгожданное (или неожиданное) оплодотворение.
А теперь детали.
Зачем нужно определять овуляцию?
Овуляция определяется в 2-х случаях:
- Если нужно максимизировать вероятность зачатия. В этом случае знание времени наступления овуляции (реальное, а не рассчитанное для среднестатистической женщины). Если вы собираетесь беременеть и у вас нет и не было проблем. Идеальный вариант для вас – мочевой тест на овуляцию, (см. ниже)
- Если вы пробовали забеременеть, но у вас ничего не получилось. Наряду с исследованием спермы мужа и проходимости труб, исследование овуляции входит в стандартный протокол обследования бесплодных супружеских пар во всем мире, согласно стандартам ВОЗ. В данном случае лучше начать с исследования крови на прогестерон, и/или Ультразвукового мониторинга.
Как узнать, была ли овуляция?
Единственный, на 100% надежный факт произошедшей беременности — беременность. Все остальные методы диагностики – менее надежны.
Как определить время, наиболее оптимальное для зачатия?
Яйцеклетка живет не более суток. Для оплодотворения ей необходимо время – 18-20 часов. Итого: если в течение 10 часов яйцеклетка не встретилась со сперматозоидами и не оплодотворилась, она погибает. Сперматозоиды живут в половых путях женщины до 5 суток (у молодых супружеских пар с идеальным здоровьем). Вывод: идеальное время для половой жизни во время и до овуляции, а не после.
Имеет ли смысл определять базальную (ректальную) температуру?
Исследование базальной температуры – самый дешевый и доступный метод исследования овуляции. Этим положительные свойства и ограничиваются: метод ненадежный, нестабильный и необъективный. Частота неправильной интерпретации (даже врачом) достигает 50%. Многовато для диагностического теста, на котором строится долгосрочная стратегия. Механизм изменения базальной температуры следующий: желтое тело после овуляции вырабатывает прогестерон, который влияет на какие-то скрытые от глаз механизмы в гипоталамусе, тот, в свою очередь, повышает общую температуру тела примерно на ½ градуса (0,4 минимум). Самое обидное: регистрируемое повышение температуры означает, что овуляция была как минимум вчера, а половой жизнью надо было жить 2 дня назад. Т.о. для планирования зачатия этот метод подходит хуже всех остальных.
Что касается качества желтого тела, то измерение прогестерона крови – объективно и надежно, по сравнению с измерением длины и амплитуды подъема температуры.
Имеет ли смысл исследовать овуляцию ультразвуковым исследованием (УЗИ?) В какие дни цикла это лучше делать?
Если у вас регулярный менструальный цикл (составляет в среднем 25-35 дней от первого дня одной менструации до первого дня следующей), то овуляция будет подтверждена в 9 случаях из 10. Экономически целесообразно обследоваться заочно (исследование крови на прогестерон, или мочевой тест на овуляцию). Если есть сомнения в своем гормональном здоровье, лучше начать ультразвуковой мониторинг сразу.
Зачем нужно обследовать кровь на прогестерон?
Прогестерон (лат. pro gestatio – для беременности)- гормон, необходимый для поддержания беременности. Прогестерон является основным гормоном, вырабатываем желтым телом яичника. Клетки, выстилающие фолликул быстро (за 1 сутки) перерождаются в клетки желтого тела. Желтое тело начинает вырабатывать гормон тотчас после овуляции, прогестерон достигает своего пика за 7 дней. Если женщина не беременеет, прогестерон снижается. Благодаря падению концентрации прогестерона приходит менструация. Исследование пика прогестерона в середине лютеиновой фазы (14 дней делим пополам, получаем через 7 дней после овуляции, или 7 дней до ментруации) говорит нам о нормально работающем желтом теле. Нормальное желтое тело означает нормальную овуляцию. Нормальная овуляция 2 менструальных цикла подряд говорит о нормальном функционировании всей эндокринной системы женщины, и является основанием для отказа от дальнейшего исследования гормонов.
Имеет ли смысл исследовать овуляцию мочевым тестом ЛГ?
ЛГ – лютеинизурущий гормон, вырабатываемый гипофизом. Основная его функция – инициирование овуляции, что приводит к изменению клеток фолликула с образование м желтого тела (Corpusluteum– желтое тело, лат), желтый цвет – признак большого количества стероидных гормонов, вспомните яичный желток – механизм тот же.
Шаг 1 Рассчитываем среднюю длину менструального цикла за последние 3 месяца.
Шаг 2. Рассчитываем по календарю день, когда должна прийти ближайшая менструация.
Шаг 3. Отсчитываем назад 14 дней. 14 дней это продолжительность лютеиновой фазы у человека. Получаем расчетное время овуляции.
Шаг 4. Отсчитываем назад еще 3 дня (с запасом можно и 4). Получили дату, начиная с которой, мы должны гарантированно обнаружить овуляцию по пику ЛГ.
ВСЕ про ЛГ.
Какой метод исследования овуляции самый надежный?
Единственным на 100% надежным доказательством произошедшей овуляции является наступившая клиническая беременность. Все остальное – наши (медиков) косвенные представления о ней. Вот примерный рейтинг методов диагностики овуляции с субъективными представлениями наших врачей об их надежности:
Наблюдение овуляции во время операции
Исследование крови на прогестерон в середине лютеиновой фазы
Исследование мочевого теста ЛГ
Исследование базальной температуры
Исследование тестов т.н. функциональной диагностики
Какой метод исследований овуляции самый удобный?
Сразу напрашивается еще один вопрос- удобный для врача или для пациента? Это зависит от удаленности пациента от клиники. Если есть возможность исследовать кровь на прогестерон в хорошей лаборатории, сделайте это. Если лаборатории рядом нет, лучший метод исследования – мочевой тест ЛГ. Если есть сомнения в своем гормональном здоровье (нерегулярный цикл), лучший вариант – это ультразвуковой мониторинг овуляции.
Когда надо задуматься о проблемах с овуляцией?
Если Вы наблюдали овуляцию 2 цикла подряд, проблем с гормональным здоровьем у вас нет. Если 1 цикл овуляция была, другой нет, наблюдаем ее 3-й цикл, если она есть – все нормально. Нерегулярный менструальный цикл (цикл менее 25 или более 35) ассоциируется с патологией овуляции.
Заключение.
Диагностика овуляции и проблем овуляции не является сложной задачей для опытного врача. Данный материал поможет вам говорить на одном языке с вашим доктором и сделать ваше общение более продуктивным и прийти с минимальными потерями к желанному результату – рождению желанного малыша.
И еще – не стесняйтесь и, пожалуйста, задавайте вопросы нашим врачам в разделе Вопрос-ответ. Мы всегда рады помочь!.
Запись опубликована Pastila · 28 апреля 2010
Недостаточность фазы желтого тела (НЛФ)
ЭТОТ ДИАГНОЗ НЕ СТАВИТСЯ ПО ГРАФИКАМ БАЗАЛЬНОЙ ТЕМПЕРАТУРЫ!
Если ваш врач ставит диагноз только по графикам БТ — срочно меняйте его на другого врача.
Самым «популярным» методом «лечения» на сегодняшний день является, пожалуй, поддержание фазы желтого тела (второй фазы, лютеиновой фазы). Преимущественно — дюфастоном (ему мы уделим особое внимание в нашей статье, т.к. именно на него поступает больше всего жалоб и возникает больше всего проблем при приеме). К сожалению, большинство врачей назначают его «всем и каждому» безо всяких на то оснований (скорее полагаясь на русское слово «авось», чем руководствуясь здравым смыслом или действительной необходимостью).
Наиболее частым гормональным нарушением, приводящим к выкидышу, является недостаточность фазы желтого тела. Для того, чтобы оплодотворенная яйцеклетка могла успешно имплантироваться и расти в дальнейшем, продолжительность фазы желтого тела не должна быть короче 10 дней. В случае наступления беременности фаза желтого тела должна продолжаться до тех пор, пока не сформируется плацента и не возьмет на себя функцию питания плода. Обычно на это требуется около 10 недель с момента зачатия. Если выкидыш произошел раньше этого срока, это может свидетельствовать (внимание — не свидетельствует, а только может свидетельствовать!) о возможной недостаточности фазы желтого тела.
В результате гормональных процессов в яичниках женщины каждый цикл происходит созревание одного фолликула (очень редко — два, и еще реже — больше двух).
Первая половина цикла — от 1-го дня менструации до овуляции — называется фолликулярной (или эстрогенной). Ее продолжительность может быть самой различной.
К примеру, у женщины под влиянием стресса или других внешних факторов овуляция наступила только на 30-й день. В результате ее цикл продолжался примерно 44 дня (30+14). Таким образом, если у женщины до 44-го дня не наступила менструация, то это еще не значит, что она беременна.
Вторая фаза цикла — от овуляции до последнего дня перед менструацией называется «фазой желтого тела» (или фазой прогестерона), она обычно продолжается от 12 до 16 дней. Вырабатываемый желтым телом гормон очень важен для наступления и благополучного течения беременности, поскольку препятствует выходу других яйцеклеток в течение данного цикла и стимулирует рост эндометрия (внутренней оболочки матки).
Поэтому — обращаем ваше внимание на то, что ключевым моментом в проблеме диагностики и лечения недостаточности лютеиновой фазы является — обязательное отслеживание овуляции у женщины в каждом отдельном цикле (независимо от того — были ли раньше нарушения или задержки). Т.к. начав принимать прогестероновые препараты до овуляции женщина рискует не только не добиться желаемого эффекта (беременности), а скорее наоборот — получить противозачаточный эффект (прогестерон в организме препятствует дальнейшему исходу яйцеклеток).
Повторимся еще раз о том, что данный диагноз (как и любой другой) категорически не должен ставиться только лишь на основании графиков базальной температуры. Если ваш температурный график показывает, что фаза желтого тела составляет 10 дней или менее, вам следует уделить этому особое внимание.
Всегда ли повышение базальной температуры свидетельствует о произошедшей овуляции? Нет, не всегда. К сожалению, у многих женщин, несмотря на повышение базальной температуры, овуляция отсутствует, и, наоборот — при монофазном графике базальной температуры может происходить овуляция. Равно как и низкая (ниже 37°) базальная температура во второй фазе не означает недостаточность фазы желтого тела (прогестерона) и поздний подъем температуры — о короткой длине фазы желтого тела (БТ может подняться через несколько дней, после овуляции).
Для подтверждения диагноза делают анализ крови (на прогестерон) и эндометриальную биопсию с отслеживанием овуляции по УЗИ . Если содержание прогестерона и в самом деле не достаточно, то врач назначает прием гормональных препаратов.
Анализ крови. Анализ крови на прогестерон обычно делают примерно через неделю после овуляции, т.е. на 7-8 день фазы желтого тела. Если после сдачи анализа менструация наступила позже, чем через 10 дней, и тем более — если более, чем через 2 недели (если анализ сдавался без отслеживания овуляции по УЗИ или тестам на овуляцию) — анализ лучше пересдать. Для уверенности в правильности результатов лучше сдавать этот анализ несколько раз за один цикл (с интервалом в пару дней) и несколько циклов подряд, чтобы исключить ошибку лаборатории.
Биопсия эндометрия. Биопсия эндометрия — забор кусочка эндометрия для гистологического (под микроскопом) исследования. Это исследование помогает выявить целый ряд заболеваний, которые могут быть причиной неудач или бесплодия.
Для отслеживания момента овуляции и выяснения длительности фазы желтого тела (и соответственно — для уточнения необходимости или сроков приема препаратов) необходимо неоднократное УЗИ -наблюдение у квалифицированного специалиста.
В результате наблюдения могут быть получены следующие сведения о развитии фолликулов в яичниках:
* фолликулы не развиваются, яичники «спят», овуляция не происходит
* фолликул развивается, затем останавливается в развитии, не достигнув необходимых размеров, затем регрессирует (подтверждается показаниями УЗИ и анализами на гормоны, в том числе — прогестерон), овуляция не происходит
* доминантный фолликул развивается, но не дорастает до необходимых размеров и лютеинизируется, (образуя желтое тело), при этом — цикл постоянный, прогестерон в норме, но фактически — овуляция не происходит
* доминантный фолликул развивается, дорастает до необходимых размеров, но по каким-либо причинам не разрывается (далее происходит регрессия фолликула или образование фолликулярных кист), овуляция не происходит
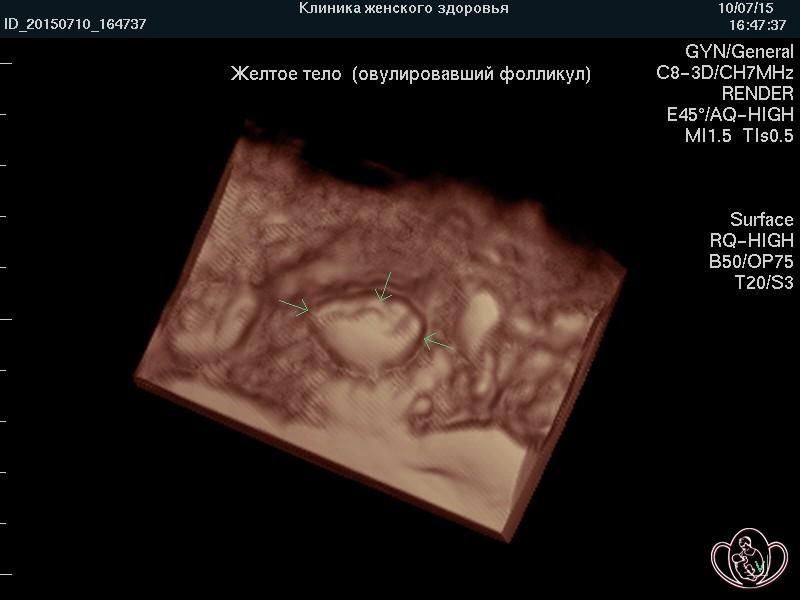
* фолликул развивается, дорастает до необходимых размеров, происходит овуляция и на месте фолликула появляется желтое тело
В первых четырех случаях лучше прочитать статью на нашем сайте о стимуляции овуляции. В последнем случае длина фазы желтого тела считается от момента овуляции до первого дня следующей менструации. Нормальная длина фазы желтого тела — от 12 до 16 дней.
Если фаза желтого тела короче 10 дней или уровень прогестерона в крови ниже нормы (а овуляция точно происходит) врач назначает прием гормональных прогестероновых препаратов (например, прогестерон в уколах или утрожестан).
Прогестероновые препараты нельзя принимать по инструкции с какого-либо определенного дня цикла (равно как и по аналогичному назначению врача)! Такие препараты можно пить только строго после овуляции — иначе вместо лечения женщина получит «противозачаточный эффект» (мы об этом уже говорили выше — прогестерон в крови препятствует овуляции).
Дозировка препарата обычно определяется врачом в зависимости от обстоятельств и особенностей организма. Прием препарата рекомендуется продолжать до установления наличия или отсутствия беременности (тесты, анализ крови на ХГЧ , УЗИ ).
Наиболее распространенными препаратами сейчас являются — натуральный прогестерон (в ампулах), утрожестан (натуральный прогестерон в капсулах), дюфастон (синтетический препарат). Последний — имеет наибольше распространение во многих государственных и коммерческих учреждениях, где квалификация врача оставляет желать лучшего, и (из-за блуждающего по миру мифа об «отсутствии влияния на овуляцию», который совсем не соответствует действительности) этот препарат назначается всем пациентам по одной и той же схеме безо всякого контроля и индивидуального подхода к каждому отдельному пациенту. На это мы хотим обратить особое внимание всех наших читателей, так как, если в организме женщины существуют какие-либо гормональные нарушения — такое «лечение» может неблагоприятно сказаться на здоровье пациентки.
«Миф о дюфастоне».
Считается, что дюфастон (в отличие от других прогестероновых препаратов) не влияет на овуляцию. Но ЭТО НЕ ТАК! Нам приходило большое количество писем от женщин, которые при неправильном приеме (по вине некомпетентности врачей) этого препарата (до овуляции) вместо эффекта поддержания фазы желтого тела получали ановуляторные циклы. Мы хотим обратить ваше внимание на, что, если на здоровом организме такое «лечение» может никак не отразиться (после цикла с приемом препарата — организм будет функционировать так же как и до назначения препарата безо всяких нарушений), то при наличии каких-либо (уже имеющихся) гормональных нарушениях оно может очень сильно ухудшить положение (сбить овуляцию не только в цикле с приемом препарата, но и привести к дальнейшим нарушениям). Так что возможно на наступление овуляции прием этого препарата и не влияет, но это скорее — относится к очень здоровым женщинам (к тем, которые уже с одной половины пропущенной таблетки ОК беременеют). Но здоровых, как говорится, обычно не лечат.
