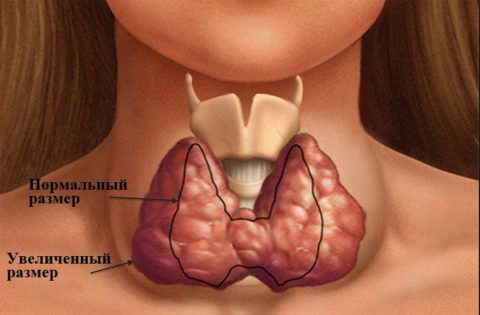
Аутоиммунным тиреоидитом медики называют гетерогенную группу воспалительных заболеваний щитовидки аутоиммунной этиологии. Распространенность заболевания колеблется от 0,2 до 1,3% у детей и до 11% у взрослых женщин. Субклинический тиреоидит (бессимптомный) и циркулирующие антитела обнаруживают у 10% абсолютно здоровых людей.
Выделяют несколько видов тиреоидитов. Это самый распространённый хронический аутоиммунный тиреоидит, детский послеродовой, цитокининдуцированный тиреоидит, а также подострый тиреоидит. Есть и особо редкие формы тиреоидитов: гнойный и фиброзирующий тиреоидит Риделя.
Связь тиреодита с бесплодием
В настоящее время между учёными нет единой точки зрения, относительно роли антител к тканям щитовидной железы в генезе нарушения женской репродуктивной функции. Правда доказано, что частота нарушений у женщин менструального цикла при этом заболевании в три раза выше, чем у всех здоровых женщин репродуктивного возраста. Наиболее распространённые сбои менструального цикла — это гиперменорея, олигоменорея, меноррагия и стойкая аменорея.
Следует учесть, что бесплодие при аутоиммунном тиреоидите наблюдают и при нормальном менструальном цикле. Оно связано с недостаточностью лютеиновой фазы. Развившийся на фоне тиреодита длительный некомпенсированный гипотиреоз часто приводит к ановуляции и дисфункциональному маточному кровотечению, возможно даже развитие гипогонадотропной аменореи. Если имеет место длительный дефицит тиреоидных гормонов, то развивается вторичная гиперпролактинемия. Она сопровождается всеми симптомами (галакторея, аменорея), характерными для острого гиперпролактинемического гипогонадизма. К тому же, дефицит трийодтиронина нарушает нормальное образование дофамина, необходимого для выделения лютеинизирующего гормона.
Тиреодит и синдром поликистозных яичников
НИЖЕ ПРЕДСТАВЛЕНЫ ЛУЧШИЕ СПЕЦИАЛИСТЫ ВАШЕГО РЕГИОНЫ

Установлено, что почти треть (27%) женщин с преждевременной яичниковой недостаточностью страдают аутоиммунной патологией щитовидной железы. Согласно результатам новейших исследований, гипотиреоз в исходе аутоиммунного тиреодита является значимым фактором развития женского бесплодия. Чаще всего манифестный гипотиреоз напрямую связан с овуляторной дисфункцией. При субклиническом гипотиреозе процесс овуляции и оплодотворения не нарушается, однако высок риск невынашивания беременности.
Доказано клинически, что в генезе бесплодия ведущая роль отводится аутоиммунным процессам внутри яичников. Именно аутоиммунными механизмами объясняется бесплодие при хроническом эндометриозе. В этом случае помимо аутоантител к тканям самих яичников, определяют также отложения иммунных комплексов на поверхности эндометрия, что приводит к нарушению имплантации оплодотворённой яйцеклетки. Принимая во внимание частое сочетание аутоиммунной патологии щитовидки у женщин с полным бесплодием и общность протекания аутоиммунных процессов в организме, медики предполагают наличие аутоиммунного генеза бесплодия у носительниц антитиреоидных антител.
Аутоимунный тиреодит и ЭКО
В последнее время обсуждается значение функции щитовидной железы для повышения эффективности программ экстракорпорального оплодотворения (переноса эмбриона в матку). Отмечен высокий процент носительства аутоиммунного тиреодита у женщин с неудавшимися попытками ЭКО. Так, этот диагноз был поставлен 20% женщин с полным бесплодием, которые нуждались в ЭКО по поводу трубно-перитонеального бесплодия и бесплодия невыясненного генеза. У 12% женщин были обнаружены антиовариальные антитела. Удивляет тот факт, что у всех этих женщин никаких нарушений функции щитовидки к моменту обследования не было выявлено. Так что антитиреоидные антитела сами по себе могут являться независимым фактором бесплодия.
Стимуляция суперовуляции, которая проводится в программе ЭКО с целью получения большего количества ооцитов, сопровождает высокий уровень в крови эстрогенов. Гиперэстрогения приводит к повышению уровня тиреоидных гормонов. Это способствует стимуляции щитовидной железы, вынужденной задействовать все свои резервные возможности. У женщин с аутоиммунным тиреодитом даже без первоначального нарушения тиреоидной функции велик риск развития гипотироксинемии после пороведения ЭКО. Женщины с такой стимулированной беременностью представляют группу риска по развитию тяжёлых осложнений.
Заболевания щитовидной железы (ЩЖ)— наиболее частая группа эндокринных патологий. Распространённость среди женщин в 10 раз превышает уровень заболеваемости у мужчин. Начало патологии приходится на молодой возраст. Если гипотиреоз своевременно не диагностируется и не лечится, развиваются тяжёлые осложнения.
Скрытая дисфункция ЩЖ, обусловленная недостатком йода лёгкой степени, вызывает изменения менструального цикла и уменьшает вероятность зачатия и вынашивание беременности. Одна из разновидности нарушения функций ЩЖ — гипотиреоз. Это клиническое состояние, обусловленное стойким дефицитом тиреоидных гормонов.
Нормальная физиология щитовидной железы
ЩЖ состоит из перешейка, соединяющего две её доли. Располагается перед трахеей, охватывая её верхнюю часть. Продуцирует:
Т3 и Т4 – гормоны, основным компонентом которых является йод. Суточная потребность в нём:
- у взрослого — 150 мкг;
- у беременной или кормящей женщины — 250 мкг.
Синтез тироксина и трийодтиронина контролируется гормонами гипофиза:
- тиреотропным (ТТГ) – по принципу обратной связи тиреоидные гормоны, в свою очередь, подавляют выработку ТТГ, тем самым сохраняя равновесие в гипофизарно-тиреоидной системе;
- фолликулостимулирующим (ФЛС);
- лютеинизирующим (ЛГ);
- пролактином.
В свою очередь, работу этих гормонов контролирует гипоталамус.

Гормоны в норме
Щитовидная железа синтезирует ежесуточно около 100 мкг Т4, и в небольшом количестве Т3. Последний образуется в основном из Т4 при участии определённых ферментов. Этот процесс происходит вне щитовидной железы.
Большая часть Т4 (99,9%) находится в связанном с транспортными белками состоянии. Только 0,03% тироксина циркулирует в свободном виде. Связанный Т4 не может быстро выводиться из плазмы крови за счёт крупных молекул белка. Поступает в клетки только свободный Т4 – благодаря своим размерам он проникает через стенки капилляров.
Т3 на 99% также связан с белками, его свободная форма составляет 0,3%.

Воздействие гормонов щитовидной железы на организм
Тиреоидные гормоны регулируют функцию всех органов и систем человека. При гипотиреозе, возникшем в подростковом возрасте, развиваются нарушения менструального цикла в виде:
- гипоменструального синдрома (скудные месячные) – в 67% случаев;
- гиперполименореи (обильные месячные) – в 33%.
Помимо менструальной функции, гормоны ЩЖ обеспечивают в организме нормальное развитие на протяжении всего полового созревания:
Классификация гипотиреоза
Широко распространён первичный гипотиреоз, связанный с поражением непосредственно тканей ЩЖ. Его причиной является аутоиммунный тиреоидит (АИТ).
Вторичный гипотиреоз развивается при отсутствии контроля гормонами гипофиза.
Третичный гипотиреоз возникает при нарушениях в работе гипоталамуса, в результате чего прекращается взаимодействие гипофиза и щитовидной железы.

Первичный гипотиреоз при аутоиммунном тиреоидите часто диагностируется у молодых женщин. Иммунная система организма воспринимает клетки щитовидной железы как инородные, и вырабатывает антитела, которые их уничтожают. Уровень гормонов, соответственно, снижается из-за гибели клеток.
В последнее время, согласно некоторым источникам, существует мнение, что антитиреоидные антитела могут являться самостоятельным фактором бесплодия. Это связано с тем, что они могут напрямую воздействовать на клетки половой системы, и, в первую очередь, яичников. В связи с этим отдельно выделяют аутоиммунное бесплодие, которое отмечается при наличии высокого уровня антитиреоидных антител в крови.
Первичный, как наиболее часто встречающийся и самый изученный гипотиреоз, подразделяется на:
- Субклинический – изолированное повышение ТТГ при нормальном свободномТ4. Симптомы отсутствуют. Это не клинический, а лабораторный феномен.
- Манифестный – сочетание повышения ТТГ и снижения свободного Т4. Возможно проявление симптомов. Может быть компенсированным и декомпенсированным, от чего зависит выраженность клинической картины.
- Осложнённый (полисерозиты, сердечная недостаточность, кретинизм, микседема).
В настоящее время в качестве диагнозов фугируют только эти понятия: субклинический и манифестный гипотиреоз. Они указывают на недостаток гормонов и имеют чёткие общепринятые лабораторные нормативы.
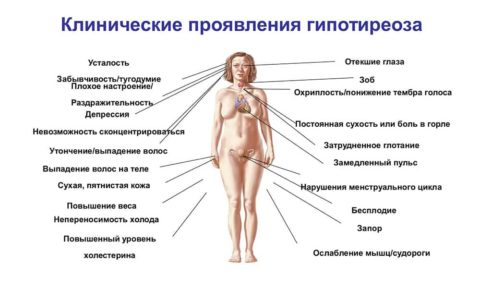
Симптомы заболевания для верификации диагноза гипотиреоза не имеют значения. Это связано с тем, что проявления гипотиреоза многообразны и одновременно никогда не выявляются. К симптомам гипотиреоза относятся:
- отёки голеней, стоп;
- ожирение;
- выраженная сухость кожи;
- сонливость днём;
- заторможенность;
- зябкость;
- сниженная температура тела;
- снижение памяти и внимания;
- анемия;
- выпадение волос;
- депрессия.
Это лишь часть проявлений гипотиреоза. Они не являются специфическими, поскольку могут сопровождать многие патологические состояния. При наличии гипотиреоза, подтверждённом лабораторными анализами, женщина может обнаружить у себя некоторые из этих симптомов. Но в большинстве случаев, особенно в молодом возрасте, проявлений болезни нет.
Гипотиреоз и бесплодие
Как указывалось выше, щитовидная железа воздействует на многие органы и системы и их нормальное функционирование. Рассмотрим основные механизмы возникновения бесплодия у женщин при гипотиреозе.
Одна из многочисленных функций гормонов железы — стимуляция образования глобулина, связывающего половые гормоны (ГСПГ). Этот процесс происходит в печени. Синтезированный с участием тиреоидных гормонов белок связывает эстрадиол, тестостерон и их производные.
При гипотиреозе уровень этого протеина снижается. Одновременно:
- уменьшается уровень общего тестостерона и эстрадиола;
- повышается количество биологически активного тестостерона.
Повышение уровня мужских половых гормонов у женщин:
- угнетает менструацию и овуляцию;
- приводит к развитию маскулинизации (появление вторичных мужских половых признаков – избыточного количества волос на теле, огрубение голоса, изменения фигуры по мужскому типу).
Кроме того, при снижении ГСПГ нарушается инактивация эстрогенов с образованием их менее активных форм. Как результат, происходит:
По этим причинам при длительном некомпенсированном гипотиреозе развивается:
Длительное дисфункция железы повышает уровень пролактина – это также приводит к бесплодию. Повышенный синтез молочного гормона в сочетании с гипотиреозом вызывает:
- снижение выработки эстрогенов и прогестерона;
- торможение процессов овуляции (она отсутствует на протяжении нескольких менструальных циклов, и зачатие не происходит);
- нарушение развития эндометрия и изменение состава секрета шейки матки;
- снижение тонуса фаллопиевых труб.
По этим причинам даже созревшая яйцеклетка не всегда может оплодотвориться и прикрепиться к слизистой матки.
При высоком содержании пролактина стимулируется также выработка молока — могут появиться выделения из молочных желёз:
- при надавливании на ареолу – в небольших количествах;
- в некоторых случаях – обильное и самопроизвольное вытекание молока.
Любое появление молока при отсутствии беременности — признак патологии эндокринной системы, требующий детального обследования.
Гормоны ЩЖ оказывают прямое стимулирующее воздействие на рецепторы к Т3 и ТТГ, которые обнаружены в яичниках. Они влияют на:
- секрецию прогестерона и эстрадиола в жёлтом теле;
- способность яйцеклетки к оплодотворению;
- выживаемость эмбриона.
При гипотиреозе это влияние снижается, что является одной из причин бесплодия. Таким образом, при длительном манифестном гипотиреозе возникает бесплодие из-за нарушения овуляции.
При субклиническом гипотиреозе происходит овуляция и оплодотворение, но существует высокий риск невынашивания беременности (выкидыша). Особенно при аутоиммунном тиреоидите, когда в организме есть антитела к тиреоглобулину.
Как лечится гипотиреоз и бесплодие у женщин?
Если устранить причину гипотиреоза, восстановится нормальное состояние щитовидной железы, появится способность к развитию нормальной беременности. При гипотиреозе используется заместительная терапия. Дозировка гормональных препаратов подбирается индивидуально, в зависимости от:
- тяжести нарушения функции железы;
- длительности заболевания;
- веса женщины и её возраста;
- имеющейся патологии сердца (препараты вызывают тахикардию – учащённое сердцебиение).
Цель такого лечения — достичь, а затем поддерживать нормативные показатели тироксина. Длительность лечения зависит от давности патологии. Репродуктивная функция и у женщин, и у мужчин со временем полностью восстанавливается. Но принимать заместительную терапию во многих случаях приходится в течение всей жизни.
Параллельно проводится стимуляция овуляции специальными препаратами. Это лечение может занять длительное время и требует тщательного подхода ко всем процедурам. Схематически оно заключается в следующем: стимулируют рост фолликулов до определённой отметки, затем вводится инъекционно гормон ХГЧ (хорионический гонадотропин человека), чтобы яйцеклетка могла выйти из яичника. ХГЧ часто называют гормоном беременности: он регулирует гормональные процессы в женском организме в период вынашивания плода.
Все эти процедуры проводятся только в том случае, если не нарушена проходимость труб — существует опасность развития внематочной беременности.
Профилактика бесплодия, связанного с гипотиреозом
Помимо этих врачебных манипуляций, женщине необходимо прикладывать определённые усилия самостоятельно:
- наладить правильное питание;
- пересмотреть образ жизни;
- устранить лишний вес и гиподинамию;
- избавиться от хронических стрессов.
Если беременность планируемая, то для её нормального течения и исключения патологии необходимо обследование эндокринной системы. Если этого не сделано, и забеременеть не удалось на протяжении года (что является нормальным сроком для наступления беременности у здоровой женщины), рекомендуется срочно обратиться к врачу и выяснять причину.

Это необходимо сделать и в том случае, когда появились какие-то изменения в организме без особых на то причин:
- резкое увеличение веса;
- выпадение волос;
- нарушение регулярности менструаций;
- слабость и утомляемость;
- сонливость, снижение трудоспособности.
Профилактика гипотиреоза включает контроль уровня йода. Ущерб здоровью наносит не только недостаток его в организме, но и переизбыток. Поэтому употребление различных биоактивных добавок с йодом не рекомендуется при его нормальном содержании в организме.
Важно помнить, что гипотиреоз и бесплодие связаны, и процесс зачатия зависит не только от репродуктивной, но и от эндокринной системы.
![]()
Аутоиммунный тиреоидит – это патология работы щитовидной железы, вызванная сбоем иммунной системы. Суть заболевания состоит в атаке лимфоцитов на ткани органа, что в результате приводит к его деградации.
Конечным итогом является хронический гипотиреоз. Чаще страдают женщины, мужчины сталкиваются с подобными проблемами в 10-15 раз реже.
Аутоиммунный тиреоидит и беременность имеют определенную взаимосвязь, поскольку болезнь развивается при наследственной предрасположенности, усиленной изменением гормонального фона, что может привести к осложнениям различного характера.

Общие сведения
В прошлом заболевание называли тиреоидит Хашимото. Это фамилия японского доктора, впервые описавшего данную патологию, однако, впоследствии недуг чаще стали называть аутоиммунным.
При вынашивании ребенка примерно у 15% забеременевших женщин наблюдается угнетение щитовидной железы защитными механизмами, а после родов подобная ситуация может развиться у 5-7 %.
Обратите внимание. В подавляющем большинстве случаев болезнь возникает в первом триместре.
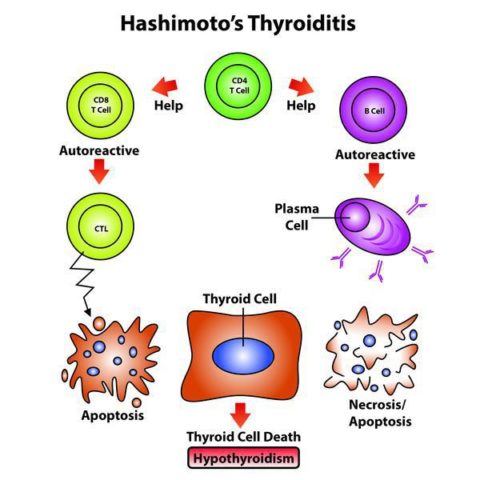
Основной фактор угнетения иммунной системой клеток паренхимы щитовидной железы состоит в том, что антитела начинают ошибочно воспринимать ее ткани в качестве чужеродных агентов и уничтожать их. Подобное явление называют аутоиммунным, вне зависимости от части тела, где оно происходит. Проще говоря, это процесс, когда организм самостоятельно уничтожает собственные клетки.
Почему так происходит, доподлинно установить до сих пор не удалось. Определённо известно, что патология имеет наследственный характер, но одной только генетической предрасположенности для возникновения заболевания недостаточно.
Довольно часто оно возникает одновременно с другими аутоиммунными патологиями, а также при наличии следующих факторов риска:
- вирусные или бактериальные инфекции;
- получение высокой дозы радиации;
- чрезмерное увлечение солнечными ваннами;
- после травмирования органа;
- дефицит или переизбыток йода в организме.
Обратите внимание. В некоторых странах отмечается повышенное количество регистрируемых диагнозов. Это связано с тем, что в этих регионах наблюдается низкая концентрация селена, дефицит которого может спровоцировать данное заболевание.
В начале патологического процесса наблюдается повышенная инфильтрация лейкоцитов в ткань органа, что провоцирует начало формирования иммунного ответа. Тиреоциты (клетки щитовидки) и фолликулы подвергаются атаке и разрушаются.
Процесс усиливается еще и потому, что моноциты атакуют остатки распавшихся тканей, а это только усиливает активность защитных механизмов. На первых порах в крови не наблюдается изменений концентрации гормонов, ввиду того, что их недостаток вполне компенсируется увеличением синтетической активности здоровыми тканями.
Затем за счет выброса в кровь тиреоидных веществ, концентрирующихся в бывших фолликулах, регистрируется повышение гормонального фона, поэтому в некоторых случаях это путают с гипертиреозом. После деструкции определенной части паренхимы развивается гипотиреоз, и снижается выработка тиреоидных гормонов.
Как правило, чаще всего первые признаки заболевания проявляются в начале беременности. Клиническая картина будет зависеть от степени и вида патологии.
Поскольку заболевание может долгие годы пребывать в латентном состоянии, то гормональная перестройка, происходящая при вынашивании ребенка, провоцирует возникновение симптоматики, связанной с прогрессированием патологического процесса. Аутоиммунный тиреоидит протекает в несколько стадий, которые последовательно сменяются.
Отсутствие соответствующей терапии ведет к усугублению деструктивных процессов, что может вызвать разрушение значительной части органа. В конечном итоге развивается хронический стойкий гипотиреоз, поэтому в будущем потребуется постоянная гормонозаместительная терапия.
Течение заболевания может быть разное, потому что все будет зависеть от состояния щитовидной железы. Проявляющиеся признаки указаны в таблице.
Таблица. Симптоматика аутоиммунного тиреоидита:
| Форма | Характеристика | Клиническая картина |
| Орган увеличивается и становится плотным. Растет выработка гормонов. Иногда может даже развиваться тиреотоксикоз. | Зоб, выпучивание глаз, гипертония, тахикардия, тремор верхних конечностей, понос, усиленное потоотделение, нарушение терморегуляции (больному становится жарко) и нарушение привычного эмоционального состояния (раздражительность, агрессия, ненормально обостренная реакция на происходящее). | |
|
|
Синтетическая активность сокращается, благодаря тому что площадь щитовидной железы становится меньше, вплоть до полной ее атрофии. Наблюдается стойкий гипотиреоз. Снизить деструктивные процессы, происходящие в органе, можно при условии правильно подобранного лечения. | Замедляется частота пульса и падает артериальное давление. Ухудшается работа головного мозга, снижается память, наблюдается понижение эмоциональных проявлений (человек становится заторможенным). Кожа кажется сухой, волосы и ногти ломкими. Учащаются боли головы и мускулатуры, увеличивается вес при понижении аппетита. Могут возникать запоры и чувство озноба. |
Заметка. При аутоиммунном тиреоидите функциональная активность щитовидной железы довольно часто не изменяется или изменяется очень слабо, поэтому симптоматические проявления трудно заметны, а в отдельных случаях и вовсе отсутствуют.
У беременных женщин есть одна особенность, которая скрывает негативные проявления или уменьшает их. Все дело в том, что при развитии в утробе плода происходит естественное подавление иммунных процессов.
Это прямым образом сказывается на течении тиреоидита. Атака агрессивных моноцитов на ткани щитовидной железы снижается или полностью прекращается, что положительным образом сказывается на самочувствии женщины.
Заболевание начинает прогрессировать после появления ребенка (послеродовой тиреоидит). Признаки гипертрофической фазы могут возникнуть уже через 100 дней (в среднем).
Такие явления отрицательно сказываются на лактации. Важно осознавать, что названая симптоматика не отличается специфическими признаками, поэтому нередко ее могут трактовать неправильно.
Часто у пациенток не обнаруживается вообще никаких признаков, а гормональный фон остается в норме (эутиреоз). Примерно через полгода (плоть до года) у женщины устанавливается устойчивый гипотиреоз.
Осложнения беременности
Тиреоидит Хашимото может негативным образом сказаться за здоровье матери и ребенка.
Наиболее опасными последствиями считаются:
- самопроизвольный аборт (выкидыш);
- кровотечения во время родов или при вынашивании ребенка;
- поздний токсикоз (гестоз);
- уменьшение красных кровяных телец и гемоглобина в эритроцитах;
- рождение недоношенного ребенка;
- фетоплацентарная недостаточность (ФПН);
- развитие ишемических процессов в тканях развивающегося плода, что негативным образом сказывается на формировании его органов.
Аутоиммунный тиреоидит – одна из причин женского бесплодия. Дефицит йодосодержащих гормонов сказывается на работе всей эндокринной системы.
Это влечет необратимые нарушения репродуктивной способности, например, не происходит полноценного созревания фолликулов в яичниках, нарушается процесс овуляции и прочие негативные явления. В таком случае без специальной медикаментозной терапии зачать ребенка естественным путем становится невозможно.
Вынашивание плода при наличии заболевания также сопряжено с определенными проблемами. Главная опасность (по различным причинам) состоит в угрозе преждевременного прерывания беременности. В первые полтора месяца после оплодотворения яйцеклетки эмбриональное развитие проходит под полным контролем гормонов матери, часть из которых производится щитовидной железой.
В случае их недостатка высока вероятность выкидыша. Если первый триместр беременности не был отмечен чрезвычайными ситуациями, то при наличии аутоиммунного тиреоидита существует определённый риск преждевременных родов и даже гибели ребенка в утробе матери.
Негативные последствия для эмбриона могут быть менее катастрофическими, например, когда в женском теле вырабатываются высокочувствительные тела к тиреоглобулину и тиропероксидазе. Они способны беспрепятственно преодолевать плаценту.
Оказавшись в кровяном русле ребенка, они начинают атаковать паренхиму щитовидной железы будущего младенца. Таким образом, в материнской утробе уже происходят деструктивные нарушения в различных органах плода.
Это прямым образом сказывается на формировании у ребенка хронического гипотиреоза. В будущем малыш будет слаб, умственное и физическое развитие замедлится.
Если у женщины во время беременности был недостаток секреции гормонов щитовидной железы, потому что она страдала атрофическим аутоиммунным тиреоидитом, то это становится еще одной причиной того, что ребенок плохо растет и с большим трудом осваивает школьный материал.
В чем заключается вредное воздействие АИТ на половую сферу?
Хотя ученые и не выработали единого мнения относительно влияния аутоиммунного тиреоидита на репродуктивное здоровье женщины, однако при наличии этого заболевания отмечается целый ряд расстройств функции продолжения рода у представительниц слабого пола:
- Трехкратное превышение частоты нарушений менструального цикла по сравнению со средним в популяции (от 23.4% до 70%), которые представлены олигоменореей, гиперменореей, меноррагией, стойкой аменореей.
- Бесплодие по причине гипотиреоза, провоцирующего недостаточность лютеиновой фазы при сохраненной регулярности менструального цикла.
- Нарушено нормальное пульсовое выделение лютеинизирующего гормона по причине отсутствия достаточного количества дофамина, образование которого падает из-за дефицита трийодтиронина.
- Преждевременная яичниковая недостаточность (у 27% пациенток, страдающих от данной патологии, выявлен АИТ).
- Синдром поликистозных яичников (женщины с аутоиммунным тиреоидитом болеют им втрое чаще среднего по популяции).
- Гипогонадотропная аменорея.
- Хроническая ановуляция.
- Дисфункциональное маточное кровотечение.
- Вторичная гиперпролактинемия с симптомами, характерными гиперпролактинемическому гипогонадизму.
Диагностика
Рождение здорового ребенка требует от матери пристального внимания как к своему здоровью, так и к состоянию плода. Крайне важно при планировании беременности или после зачатия проводить мониторинг состояния, исключить все возможные патологии или максимально сократить их вероятное развитие.
Как уже упоминалось выше, при аутоиммунном тиреоидине женщина может не ощущать негативной симптоматики, особенно при естественном угнетении защитных механизмов во время беременности. Обследование проводится в обязательном порядке в том случае, если у ближайших родственников было подобное заболевание.
Диагностические процедуры выполняются комплексно. Врач эндокринолог проводит физикальный осмотр. При наличии болезни ее размер может быть как увеличен, так и уменьшен, ткань уплотнена, но без новообразований. Орган остается подвижным (нет сращивания с близко расположенными тканями).
Важно. Поскольку симптоматика у беременных женщин часто проявляется слабо или отсутствует, то скрининговое обследование должно быть осуществлено не позднее начала 2 триместра.
Биохимический анализ крови является одним из высокоинформативных диагностических методов. На наличие аутоиммунного тиреоидита указывает увеличенная концентрация антител к тиреотропному гормону, тиреоглобулину и тиреопероксидазе. Помимо этого, изучают уровень Т3 и Т4, которые могут быть повышены или понижены в зависимости от стадии болезни.
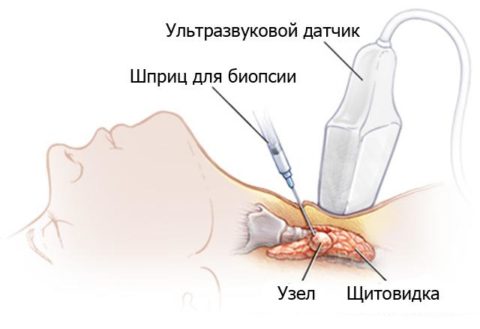
Состояние щитовидной железы можно оценить с помощью УЗИ. Исследование показывает структуру паренхимы, ее плотность, наличие новообразований и размер органа. При тиреоидите Хашимото показано проведение ультразвуковой диагностики каждые два месяца вплоть до родов.
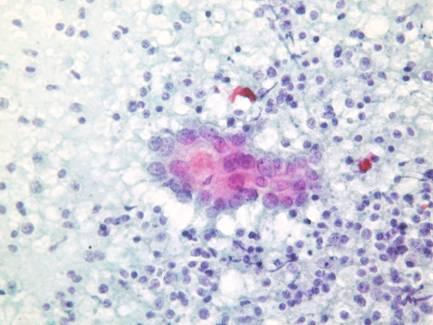
При необходимости может быть назначена аспирационная тонкоигольная биопсия. В результате получают образец паренхимы.
Изучение гистологического образца позволяет установить инфильтрацию клеток иммунной системы в ткани, выявить деструктивные процессы и понять их степень. Подобный анализ важен при сомнениях относительно точности диагноза, потому что в некоторых случаях при определении заболевания другие методы не позволяют получить достоверные результаты.
При аутоиммунном тиреоидите симптоматические признаки довольно часто не имеют специфического окраса. Поэтому важно отличать заболевание от диффузного зоба, при котором не может увеличиваться численность антител в крови, но имеется пучеглазие.
Заболевание является доброкачественным, для него не характерно формирование неоплазий, но в редких случаях регистрируют лимфому. Еще одним важным отличием выступает повышенная степень инфильтрации лимфоцитов к тканям щитовидной железы и наличие крупных оксифильных клеток.
Лечение
Схему терапии определяет лечащий врач на основании диагностических данных, срока беременности и общего состояния здоровья женщины. Весь процесс должен в обязательном порядке сопровождаться регулярными мониторинговыми исследованиями.
Основная суть всех предпринимаемых мер состоит в предупреждении развития гипотиреоза. Как правило, при низком уровне тиреотропного гормона назначают небольшие дозы левотироксина натрия, которые после повышения ТТГ корректируют.
В противном случае, когда гормонов выделяется свыше нормы, лечение медикаментозными препаратами не показано, но проводится симптоматическая терапия для устранения:
Важно. При назначении лекарственных препаратов для лечения аутоиммунного тиреоидита во время беременности, женщина должна сдавать анализ крови каждые 4 недели.
После родов лечение продолжается. В данном случает могут быть назначены кортикостероидные и иммуносупрессивные лекарственные средства, но только при условии тяжелого состояния и постоянного врачебного контроля.
В редких случаях проводится хирургическое вмешательство. Как правило, операция требуется если орган слишком увеличен и давит на соседние ткани, что приводит к их дисфункции. Во время беременности операция не проводится.
Планирование беременности

Если аутоиммунный тиреоидит является причиной дефицита гормонов щитовидной железы, то это может быть причиной бесплодия, потому что в этом случае нарушается развитие и созревание яйцеклетки, значит, зачатие произойти не сможет. При успешном образовании эмбриона и низком уровне гормонов Т3 и Т4 повышается вероятность самопроизвольного аборта. Как правило, подобное случается до восьмой недели. Исходя из вышеизложенного нельзя беременеть при ненормальном гормональном статусе.
Важно. Будущие мамы, имеющие диагноз аутоиммунный тиреоидит, могут планировать беременность только при условии эутиреоза – нормальной синтетической активности щитовидной железы.
Подготовку к зачатию и предстоящей беременности должен осуществлять лечащий врач. Производится коррекция синтетической активности железы путем назначения медикаментов.
Женщине выдается подробная инструкция по приему и периодике лабораторной диагностики. После зачатия гормональный фон претерпевает существенные изменения, что обязывает проводить постоянный мониторинг и коррекцию доз лекарственных препаратов.
Аутоиммунный тиреоидит и ЭКО
При наличии рассматриваемого заболевания зачать и выносить ребенка невозможно. Причины кратко описаны в статье и более подробно изложены на этом видео.
Кроме того, могут быть иные причины, препятствующие беременности. После полного обследования и курса лекарственной терапии, направленного на коррекцию гормонального фона, в специализированных клиниках проводится детальная диагностика, после которой определяется вероятность осуществления экстракорпорального оплодотворения.
Существенным недостатком искусственного зачатия в данном случае является цена и невозможность гарантии вынашивания плода. Поэтому прогнозировать и оценивать вероятность рождения ребенка может только врач, основываясь на результаты диагностики и наблюдений за пациенткой.